
>. More specifically, criterion five of the disorder mentions self-mutilating behavior, threats, and recurrent suicidal behavior. DSM-IV reports that 8-10% of borderline patients commit suicide. In our country, however, there are no specific data about people diagnosed with BPD who actually have commited suicide. Prevalence of BPD among the general population ranks from 1 to 2%, from 11 to 20% of the psychiatric population; representing 20% of hospitalized patients. The gender distribution is 3:1, being more frequent among women than men. The objective of this study is the assessment of suicidal risk and lethality of 15 patients diagnosed with Borderline Personality Disorder. This research was conducted at the doctors' offices of the host institution, where 1.39% of a total of 1151 hospitalized patients in 2007 were diagnosed with BPD. The comorbidity of DSM-IV Axis I and BPD is frequent and can be found together with mood disorders (depression, dysthymia), substance-related disorders, eating disorders (bulimia nervosa), post-traumatic stress disorder, anxiety disorder and/or attention-deficit hyperactivity disorder. A research conducted in the USA with 504 patients diagnosed with BPD showed that 93% (n = 379) of the patients showed comorbidity of DSM-IV Axis I and mood disorders. Similar results were reported by other researchers. This study was designed to be a descriptive and transversal study. We went through the records of all the adult patients who had been hospitalized due to suicide ideation or attempt, diagnosed by psychiatrists as Borderline Personality Disorder, and confirmed by the SCID-II, and medicated by a psychiatrist. Selection criteria: 18 year-old patients or older, hospitalized due to suicide attempt or ideation, and diagnosed with BPD. The research was conducted in compliance with the regulations governing human research ethics set forth in the Declaration of Helsinki (1975). The instruments used were: the medical history of the patients, the ID file for clinical and epidemiological studies, the Structured Clinical Interview for DSM-IV Axis II Personality Disorders (SCID -II), the Hopelessness Scale, the Depressive Syndrome Questionnaire, the Suicidal Ideation Scale, the Risk-Rescue Scale and some risk factors such as: sexual abuse, separation from partner, parental divorce, the suicide of a close relative, and alcohol and substance abuse. The results on the lethality of suicide attempts are similar to the results of other studies: women show a higher number of less lethal suicide attempts, and the methods used are also similar (medication intoxication and mutilation). The comorbidity with depressive disorders was of 86.6%, thus our results concur with those of other studies. Regarding risk factors, 86.6% (n = 13) mentioned they have experienced some type of sexual abuse, 46.6% (n = 7) separated from their partner, 40% (n = 6) had divorced parents, and 6.6% (n = 1) had a close relative who had committed suicide. During their last suicide attempt, one of the subjects had consumed alcohol and none of them had taken drugs; however, these behaviors did not appear to potentiate the suicidal risk. According to the scales applied, 46% of the subjects (n = 7) showed severe hopelessness, while 54% (n = 8) ranged between mild or moderate hopelessness; 13% (n = 2) had severe depression according to Calderon's scale. According to the Suicidal Ideation Scale, 93.3% (n=14) had a >10 score, which means patients show risk of attempting suicide again. The Risk-Rescue Scale suggests that most patients (n = 13) exhibited deliberate self-harming behavior (e.g. cutting superficially the skin around the wrist, taking prescription drugs or intoxicating near key people who could rescue them or provide help and rescue), which are not considered true parasuicidal behavior. The literature shows that BPD is the most prevalent of all personality disorders, both in the general and clinical population, the one with the highest number of suicide attempts in the DSM-IV Axis II, and the one with the highest comorbidity with Axis I mood disorders and Axis II personality disorders. The 15 patients in this sample carried out a total of 128 suicide attempts throughout their lives, which coincides with other research results, which describe that a history of multiple suicide attempts is a predictor of future suicidal behavior and increase the suicidal risk. As shown above, there were no cases obtaining high scores in all the scales applied (hopelessness, depression, suicidal ideation, high risk and low rescue), even in the result integration per subject, thus showing very few, high-lethality suicidal cases. It would be a mistake, however, to think that suicide attempts will always be less lethal, since there is always the risk of someone attempting a more lethal suicide that translates into the death of the patient. Suicide attempt assessment in dealing with Borderline Personality Disorder becomes a necessary condition to design better therapeutic strategies, since it allows health professionals to know the degree of lethality and timely treatment. The assessment of suicide attempts enables a more realistic prognosis, which backs up and guides clinical decisions.]]>
>. El DSM-IV reporta que del 8 al 10% de los pacientes fronterizos llegan a consumar el acto suicida. La prevalencia del TLP en población general va de 1 al 2%, de 11 al 20% en población clínica psiquiátrica, representa 20% de los hospitalizados y desde el punto de vista de la distribución por sexos, es más frecuente entre las mujeres de 3:1 con respecto a los varones. El objetivo de esta investigación consistió en la evaluación del riesgo y la letalidad suicida, en pacientes diagnosticados con trastorno límite de la personalidad, en un hospital de psiquiatría del Valle de México, por medio de: la historia clínica, la ficha de identificación para estudios clínicos y epidemiológicos, la Entrevista Clínica Estructurada para los Trastornos de la Personalidad SCID-II, la Escala de Desesperanza, el Cuestionario del Síndrome Depresivo, la Escala de Ideación Suicida, la Escala de Riesgo-Rescate y algunos factores de riesgo, tales como el abuso sexual, la separación de la pareja, el divorcio de los padres, el suicidio de algún familiar cercano, el abuso de sustancias y alcohol. El diseño de este estudio fue descriptivo y transversal. Los resultados mostraron que la comorbilidad con los trastornos depresivos fue del 86.6%, esto concuerda con otras investigaciones. La letalidad del intento suicida coincide con los resultados de otras investigaciones en cuanto a que las mujeres presentan mayor número de tentativas suicidas de menor letalidad. La escala de Riesgo-Rescate sugiere que la mayoría de los casos (n = 13) realizó conductas de automutilación, ej., cortarse la piel superficialmente a la altura de la muñeca, ingerir medicamentos o intoxicarse en presencia de personas-clave que estaban en posibilidad de rescatarlas o solicitar el rescate. Con relación a los factores de riesgo, el 86.6% (n = 13) respondió haber vivido algún tipo de abuso sexual, 46.6% (n = 7) separación de la pareja, 40% (n = 6) padres divorciados, y 6.6% (n = 1) suicidio de algún familiar cercano. El consumo de alcohol y drogas no potencializaron el riesgo suicida. Conclusiones Los métodos más utilizados en pacientes con TLP fueron el uso de fármacos y la mutilación de la piel de manera superficial en las muñecas. La letalidad de los intentos de suicidio en general fue baja. Las conductas de riesgo suicida en TLP como el consumo del alcohol y drogas, el abuso sexual, la separación de la pareja, los padres divorciados, el suicidio de algún familiar cercano, no incrementaron la gravedad suicida en la mayoría de los casos, por lo que se puede hablar de intentos de suicidio, y no de suicidios frustrados o verdaderos comportamientos que comprometan la vida. La evaluación del intento de suicido en el trastorno límite de la personalidad, es una condición necesaria para diseñar mejores estrategias terapéuticas y con ello reducir el riesgo suicida.]]>
Riesgo y letalidad suicida en pacientes con trastorno límite de la personalidad (TLP), en un hospital de psiquiatría
Suicidal risk and lethality in patients with borderline personality disorder (BPD), at a psychiatry hospital
Javier Jaime Espinosa,1 Bertha Blum Grynberg,2 Martha Patricia Romero Mendoza3
1 Hospital Regional de Psiquiatría Morelos (IMSS).
2 Facultad de Psicología, Universidad Nacional Autónoma de México, UNAM.
]]> 3 Dirección de Investigaciones Epidemiológicas y Psicosociales del Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz.
Correspondencia:
Mtro. Javier Jaime Espinosa.
Av. Gavilán 181, edif. E–5, depto. 392,
Barrio San Miguel,
Iztapalapa, 09360,
México, DF.
E–mail: xermoux@yahoo.com.mx
]]> Recibido primera versión: 29 de abril dd 2008
Abstract
Suicide attempt in patients diagnosed with Borderline Personality Disorder (BPD) is the most frequent cause of hospitalization in this clinical category and suicidal risks are usually the first manifestation of such disorder. Patients frequently relapse, thus generating high personal and family costs, including: treatments, hospitalization, medication, work disability in economically active people and even death.
The American Psychiatric Association, through the DSM–IV, defines the Borderline Personality Disorder as <<A pervasive pattern of instability of interpersonal relationships, self–image and affects, as well as marked impulsivity, beginning by early adulthood and present in a variety of contexts>>.
More specifically, criterion five of the disorder mentions self–mutilating behavior, threats, and recurrent suicidal behavior. DSM–IV reports that 8–10% of borderline patients commit suicide. In our country, however, there are no specific data about people diagnosed with BPD who actually have commited suicide.
Prevalence of BPD among the general population ranks from 1 to 2%, from 11 to 20% of the psychiatric population; representing 20% of hospitalized patients. The gender distribution is 3:1, being more frequent among women than men.
The objective of this study is the assessment of suicidal risk and lethality of 15 patients diagnosed with Borderline Personality Disorder. This research was conducted at the doctors' offices of the host institution, where 1.39% of a total of 1151 hospitalized patients in 2007 were diagnosed with BPD.
]]> The comorbidity of DSM–IV Axis I and BPD is frequent and can be found together with mood disorders (depression, dysthymia), substance–related disorders, eating disorders (bulimia nervosa), post–traumatic stress disorder, anxiety disorder and/or attention–deficit hyperactivity disorder. A research conducted in the USA with 504 patients diagnosed with BPD showed that 93% (n = 379) of the patients showed comorbidity of DSM–IV Axis I and mood disorders. Similar results were reported by other researchers.This study was designed to be a descriptive and transversal study. We went through the records of all the adult patients who had been hospitalized due to suicide ideation or attempt, diagnosed by psychiatrists as Borderline Personality Disorder, and confirmed by the SCID–II, and medicated by a psychiatrist.
Selection criteria: 18 year–old patients or older, hospitalized due to suicide attempt or ideation, and diagnosed with BPD.
The research was conducted in compliance with the regulations governing human research ethics set forth in the Declaration of Helsinki (1975). The instruments used were: the medical history of the patients, the ID file for clinical and epidemiological studies, the Structured Clinical Interview for DSM–IV Axis II Personality Disorders (SCID –II), the Hopelessness Scale, the Depressive Syndrome Questionnaire, the Suicidal Ideation Scale, the Risk–Rescue Scale and some risk factors such as: sexual abuse, separation from partner, parental divorce, the suicide of a close relative, and alcohol and substance abuse.
The results on the lethality of suicide attempts are similar to the results of other studies: women show a higher number of less lethal suicide attempts, and the methods used are also similar (medication intoxication and mutilation). The comorbidity with depressive disorders was of 86.6%, thus our results concur with those of other studies.
Regarding risk factors, 86.6% (n = 13) mentioned they have experienced some type of sexual abuse, 46.6% (n = 7) separated from their partner, 40% (n = 6) had divorced parents, and 6.6% (n = 1) had a close relative who had committed suicide. During their last suicide attempt, one of the subjects had consumed alcohol and none of them had taken drugs; however, these behaviors did not appear to potentiate the suicidal risk.
According to the scales applied, 46% of the subjects (n = 7) showed severe hopelessness, while 54% (n = 8) ranged between mild or moderate hopelessness; 13% (n = 2) had severe depression according to Calderon's scale. According to the Suicidal Ideation Scale, 93.3% (n=14) had a >10 score, which means patients show risk of attempting suicide again.
The Risk–Rescue Scale suggests that most patients (n = 13) exhibited deliberate self–harming behavior (e.g. cutting superficially the skin around the wrist, taking prescription drugs or intoxicating near key people who could rescue them or provide help and rescue), which are not considered true parasuicidal behavior.
The literature shows that BPD is the most prevalent of all personality disorders, both in the general and clinical population, the one with the highest number of suicide attempts in the DSM–IV Axis II, and the one with the highest comorbidity with Axis I mood disorders and Axis II personality disorders.
The 15 patients in this sample carried out a total of 128 suicide attempts throughout their lives, which coincides with other research results, which describe that a history of multiple suicide attempts is a predictor of future suicidal behavior and increase the suicidal risk.
]]> As shown above, there were no cases obtaining high scores in all the scales applied (hopelessness, depression, suicidal ideation, high risk and low rescue), even in the result integration per subject, thus showing very few, high–lethality suicidal cases. It would be a mistake, however, to think that suicide attempts will always be less lethal, since there is always the risk of someone attempting a more lethal suicide that translates into the death of the patient.Suicide attempt assessment in dealing with Borderline Personality Disorder becomes a necessary condition to design better therapeutic strategies, since it allows health professionals to know the degree of lethality and timely treatment. The assessment of suicide attempts enables a more realistic prognosis, which backs up and guides clinical decisions.
Key words: Borderline Personality Disorder (BPD), suicide attempt, suicide lethality, clinical scales, risk factors.
Resumen
El intento de suicidio en los pacientes diagnosticados con Trastorno Límite de la Personalidad (TLP) es la causa más frecuente de hospitalización en esta categoría clínica, los riesgos suicidas constituyen con frecuencia la presentación del padecimiento. Los pacientes recaen continuamente generando altos costos personales–familiares, de hospitalización en tratamientos, medicación e incapacidades laborales en personas económicamente activas, siendo el costo más alto, la pérdida de la vida humana.
La Asociación Psiquiátrica Americana, en el Manual del DSM–IV, define el trastorno límite de la personalidad como: <<un patrón general de inestabilidad en las relaciones interpersonales, la autoimagen y la afectividad, y una notable impulsividad, que comienzan al principio de la edad adulta y se da en diversos contextos>>.
El DSM–IV reporta que del 8 al 10% de los pacientes fronterizos llegan a consumar el acto suicida. La prevalencia del TLP en población general va de 1 al 2%, de 11 al 20% en población clínica psiquiátrica, representa 20% de los hospitalizados y desde el punto de vista de la distribución por sexos, es más frecuente entre las mujeres de 3:1 con respecto a los varones.
El objetivo de esta investigación consistió en la evaluación del riesgo y la letalidad suicida, en pacientes diagnosticados con trastorno límite de la personalidad, en un hospital de psiquiatría del Valle de México, por medio de: la historia clínica, la ficha de identificación para estudios clínicos y epidemiológicos, la Entrevista Clínica Estructurada para los Trastornos de la Personalidad SCID–II, la Escala de Desesperanza, el Cuestionario del Síndrome Depresivo, la Escala de Ideación Suicida, la Escala de Riesgo–Rescate y algunos factores de riesgo, tales como el abuso sexual, la separación de la pareja, el divorcio de los padres, el suicidio de algún familiar cercano, el abuso de sustancias y alcohol. El diseño de este estudio fue descriptivo y transversal. Los resultados mostraron que la comorbilidad con los trastornos depresivos fue del 86.6%, esto concuerda con otras investigaciones.
La letalidad del intento suicida coincide con los resultados de otras investigaciones en cuanto a que las mujeres presentan mayor número de tentativas suicidas de menor letalidad. La escala de Riesgo–Rescate sugiere que la mayoría de los casos (n = 13) realizó conductas de automutilación, ej., cortarse la piel superficialmente a la altura de la muñeca, ingerir medicamentos o intoxicarse en presencia de personas–clave que estaban en posibilidad de rescatarlas o solicitar el rescate.
]]> Con relación a los factores de riesgo, el 86.6% (n = 13) respondió haber vivido algún tipo de abuso sexual, 46.6% (n = 7) separación de la pareja, 40% (n = 6) padres divorciados, y 6.6% (n = 1) suicidio de algún familiar cercano. El consumo de alcohol y drogas no potencializaron el riesgo suicida.Conclusiones
Los métodos más utilizados en pacientes con TLP fueron el uso de fármacos y la mutilación de la piel de manera superficial en las muñecas. La letalidad de los intentos de suicidio en general fue baja. Las conductas de riesgo suicida en TLP como el consumo del alcohol y drogas, el abuso sexual, la separación de la pareja, los padres divorciados, el suicidio de algún familiar cercano, no incrementaron la gravedad suicida en la mayoría de los casos, por lo que se puede hablar de intentos de suicidio, y no de suicidios frustrados o verdaderos comportamientos que comprometan la vida.
La evaluación del intento de suicido en el trastorno límite de la personalidad, es una condición necesaria para diseñar mejores estrategias terapéuticas y con ello reducir el riesgo suicida.
Palabras clave: Trastorno Límite de la Personalidad (TLP), intento suicida, letalidad suicida, escalas clínicas, factores de riesgo.
INTRODUCCIÓN
Escuchar alguna historia de suicido no parece ser una experiencia ajena, la muerte nos acerca a la fragilidad y vulnerabilidad humanas.
La Organización Mundial de la Salud (OMS) reporta que en el 2004 en promedio se suicidaron aproximadamente un millón de personas en el mundo, casi la mitad de todas las muertes violentas. Las estimaciones indican que para el año 2020 las victimas podrían ascender a 1.5 millones.1 Por su parte el Instituto Nacional de Estadística, Geografía e Informática (INEGI) reportó 3563 suicidios en 2005 en la República Mexicana.2
Si además pensamos en las personas cercanas (familiares, amigos, etc.) en proceso de duelo, entonces podríamos decir que el problema aumenta y se torna más complejo; el suicidio se reconoce como un problema multifactorial que no se resuelve totalmente en la clínica, pues conlleva una serie de implicaciones médicas, legales, psicológicas, económicas, ideológicas, culturales, etc. Sin embargo, se sabe que en la mayoría de los casos de muertes consumadas, las personas habían presentado ideas e intentos suicidas, incluso habían consultado algún especialista antes del evento.3 Aproximadamente una de cada cuatro personas con intento suicida reportó haber consultado alguna vez a un psiquiatra.4
]]> En una investigación epidemiológica en población mexicana sobre suicidio,4 se informó que: <<el 8.3% reportó haber tenido ideación, el 3.2% haber tenido un plan y el 2.8% haber tenido intento(s) suicida(s)>>. El suicidio consumado fue el más frecuente entre varones de 50 años, por ahorcamiento o por uso de armas de fuego.5Consideramos al intento de suicidio como un acto personal deliberado que lleva al sujeto a hacerse daño, sin consecuencias fatales; pero que al constituir un elemento predictor del suicidio consumado, su evaluación clínica es indispensable en los tratamientos clínicos.6
La depresión ha sido la enfermedad más asociada al comportamiento suicida. En México la prevalencia nacional de depresión en población adulta en el 2004 fue de 4.5%, 5.8% en las mujeres y 2.5% en hombres.7
EL Trastorno Límite de la Personalidad presenta una prevalencia en población general de 1 al 2%,8–12 del 11 al 20% en población clínica psiquiátrica,13 el 20% de hospitalizados; y con relación a la distribución por sexos, es más frecuente entre las mujeres (3:1) con respecto a los varones.8 El diagnóstico suele elaborarse antes de los 40 años.9,14
Los comportamientos autolesivos se observan entre el 60 y 80% de los pacientes con TLP.15 Además, son la causa más frecuente de hospitalización en esta categoría clínica,16 los riesgos suicidas constituyen con frecuencia la presentación del padecimiento.17 La tasa de suicidio consumado se sitúa alrededor del 10%, especialmente en menores de 30 años.18
Sin embargo, en nuestro país no hay datos específicos sobre suicidio consumado en el TLP. Sólo existen investigaciones generales sobre esta entidad nosológica.16,19–22
La mayoría de los cuadros clínicos psicopatológicos no son puros y comparten rasgos clínicos con otras entidades nosológicas. Por lo tanto, en psicopatología la comorbilidad es más una regla que una excepción. Las cifras de los trastornos comórbidos pueden ser muy variadas en función del diseño de trabajo y la muestra empleada.13
La comorbilidad del trastorno límite con el Eje I del DSM–IV es frecuente y lo encontramos con trastornos del estado de ánimo (depresión, distimia), con trastornos relacionados con sustancias, con trastornos de la conducta alimentaria (bulimia), con el trastorno de estrés postraumático, el trastorno de angustia y el trastorno por déficit de atención.8,13 El TLP <<se halló en 9.3% de los pacientes con trastorno depresivo mayor y distintos trastornos de ansiedad>>.19 Estos trastornos pueden complicar y empeorar el curso del TLP. En especial la comorbilidad de la depresión mayor que incrementa el número y la severidad de los intentos de suicidio. Mientras que la desesperanza y la impulsividad agresiva incrementan la conducta suicida de riesgo.
En una investigación en Estados Unidos de Norteamérica, con 504 pacientes diagnosticados con TLP, el 93%(n=379) presentó comorbilidad con trastornos del estado de ánimo del Eje I del DSM–IV, datos similares son reportados por otros investigadores.26
En el Eje I del DSM–IV, sin duda la depresión mayor es la enfermedad que más se asocia a la conducta suicida, el trastorno bipolar, la esquizofrenia, el alcoholismo, el abuso de sustancias y la anorexia nerviosa.6,8 Mientras que para el Eje II, el diagnóstico más frecuente entre los suicidios y parasuicidios es el trastorno límite.6
]]> En los sujetos que sufren un trastorno de la personalidad, el suicidio consumado también está más asociado al sexo masculino.9 Otros investigadores explican que en el TLP predomina el comportamiento autodestructivo e impulsivo, que incluye la conducción temeraria, los gastos descontrolados, los hurtos, los atracones y las purgas, el abuso de sustancias, el comportamiento sexual de riesgo, la automutilación y los intentos de suicidio.8,27En otro estudio en Estados Unidos de Norteamérica, relacionado con el estatus clínico y la letalidad suicida en pacientes con TLP, en una muestra de 113 sujetos, 81 mujeres (71%) y 32 varones (28.3%), los investigadores reportaron las variables sociodemográficas y la comorbilidad, comparando sujetos con alta y baja letalidad, y encontraron que de esta población, 87 sujetos (77%) eran caucásicos, mientras que 26 (23%) pertenecían a grupos minoritarios afroamericanos. La media fue de 29 años y la desviación estándar de 8.3 años, en un rango de sujetos de 18 a 50 años.28
Dentro del mismo estudio, en la comparación de grupos, encontraron que 44 sujetos considerados de alta letalidad intentaron el suicidio contra 69 de baja letalidad. Los pacientes del primer grupo eran significativamente de mayor edad y con bajo nivel socioeconómico y educativo. Además, no se encontró asociación entre el género, la letalidad y la responsabilidad en el cuidado de los hijos.28
La letalidad del intento de suicidio suele evaluarse por medio del método utilizado en la última tentativa,29 y algunos factores de riesgo derivados de las variables sociodemográficas, el diagnóstico clínico,28 la comorbilidad con trastornos del estado de ánimo,23,30 la desesperanza,31 los conflictos en las relaciones familiares, los vínculos sociales, historias de pérdidas interpersonales, el deterioro del estado de salud físico, el consumo de alcohol y drogas,30 entre otros factores. Igualmente, el suicidio de algún familiar cercano y los eventos traumáticos como el abuso sexual se han asociado al TLP.9,23,30
El incesto se ha observado hasta en 25 % de pacientes con TLP y abuso sexual en la niñez,19 además de la separación de la pareja y los padres divorciados.30 La alta letalidad del intento de suicidio en pacientes con TLP se asocia más a personas de mayor edad, de bajo nivel socioeconómico y educativo, con algún trastorno depresivo agregado, o en comorbilidad con los trastornos del grupo B del DSM–IV (histriónico, narcisista y antisocial, además del trastorno esquizotípico).28
Mientras que la baja letalidad20 se asocia a <<la mujer menor de 45 años, casada, con empleo, con buenas relaciones interpersonales, ambiente familiar estable, buena salud, consume bebidas alcohólicas socialmente, padece de una depresión leve con ideación suicida escasa o moderada y transitoria, dentro de una personalidad normal; realiza su primer intento suicida de manera impulsiva, con medios poco letales, con gran expresión de rabia hacia los demás y no hacia ella misma; es optimista, con deseos de cambio y ha tenido buenos logros; su introspección es buena y la afectividad está adecuadamente controlada, con buenas relaciones, integración social e interés en su familia>>.
En la presente investigación, la evaluación se circunscribe al episodio de crisis que cursa el paciente fronterizo, cuando se mutila o intenta suicidarse, motivo que lo lleva a una institución psiquiátrica.
El objetivo consistió en la evaluación del riesgo y la letalidad suicida en 15 pacientes con trastorno límite de la personalidad. Esta investigación se llevó a cabo en los consultorios de la institución sede donde se estimó que de 1151 pacientes hospitalizados en 2007, el 1.39% correspondió al trastorno límite de la personalidad.
MATERIAL Y MÉTODOS
]]> El diseño de este estudio fue descriptivo y transversal. Al inicio se revisaron todos los expedientes de los pacientes adultos hospitalizados que presentaban como motivo de ingreso, ideación o intento de suicidio y que habían sido diagnosticados por el área de psiquiatría como Trastorno Límite de la Personalidad. A los sujetos se les invitó a participar en el estudio, y después de obtener el consentimiento informado, se estudiaron aquellos que cumplían con los criterios de selección. Posteriormente, la evaluación se llevó a cabo con los pacientes que iban ingresando al hospital. En total fueron quince participantes. Todas las entrevistas y escalas se realizaron y aplicaron en la primera semana de internamiento. Todos los pacientes se encontraban medicados por el psiquiatra adscrito al caso.Se llevó a cabo la selección de pacientes, en la que se obtuvieron las variables sociodemográficas del intento de suicidio, se aplicaron algunas escalas clínicas para conocer el riesgo y la letalidad suicida, se confirmó o descartó el diagnóstico del trastorno límite, y se revisaron en el expediente algunos factores de riesgo asociado al TLP.
Criterios de selección: personas mayores de 18 años, con ideación o intento de suicidio como motivo de ingreso a hospitalización, con diagnóstico de trastorno límite, confirmado con el SCID–II, y encontrarse medicados por un psiquiatra.
La investigación se llevó a cabo con el consentimiento informado de los participantes sobre el estudio, de acuerdo a las normas éticas sobre experimentación humana de la Declaración de Helsinki de 1975 y la autorización del Comité de Ética de la institución sede.
Instrumentos
A fin de obtener los datos sociodemográficos se utilizó la ficha de identificación de Terroba y Saltijeral, diseñada para estudios clínicos y epidemiológicos sobre conducta suicida. Se obtuvo información sobre sexo, edad, estado civil, escolaridad, ocupación y algunas preguntas sobre la frecuencia, el motivo y el método del intento de suicidio. Además se le agregaron dos reactivos de verdadero/falso para saber si los sujetos habían consumido alcohol y drogas en el último intento de suicidio.
Con relación a algunos factores de riesgo en el TLP se obtuvieron los datos de la historia clínica. Además, los diagnósticos diferenciales en el Eje II del DSM–IV fueron evaluados con la Entrevista Clínica Estructurada para los Trastornos de Personalidad SCID–II,32 que tiene su referente clínico en el DSM–IV. La entrevista permite formular el diagnóstico dimensional y categorial. El primero se refiere a la suma de respuestas afirmativas sobre un trastorno en específico y el segundo se refiere al umbral o número de síntomas necesarios para considerarlos como característicos de un cuadro nosológico. La confiabilidad reportada fue un valor Kappa de 0.87 para el TLP.33
La Escala de Desesperanza,34 valora las expectativas negativas que una persona tiene sobre su futuro y bienestar así como su habilidad para salvar las dificultades. Consta de 20 reactivos, la puntuación máxima es de 20 puntos. En México se reporta una confiabilidad de alfa de Cronbach de 0.56 en la Escala de Desesperanza.5
El Cuestionario del Síndrome Depresivo,35 es una adaptación y modificación mexicana de la Escala de Depresión de Zung36 —Self Rating Depression Scale—. Consta de 20 reactivos, el puntaje global mínimo es de 20 y el máximo de 80. Presenta una confiabilidad de alfa de Cronbach de 0.8637 La escala clasifica la depresión como: severa, media, incipiente, reacción de ansiedad y normal, según la puntuación obtenida.
La Escala de Ideación Suicida evalúa los pensamientos suicidas por medio del deseo y los planes del sujeto. Es decir, mide la intensidad del deseo suicida en el momento actual y la actitud del sujeto en dichas circunstancias. Tiene 21 reactivos, el rango de calificación oscila de 0 a 38 puntos.31 En México se reporta una confiabilidad de 0.93.5
]]> La Escala de Riesgo–Rescate,29 se divide en dos factores: el riesgo que evalúa las circunstancias observables, además de los recursos disponibles en el momento del intento de suicidio desde una perspectiva médica, y el rescate que evalúa las circunstancias en la que el sujeto fue encontrado después del intento de suicidio. Ambas variables se conjugan para valorar la letalidad del último intento suicida.El riesgo permite diferenciar entre intento de suicidio y suicidio frustrado. El primer término se utiliza para definir <<una actuación no letal, ejecutada a través de heridas físicas, sobredosis de fármacos o envenenamiento mediante la ingesta de tóxicos, en la cual la persona que la realiza conoce íntimamente el potencial letal de la misma, así como su peligrosidad>>.38 Mientras que el segundo término se define como <<el acto suicida que por circunstancias ajenas a la voluntad del paciente, no conduce a la muerte>>,38 ya sea por errores en la técnica utilizada o por la intervención de terceras personas que llevan a cabo el rescate.
Si el riesgo es alto y el rescate es bajo, se habla de un intento frustrado, lo cual implica mayor letalidad. Pero si el riesgo es bajo y el rescate es alto, se habla de un comportamiento autolesivo.
Procedimiento
Al inicio, se obtuvo información de la historia clínica de los pacientes que se encontraban en los expedientes. Los diagnósticos diferenciales del Eje I fueron elaborados por los psiquiatras adscritos a cada caso. A continuación, se registraron en una ficha de identificación los datos sociodemográficos y epidemiológicos sobre conducta suicida. Se aplicó el SCID–II para confirmar o descartar el diagnóstico límite de la personalidad y la comorbilidad con los trastornos del Eje II.
Posteriormente, se valoró la desesperanza como elemento predictor para conocer si los participantes la presentaban y si estaba relacionada con el intento de suicidio. Se continuó con la aplicación del Cuestionario del Síndrome Depresivo para conocer si había elementos clínicos de alguna perturbación depresiva comórbida con el Eje I del DSM–IV y el Trastorno Límite de la Personalidad.
Después, se evaluó la Ideación Suicida con la finalidad de obtener información que indicara si el sujeto continuaba deseando el suicidio, estuviese generando nuevos planes y pudiera repetir el intento. Ulteriormente, se aplicó la escala de Riesgo–Rescate que permitió valorar la letalidad del último intento. Se valoró el Riesgo de suicidio para saber si era real o no, y podría diferenciarse de una conducta automutilatoria.
RESULTADOS
La muestra se formó con quince participantes, de los cuales el 94%(n=14) es del género femenino y el 6% (n=1) del masculino, con un promedio de edad de 29.5 años, en un rango de 18 a 40 años y una desviación estándar de 26.8. El 40% son solteros (n=6), el 20% (n=3) son casados, el 20% (n=3) se encuentra divorciada o separada y el 20% (n=3) vive en unión libre. Las características de escolaridad y ocupación de los participantes se pueden ver en el cuadro 1.
]]>
La comorbilidad con trastornos del Eje I del DSM–IV fue de 93.3%. Al desglosar esta información, se observó que el 86.8%(n=13) presentó algún trastorno del estado de ánimo, de éstos el 13.3% (n=2) con trastorno depresivo mayor, el 53.3% (n=8) con trastornos depresivo no especificado, 13.3% (n=2) con trastorno distímico y 6.6%(n=1) con trastorno del estado de ánimo mixto (ansioso y depresivo) (cuadro 2).
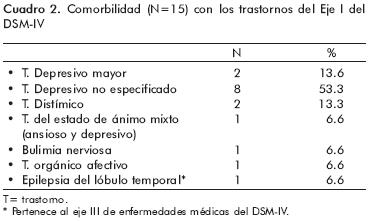
La comorbilidad con otros diagnósticos es del 20%, siendo el 6.6% (n=1) con bulimia nerviosa, 6.6 % (n=1) con trastorno orgánico afectivo, y el 6.6%(n=1) con epilepsia de lóbulo temporal (cuadro 2).
El SCID–II permitió formular el diagnóstico dimensional y categorial. En la evaluación todos los pacientes obtuvieron la suma de respuestas afirmativas del TLP, y cumplieron con el mínimo de umbral requerido, es decir, de cinco síntomas para considerarlos como característicos del cuadro nosológico.
La comorbilidad con trastornos del Eje II del DSM–IV fue paranoide 13.3% (n=2), esquizotípico 20% (n=3), antisocial 13.3% (n=2), límite 100% (n=15), histriónico 13.3% (n=2), narcisista 60% (n=9), dependencia 33.3% (n=5) y obsesivo compulsivo 13.3% (n=2) (cuadro 3).


En el último intento de suicidio, el 66.6% (n=10) lo atribuye a los problemas familiares; el 46.6% (n=7) a causas amorosas. Los otros motivos se observan en el cuadro 5.

Los métodos utilizados en el último intento de suicidio fueron: 73.3% (n=11) sobredosis de fármacos (de éstos, 10 venas con heridas superficiales sobre las muñecas, el 20% (n=3) amenazó e intentó el estrangulamiento. El uso de gas doméstico fue del 6.6% (n=1) y finalmente, la utilización de veneno (raticida) el 6.6% (n=1). En la mayoría de los eventos los sucesos fueron perpetrados en presencia de otras personas (la pareja, la familia, los amigos, etc.), de manera regular sucedieron en su casa y durante el día, a excepción de un caso masculino que lo ejecutó de madrugada mientras se encontraba sólo (cuadro 6). En la Escala de Desesperanza, 46% (n=7) presentó desesperanza severa, mientras el 54% (n=8) osciló entre leve y moderada (cuadro 7).

]]>
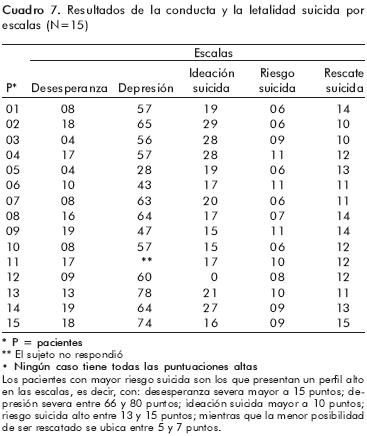
Respecto al Cuestionario del Síndrome Depresivo, el 13% (n=2) presentó depresión severa siendo éstos los únicos casos clínicamente significativos de depresión; el restante 87% no mostró depresión clínicamente significativa, quedando así que el 66.6% (n=10) presentó depresión considerada como media que, para cualquier padecimiento en crisis, parece ser un rasgo propio de la situación clínica. Mientras que el 6.6% (n=1) fue considerado normal y el 6.6% clínicamente incipiente, es decir, sin depresión. Y finalmente, el 6.6% (n=1) no respondió a la evaluación (cuadro 7).
En la Escala de Ideación Suicida, el 93.3% (n=14) presentó una puntación >10, lo que significa que los pacientes presentaron el riesgo de intentar nuevamente la conducta suicida. Sólo un caso, que representó el 6.6%, no tuvo ideación suicida (cuadro 7).
En la Escala de Riesgo–Rescate, 20% (n=3) fue considerado como riesgo alto–moderado, lo cual significa una conducta autolesiva que compromete la vida de los sujetos. El 80% (n=12) no presentó compromiso de riesgo real de morir en la tentativa suicida, por lo que se consideran intentos de automutilación. Resumiendo estos resultados: el 33.3% (n=5) es considerado moderado, el 33.3%(n=5) bajo y el 13.6 (n=2) bajo moderado (cuadro 7).
Con relación a la evaluación de rescate de la última tentativa suicida, 100% fueron rescatados por la familia y llevados a los hospitales de urgencias para su tratamiento. El 46% (n=7) fue calificado como moderado, el 26% (n=4) tenían la posibilidad de ser mayormente rescatados y el otro 26% (n=4) presentó un rescate moderado alto (cuadro 7).
Con relación a los factores de riesgo, 86.6% (n=13) respondió haber vivido algún abuso sexual, 46.6% (n=7) vivió la separación de la pareja, 40% (n=6) tenían padres divorciados y 6.6% (n=1) presentaron el antecedente del suicidio de algún familiar cercano.
Únicamente 6.6% (n=1) consumió alcohol previo al intento de suicidio mientras que el 93% (n=14) restante no lo ingirió. El total de los casos reportó no haber consumido drogas durante el último intento de suicidio (cuadro 8).

DISCUSIÓN
Observamos en la bibliografía que el TLP es el más prevalente dentro de los trastornos de personalidad, tanto en población abierta como en población clínica,25 es el que más intentos de suicidio presenta en el Eje II (DSM–IV) y el de mayor comorbilidad con los trastornos de ánimo del Eje I11,13 y con trastornos de personalidad del Eje II.8,11,25,28,39
Los 15 pacientes de esta muestra ejecutaron en total 128 intentos de suicidio a lo largo de la vida, dato que coincide con otras investigaciones que describen que una historia de múltiples intentos es un predictor de conductas suicidas futuras e incrementan el riesgo suicida.5,8,23,30,31
En lo referente a la comorbilidad con los trastornos del Eje I del DSM–IV los resultados concuerdan con los presentados por otros investigadores,6,8,11,13,28 quienes encontraron mayor porcentaje de trastornos depresivos en comorbilidad con el TLP.
En el diagnóstico del TLP, se puede observar que de los nueve criterios clínicos que lo conforman, cinco de ellos (por ejemplo: la respuesta al abandono, la impulsividad, la conducta suicida, los sentimientos crónicos de vacío y la inestabilidad afectiva) podrían confundirse con un cuadro de depresión. Sin embargo, estos criterios corresponden a los rasgos de carácter del TLP y no a síntomas depresivos,8 la falta de cuidado en este rubro hace más frecuente la comorbilidad con los trastorno afectivos. Es importante señalar que en estudios recientes la inestabilidad afectiva del TLP ha sido más fuertemente relacionada con los intentos de suicidio.23
Con relación a los resultados sobre la letalidad del intento suicida, estos coinciden con los reportados por otros investigadores,6 en cuanto a que las mujeres presentan mayor número de tentativas suicidas de menor letalidad y el método asociado principalmente por intoxicación de fármacos y mutilación. Quizá el alto índice de mujeres en poblaciones de TLP puede deberse a que la mayoría de las muestras estudiadas por diferentes investigadores está constituida por mujeres,9 y en consecuencia, en las evaluaciones que se hagan, siempre habrá un predominio del género femenino en la variable sexo.
Como se pudo observar no hubo un sólo caso que obtuviera todas las puntuaciones altas en las escalas aplicadas (desesperanza, depresión, ideación suicida, riesgo alto y rescate bajo), incluso en la integración de los resultados por persona, por lo que existieron pocos casos suicidas de alta letalidad.29,38 Sin embargo, sería un error pensar que siempre los intentos de suicidio serán fundamentalmente de baja letalidad, porque siempre existe el riesgo que presente alguna persona un intento más letal y que lo lleve a la muerte.
La desesperanza se ha considerado un buen predictor para la conducta suicida, como síntoma se asocia más a la tentativa suicida en sí, que a la depresión.31 En este estudio se observó que casi la mitad de los pacientes con TLP, el 46% (n=7) presentó elevación en la escala de desesperanza que parece estar asociada con el síntoma de ansiedad intrínseco al trastorno límite, que consiste en una ansiedad crónica, difusa, libre y flotante,17 que genera incertidumbre y una actitud negativa hacia el futuro.
En lo referente al cuestionario de depresión, la comorbilidad fue alta, del 87%, pero se pudo observar que sólo 13.3% presentó una depresión considerada como grave de acuerdo con la escala de depresión y esto no representó un aumento en el riesgo suicida como se puede observar en el cuadro 7. Otros autores encontraron que los pacientes con TLP y con niveles altos en depresión, desesperanza e impulsividad incrementan el riesgo suicida.40
]]> En la Escala de Ideación Suicida catorce participantes puntuaron arriba de diez, situación que sugiere nuevos intentos de suicidio,5 y consecuentemente, recaídas clínicas.La evaluación del Riesgo–Rescate sugiere que en la mayoría de los casos (n=13) se presentaron conductas de autolesión deliberada (ej., cortarse superficialmente la piel a la altura de la muñeca, ingerir medicamentos o intoxicarse en presencia de personas–clave estando en posibilidad de ser rescatados o solicitar el rescate) que no se consideran verdaderas conductas parasuicidas.29,38 Es importante señalar que no hubo reportes de fallecimientos en el hospital de ninguno de los pacientes evaluados.
El abuso sexual no está asociado directamente al TLP, incluso no está ligado como causa específica de algún trastorno, es decir, el evento no siempre se convierte en un diagnóstico (ej. Depresión, trastorno postraumático, trastorno histriónico de la personalidad, etc.). Sin embargo, es un factor que incrementa la sintomatología del trastorno límite, y en algunas ocasiones está ligado a la severidad de las conductas de automutilación o parasuicidas.23 Los resultados de un meta análisis, sobre la asociación entre el abuso sexual en la infancia y el TLP, no apoyaron la hipótesis de que el abuso sea la causa del trastorno.41
A diferencia de lo reportado en la bibliografía, el consumo de alcohol y drogas, en este estudio, no potencializó el intento de suicidio.20 Sin embargo, hace falta indagar más al respecto.
Una de las limitaciones de este estudio fue que no se valoró la impulsividad y su posible asociación con el intento de suicidio. Tampoco se incluyeron variables importantes de los pacientes como hospitalizaciones previas, y no se describieron la utilización de psicofármacos y tratamientos psicoterapéuticos.
Se recomienda en futuros proyectos realizar estudios longitudinales con muestras mayores.
CONCLUSIONES
La evaluación del intento de suicidio en el trastorno límite de la personalidad resulta una condición necesaria para diseñar mejores estrategias terapéuticas, ya que permite conocer el grado de letalidad y su oportuno tratamiento. Sin duda, la evaluación de los intentos de suicidio permite obtener un pronóstico más realista que fundamente y oriente las decisiones clínicas.
]]> AGRADECIMIENTOS
A los participantes que respondieron a la evaluación, al Consejo Nacional de Ciencia y Tecnología, por el financiamiento al proyecto de investigación de la tesis <<Modelo de Psicoterapia Breve Focalizada en la Tentativa Suicida para Pacientes con Trastorno Límite de la Personalidad>>, en la Facultad de Psicología de la UNAM, en el Programa de Maestría y Doctorado; al Hospital Regional de Psiquiatría Morelos del Instituto Mexicano del Seguro Social (IMSS) por las facilidades que otorgó para que esta investigación se realizara en sus instalaciones.
REFERENCIAS
1. MS: http://www.who.int/medicacentre/news/relases/2002/pr61/es [ Links ]
2. Instituto Nacional de Estadística Geografía e Informática. Estadísticas de intentos de suicidio y suicidios en los estados unidos mexicanos cobertura temporal 2005. México: Ediciones INEGI; 2007. [ Links ]
3. Folino JO. Prevención del suicidio. En: Manuel Suárez (eds). Psiquiatría en medicina general. Buenos Aires: Richards Polemo; 2004; p. 137–151. [ Links ]
4. Borges G, Wilcox H, Medina–Mora M, Zambrano J, Blanco J et al. Suicidal behaivor in the Mexican National Comorbidity Survey (M–NCS): Lifetime and 12 month prevalence, psychiatric factors and service utilization. Salud Mental 2005;28(2):40–47. [ Links ]
5. Gutiérrez–García A, Contreras C, Orozco R. El suicidio conceptos actuales. Salud Mental 2006;29(5):66–74. [ Links ]
6. Mondragón L, Saltijeral M, Bimbela A, Borges G. Ideación suicida y su relación con la desesperanza, el abuso de drogas y alcohol. Salud Mental 1998;21(5):20–27. [ Links ]
7. Bello M, Puentes E, Medina–Mora M, Lozano R. Prevalencia de depresión en población adulta en México. Salud Pública Mex 2005;47(supl 1):4–11. [ Links ]
8. Gabbard G, Goin M, Gunderson J, Soloff P, Spiegel D et al. Guía clínica para el tratamiento del trastorno límite de la personalidad. En: American Psychiatric Association (APA). Guías clínicas para el tratamiento de los trastornos psiquiátricos. España. ARS Médica: 2003; p. 1059–1181. [ Links ]
9. Molina R, Rubio V, Pérez A, Carrasco J. Trastorno límite de la personalidad. En: Roca M et al. Trastornos de la personalidad. ARS Médica. España; 2003; p. 513–545. [ Links ]
10. Torgersen S, Kringler E, Cramer, V. The prevalence of personality Disorders in a Community sample. Arch Gen Psychiatry 2001;58:590–596. [ Links ]
11. Zanarini M, Frankerburg F, Duvo E, Sickel A, Trickha A et al. Axis I comorbidity of borderline personality disorder. Am J Psychiatry 1998;154:1101–1106. [ Links ]
12. Asociación Psiquiátrica Americana. Manual Diagnóstico y Estadístico de los Trastornos Mentales DSM–IV. México: Masson; 1995. [ Links ]
13. Franco F, San Martin A, Ubago G. Comorbilidad entre los trastornos mentales y los de personalidad. En: Roca M et al. trastornos de la personalidad. Sociedad Española de Psiquiatría Biológica. España: Editorial ARS Médica; 2003; p. 387–400. [ Links ]
14. Swartz M, Blazer D, George I, Winfeld I. Estimating the prevalence of borderline personality disorder in the community. J Personal Disord 1990;4:257–72. [ Links ]
15. Mendieta DC. La conducta autolesiva en el trastorno límite de la personalidad. Instituto Nacional Psiquiatría. Inf Clin 1997;8(5):28–29. [ Links ]
16. Biagini M, Torruco M, Carrasco B. Apego al tratamiento psicoterapéutico grupal en pacientes con TLP estudio piloto en pacientes de 18 a 24 años. Salud Mental 2005;28(1):52–60. [ Links ]
17. Kernberg OF. Diagnóstico y tratamiento de pacientes con potencial suicida. En: Kernberg O. Trastornos graves de personalidad. México: Manual Moderno; 1987; p. 229–238. [ Links ]
18. Soloff P, Lynch K, Kelly T. Childhood abuse as a risk factor suicidal behavior borderline personality disorder. J Personal Disord 2002;16:201–14. [ Links ]
19. Chávez–León E, Bernardo N, Ontiveros, M. Tratamiento farmacológico del trastorno límite de la personalidad. Salud Mental 2006;29(5):16–34. [ Links ]
20. López DN. Psicoterapia focalizada en la transferencia para pacientes limítrofes. Asociación Psicoanalítica Mexicana (APM). México: Textos Mexicanos; 2004. [ Links ]
21. Cuevas P, Camacho J, Mejía R, Rosario I, Parres R et al. Cambios en la psicopatología del trastorno limítrofe de la personalidad, en los pacientes tratados con psicoterapia psicodinámica. Salud Mental 2000;23(6): 1–11. [ Links ]
22. Gómez C. ¿Quién es el paciente limítrofe? Salud Mental 2000; 23(1) :30–38. [ Links ]
23. Yen S, Shea T, Grilo C, Kodol A, Gunderson J et al. Borderline personality disorder criteria associated with prospectively observed suicidal behavior. Am J Psychiatry 2004;161–167. [ Links ]
24. Yen S, Shea T, Pagano M, Sanislow C, Grilo C et al. Axis I and axis II disorders as predictors of prospective suicide attempts: findings from the collaborative longitudinal personality disorders study. J Abnorm Psychol 2003;112:375–382. [ Links ]
25. Soloff P, Lynch K, Kelly T, Malone K, Mann J. Characteristics of suicide attempts of patients with mayor depressive episode and border line personality disorder: A comparative study. Am J Psychiatry 2000;157(4):601–608. [ Links ]
26. Gunderson J, Phillips K. A current view of the interface between borderline personality disorder and depression. Am J Psychiatry 1991;148:967–975. [ Links ]
27. Sodeberg S. Personality disorders in parasuicide. Nordic J Psychiatry 2001;55:163–7. [ Links ]
28. Soloff P, Fabio A, Kelly T, Malone K, Mann J. High–lethality status in patients with borderline personality disorder, J Personal Disord 2005;19(4):386–399. [ Links ]
29. Weisman AD, Worden JW. Risk–Rescue rating in suicide assessment. En: Beck A. Resnik, Lettieri (eds). The prediction of suicide in comp. Bowie Maryland: Charles Press; 1974; p. 193–213. [ Links ]
30. Links P, Gould B, Ratnayake R. Assessing suicidal youth with antisocial, borderline or narcissistic personality disorder. Can J Psychiatry 2003;48(5):301–310. [ Links ]
31. Beck A, Kovacs M, Weisman A. Assessment of suicidal intention. The scale for suicide ideation. J Consult Clin Psychol 1979; 47:343–352. [ Links ]
32. First M, Gibbon M, Spitzer R, Williams J, Smith L. Entrevista clínica Estructurada para los trastornos de la personalidad del eje II del DSM–IV (SCID–II). México: Masson; 1999. [ Links ]
33. Malow R, West J, Williams J, Sutker P. Personality disorders classifications and symptoms in cocaine and opioid addicts. J Consult Clin Psychol 1989;57:765–767. [ Links ]
34. Beck A, Weisman A, Lester D, Lester D, Trexler L. The measurement of pessimism. The hopelessness scale. J Consult Clin Psychol 1974;42:861–865. [ Links ]
35. Calderón, G. Cuestionario Clínico para el diagnóstico de los cuadros depresivos. Rev Med IMSS Mex 1992;30:377–380. [ Links ]
36. Zung W. A self–rating depression scale. Arch Gen Psychiart 1965;12:67–74. [ Links ]
37. Morales M, Ocampo V, De la Mora L, Alvarado L. Validez y confiabilidad del cuestionario clínico del síndrome depresivo. Arch Neurocien 1996;2(1):11–15. [ Links ]
38. Segarra R, Rodríguez M, Sánchez P. Psicopatología del instinto de vida. En: Eguíluz I, Segarra R. Introducción a la psicopatología, México: ARS Médica; 2005; p. 287–308. [ Links ]
39. Frances A, Roos, R. Estudio de casos, guía clínica para el diagnóstico diferencial. Madrid: Masson, 2003; p. 257–296. [ Links ]
40. Stanley B, Gameroff M, Michalsen V, Mann J. Are suicide attempters who self–mutilate a unique population? Am J Psychiatry 2001 ;158(3) :427–432. [ Links ]
41. Fossati A, Madeddu F, Maffei C. Borderline personality disorder and childhood sexual abuse: a meta–analytic study. J Personal Disord 1999;13:268–80. [ Links ] ]]>