
Determinantes sociales de la salud en los usuarios de atención sanitaria del Distrito Federal. Una experiencia desde los centros de salud pública
Social determinants in the health of Mexico City's public health service users
Martín Silbermana, Laura Moreno Altamiranoa, Víctor Kawas Bustamanteb, Eugenio González Almadac
a Departamento de Salud Pública. Facultad de Medicina. UNAM. México, DF.
]]> b Director de la Jurisdicción Sanitaria Álvaro Obregón. Servicios de Salud Pública del Distrito federal. México, DF.c Director Ejecutivo de los Servicios de Salud Pública del Distrito Federal. México, DF.
Correo electrónico: silbermanmartin@gmail.com
Recibido: 26-febrero-2013.
Aceptado: 10-mayo-2013.
Resumen
Desde hace más de 20 años se ha hecho énfasis cada vez con más insistencia en los determinantes sociales de la salud, (DSS), al referirse a las condiciones sociales en las que las personas viven y trabajan, que influyen positiva o negativamente en la salud; actualmente se reconocen al estilo de vida, el ambiente, así como la biología humana y la organización de servicios de salud como los principales determinantes de la salud de los individuos.
Este trabajo se realizó en la jurisdicción sanitaria de Álvaro Obregón, Distrito Federal, con objeto de conocer las condiciones socioeconómicas de los hogares y la situación de salud de cada persona que habita en dicho hogar; se realizaron encuestas durante 3 semanas a 1,331 hogares.
]]> Los principales datos encontrados fueron: 19.4% de los hogares tienen techo de lámina, en 11.8% se encontró hacinamiento, y el 2.7% de los hogares no tiene acceso a agua potable en la vivienda. En relación con educación, el 38% de los individuos que deben estar en escuela no asiste, y de los 2,903 adultos el 31% no concluyó su educación básica y el 7.7% es analfabeta. Se encontraron 41 mujeres embarazadas, 6 sin atención médica, 283 diabéticos, 33 sin atención médica, 307 hipertensos (52 de ellos sin atención), 109 discapacitados (94 sin atención), 138 adictos al alcohol y 115 adictos a las drogas. Con estos datos se clasificaron los hogares en función del riesgo que tienen para su salud.Se inició un programa de reorganización de los servicios de salud, que permitió mejorar, discreta per efectivamente, el riesgo de los hogares estudiados y sus habitantes. Se concluye que es indispensable incluir la valoración de las condicionantes sociales de la salud en todo programa que pretenda mejorar las condiciones de salud de una comunidad.
Palabras clave: determinantes sociales de la salud, servicios de salud, jurisdicción sanitaria de Álvaro Obregón.
Abstract
For more than 20 years, the social determinants of health have been increasingly emphasized; by describing the social conditions in which people live and work; which affect health either positively or negatively. Lifestyle, the environment, as well as human biology and the organization of health services are currently considered people's main health determinants.
The present study was performed in Alvaro Obregon's health district, Mexico City, in order to know the socio-economical conditions of houses and the health situation of each person living in such house. Surveys were applied to 1331 homes within a three-week period.
The main data found were: 19.4% houses have sheet roof; overcrowding was found in 11.8%, and 2.7% houses have no access to drinking water. As for education: 38% individuals who should be at school are not enrolled; while out of 2903, 31% did not finish primary school, and 7.7% are illiterate. 41 women were pregnant, six with no medical surveillance, 283 diabetic people (33 with no medical care), 307 hypertensive (52 with no medical care), 109 handicapped (94 with no medical care), 138 alcohol addicts, and 115 drug addicts. Based on these data, houses were classified according to the health risk they represent.
A health-service reorganization program was started, which improved, discreetly but effectively, the risk of the houses studied and of their inhabitants. We conclude that it is essential to include the assessment of health social conditions in any program aiming at improving the health conditions in a community.
Key words: Social determinants of health, health services, Álvaro Obregon district.
]]>INTRODUCCIÓN
Los determinantes sociales de la salud (DSS) hacen referencia a las condiciones que influyen en ella y las vías particulares por medio de las que se ejerce dicha influencia1. Se entienden como las condiciones sociales en que las personas viven y trabajan que impactan sobre la salud, o las características sociales en que se desarrolla la vida2. Desde 1974 Marc Lalonde3 había propuesto un modelo para comprender interacciones entre factores determinantes de la salud, en él se reconocen el estilo de vida, y el ambiente, junto a la biología humana y la organización de los servicios de salud. En su informe destaca la gran importancia de los 2 primeros en la determinación de la enfermedad, y a la vez, la poca importancia relativa de éstos observada en los presupuestos sanitarios3.

Dahlgren y Whitehead4 presentan a los principales determinantes de la salud como un abanico de capas jerárquicas concéntricas (figura 1) donde cada capa externa determina las capas sucesivas en dirección al centro. Allí propone que los individuos y sus conductas (ubicados en el centro del diagrama) son influenciados por su comunidad y las redes sociales (ubicados adyacentes al centro), las que pueden sostener o no a la salud de los sujetos. Así, la estratificación socioeconómica (los ubicados en la capa más externa, llamados determinantes estructurales) configura mejores o peores oportunidades para la salud. De esto se desprende que la estratificación no actúa en forma directa, sino que lo hace mediada por diversos factores, por ejemplo: materiales de la vivienda, circunstancias psicosociales (estrés, depresión) y los comportamientos (hábito de fumar o mala alimentación)5.
La necesidad de trabajar desde los servicios de salud en la idea de los determinantes sociales tiene como principal objetivo el de reducir las inequidades en salud que impactan fuertemente las condiciones socio sanitarias de la población6. Esta orientación responde a los postulados de la Atención Primaria de la Salud y a los más recientes llamados de los organismos internacionales (OMS-OPS) a retomarla como estrategia sanitaria7-9.
DSS, SITUACIÓN EN LA AMÉRICA LATINA
El desarrollo económico y social es un gran macrodeterminante de la salud desde la década de 197010. El coeficiente de Gini promedio —que mide desigualdad en la distribución de recursos— para América Latina y el Caribe se ha mantenido como el más alto del mundo, al quintil más pobre de la población le corresponde menos de 5% del ingreso total, mientras que al quintil más rico de la población acumula más de 45% del ingreso total. Esto la ubica como la región más inequitativa en términos de la brecha de ingreso10. Estas desigualdades tienen una fuerte correlación con las desigualdades en los indicadores sanitarios duros como la esperanza de vida al nacer, el riesgo de morir, la oferta y acceso a los servicios de salud y, por supuesto, la distribución de los determinantes sociales de la salud11.
Cuando analizamos el desempeño de la región, medido mediante el índice de desarrollo humano (IDH), también las diferencias son muy pronunciadas, tanto respecto del IDH global, como de los 3 indicadores que lo conforman (esperanza de vida, alfabetización y PIB per cápita). Los gobiernos de América Latina y el Caribe incrementaron los recursos públicos destinados al gasto social como proporción del PIB entre los años noventa y 2003 de 12,8 a 15,1%; sin embargo, el mismo fue insuficiente y no logró alterar las diferencias ya existentes entre los países y en la distribución al interior de los mismos10.
]]> Entre las características de los sistemas de salud de la región para resaltar están la segmentación de los servicios, las deficientes políticas de financiamiento de la salud, la asignación ineficiente de los recursos para salud y el refuerzo en la atención terciaria e individual. Las reformas del sector de salud iniciadas en el decenio de 1990 debilitaron la posición de los ministerios de salud, lo que produjo un notable deterioro de su liderazgo12.
LA SITUACIÓN DE DESIGUALDAD EN SALUD EN MÉXICO
Si bien los indicadores globales de salud a nivel federal han mejorado en los últimos años, las desigualdades al interior del país siguen siendo el problema más grave. Las enfermedades no transmisibles y las lesiones son las patologías más prevalentes a nivel país, pero las infecciones, los problemas perinatales y la desnutrición siguen siendo importantes en las regiones y comunidades con mayor marginación13. Por ejemplo, la mortalidad en menores de 5 años, también tiene un comportamiento desigual e injusto, al ser casi el doble en Guerrero y Chiapas (22.9 de cada 1000) respecto a la de Nuevo León (12.1 de cada 1000)14. La tasa de mortalidad infantil para Guerrero, Chiapas y Oaxaca son las más elevadas del país, con 19.8, 19.5 y 17.8 defunciones por 1000 nacidos vivos estimados (NVE), respectivamente; mientras que en Nuevo León, la probabilidad es de 10.0 defunciones por 1000 NVE y en el Distrito Federal con 10.6 muertes infantiles14.
En cuanto a la razón de mortalidad materna (RMM), Oaxaca, Guerrero y Chiapas registraron las RMM más elevadas, con 88.7, 88.5 y 73.2 defunciones por cien 1000 NVE, respectivamente. Mientras que Colima no registró ninguna defunción materna durante ese año y en Nuevo León se registró una RMM de 18.6 defunciones maternas por cien 1000 NVE14.
Si observamos las diferencias en la distribución de los recursos para atender la salud, en cuanto a camas disponibles en 2010, el Distrito Federal y Campeche presentaron la mayor disponibilidad al registrar 1.7 y 1.2 camas censables por cada 1000 habitantes respectivamente, mientras que el estado de México registró la relación más baja, 0.4 camas por cada 1000 habitantes14. La mayor disponibilidad de médicos generales se registró en Coahuila con 1.4 médicos por cada 1000 habitantes; en contraste, la menor disponibilidad se registró en el Estado de México, con 0.4 médicos generales por cada 1000 habitantes. El Distrito Federal fue la entidad federativa que registró la mayor disponibilidad de enfermeras con 4.6 por 1000 habitantes; en contraste, Chiapas y el Estado de México sólo dispusieron de 1.3 enfermeras, respectivamente14. Además de estas marcadas desigualdades, encontramos que aún del total de población usuaria de los servicios de salud, el 26.21% no cuenta con seguridad social14.
Por lo tanto, observamos un cuadro preocupante respecto a la situación de desigualdad en la vulnerabilidad social y sanitaria en nuestro país15. En relación con este problema, la Organización Mundial de la Salud (OMS) emite una serie de sugerencias de mejora que permitan reorientar los recursos en salud a estas poblaciones más vulnerables, teniendo como eje a los Determinantes Sociales de la Salud (DSS).
Los interrogantes que se plantean son, en principio, cómo incorporar el concepto de DSS y hacer operativa la propuesta que hace la OMS a través de la comisión de DSS. Luego, cómo introducir las condiciones sociales y económicas de las familias y de las personas como una variable sistemática de análisis a la hora de distribuir los recursos de manera más equitativa, comenzando con los recursos en salud.
Se han reconocido 3 principales enfoques en orden de reducir la inequidades en salud16: a) centrar los esfuerzos en la población más vulnerable, b) reducir la brecha de salud mediante la mejora de la salud de los más vulnerables en relación con los de mejores condiciones de vida, y c) reducir las inequidades sociales en toda la población.
Si bien consideramos que se deben generar políticas que integren las 3 estrategias juntas, se requieren cambios y propuestas desde el sector salud que permitan mejoras, sobre todo tomando en cuenta la dimensión territorial. Se entiende como territorio al espacio donde habitan las poblaciones, el que se considera un espacio social construido a través de un proceso histórico. En este sentido, el espacio es una expresión de las condiciones de vida de la población17. Tal como lo plantea Alazraqui, "Los determinantes involucrados en este proceso de constitución del espacio social son los mismos determinantes presentes en el proceso salud, enfermedad, cuidado (PSEC). Estos determinantes se distribuyen de forma diferencial en el espacio, de tal forma que las condiciones de vida y condiciones de salud también tendrán una distribución diferencial que expresan desigualdades sociales y desigualdades en salud"17. Por ello, se plantea desde el sector salud la necesidad de reorientar las acciones desde una perspectiva que conjugue el accionar de los DSS, pero desde una dimensión territorial en el que dichos determinantes se expresan.
]]> Este trabajo expone una evaluación preliminar de la implementación inicial de un programa de atención que se propone reorientar el modelo de atención dando prioridad a la población más vulnerable. Al evaluar dicha vulnerabilidad en un espacio territorial delimitado, se usan criterios vinculados a las dimensiones sociales y sanitarias, e indicadores de nivel familia y persona. La premisa es dar atención a la población de un espacio territorial específico, en el que sea posible identificar la distribución de necesidades y priorizar los recursos a la población vulnerable. Esto se realiza en los centros de salud pertenecientes a la Jurisdicción Sanitaria Álvaro Obregón (JSAO), dependientes de la Secretaría de Salud (SSA) del Gobierno del Distrito Federal (GDF) desde julio de 2011, posteriormente se hizo una evaluación en diciembre de 2012. El programa tiene como objetivo fundamental el reorganizar el modelo de atención actual, que presenta determinadas características que lo hacen ineficaz (centrado en la atención de "enfermos", organizado a partir de la demanda, etc.), por un modelo cuyo eje de atención sean las familias, orientado a la salud y a dar prioridad a aquellas personas pertenecientes a familias de alta vulnerabilidad.
ANTECEDENTES
Los centros de salud pertenecientes al GDF presentan una organización por áreas geoestadísticas básicas (AGEB), por lo que un centro de salud tiene bajo su área de influencia uno o varios AGEB, de acuerdo con su categoría. Se clasifican en centros TI, TII y TIII; los TI son los de menor tamaño, conformados por un módulo de atención (médico general y enfermera), hasta los TIII, quienes centralizan uno o varios TII y TI. Estos TIII, tienen como mínimo 5 módulos de atención médica, además de contar con laboratorio de análisis clínicos y estudios de rayos X.
La modalidad en estos centros de salud es la de atención a la demanda, es decir, se distribuye una cantidad determinada de ficha* por cada profesional. Para conseguir esa ficha, las personas deben formarse por orden de llegada; el horario de atención comienza a las 8:00 h hasta terminar de atender a todos los pacientes con ficha. Esta realidad lleva a que, por un lado, los pacientes que asisten sin cita deban llegar desde muy temprano para conseguir su ficha, en algunos casos a las 5:00 h o antes. Esto demuestra una gran dificultad por parte de los servicios de atención en cuanto al cumplimientos de los postulados de la atención primaria de la salud9,18 al generar diversas barreras de acceso —administrativas, económicas y culturales. Por otro lado, impide saber si la población que está accediendo a la atención es la que más lo necesita. Así, el mismo sistema genera condiciones de inequidad o colabora en su reproducción, ya que los más desprotegidos son los que tienen más dificultades a la hora de cumplir con los requisitos de acceso. Dada esta situación, un problema a resolver es la incapacidad del sistema tal como está para advertir prioridades y generar respuestas a esas prioridades.
PROPUESTA DE REORGANIZACIÓN DESARROLLADA
La propuesta que se presenta pretende incorporar mayor racionalidad al destino de los recursos en salud, e incorporar la dimensión de equidad y de territorialidad a la organización de los servicios. Esto es, poder procesar información propia de las áreas de responsabilidad de los centros de salud con el fin de detectar a aquellas personas de hogares de mayor vulnerabilidad, a las que un problema de esta índole le pueda significar un daño importante para la propia persona y una sobrecarga económica y de otros recursos a la familia. Es decir, se busca incorporar el concepto de DSS de manera que sean esas características de las personas y de los hogares las que permitan diagnosticar el nivel de prioridades en el acceso a la atención.
METODOLOGÍA
]]> Para llevar adelante la propuesta se decidió circunscribirla a la Jurisdicción Sanitaria Álvaro Obregón; se convocó al personal directivo y operativo de los centros de salud y de la jurisdicción a una capacitación en DSS. En ésta se acordaron determinados criterios para desarrollar la tarea de reorganización de los servicios a fin de adaptarlos a la propuesta presentada, es decir que la propuesta se logra mediante el consenso de los actores involucrados.
ETAPAS DE TRABAJO
1. En primer lugar, se diseñó un cuestionario que busca obtener información de las condiciones socioeconómicas de los hogares y de la situación de salud de cada persona que habita en ellos. Este cuestionario fue validado en cuanto a su apariencia (face validity) mediante talleres con trabajadoras sociales y enfermeras de los centros de salud, así como sociólogos y una antropóloga de la SSA.
2. Se pidió a las trabajadoras sociales y enfermeras de los centros de salud que dentro de las zonas de mayor marginalidad de sus áreas de responsabilidad, seleccionaran en principio 3 manzanas que de acuerdo a su conocimiento, presentaran peores condiciones sanitarias y sociales.
3. Se realizó la encuesta en esas 3 manzanas procurando visitar todas las viviendas y entrevistando a un adulto responsable por cada una. En caso de no hallar a nadie, los encuestadores regresarían en 2 oportunidades más.
4. Se volcaron los resultados de la encuesta a una base de datos que permitió la localización de las personas con mayor vulnerabilidad de acuerdo a problemas de salud o carencias socioeconómicas del hogar.
5. Cada hogar clasificado como de alta o muy alta vulnerabilidad recibió la visita de una trabajadora social, quien realizó un informe pormenorizado de la situación del hogar y las personas para garantizar la fiabilidad de la información recabada en la encuesta. A su vez, la trabajadora social implementó tareas de promoción de la salud, ingresó personas a los sistemas de protección social (Programa Seguro Popular y Gratuidad), organizó en el hogar citas programadas con el profesional del centro de salud correspondiente al padecimiento, y comenzó a generar vínculos entre las personas y los líderes comunitarios de la zona.
6. Se reorganizaron los servicios de atención de los centros de salud, y se priorizó el acceso y la distribución de los recursos a las personas categorizadas por la trabajadora social como de muy alto riesgo.
]]> 7. Se planificaron reuniones con los líderes comunitarios de las zonas, a las que asisten regularmente el personal directivo de los centros de salud y de la jurisdicción sanitaria.
RESULTADOS
En cuanto a la realización de la encuesta, se logró estructurar una de fácil llenado, que incluye información significativa que permite clasificar rápidamente los hogares en mediana, alta y muy alta vulnerabilidad. Para ello, se tomaron en cuenta las condiciones de la vivienda y las condiciones sociosanitarias de cada persona. En virtud de ello se determinaron condiciones de riesgo potencial tanto para las viviendas (material de la vivienda, hacinamiento, servicios, etc.) como para los individuos (educación, problemas de salud sin control, faltante de vacunas, etc.). Si el hogar presenta más de 3 condiciones de riesgo, se considera de alto riesgo, si presenta más de 5, se considera de muy alto riesgo.
Las trabajadoras sociales realizaron una actividad grupal de revisión de registros para seleccionar las manzanas de mayor vulnerabilidad.
Realizaron las encuestas durante 3 semanas en 1331 hogares de los 1785 que conformaban el total, ya que en 454 no se encontraron adultos para responder. Los datos arrojados fueron los siguientes:
Viviendas
En cuanto a las condiciones de las viviendas, los principales determinantes detectados e incluidos para evaluar la vulnerabilidad son: el material principal del techo es de lámina en el 19.4%, el 11.8% presenta condiciones de hacinamiento, y 2.7% que no posee acceso a agua potable dentro de la vivienda (tabla 1).
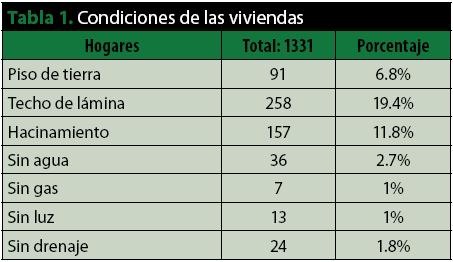
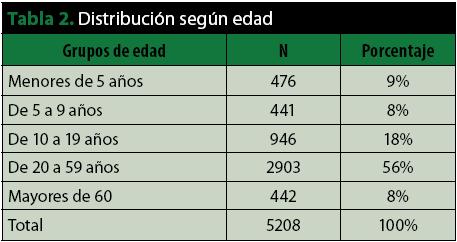
Se encontraron un total de 5208 personas en los 1331 hogares (tabla 2), 51% mujeres y 49% hombres. Del total, 476 (9%) son menores de 5 años, 26% tienen entre 5 y 20 años (1387), los adultos entre 20 y 59 años son 2903 personas (56%), y el restante 8% corresponde a mayores de 60 años (442).
Problemas detectados
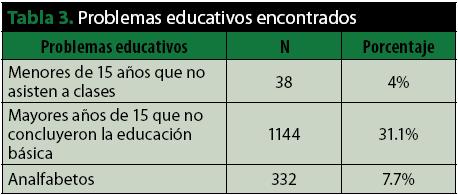
• Educativos. Dentro de las problemáticas seleccionadas como determinantes de la salud se evaluó el nivel educativo de los integrantes de los hogares (tabla 3); se dividieron en aquellos que deben estar dentro del sistema educativo actualmente (mayores de 4 años y menores de 16) y de los cuales se detectó que 38 no asiste a clase. Luego, los mayores de 15 que deben haber finalizado su educación básica, de los que se encontró a 1144 que no lo hicieron. Por último, el grupo de mayores de 8 años que no saben leer ni escribir, en el que se halló a 332 analfabetos.
]]> • Problemas de salud. En la tabla 4 se pueden observar los problemas detectados en la encuesta antes de que se realice la intervención; entre los más importantes se observan 38embarazos sin control† (14.6%), y 52 diabéticos e hipertensos sin control‡. También es preocupante la gran cantidad de personas que refieren padecer adicción al alcohol (139), y los que manifiestan consumir drogas ilícitas (115), sobre todo preocupa el hecho de que no se encuentren bajo tratamiento más que el 8.2% de las personas con problemas de alcohol y ninguno de los que tienen problemas de drogas. Otro hecho particularmente alarmante es que 118 menores de 8 años (casi el 16%) no tiene la cartilla nacional de salud.
Luego de analizar los datos recabados en la encuesta, cada equipo de salud de cada uno de los centros de atención tuvo acceso a los resultados de su área trabajada. Estos datos se procesaron para tener la información agregada por hogares, y se caracterizó a cada hogar en de moderado, alto y muy alto riesgo.
Esta clasificación se realizó con los parámetros establecidos en el taller con trabajadoras sociales y enfermeras. Quedaron establecidos 3 grupos (tabla 5):
1. El grupo considerado de muy alto riesgo, conformado por 210 hogares y 1504 personas quienes presentaron una combinación de problemas tanto a nivel de la vivienda como de los individuos. Estos hogares recibieron una visita inmediata de la trabajadora social, quien en la vivienda realizó intervenciones directas de promoción, prevención y programó una cita para atención en el centro de salud.
2. El grupo de alto riesgo, formado por 310 hogares y 1234 sujetos, presenta un número menor de elementos considerados de riesgo. En éstos la trabajadora social definió el tipo de urgencia en la intervención, de acuerdo al tipo de problema detectado, si se trataba de un problema de salud sin control, el personal del centro de salud procuró una cita programada en el domicilio del paciente en el horario disponible.
3. Por último, el grupo de riesgo moderado, con 811 hogares y 2470 personas presentó los problemas que requieren menor urgencia de atención por parte del centro de salud.
REORGANIZACIÓN DE LOS SERVICIOS DE SALUD
Tal como se expuso anteriormente, la trabajadora social se acercó al 100% de los hogares de alto riesgo y a los de mediano riesgo que requirieron atención médica profesional. En los mismos hogares realizaron tareas de promoción de la salud y prevención de enfermedades, y canalizaron problemas sociales y de salud. En cuanto a los problemas sociales, se intervino en la adicción al alcohol mediante las asociaciones de Alcohólicos Anónimos (AA) con las que las trabajadoras tenían contacto previo. Todas las familias que no contaban con seguridad social fueron empadronadas al Seguro Popular y Programa de Gratuidad.
]]> En cuanto a la atención sanitaria, cada centro de salud destinó un módulo de atención para atender específicamente la consulta programada en los domicilios mediante la trabajadora social. El módulo consta de un médico general y una enfermera, quienes reciben a los pacientes en el centro de salud previamente citados mediante visita en su domicilio.Por último todos los pacientes sin cartilla de vacunación fueron atendidos mediante la visita de la enfermera del módulo quien vacunó y entregó las cartillas de salud en los domicilios.
Tal como podemos observar en la tabla 5, el resultado de estas intervenciones permitió reducir en un 22% el número de familias clasificadas como de Muy Alto riesgo (de 210 a 164). Estas familias que pasaron a menor riesgo aumentaron un 7.6% los de riesgo moderado. Es decir, se disminuyó considerablemente el riesgo de muy alto a moderado.
Otro elemento de utilidad en la organización del programa es su capacidad de mostrar la localización geográfica de cada problema, sea de índole social o de salud, lo cual permite el seguimiento por parte de los directivos de los centros de salud, así como de los de la jurisdicción sanitaria. Esta posibilidad de contar con un tablero de control en tiempo real permite la continuidad de la acciones y su monitoreo.
Una acción más a realizar por parte de las trabajadoras sociales en la comunidad es promover el desarrollo comunitario mediante tareas de fortalecimiento de las redes comunitarias, o de su creación en caso de no estar presentes. En estos 6 meses desde el inicio de la intervención se han realizado 8 reuniones con actores sociales de la comunidad en locaciones ubicadas dentro de ella (casas, locales vecinales, asociaciones, etc.), en todas han estado presentes directivos de los centros de salud y de la jurisdicción sanitaria, las trabajadoras sociales y el personal asignado al módulo de atención (figura 2).

CONCLUSIONES
En primer lugar se observa una importante presencia de problemas de salud que no estaban siendo atendidos, como el embarazo, que si bien no es una enfermedad, urge se incorpore a los servicios de salud. En todos los casos en que se detectó falta de seguimiento clínico se pudo dar algún tipo de respuesta que permitiera resolver la urgencia inmediata y asegurar la continuidad en el seguimiento.
]]> Este seguimiento se facilita desde el punto de vista técnico al contar con herramientas tecnológicas como las presentadas, en las que un mapa interactivo puede mostrar la magnitud y la distribución espacial de la vulnerabilidad (figura 1), y su evolución en el tiempo. Este monitoreo debe implementarse tanto en el nivel de los centros de salud como de dirección.También se detectaron personas con problemas de salud que a primera impresión pueden parecer simples, pero dadas las condiciones materiales de la vivienda, el nivel educativo y las problemáticas sociales que involucran al hogar, adquieren otra dimensión y requieren una respuesta más acorde a la situación del hogar y no sólo al tipo y gravedad de la enfermedad.
También observamos algunos casos en familias en las que un problema de salud se combina con una situación de otra índole que reestructura el funcionamiento familiar (personas discapacitadas, alcohólicos, adictos) y complejiza el problema de salud al hacerse más dificultosa la asistencia a controles médicos. Ello pudo ser considerado por la trabajadora social, quien priorizó la asistencia de dichos pacientes en el servicio correspondiente y también pudo brindar opciones de canalización para mitigar las problemáticas sociales.
A partir de los resultados podemos afirmar que el programa ha sido exitoso hasta el momento en cuanto a medir el riesgo individual de cada persona, combinado con aquellas condiciones que se comparten con el resto de los individuos en el hogar y que interactúan en potenciar el riesgo. Dicha información posibilita una mejor comprensión de las problemáticas a nivel no ya de individuos sino de grupos, lo que facilita la adopción de mejores medidas para afrontarlas desde los servicios de salud.
Además, estos grupos se encuentran a su vez vinculados a otras familias, en tanto son pertenecientes a una misma comunidad, colonia o barrio. Esta dimensión territorial es fundamental para generar respuestas organizadas específicas a los problemas locales. Por ello se generaron respuestas que permitan fortalecer en algunos casos —y generar en otros— las redes comunitarias locales. La vinculación de los actores sociales a debatir las problemáticas encontradas a partir del censo realizado genera un nuevo espacio en el que se discuten problemas locales de personas, familias y comunidades, desde un punto de vista social y sanitario. De esta manera los servicios de salud tienen la capacidad de poner en la agenda de las organizaciones locales las situaciones a resolver halladas mediante este programa, y le dan a las discusiones una fuerte impronta sanitaria.
Si bien se han incorporado las situaciones de salud de las personas, lo que contribuye a la disminución de la vulnerabilidad de los hogares, resulta mucho más complejo el abordaje de las problemáticas sociales y educativas halladas. En cuanto a este punto, es preocupante el gran nivel de deserción escolar en menores de 15 años, que llega a 4% (tabla 3). En estos casos, la trabajadora social colabora con la familia en la reinserción de los menores, en conjunto con instituciones educativas de la zona; a su vez, canaliza el problema a la jurisdicción sanitaria en busca de una respuesta institucional de mayor envergadura. De la misma manera se vincula mediante la jurisdicción sanitaria, para que a través del Instituto Nacional para la Educación de los Adultos (INEA) se pueda incorporar a aquellos adultos que no concluyeron sus estudios, o a aquellos que son analfabetos y desean aprender.
A partir de lo expresado tanto por los directores de los centros de salud, como por las propias trabajadoras sociales, el programa ha tenido gran aceptación entre el personal, y excepto casos particulares, lo han implementado con gran entusiasmo. Todo esto debe destacarse, sobre todo teniendo en cuenta que no se solicitó personal adicional, y que debieron recibir capacitación en servicio en los postulados del programa, además de seguir con sus tareas normales.
Jurisdicción sanitaria produjo un documento para presentar ante las autoridades de la delegación política, en el que se solicita se priorice el destino de determinadas obras de infraestructura en aquellas zonas en las que se encuentran mayor concentración de hogares en situación de vulnerabilidad.
]]> DISCUSIÓN
Es importante resaltar que este trabajo evalúa una fase inicial de implementación de un programa, que podrá ser evaluado más exhaustivamente en cuanto avance en zonas geográficas mayores. De acuerdo con los resultados presentados, el programa cumple con los lineamientos de la OMS, a través de su Comisión de Determinantes de la Salud en cuanto a las recomendaciones de seguimiento, evaluación y formación: "Es necesario realizar más investigaciones interdisciplinarias y multidisciplinarias sobre los determinantes sociales de la salud, pero generar datos científicos que demuestren la eficacia o ineficacia de las intervenciones para reducir las desigualdades sanitarias es un proceso complejo" (pág. 22)6. Mediante este trabajo se genera seguimiento de los DSS con relación a los problemas de salud, se buscan evidencias de las intervenciones para medir su eficacia, y se forma al personal jerárquico, operativo y a la propia comunidad, en el mejoramiento de su situación sociosanitaria.
A la vez, se busca trabajar no sólo con la población vulnerable, la propuesta engloba a toda la población que comparte un espacio geográfico en el que se desarrollan estas diferencias para tratar de mitigarlas mediante el desarrollo de las redes locales, en colaboración con las instituciones gubernamentales y no gubernamentales. Por ello compartimos lo planteado por Alazraqui17: "El espacio es una expresión de las condiciones de vida de la población. Los determinantes involucrados en este proceso de constitución del espacio social son los mismos determinantes presentes en el proceso salud, enfermedad, cuidado (PSEC)". Así es que el espacio cobra una dimensión fundamental para la comprensión del concepto de equidad; se busca la equidad con un sentido de justicia social, como valor normativo y un principio ético de justicia distributiva19,20 que también debe ser territorial.
En posteriores evaluaciones deberá tomarse en consideración el análisis de los recursos disponibles y su adaptación al nuevo sistema de atención. El programa requerirá nuevas competencias por parte del personal profesional y no profesional de los servicios de atención, así como del manejo de conceptos y herramientas por parte del personal jerárquico. Este punto es crucial para lograr el éxito de un programa como el que se pretende, ya que involucra modificaciones en todos los niveles de dirección. Por otro lado se deberá evaluar la necesidad de nuevos recursos para hacer frente a una población con grandes necesidades que puedan superar los recursos existentes.
Si se pretende cumplir con los objetivos del milenio y transformar la realidad socioeconómica de nuestras comunidades, es fundamental cambiar las estrategias de abordaje de las problemáticas, ya que, "Si buscas resultados distintos, no hagas siempre lo mismo" (Albert Einstein).
REFERENCIAS BIBLIOGRÁFICAS
1. Krieger N. A glossary for social epidemiology. Journal of Epidemiology and Community Health [Internet]. 2001;55:693-700. Disponible en: http://www.pubmedcentral.nih.gov/articlerender.fcgi?artid=2465592&tool=pmcentrez&rendertype=abstract [ Links ]
2. Tarlov A. Social determinants of Health: the sociobiological transition. En: Blane D, Brunner E, Wilkinson R, editors. Health and social organization. London: Routledge; 2000. p. 71-93. [ Links ]
]]>3. Lalonde M. A new perspective on the health of canadians. A working document. 1981. p. 77. [ Links ]
4. Dahlgren G, Whitehead M. Policies and strategies to promote social equity in health. Copenhagen, Denmark: World Health Organization; 1992. p. 67. [ Links ]
5. Whitehead M, Dahlgren G, Gilson L. Developing the policy response to inequities in Health: a global perspective. Challenging inequities in health care: from ethics to action. New York: Oxford University Press; 2001. p. 309-22. [ Links ]
6. Comisión de Determinantes Sociales de la Salud OMS. Subsanar las desigualdades en una generación. Alcanzar la equidad sanitaria actuando sobre los determinantes sociales de la salud. Ginebra, Suiza; 2009 p. 1-31. [ Links ]
7. OMS. La atención primaria de la salud. Más necesaria que nunca [Internet]. Ginebra, Suiza; 2008 p. XI-XXII. Available from: http://www.who.int/whr/2008/08_report_es.pdf [ Links ]
8. OMS. Alma Ata 1978. Atención Primaria de la Salud [Internet]. 1° ed. Ginebra, Suiza: OMS; 1984. p. 93. Available from: http://whqlibdoc.who.int/publications/9243541358.pdf [ Links ]
9. Starfield B. Equidad en salud y atención primaria: una meta para todos. Gerencia y politicas de salud. Pontificia Universidad Javeriana Bogotá, Colombia. 2001;1(1):7-16. [ Links ]
10. OPS/OMS. La salud en el contexto del desarrollo. La Salud en Las Américas 2007. Washington, DC; 2007. p. 453. [ Links ]
11. Organización Panamericana de la Salud. La salud Américas. Volumen I, edición 2002. Washington, DC: OPS; 2002. p. 473. [ Links ]
12. OPS/OMS. Perspectivas para la salud regional. La Salud en Las Américas 2007. Washington, DC; 2007. p. 427-50. [ Links ]
13. Gómez-Dantés O, Sesma S, Becerril VM, Knaul FM, Arreola-Ornelas H, Frenk J L. Sistema de salud de México. Salud Pública de México. 2011;53(2):220-32. [ Links ]
]]>14. Secretaría de Salud. Rendición de Cuentas en Salud 2010. [Internet]. México, D.F.; 2010 p. 176. Available from: http://www.dged.salud.gob.mx/contenidos/dedss/descargas/rcs/RCS2010.pdf [ Links ]
15. CEPAL, ECLAC. Vulnerabilidad sociodemográfica: viejos y nuevos riesgos para comunidades, hogares y personas. Síntesis y conclusiones. Brasilia, Brasil; 2002 p. 38. Disponible en: http://www.cepal.org/publicaciones/xml/0/9640/DGE2170-SES29-16.pdf [ Links ]
16. Whitehead M, Dahlgren G. Concepts and principles for tackling social inequities in health: Levelling up. Part 1. Copenhagen, Denmark; 2007. p. 45. Disponible en: http://www.euro.who.int/_data/assets/pdf_file/0010/74737/E89383.pdf [ Links ]
17. Alazraqui M, Mota E, Spinelli H. El abordaje epidemiológico de las desigualdades en salud a nivel local. Cad. Saúde Pública. 2007;23(2):321-30. [ Links ]
18. Macinko J, Montenegro H, Nebot Adell C, Etiene C, y Grupo de Trabajo de Atención Primaria de Salud de la Organización Panamericana de la Salud. La renovación de la atención primaria de salud en las Américas. Rev Panam Salud Pública. 2007;21(2/3):73-84. [ Links ]
19. Braverman PA, Gruskin S. Defining equity in health. J Epidemiol Community Health. 2003;57:254-8. [ Links ]
20. Kawachi I, Subramanian SV, Almeida-Filho N. A glossary for health inequalities. J Epidemiol Community Health. 2002;(56):647-52. [ Links ]
* Las fichas o expedientes hacen referencia a un documento en el que se registrarán los eventos observados por el médico. La cantidad de fichas permite calcular la cantidad prefijada de pacientes que recibirá un profesional de la salud a diario en el centro de salud.
† Embarazo sin control: aquella embarazada que no ha asistido a su control por lo menos en los últimos 30 días.
‡ Diabéticos e hipertensos sin control médico: aquel paciente diagnosticado que no ha acudido a consulta con el médico para control de su enfermedad en los últimos 3 meses.
]]>