Diagnóstico tardío de la aspiración de un cuerpo extraño
Delayed diagnosis of foreign body aspiration
Luis Carlos Hinojos Gallardo,1 Mauricio Silva Barragán,1 Moisés Dante Escobedo Sánchez,2 Alejandro Alejandre García1
1 Servicio de Neumología Pediátrica
]]> 2 Servicio de Broncoscopia Instituto Nacional de Enfermedades Respiratorias México D. F., México
Autor de correspondencia:
Dr. Luis Carlos Hinojos Gallardo
Correo electrónico: lchinojos@hotmail.com
Fecha de recepción: 24-10-09
Fecha de aceptación: 14-04-10
Resumen
]]> Introducción. La aspiración de cuerpos extraños es un problema común en el paciente pediátrico y representa una causa importante de morbilidad y mortalidad. En Estados Unidos se considera la causa de 7% de las muertes accidentales de niños de entre 1 y 3 años de edad. La presentación clínica requiere de un alto grado de sospecha diagnóstica por el médico, sobre todo cuando el antecedente del evento de atragantamiento no es claro en la historia clínica debido a que la exploración física y los hallazgos radiológicos son inespecíficos en la mayoría de las ocasiones.Caso clínico. Se presenta el caso de un adolescente de 14 años que, a pesar de tener el antecedente de la aspiración de un cuerpo extraño, no se le dio importancia y sus síntomas se confundieron con otras entidades. Recibió diversos tratamientos pero sus síntomas se mantuvieron por un año. Fue remitido a la Unidad de Neumología Pediátrica Fernando Katz del Instituto Nacional de Enfermedades Respiratorias donde se realizó el estudio broncoscópico y la extracción del cuerpo extraño del bronquio intermedio.
Conclusiones. El diagnóstico tardío ocasiona problemas respiratorios que van desde la obstrucción de las vías aéreas (que pone en riesgo la vida) hasta síntomas respiratorios crónicos como sibilancias e infecciones recurrentes de las vías respiratorias. Es común también que estos síntomas se confundan con otras entidades patológicas como el asma, el reflujo gastroesofágico y la disfunción laríngea.
Palabras clave: aspiración de cuerpos extraños, niños, broncoscopia, diagnóstico tardío.
Abstract
Background. Aspiration of foreign bodies in the central airway is a common problem in the pediatric population, representing a major cause of morbidity and mortality in our country. In the U.S., foreign body aspiration is the cause for 7% of accidental deaths in children between 1 and 3 years of age. Clinical diagnosis requires a high degree of suspicion in the medical history especially when the choking event is unclear in the clinical history because physical examination and radiological findings have a low sensitivity.
Case report. We present the case of a 14-year-old male with a history of foreign body aspiration. The patient's symptoms were given little importance. A 1-year delay in diagnosis occurred due to symptoms mimicking other pathologies. The patient was referred to the Pediatric Pulmonology Unit "Fernando Katz" of the National Institute of Respiratory Diseases where bronchoscopic exploration was performed with removal of foreign body (plastic object) from the intermediary bronchus.
Conclusions. Delayed diagnosis causes respiratory problems ranging from life-threatining airway obstruction to chronic respiratory symptoms such as wheezing and recurrent respiratory infections. It has been shown that these symptoms can be confused with other pathologies such as asthma.
Keywords: foreign body aspiration, children, bronchoscopy, delayed diagnosis.
]]>INTRODUCCIÓN
La entrada de un cuerpo extraño a cualquier parte del árbol bronquial condiciona serias alteraciones clínicas al paciente independientemente de la edad.1 Los niños se encuentran en mucho mayor riesgo que los adultos; este riesgo incrementado se relaciona con la introducción de sólidos en la dieta y el carácter explorador del niño que tiende a llevarse los objetos hacia la boca. En una serie brasileña de 200 niños que aspiraron algún cuerpo extraño se encontró que 75% de los accidentes ocurrían en casa y en 40% de los casos los padres no se daban cuenta.2 La mayoría de los objetos aspirados son de naturaleza orgánica; predominan los cacahuates, aunque también se ha reportado que las semillas de girasol son una causa principal. Sin embargo, la variedad del tipo de cuerpo extraño aspirado en las diferentes series depende de las condiciones sociales, económicas y culturales.3
Los plásticos, que se encuentran entre los objetos más comunes que los niños se llevan a la boca, sorpresivamente no son de las causas más frecuentes de aspiración en los países en desarrollo, pero corresponden a 10% en los países desarrollados.
CASO CLÍNICO
Se trata de paciente masculino de 14 años de edad, originario del Estado de México, referido a la Unidad de Neumología Pediátrica Fernando Katz del Instituto Nacional de Enfermedades Respiratorias (INER) con el diagnóstico de infecciones recurrentes en las vías respiratorias. Es miembro de una familia de escasos recursos socioeconómicos. No presenta antecedentes personales patológicos de relevancia. Inicia su padecimiento un año antes de su ingreso al INER al estar jugando con una pieza de plástico (de 1 cm de longitud, aproximadamente) en la boca y presentar un evento súbito de dificultad respiratoria con tos seca en accesos, cianozante, que resuelve por sí misma; 24 h después del evento presentó aumento de la temperatura no cuantificado y tos productiva, por lo que acudió al médico, quien estableció erróneamente el diagnóstico de bronquitis aguda e indicó antitusígenos y antibióticos no especificados. Los síntomas disminuyeron pero se mantuvo con tos productiva de predominio matutino acompañada de silbidos audibles a distancia y aumentos de temperatura intermitentes. El paciente fue valorado por varios médicos y sometido a estudios de radiología de tórax que se reportaron como normales, sin identificar datos de atelectasia o del objeto aspirado. Hasta ese momento había recibido terapia múltiple, básicamente con antitusígenos, mucolíticos, broncodilatadores y antibióticos.
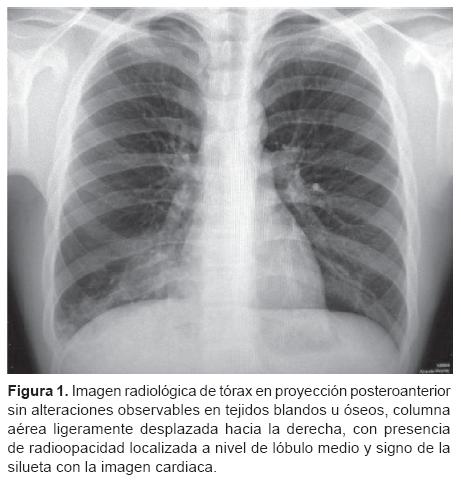
El paciente se recibió en el INER con buen estado general, con adecuada coloración e hidratación de tegumentos, sin datos de aumento del trabajo respiratorio. La exploración del tórax reveló características morfológicas externas normales, movimientos de amplexióny amplexación normales en amplitud y frecuencia; a la auscultación se detectaron sibilancias bilaterales de intensidad leve y disminución del murmullo vesicular a nivel del tercio inferior del hemitórax derecho, percusión con claridad pulmonar bilateral simétrica sin lograr integrar síndrome pleuropulmonar. El resto de la exploración sin datos anormales. La imagen radiológica de tórax en proyección posteroanterior con técnica digital sin alteraciones observables en tejidos blandos u óseos, columna aérea ligeramente desplazada hacia la derecha, con presencia de radioopacidad localizada a nivel de lóbulo medio y signo de la silueta con la imagen cardiaca (Figura 1).

La espirometría se reportó dentro de los parámetros normales para la edad sin respuesta al broncodilatador.
El paciente ingresó con el diagnóstico de infecciones recurrentes con sospecha fundada de aspiración de un cuerpo extraño, por lo que se decidió realizar una exploración broncoscópica diagnóstica, bajo anestesia general a través de mascarilla laríngea, con videobroncoscopio Olympus IT 180. Se encontró una pieza de plástico, de aproximadamente 1.5 cm de longitud, alojada en la mucosa del bronquio intermediario acompañada de abundantes secreciones verdosas espesas y de reacción inflamatoria en la pared bronquial (Figura 2). El cuerpo extraño se extrajo con una pinza de dientes de ratón para cuerpos extraños sin complicaciones; además, se tomaron muestras de las secreciones para cultivo microbio lógico.

El paciente evolucionó de forma satisfactoria persistiendo sólo con atelectasia en lóbulo medio que se resolvió con el manejo de terapia respiratoria. Un mes después el paciente se encontró asintomático con radiografía de tórax dentro de los parámetros normales; se le citó para una tomografía axial de tórax y broncoscopia de seguimiento.
DISCUSIÓN
El diagnóstico de aspiración de un cuerpo extraño puede dificultarse por la falta de antecedentes o de signos de aspiración tanto porque el padre no estuvo presente como porque los signos pudieron haber sido muy sutiles, de tal forma que se requiere de un alto índice de sospecha por parte del médico para establecer la posibilidad del diagnóstico.3-5 En un estudio reciente Kiyany cols. incluyeron 207 pacientes pediátricos en un periodo de 5 años. Se localizaron cuerpos extraños envías aéreas en 153 de estos pacientes después de excluir a aquéllos que no presentaban un cuerpo extraño radioopaco en la radiografía. El porcentaje de broncoscopias positivas fue de 71.8%.3 La decisión de realizar el estudio broncoscópico en estos pacientes se basó en 4 características principales: historia clínica positiva, síntomas, examen físico y hallazgos radiológicos. Con respecto a la historia clínica se consideró positiva si el familiar había sido testigo del evento de aspiración; sin embargo, lo más común que se encontró en las historias clínicas fue el antecedente de un evento paroxístico de tos y cianosis que se resolvió espontáneamente. La sensibilidad de estos antecedentes fue de 90.5% en esta serie, con una especificidad baja de 24.1%. Los síntomas más comunes fueron sibilancias y tos seca mientras que lo más común que mostró la exploración física fue la disminución de los ruidos respiratorios y las sibilancias unilaterales. Los estudios radiológicos se consideran la principal herramienta en el paciente sin historia clínica positiva; en esta serie se encontraron datos positivos, como hiperlucidez unilateral o localizada, atelectasias y consolidación neumónica en 71.7% de los pacientes con broncoscopia positiva. Estos autores concluyeron que el antecedente de la aspiración de un cuerpo extraño y la sintomatología sugestiva confieren una alta sensibilidad al diagnóstico, aunque especificidad intermedia.3 A pesar de lo anterior, los datos clínicos y radiológicos no son suficientemente específicos y pueden estar presentes en procesos que simulen la aspiración de un cuerpo extraño o estar ausentes en algunos casos positivos.6
]]> Girardi y cols. encontraron radiografías normales hasta en 47% de los pacientes con aspiración de cuerpo extraño.7 Debido al riesgo de subdiagnosticar la entidad, cuando exista la más mínima sospecha o duda respecto a la posibilidad de que un cuerpo extraño esté alojado en las vías aéreas, debe practicarse una broncoscopia diagnóstica o terapéutica, según sea el caso. Varios autores consideran que es mejor realizar broncoscopias aunque resulten negativas a dejar un cuerpo extraño alojado en la vía aérea de un paciente.3-6,8,9Está indicado que el estudio broncoscópico en el paciente con sospecha de aspiración de un cuerpo extraño sea realizado con broncoscopia rígida, principalmente porque este procedimiento permite mantener constante la ventilación pulmonar;4,8 sin embargo, diversos autores han publicado recientemente la utilidad de la broncoscopia flexible en la extracción de cuerpos extraños. En un estudio que incluyó 8 pacientes con diagnóstico de aspiración de cuerpo extraño en un periodo de 10 meses, Flores y cols. lograron extraer cuerpos extraños en 6 de los casos utilizando un broncoscopio flexible de 6.3 mm. En dos pacientes se requirió el broncoscopio rígido. Estos autores concluyen que ambos procedimientos son complementarios.9 Diversos centros recomiendan iniciar la exploración con el broncoscopio flexible y la extracción con el broncoscopio rígido.10-12
Cohen y cois, intentaron definir un criterio para la realización de la broncoscopia en el paciente pediátrico con sospecha de aspiración de un cuerpo extraño. Para ello, incluyeron a 142 niños de 3 meses a 14 años de edad. Concluyeron que la broncoscopia diagnóstica está indicada para todo paciente con historia positiva de aspiración de un cuerpo extraño, para pacientes sin historia clara pero con exploración física positiva o presencia de alteraciones radiológicas e, incluso, para aquellos pacientes sin antecedentes clínicos, con exploración física negativa, sin hallazgos radiológicos, pero con síntomas continuos como tos, sibilancias, disfagia y fiebre intermitente que no logren explicarse satisfactoriamente con otra etiología. Estos autores propusieron un sencillo "árbol de decisiones" en el paciente con sospecha de aspiración de un cuerpo extraño, basándose en los resultados obtenidos en su estudio (Figura 3).8
El retraso en el diagnóstico de la aspiración de un cuerpo extraño, que generalmente va acompañado de diagnósticos erróneos (asma, bronquitis, neumonía croup, etcétera) incrementa el periodo sintomático, la tasa de complicaciones y dificulta el diagnóstico y el tratamiento posteriores. En algunas series pediátricas el diagnóstico se ha realizado hasta 7 días después del evento en 16 a 69% de los pacientes.13 Karakoc y cols. estudiaron el fenómeno del retraso en el diagnóstico en un periodo de 7 años en el que se practicaron 654 broncoscopias en total y se identificaron cuerpos extraños sólo en 32 casos (4.8%). Estos autores encontraron que hasta 50% de los pacientes con broncoscopia positiva tenían, por lo menos, 3 meses de padecimiento al momento del diagnóstico; el paciente con mayor tiempo tenía 11 años con el padecimiento. Con base en sus hallazgos definieron el fenómeno como "cuando el paciente es diagnosticado después de 3 meses del evento".5
Se han mencionado como otras causas del retraso en el diagnóstico la poca credulidad de los padres cuando el niño les relata el evento o la negación del accidente por parte del propio niño por temor a ser reprendido.14 El retraso en el diagnóstico lleva al paciente a desarrollar una intensa reacción inflamatoria alrededor del cuerpo extraño, que es más común en cuerpos de origen vegetal; esta reacción inflamatoria complica la posterior extracción del cuerpo extraño y aumenta el riesgo de complicaciones asociadas al procedimiento.1 Además, en distintas series se ha relacionado la presencia de un cuerpo extraño con la hiperreactividad de las vías aéreas o con el desarrollo de bronquiectasias que, al progresar en número y gravedad, pueden llevar al paciente a requerir una lobectomía como última medida terapéutica.5,7,8
La aspiración de cuerpos extraños es un padecimiento que, en pediatría, debe ser diagnosticado y manejado de forma temprana para evitar complicaciones y secuelas en el paciente. El diagnóstico deberá siempre basarse en la combinación de los datos que aportan la historia clínica, la exploración física y los hallazgos radiológicos, manteniendo siempre un alto nivel de sospecha clínica; también es importante interrogar de forma intencionada al paciente en busca de datos que orienten al diagnóstico.
De acuerdo con lo anterior concluimos que en el paciente pediátrico con síntomas crónicos recurrentes de las vías respiratorias, aún en ausencia de historia clínica, de datos clínicos o radiológicos positivos, debe excluirse por completo el diagnóstico de aspiración de un cuerpo extraño y, ante la más mínima sospecha, debe considerarse la broncoscopia diagnóstica para excluir dicha posibilidad con certeza.5
REFERENCIAS
1. Lima JAB, Fischer GB. Foreign body aspiration in children. Paediatr Respir Rev 2002;3:303-307. [ Links ]
2. Bittencourt PFS, Camargos PAM. Aspiração de corposestran-hos. J Pediatr 2002;78:9-18. [ Links ]
3. Kiyan G, Gocmen B, Tugtepe H, Karakoc F, Dagli E, Dagli TE. Foreign body aspiration in children: the value of diagnostic criteria. Int J Pediatr Otorhinolaryngol 2009;73:963-967. [ Links ]
4. Cifti AO, Bingöl-Kologlu M, Senocak ME,Tanyel FC, Büyükpamukçu N. Bronchoscopy for evaluation of foreign body aspiration in children. J Pediatr Surg 2003;38:1170-1176. [ Links ]
5. Karakoc F, Cakir E, Ersu R, Uyan ZS, Colak B, Karadag B, et al. Late diagnosis of foreign body aspiration in children with chronic respiratory symptoms. Int J Pediatr Otorhinolaryngol 2007;71:241-246. [ Links ]
6. Sersar SI, Rizk WH, Bilal M, El Diasty MM, Eltantawy A, Abdelhakam BB, et al. Inhaled foreign bodies: presentation, management and value of history and plain chest radiography in delayed presentation. Otolaryngol Head Neck Surg 2006; 134:92-99. [ Links ]
7. Girardi G, Contador AM, Castro-Rodríguez JA. Two new radiological findings to improve the diagnosis of bronchial foreign-body aspiration in children. Pediatr Pulmonol 2004;38:261 -264. [ Links ]
8. Cohen S, Avital A, Godfrey S, Gross M, Kerem E, Springer C. Suspected foreign body inhalation in children: what are the indications for bronchoscopy? J Pediatr 2009;155:276-280. [ Links ]
9. Daines CL, Wood RE, Boesch RP. Foreign body aspiration: an important etiology of respiratory symptoms in children. J Allergy Clin Inmunol 2008; 121:1297-1298. [ Links ]
10. Flores-Hernández SS, García-Torrentera R, Nuñez-Pérez RC. Extracción de cuerpos extraños de la vía aérea en niños mediante broncoscopia flexible. Rev Inst Nal Enf Resp Mex 2005;18:103-108. [ Links ]
11. Swanson KL, Prakash UB, Midthun DE, Edell ES, Utz JP, McDougall JC, et al. Flexible bronchoscopic management of airway foreign bodies in children. Chest 2002;121:1695-1700. [ Links ]
12. Martinot A, Closset M, Marquette CH, Hue V, Deschildre A, Ramon P, et al. Indications for flexible versus rigid bronchoscopy in children with suspected foreign-body aspiration. Am J Respir Crit Care Med 1997;155:1676-1679. [ Links ]
13. Saquib Mallik M, Rauf Khan A, Al-Bassam A. Late presentation of tracheobronchial foreign body aspiration in chiildren. J Trop Pediatr 2005;51:145-148. [ Links ]
14. Louie MC, Bradin S. Foreign body ingestion and aspiration. Pediatr Rev 2009;30:295-301. [ Links ]
]]>