Estudio comparativo de las características clínicas, demográficas y el funcionamiento familiar en niños y adolescentes con trastorno obsesivo–compulsivo leve a moderado vs. grave
Children and adolescents with mild vs. severe Obsessive–Compulsive Disorder: a comparative study
Ana Teresa Ballesteros Montero,1 Rosa Elena Ulloa Flores2
1 Clínica de Trastorno Bipolar, Dirección de Servicios Clínicos, Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz.
2 Psicofarmacología del Desarrollo, Hospital Psiquiátrico Infantil Dr. Juan N Navarro.
]]>Correspondencia:
Dra. Rosa Elena Ulloa Flores.
Hospital Psiquiátrico Infantil Dr. Juan N. Navarro.
San Buenaventura 86, Tlalpan, 14080,
México, D.F.
E.mail: eulloa@hotmail.com
Recibido primera revisión: 23 de noviembre de 2009.
Segunda versión: 4 de octubre de 2010. ]]>
Aceptado: 13 de diciembre de 2010.
Abstract
Obsessive–compulsive disorder (OCD) is a prevalent neuropsychiatric disorder in children, adolescents and adults. Prevalence rates of 2% to 4% have been reported. Despite the presence of effective treatments, underdiagnosis in children and adolescents is frequent. In addition, OCD is frequently comorbid with externalizing disorders such as attention deficit hyperactivity disorder (ADHD) and anxiety disorders such as generalized anxiety disorder (GAD), panic disorder, social phobia and separation anxiety disorder. Comorbidity with affective disorders is frequent too. The OCD association with major depressive disorder (MDD) increases in adolescence, reaching similar rates in adults. The comorbidity and other clinical variables, such as the duration of illness, have been mentioned as predictors of severity and treatment response. An erratic family functioning has also been associated to the severity of the illness.
The aim of this study was to determine if there were differences in demographic variables (sex and age), clinical variables (age onset of the illness and comorbid disorders) and family functioning between children and adolescents with mild/moderate vs. severe OCD.
Methods
In a comparative cross sectional design, 60 children and adolescents aged 6 to 1 7 years, who met criteria for OCD and were drug naive, were assessed. Subjects who were unable to complete the interviews or had severe neurological or medical comorbidities were excluded.
Subjects were recruited at the inpatients and outpatients services of the Child Psychiatric Hospital Dr. Juan N. Navarro (HPIJNN). Trained physicians interviewed the subjects and their parents using the Schedule for Affective Disorders and Schizophrenia for School–Age Children Present and Lifetime version (K–SADS–PL), the Children's Yale–Brown Obsessive Compulsive Scale (CY–BOCS), the Global Assessment of Functioning Scale (GAS) and the family APGAR rating scale. Based on CY–BOCS scores, the sample was divided in mild/moderate OCD (CY–BOCS < 30 points) and severe OCD (CY–BOCS > 30 points).
Statistical analyses: Descriptive statistics (frequencies, means, standard deviation) and comparative (t student and Chi square) were used. Univariate analysis and linear regression were conducted for assessing factors associated with OCD severity.
Results
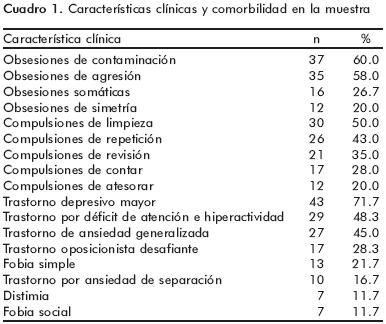
]]> The sample had a mean age of 12.57±2.91 years old, they were 71.7% male. The mean duration of their illness was 19±10.75 months. The average score of CY–BOCS was 22.76±8.66, family APGAR 14.68±6.02 and GAS 54.91±15.05. A relative with OCD symptoms was reported by 23.3% of the sample; in these relatives, the most common symptoms were those related to contamination fears and washing (1 6%), symmetry and order (6.6%), checking (3.3%) and hoarding (1.6%).The mean number of comorbid disorders was 3.1 6±1.68. The most frequent were MDD, ADHD and GAD. The internalizing disorders were reported as secondary to OCD.
The most common obsessions in the sample were those related to contamination and germs 60% (n = 37), followed by fears to harm 58% (n = 35), somatic 26.7% (n= 1 6) and symmetry 20% (n = 12). The most common compulsions were washing 50% (n = 30), repeating 43% (n = 26) and checking 35% (n = 21). Six subjects reported contamination thoughts or rituals–related enuresis and encopresis (fear of contamination when using the bathroom or doing it only at a specific time).
The main reason for attention seeking was the presence of anxiety or depressive symptoms (48%), externalized symptoms (27%), OCD symptoms (20%) and psychotic symptoms (5%). The KSADS–PL interview showed that 26% (n= 1 6), 33% (n = 20) and 43% (n = 26) of the sample reported academic, social and family dysfunction respectively.
When the sample was divided according to their severity, 81.7% (n= 48) belonged to the mild/moderate OCD group and 18.3% (n = 1 1) to the severe OCD group; this had a shorter duration of illness (16.54±5.3, vs. 19.73±11.5 months; t= 0.913, df=58, p=0.003). The comparison of demographic characteristics, OCD in family members, and family functioning showed no differences between severity groups.
Significant differences on rituals between groups were found, since they were reported in 45% of the severe OCD group and in 4% of the mild/moderate OCD group (%2 = 14.9, df=1, p= 0.001). Although the severe OCD group had shorter duration of illness, some symptoms were present for a longer time than in the mild/moderate OCD group: checking (12.6±3 vs. 2.4±4.3 months, t = 3.58, df=58, p = 0.001), repeating (8.3±12 vs. 3.4±5.1 months, t = 2.1, df=58, p = 0.03) and the inclusion of others in their rituals (20.34±1 .7 vs. 2.6±4.4 months, t = 2, df = 58, p = 0.049). Two patients of the mild/ moderate OCD group and one of the severe OCD group were affected with schizophreniform disorder. Psychotic symptoms secondary to OCD were found only in the severe OCD group (45.5%).
The main reason for attention seeking of the severe OCD group was the presence of obsessions and compulsions, and in the mild/ moderate OCD group the presence of internalized disorders.
Univariate analysis showed that counting compulsions (F=7.27, p = 0.01) and rituals (F = 1 7.24, p = 0.000) were related to OCD severity. However, the linear regression model showed that only the presence of rituals predicted the severity of OCD (B = 0.591, t = 4.1, p<0.001).
Discussion
The studied sample represents 2.7% of the patients who were evaluated during a seven–month period at the HPIJNN, the inclusion of a screening instrument for OCD would be helpful for the identification of obsessions and compulsions in clinical samples of children and adolescents.
]]> The demographic characteristics of the present sample were similar to those reported in previous studies of pediatric OCD. The duration of illness reported by this sample suggests an age of onset around 10 years old; the frequency of obsessions and compulsions reported were also similar to those in other samples. In particular, compulsions without obsessions and the rituals involving others. Almost all the studied patients had comorbid disorders, which in many cases lead their attention seeking. It has been observed that subjects with severe obsessions regarding contamination and aggression seek for help more frequently than patients with other symptoms.Rituals were more frequently seen in patients with severe OCD; these symptoms have been associated to alterations in executive functions and have been related with psychosocial dysfunction.
Conclusions: Subjects of the mild/moderate OCD group sought attention mainly due to the symptoms of comorbid disorders. Subjects with severe OCD had a shorter duration of illness and more frequency of psychotic symptoms. In the present sample, rituals predicted the severity of OCD (B = 0.591, t = 4.1, p<0.001).
Key words: OCD, children and adolescents, severe, comorbidity, family functioning.
Resumen
El trastorno obsesivo–compulsivo (TOC) es un trastorno neuropsiquiátrico que afecta a niños, adolescentes y adultos. La prevalencia del TOC en población pediátrica se ha reportado en 2 a 4%. Pocos pacientes con TOC obtienen un diagnóstico correcto y reciben tratamiento adecuado. El TOC en niños y adolescentes se presenta frecuentemente en forma comórbida con otras patologías como trastorno por déficit de atención con hiperactividad, trastornos ansiosos y depresivos. La comorbilidad y otras variables clínicas y de funcionamiento familiar se han asociado a un incremento en la gravedad del TOC y pobre respuesta a tratamiento. Existe poca información acerca de las variables asociadas a la gravedad del TOC en niños y adolescentes mexicanos.
El objetivo del presente trabajo fue comparar las variables demográficas (edad y sexo), clínicas (edad de inicio de la enfermedad y comorbilidad) y el funcionamiento familiar entre pacientes con TOC leve a moderado y TOC grave.
Se obtuvo una muestra de 60 pacientes de seis a 1 7 años con diagnóstico de TOC vírgenes a tratamiento. Se excluyó a pacientes con trastornos neurológicos y/o médicos graves y a los que no concluyeron las evaluaciones. La muestra se dividió de acuerdo con la calificación obtenida en la escala para niños y adolescentes de síntomas obsesivo–compulsivos Yale–Brown (CY–BOCS) en TOC leve a moderado (CY–BOCS<30 puntos) y TOC grave (CY–BOCS>30 puntos) para comparar sus características demográficas y clínicas. Los pacientes se evaluaron con la entrevista diagnóstica K–SADS–PL, la escala de funcionamiento global (GAS), la escala CY–BOCS para determinar la gravedad del TOC pediátrico y el APGAR familiar para funcionalidad familiar. Los resultados se analizaron por medio de estadística descriptiva (frecuencias, porcentajes y promedios) y comparativa (prueba t de Student y chi cuadrada); para determinar los factores asociados a la gravedad, se emplearon análisis de varianza univariado y regresión lineal.
Resultados
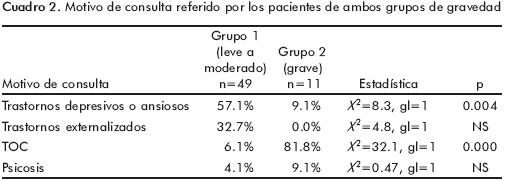
]]> La mayor parte de la muestra (71.7%) fueron varones, el promedio de edad fue de 12.57±2.91 años y el tiempo de evolución del TOC fue de 19±10.75 meses. La mayoría de los pacientes (81.7%) perteneció al grupo de TOC leve a moderado y 18.3% al grupo de TOC grave. Este grupo reportó menor tiempo de evolución que el grupo de TOC leve a moderado (p = 0.003), mayor frecuencia de rituales y mayor duración de las compulsiones de revisión, repetición y realización de rituales incluyendo a otros. El trastorno esquizofreniforme se presentó en dos pacientes del grupo de TOC leve y en un paciente del grupo de TOC grave. Los síntomas psicóticos secundarios a TOC se encontraron sólo en los pacientes con TOC grave (45.5% de este grupo). En este grupo las obsesiones y compulsiones llevaron a la búsqueda de atención psiquiátrica a la mayoría de los pacientes; mientras que en el grupo de TOC leve a moderado la búsqueda de atención se debió a los síntomas de trastornos depresivos o ansiosos.El modelo de regresión lineal mostró que la realización de rituales predecía la pertenencia al grupo de TOC grave (p<0.001).
Conclusiones
Los pacientes con TOC leve a moderado acudieron a consulta principalmente por la presencia de los trastornos comórbidos. Los pacientes con TOC grave reportaron menor duración de la enfermedad y mayor frecuencia de síntomas psicóticos relacionados con el TOC. En esta muestra, la presencia de rituales predijo la gravedad de los síntomas obsesivo–compulsivos.
Palabras clave: TOC, niños y adolescentes, gravedad, comorbilidad, funcionamiento familiar.
INTRODUCCIÓN
El trastorno obsesivo–compulsivo (TOC) en niños y adolescentes fue descrito por primera vez por Janet en 1903. A lo largo del tiempo, los reportes han corroborado que este padecimiento afecta a niños, adolescentes y adultos.1
Epidemiología
La prevalencia del trastorno es de 2.3%,2 y está asociado a disfunción académica, social y vocacional.3,4 Pocos adolescentes obtienen un diagnóstico correcto e incluso menos reciben un tratamiento adecuado.
]]> La prevalencia reportada del TOC pediátrico (2% a 4%)1,3,5 es similar a la reportada en adultos, lo cual sugiere una evolución variable del TOC pediátrico, ya que no todos los casos continúan con síntomas significativos a lo largo de su vida. En cuanto a la prevalencia de este trastorno en México son escasos los estudios, en los cuales se ha reportado una prevalencia de 2.3% en población clínica de adultos.6Características clínicas
Existen diferencias en los tipos de síntomas de acuerdo con la edad de presentación del trastorno. Un estudio que comparó la frecuencia de los diferentes síntomas del TOC en niños, adolescentes y adultos encontró que los niños tenían menor número de obsesiones en general, menor frecuencia de obsesiones agresivas y de compulsiones de contar que los adultos; pero involucraban a otros en sus rituales con mayor frecuencia.7 También se ha reportado que la mayoría de los niños presentan rituales de lavado y verificación en algún momento de su enfermedad.8 Los síntomas cambian a lo largo del tiempo tanto en su tipo como en su gravedad.
Comorbilidad del TOC pediátrico. Al igual que otros trastornos psiquiátricos en niños y adolescentes, el TOC se presenta con mayor frecuencia acompañado de otros trastornos psiquiátricos; sólo uno de cada cinco niños con TOC no presenta comorbilidad.9 Los trastornos por tics, de ansiedad y de aprendizaje se han encontrado asociados al TOC en infantes.3 Los trastornos del espectro TOC como tricotilomanía, onicofagia, lesiones crónicas de la piel, otros trastornos del control de impulsos, juego patológico, parafilias, trastorno dismórfico corporal y trastornos de alimentación son más comunes en la adolescencia. Los trastornos psiquiátricos más frecuentemente comórbidos con el TOC pediátrico son los trastornos internalizados como el trastorno de ansiedad por separación (TAS, 56% en niños y 35% en adolescentes), la depresión (39% en niños y 62% en adolescentes) y los trastornos externalizados como el trastorno por déficit de atención con hiperactividad (TDAH; 51%) y el trastorno negativista desafiante (47%).10
La comorbilidad con otros trastornos ansiosos incide sobre la gravedad del trastorno,11 mientras que la comorbilidad con trastornos externalizados está asociada a mayor disfunción.10
Antecedentes familiares y funcionamiento familiar. Se ha reportado mayor frecuencia de diagnósticos psiquiátricos en los padres de pacientes con TOC que en los de niños sanos,12 relacionándose la duración de la enfermedad en los hijos con el desarrollo de morbilidad en los padres.13 De hecho, se ha encontrado que la presencia de TOC en las madres y la evidencia de disfunción familiar es predictiva de mayor gravedad de los síntomas del TOC en niños.14
En un estudio en que se compararon pacientes con TOC pediátrico y controles sanos, se encontró que los primeros percibían mayores grados de rechazo por parte de los padres. El atesoramiento fue el único síntoma TOC que predijo parcialmente el escaso contacto afectivo con los padres.15
Los estudios de funcionamiento familiar han descrito a la acomodación como la participación o asistencia de la familia en los rituales del paciente.15 El porcentaje de acomodación en los familiares de pacientes con TOC pediátrico asciende hasta a 75% y se ha asociado con mayor gravedad en los síntomas, peor funcionamiento y mala respuesta al tratamiento.16
Variables asociadas a la gravedad del TOC
Un estudio publicado recientemente evaluó las características clínicas de 257 niños y adolescentes con TOC y encontró que el trastorno era más grave en los sujetos con obsesiones y compulsiones de atesoramiento y menos grave en sujetos con obsesiones de contaminación y compulsiones de limpieza; estos síntomas se asociaron a mayor comorbilidad con trastornos de ansiedad y depresión.17 En México no existen estudios que evalúen el efecto de las variables demográficas, clínicas y el funcionamiento familiar sobre la gravedad de los síntomas de pacientes con TOC pediátrico.
]]> El objetivo del presente trabajo fue determinar si existen diferencias en niños y adolescentes con TOC leve a moderado y TOC grave, en cuanto a variables demográficas (edad y sexo), clínicas (edad de inicio de la enfermedad y comorbilidad) y el funcionamiento familiar.
MATERIAL Y MÉTODOS
Diseño del estudio
Con el fin de probar la hipótesis de que existen diferencias en las variables demográficas y clínicas y el funcionamiento familiar en pacientes con TOC leve a moderado versus grave, se realizó un estudio transversal, descriptivo y comparativo.
Características de la muestra
Se reclutaron en forma consecutiva, de acuerdo con el método de muestreo no probabilístico por cuotas a niños y adolescentes de seis a 17 años de ambos sexos, que cumplían con los criterios diagnósticos de TOC, que acudieron por primera vez al Hospital Psiquiátrico Infantil Dr. Juan N Navarro (HPIJNN) y que eran vírgenes a tratamiento. Después de firmar el consentimiento informado, los pacientes y sus padres fueron entrevistados para obtener información de sus características sociodemográficas, clínicas y de funcionamiento familiar. Se excluyó a los pacientes con comorbilidad neurológica y/o médica grave y aquellos que no terminaron las evaluaciones.
La muestra se dividió en dos grupos de acuerdo con la calificación obtenida en la escala Yale–Brown de síntomas obsesivo–compulsivos en su versión para niños y adolescentes (CY–BOCS): Grupo 1, pacientes con TOC grave (CY–BOCS>30 puntos) y grupo 2, pacientes con TOC leve a moderado (CY–BOCS<30 puntos) para comparar sus características demográficas y clínicas.
Instrumentos de evaluación
Escala Yale–Brown de síntomas obsesivo–compulsivos para niños, versión niños y adolescentes (CY–BOCS)
]]> La CY–BOCS es la versión modificada de la Yale–Brown Obsessive Compulsive Scale (Y–BOCS), que fue desarrollada por Goodman et al.18,19 para adultos con TOC. Al igual que ésta, es un instrumento semiestructurado de 10 reactivos, aplicado por clínicos, diseñado para evaluar la gravedad de síntomas TOC en la semana previa a la aplicación. La estructura general y el puntaje del instrumento original fueron preservados en la CY–BOCS, pero el vocabulario de las preguntas fue modificado para hacerlo más apropiado para niños y adolescentes.Esta escala involucra a dos informantes, el niño y el padre, quienes se entrevistan de forma separada. Al realizar la traducción al español de CY–BOCS, la retraducción al inglés y la adaptación de la escala, se obtuvo un índice de consistencia interna (alfa de Cronbach) de 0.87 y correlación significativa con el diagnóstico de acuerdo con el K–SADS–PL. Los coeficientes de correlación intraclase para las calificaciones reportadas por los pacientes, los padres y la asignada por el clínico fueron superiores a 0.92.20
Schedule for Affective Disorders and Schizophrenia for School–Age Children Present and Lifetime version (K–SADS–PL)
El K–SADS–PL es una entrevista diagnóstica semiestructurada diseñada para evaluar episodios actuales y pasados de 46 diagnósticos psiquiátricos en niños y adolescentes, con base en los criterios del DSM–III–R y DSM–IV. En la versión traducida al español se encontraron altos coeficientes kappa de confiabilidad interevaluador.21
APGAR familiar
El cuestionario APGAR Familiar (Family APGAR) fue diseñado en 1978 por Smilkstein para explorar la funcionalidad familiar. El acrónimo APGAR hace referencia a los cinco componentes de la función familiar: adaptabilidad (adaptability), cooperación (partnertship), desarrollo (growth), afectividad (affection) y capacidad resolutiva (resolve).
El APGAR familiar puede aplicarse a diferentes miembros de la familia y en distintos momentos. Cada una de las respuestas tiene un puntaje que varía entre 0 y 4 puntos. El puntaje igual o superior a 7 equivale a funcionamiento familiar normal, el puntaje entre 4 y 6 equivale a disfunción familiar leve y el puntaje igual o inferior a 3 equivale a disfunción familiar grave.
En la validación española, la confiabilidad prueba–reprueba fue superior a 0.75 y la consistencia interna fue buena (alfa de Cronbach 0.84). Se obtuvo un alto grado de correlación (0.80) con el Pless–Satterwhite Family Function Index. El análisis factorial mostró que la escala es unidimensional, es decir, los cinco reactivos miden aspectos del mismo concepto.22
Análisis estadístico
Se utilizó estadística descriptiva (frecuencias, porcentajes y promedios) y comparativa (prueba t de Student y chi cuadrada) para analizar las características demográficas por grupos de gravedad. Para determinar los factores asociados a la gravedad, se empleó análisis de varianza univariado y regresión lineal. Para todas las pruebas se estableció un valor de p<0.05 como significativo.
]]>RESULTADOS
Descripción de la muestra respecto a variables sociodemográficas, clínicas y familiares
Se reclutó una muestra de 60 sujetos, de los cuales 71.7% (n=43) fueron del género masculino, el promedio de edad fue de 12.57±2.91 años y el tiempo de evolución del TOC fue de 19±10.75 meses. El puntaje de CY–BOCS de 22.76±8.66.
El puntaje promedio del APGAR familiar fue de 14.68±6.02 y de la escala de funcionamiento global de 54.91±15.05. En 23.3% (n=14) se encontró algún familiar que reportó síntomas obsesivo–compulsivos, siendo los más comunes aquéllos relacionados con la contaminación y la limpieza (16%), seguidos de obsesiones de orden y simetría (6.6%), compulsiones de revisar (3.3%) y compulsiones de atesorar (1.6%).
En el apartado de adaptación escolar y relaciones sociales del KSADS–PL se encontró que 61% de los pacientes reportaron disfunción en al menos un área. El 26% (n=16), 33% (n=20) y 43% (n=26) de los pacientes reportó disfunción escolar, social y familiar respectivamente.
Únicamente 3.3% (n=2) de la muestra no presentó trastornos comórbidos. Se encontró que la muestra tenía en promedio 3.16±1 de trastornos comórbidos, siendo los más frecuentes la depresión, el TDAH y el trastorno por ansiedad generalizada. La mayor parte de los pacientes que tuvieron alguna comorbilidad con trastornos internalizados mencionaron el inicio de los síntomas de éstos posterior al inicio de sus obsesiones y compulsiones.
Se encontró que 3.3% (n=2) de los pacientes presentaban en uresis y 6.7% (n=4) encopresis; estos síntomas estaban relacionados con obsesiones de contaminación (temor a contaminarse si iban al baño) y rituales (ir al baño sólo en un momento determinado del día). En el cuadro 1 se muestran las obsesiones, compulsiones y trastornos comórbidos más frecuentes en la muestra estudiada.

Diferencias demográficas y clínicas de acuerdo con la gravedad del TOC
Al dividir la muestra de acuerdo con la gravedad, se encontró que 48 pacientes (81.7%) pertenecían al grupo de TOC leve a moderado y 11 (18.3%) al grupo de TOC grave; este último tenía menor tiempo de evolución (16.54±5.3, vs. 19.73±11.5 meses; t=0.913, gl=58, p=0.003). La comparación de las variables demográficas y funcionamiento familiar no mostró diferencias entre ambos grupos. Se encontraron diferencias significativas en la frecuencia de rituales respecto a los grupos, presentándose éstos en 45% de los pacientes con TOC grave y en 4% de los pacientes con TOC leve a moderado (X2=14.9, gl=1, p=0.001). Aunque el grupo de TOC grave tenía menor tiempo de evolución de la enfermedad, algunos de sus síntomas habían estado presentes durante más tiempo que en el grupo de TOC leve a moderado, por ejemplo: compulsiones de revisión (12.6±3 vs. 2.4±4.3 meses, t=3.58, gl=58, p=0.001), repetición (8.3±12 vs. 3.4±5.1 meses, t=2.1, gl=58, p=0.03) y la inclusión de otros en sus rituales (20.34±1.7 vs. 2.6±4.4 meses, t=2, gl=58, p=0.049).
El trastorno esquizofreniforme se presentó en dos pacientes del grupo con TOC leve y en un paciente del grupo con TOC grave. Los síntomas psicóticos secundarios se encontraron sólo en los pacientes con TOC grave (45.5% de este grupo).
El motivo de consulta difirió entre ambos grupos: en el grupo de TOC grave, las obsesiones y compulsiones llevaron a la búsqueda de atención psiquiátrica a la mayoría de los pacientes, mientras que en el grupo de TOC leve a moderado la búsqueda de atención se debió a síntomas de trastornos depresivos o ansiosos (cuadro 2).
Variables asociadas a la gravedad del TOC
El análisis de varianza univariado mostró que las compulsiones de contar (F=7.27, p=0.01) y la realización de rituales (F=17.24, p=0.000) estaban asociadas a la gravedad del TOC. Sin embargo, el modelo de regresión lineal mostró que la realización de rituales era la única variable que predecía la pertenencia al grupo con TOC grave (B=0.591, t=4.1, p<0.001).
]]> DISCUSIÓN
En el presente estudio se reclutó una muestra de 60 niños y adolescentes a lo largo de siete meses. En ese periodo se atendieron aproximadamente 2220 pacientes de primera vez, de los cuales 2.7% reunieron criterios para el diagnóstico de TOC. Esta cifra es similar a la reportada en estudios en población clínica de adultos, donde se mostró prevalencia de 2.3%, aunque es menor a la reportada en otros estudios que evaluaron población clínica pediátrica (8.6%),23 lo que sugiere la necesidad de incluir el tamizaje de TOC en la evaluación de los pacientes.
Encontramos que la mayoría de la muestra incluyó varones, predominio que ha sido reportado también en otros estudios;24 el promedio de edad se aproxima a lo encontrado en otros estudios.25
La frecuencia de síntomas obsesivo–compulsivos reportados por los familiares fue alta; el diagnóstico puede encontrarse en 18% y los síntomas subclínicos en 30% de los familiares de pacientes con TOC de inicio temprano.3 El riesgo familiar estimado para adultos que tienen un familiar afectado es de 11 a 12%, mientras que en los familiares de niños con TOC es de 25%.25
Características del TOC: La frecuencia de los síntomas reportados por los pacientes fue similar a la reportada en otras muestras de adolescentes.26 Otros autores han descrito que las obsesiones de agresión, las compulsiones sin obsesiones y los rituales que involucran a otros miembros de la familia son comunes en edades tempranas.25,27
La edad de inicio del TOC en niños se ha reportado alrededor de los 10 años;1 el tiempo promedio de evolución de los síntomas TOC en esta muestra (19 meses) indicaría una edad de inicio similar. El menor tiempo de evolución en los pacientes con TOC grave parece reflejar el impacto de éste en el funcionamiento del paciente y/o el mayor grado de malestar.
Casi la totalidad de la muestra presentó comorbilidad. La alta frecuencia de comorbilidad ha sido reportada en otros estudios.26 El promedio de trastornos comórbidos encontrados en esta muestra es similar al de estudios previos que utilizaron también el K–SADS–PL.13
La calificación promedio en la escala de funcionamiento global señala un pobre funcionamiento de los pacientes, lo cual se corroboró con los reportes de disfunción escolar, social y familiar producida por los síntomas obsesivo–compulsivos en la entrevista K–SADS–PL. Sin embargo, la evaluación del funcionamiento familiar de acuerdo con la escala APGAR familiar no mostró alteraciones. Esta discordancia pudiera deberse a que este instrumento no está dirigido específicamente a detectar la incidencia de los síntomas en el funcionamiento familiar, por lo que en la evaluación de este rubro es necesario incluir otros instrumentos como la Escala de Deterioro por TOC28 y escalas de calidad de vida.
El hecho de que los pacientes con TOC leve a moderado presentaran como principal motivo de consulta los síntomas de trastornos internalizados sugiere que las obsesiones y compulsiones sólo llevan a la búsqueda de atención cuando se incrementa su gravedad y/o se agrega otro trastorno, como la psicosis. En este sentido se ha observado que los individuos con obsesiones agudas de agresión o contaminación buscan atención en un porcentaje significativamente mayor.29 La asociación <<menor gravedad–mayor duración del TOC–menor frecuencia de búsqueda de atención>> ha sido reportada en otros estudios.30
Las personas con TOC enfrentan dificultades para ser diagnosticadas y tratadas en forma oportuna. Muchos pacientes tienen conciencia de sus síntomas, pero no los consideran un problema médico; buscan esconder su sintomatología y pueden incluso negarla en el curso de la entrevista clínica por considerarla vergonzosa. También es frecuente que los individuos que sufren dicho trastorno presenten escasa introspección, consideran que ellos pueden controlarlo y que la mejoría vendrá por sí sola; otros suponen que no podrán recibir ayuda.
]]> Asimismo, como en todos los trastornos mentales, aparece el obstáculo de la escasa cultura acerca de las enfermedades mentales y la tendencia a estigmatizar. Si esto ocurre en las personas adultas, se verá en mayor grado en los niños y adolescentes, quienes de acuerdo con su etapa de desarrollo presentan menor introspección y mayores dificultades para identificar sus emociones y verbalizarlas, además de que dependen de sus padres o cuidadores para poder recibir ayuda. Se ha reportado que el tiempo promedio para la búsqueda de atención es de 10 años en la población adulta31 y que la mayoría de los pacientes con TOC no reciben ningún tipo de atención especializada, a pesar de ser una de las primeras causas de discapacidad en el mundo.32Diferencias por grupo de gravedad: Se encontraron diferencias significativas en la frecuencia de rituales respecto a los grupos, presentándose éstos en 45% de los pacientes con TOC grave y en 4% de los pacientes con TOC leve a moderado. El grupo con TOC grave reportó mayor duración de las compulsiones de revisión, repetición y en la inclusión de otros en sus rituales. Se han descrito alteraciones en las funciones ejecutivas de inhibición y cambio de tarea relacionados a los rituales;33 éstos implican pérdida de tiempo, generan irritabilidad en el paciente y los familiares e interfieren en su funcionamiento.31 Estudios recientes también han encontrado que la participación de familiares en los rituales y la gravedad de los mismos se asocian a mayor disfunción.34
El hecho de que los rituales presentaran mayor tiempo de evolución en el grupo grave y fueran el único factor predictor de éste puede reflejar que estos síntomas se hicieron cada vez más complejos y discapacitantes a lo largo de la evolución del trastorno.
En el presente estudio, casi la mitad del grupo de pacientes con TOC grave presentó síntomas psicóticos. Se ha identificado a la psicosis como predictora de mayor gravedad y resistencia al tratamiento, lo que explica la coexistencia de ambos trastornos dentro de un espectro psicopatológico donde los pacientes que se encuentran en el extremo más grave tienen nula conciencia de enfermedad. Puede presentarse una transición desde la idea obsesiva hasta la idea delirante, cuando se abandona la resistencia y se pierde la conciencia de enfermedad.35 La coexistencia de TOC con síntomas psicóticos también puede relacionase a que ambos trastornos comparten alteraciones estructurales y funcionales, tales como hiperfunción dopaminérgica.36
Limitaciones
Entre las principales limitaciones de este estudio se puede mencionar que el tamaño de la muestra es pequeño, no se comparó con un grupo control y se reclutó en un solo centro de atención pública, por lo que los resultados no podrían ser generalizados a la población afectada que acude a otro tipo de servicios. Por otro lado, el diseño transversal del estudio no permite tener datos sobre la evolución posterior o la respuesta al tratamiento de los pacientes, lo que muestra la importancia de realizar estudios longitudinales en esta población.
Implicaciones clínicas
El impacto del TOC de inicio temprano puede ser profundo, y los estudios a largo plazo indican que aproximadamente 50% de estos pacientes presentarán la enfermedad en la adultez temprana. Estos pacientes tienden a permanecer aislados socialmente, tienen dificultades para entablar relaciones interpersonales y lograr su independencia.31
Por tales motivos, la población en general, y más específicamente el personal en contacto con población pediátrica (maestros, psicólogos, médicos generales y de otras especialidades), deben ser sensibilizados acerca de los síntomas principales del TOC. Esto haría posible la detección oportuna, así como una respuesta al tratamiento y evolución más favorables. El manejo clínico debe considerar el tipo de obsesiones y compulsiones, poniendo especial atención a la presencia de rituales, que pueden ser indicativos de mayor gravedad y quizás pobre pronóstico del TOC.
]]> AGRADECIMIENTOS
Se agradece la colaboración de la doctora Edith Padrón Sólomon y a Gabriela López Hernández por su asistencia en la elaboración del manuscrito.
REFERENCIAS
1. Geller D. Obsessive–compulsive and spectrum disorders in children and adolescents. Psychiatr Clin North Am 2006;29:353–370. [ Links ]
2. Ruscio A, Stein D, Chiu W, Kessler R. The epidemiology of obsessive–compulsive disorder in the National Comorbidity Survey Replication. Mol Psychiatry 2010;15:53–63. [ Links ]
3. Leonard H, Swedo S, Lenane M. A 2– to 7– year follow–up study of 54 obsessive–compulsive disorder children and adolescents. Arch Gen Psychiatry 1993;50:429–439. [ Links ]
]]>4. Adams G, Waas G, March J, Smith M. Obsessive compulsive disorder in children and adolescents: the role of the school psychologist in identification, assessment, and treatment. School Psychology Quarterly 1994;9:274–294. [ Links ]
5. Valleni–Basile L, Garrison C, Jackson K, Waller J et al. Frequency of obsessive–compulsive disorder in a community sample of young adolescents. J Am Acad Child Adolesc Psychiatry 1994;33:782–791. [ Links ]
6. Nicolini H, Orozco B, Giuffra L, Páez F et al. Age of onset, gender and severity in obsessive–compulsive disorder. A study on a Mexican population. Salud Mental 1997;20:1–4. [ Links ]
7. Mancebo M, Garcia A, Pinto A, Freeman J et al. Juvenile–onset OCD: clinical features in children, adolescents and adults. Acta Psychiatr Scand 2008;118:149–159. [ Links ]
8. Swedo S. Rituals and releasers: an ethological model of obsessive–compulsive disorder. En: Rapoport JL (ed). Obsessive–compulsive disorder in children and adolescents. Washington DC: American Psychiatric Press; 1989; pp.269–288. [ Links ]
]]>9. Ivarsson T, Melin K, Wallin L. Categorical and dimensional aspects of co–morbidity in obsessive–compulsive disorder (OCD). Eur Child Adolesc Psychiatry 2008;17:20–31. [ Links ]
10. Geller D, Biederman J, Emsile G et al. Comorbid psychiatric illness and response to treatment in pediatric OCD. Scientific Proceeding of the American Psychiatric Association. New Orleans (LA): American Psychiatric Association; 2001. [ Links ]
11. Langley A, Lewin A, Bergman R, Lee J et al. Correlates of comorbid anxiety and externalizing disorders in childhood obsessive compulsive disorder. Eur Child Adolesc Psychiatry 2010;19:637–645. [ Links ]
12. Liakopoulou M, Korlou S, Sakellariou K, Kondyli V et al. The psychopathology of parents of children and adolescents with obsessive–compulsive disorder. Psychopathology 2010;43:209–215. [ Links ]
13. Calvo R, Lázaro L, Castro J, Morer A et al. Parental psychopathology in child and adolescent obsessive–compulsive disorder. Soc Psychiatry Psychiatr Epidemiol 2007;42:647–655. [ Links ]
]]>14. Ginsburg G, Newman Kingery J, Drake K, Grados M. Predictors of treatment response in pediatric obsessive–compulsive disorder. J Am Acad Child Adolesc Psychiatry 2008;47:869–879. [ Links ]
15. Alonso P, Menchon J, Mataix–Cols D, Pifarre J et al. Perceived parental rearing style in obsessive–compulsive disorder: relation to symptom dimensions. Psychiatry Res 2004;127:267–278. [ Links ]
16. Cooper M. Obsessive–compulsive disorder: effects on family members. Am J Orthopsychiatry 1996;66:296–304. [ Links ]
17. Masi G, Millepiedi S, Perugi G, Pfanner C et al. A naturalistic exploratory study of the impact of demographic, phenotypic and comorbid features in pediatric obsessive–compulsive disorder. Psychopathology 2010;43:69–78. [ Links ]
18. Goodman W, Price L, Rasmussen S. The Yale–Brown Obsessive Compulsive Scale, I: development, use, and reliability. Arch Gen Psychiatry 1989a;46:1006–1011. [ Links ]
]]>19. Goodman W, Price L, Rasmussen S, Mazure C et al. The Yale–Brown Obsessive Compulsive Scale, II: validity. Arch Gen Psychiatry 1989b;46:1012–1016. [ Links ]
20. Ulloa R, De la Peña F, Higuera F, Ávila J et al. Estudio de validez y confiabilidad de la versión en español de la escala yale–brown de trastorno obsesivo compulsivo para niños y adolescentes Actas Españolas de Psiquiatría 2004;32:216–221. [ Links ]
21. Ulloa R, Ortiz S, Higuera F, Nogales I et al. Estudio de fiabilidad interevaluador de la versión en español de la entrevista Schedule for Affective Disorders and Schizophrenia for School–Age Children Present and Lifetime versión (K–SADS–PL). Actas Esp Psiquiatr 2006;34:36–40. [ Links ]
22. Bellon J, Delgado A, Luna del Castillo J, Lardelli P. Validez y fiabilidad del cuestionario de función familiar APGAR–familiar. Aten Primaria 1996;18:289–296. [ Links ]
23. Geller D, Biederman J, Faraone S, Frazier J et al. Clinical correlates of obsessive compulsive disorder in children and adolescents referred to specialized and non–specialized clinical settings. Depress Anxiety 2000;11:163–168. [ Links ]
]]>24. Geller D, Biederman J, Faraone S, Agranat A et al. Developmental aspects of obsessive compulsive disorder: findings in children, adolescents and adults. J Nerv Ment Dis 2001;189:471–477. [ Links ]
25. Nestadt G, Samuels J, Riddle M, Liang K et al. The relationship between obsessive–compulsive disorder and anxiety and affective disorders: results from the Johns Hopkins OCD Family Study. Psychol Med 2001;31:481–487. [ Links ]
26. Masi G, Millepiedi S, Mucci M, Bertini N et al. Comorbidity of obsessive–compulsive disorder and attention–deficit/hyperactivity disorder in referred children and adolescents. Compr Psychiatry 2006;47:42–47. [ Links ]
27. Thomsen P. Obsessions: the impact and treatment of obsessive–compulsive disorder in children and adolescents. J Psychopharmacol 2000;14:S31–S37. [ Links ]
28. Piacentini J, Peris T, Bergman R, Chang S et al. Functional impairment in childhood OCD: development and psychometrics properties of the Child Obsessive–Compulsive Impact Scale–Revised (COIS–R). J Clin Child Adolesc Psychol 2007;36:645–653. [ Links ]
]]>29. Mayerovitch J, du Fort G, Kakuma R, Bland R et al. Treatment seeking for obsessive–compulsive disorder: role of obsessive compulsive disorder symptoms and comorbid psychiatric diagnoses. Compr Psychiatry 2003;44:162–168. [ Links ]
30. Bepiroolu L, CIlli A, Apkin R. The predictors of health care seeking behavior in obsessive–compulsive disorder. Compr Psychiatry 2004;45:99–108. [ Links ]
31. Hollander E, Stein D, Kwon J, Rowland C et al. Psychosocial functions and economic costs of obsessive compulsive disorder. CNS Spectrums 1998;3:48–58. [ Links ]
32. World Health Organization (WHO). The <<Newly Depined>> Burden of mental problems– Fact Sheets No. 217. Geneva, Switzerland: WHO; 1999. [ Links ]
33. Pietrefesa A. Affective and neuropsychological correlates of children's rituals and compulsive–like behaviors: continuities and discontinuities with obsessive–compulsive disorder. Brain Cogn 2007;65:36–46. [ Links ]
]]>34. Storch E, Larson M, Muroff J, Caporino N et al. Predictors of functional impairment in pediatric obsessive–compulsive disorder. J Anxiety Disord 2010;24:275–283. [ Links ]
35. Shoval G, Zalsman G, Sher L, Apter A et al. Clinical characteristics of inpatient adolescents with severe obsessive–compulsive disorder. Depress Anxiety 2006;23:62–70. [ Links ]
36. Shiloh R, Nutt D, Weizman A. Atlas of psychiatric pharmacotherapy. London, UK: Martin Dunitz; 2000. [ Links ]
]]>