
Aspergilosis traqueobronquial invasiva en un paciente con púrpura trombocitopénica trombótica tratada con Anti-CD20
Invasive tracheobronchial aspergillosis in a patient with thrombotic thrombocytopenic purpura (TTP) and immunosuppressed due to the use of steroids and anti-CD20
Jaime Madinaveitia Turcott a, Alfredo Aisa Álvarezb, Rafael Hurtado Monroyc, Pablo Vargas Viverosd, Juan Carlos Vázquez Garcíae, Juan Esponda Pradof, Silvia Carrillo Ramírezg, Cecilia Gallegos Garzah
a Residente de cuarto año de Medicina Interna. Hospital Ángeles Lomas. México, DF.
]]> b Residente de tercer año de Medicina Interna. Hospital Ángeles del Pedregal. México, DF.c Jefe del Servicio de Hematología. Hospital Ángeles del Pedregal. México, DF.
d Servicio de Medicina Interna. Hospital Ángeles del Pedregal. México, DF.
e Servicio de Neumología. Hospital Ángeles del Pedregal. México, DF.
f Jefe del Servicio de Terapia Intensiva. Hospital Ángeles del Pedregal. México, DF.
g Servicio de Terapia Intensiva. Hospital Ángeles del Pedregal. México, DF.
h Departamento de Patología. Hospital Ángeles del Pedregal. México, DF.
Correspondencia:
Jaime Madinaveitia. Hospital Ángeles Lomas. ]]>
Vialidad de la Barranca s/n, colonia Valle de las Palmas 52763,
Huixquilucan, Edo. de México.
Tel.: 52(55)5246-5000, ext.: 1501.
Correo electrónico: sacraturcott@hotmail.com
Recibido 18/09/2013.
Aceptado: 04/08/2013.
Resumen
La aspergilosis invasiva es una complicación que se presenta con mayor frecuencia en pacientes con inmunosupresión. La aspergilosis traqueobronquial es una complicación muy rara con mínimas manifestaciones clínicas. Se informa de una paciente de 53 años con diagnóstico de púrpura trombocitopénica trombótica (PTT) con inmunosupresión por el uso de esteroides y anti CD-20, que presentó hemoptisis en 2 ocasiones; la segunda fue masiva y ocasionó la muerte. Previo al segundo evento de la hemoptisis se logró realizar broncoscopía, que mostró pseudomembranas y ulceración del epitelio bronquial. En el postmortem se logró documentar la presencia de Aspergillus tanto en la biopsia como en el cultivo. Es de gran importancia la sospecha y un reconocimiento temprano de esta patología en pacientes con inmunosupresión por su alta mortalidad.
]]> Palabras clave: Aspergilosis invasiva, púrpura trombocitopénica trombótica, inmunosupresión, anti-CD20.
Abstract
Invasive aspergillosis is a complication most commonly developed in immunosuppressed patients. Tracheobronquial aspergillosis is an extremely rare complication with minimal clinical expression. We present the case of a 53-year-old female patient diagnosed with thrombotic thrombocytopenic purpura (TTP) and immunosuppressed due to the use of steroids and anti-CD20, who presented hemoptisis twice; being the second one massive leading to death. Before the second event of hemoptisis, bronchoscopy was performed, which showed pseudomembranes and ulceration of the bronchial epithelium. In the post-mortem examination, the presence of Aspergillus was evidenced by both biopsy and culture. The presumption and early diagnosis of this condition are paramount for immunosuppressed patients due to its high mortality.
Key words: Invasive aspergillosis, thrombotic thrombocytopenic purpura, immunosupression, anti-CD20.
INTRODUCCIÓN
La aspergilosis traqueobronquial es una forma rara de la aspergilosis invasiva que se presenta con una frecuencia menor al 10% de los pacientes con aspergilosis1,2 y pacientes con inmunosupresión3, y de manera característica en pacientes con trasplante de pulmón4. Su diagnóstico es un reto clínico, ya que las manifestaciones son inespecíficas y pueden estar ausentes al inicio del proceso infeccioso.


La mortalidad a causa de esta patología es mayor a pesar del tratamiento antifúngico convencional, por lo que un diagnóstico oportuno puede ofrecer al paciente mayores probabilidades de éxito. Actualmente el tratamiento de elección en estos pacientes es el voriconazol ya que es el antifúngico con mejor tasa de respuesta.
OBJETIVO
El objetivo de la presente comunicación es informar del caso clínico de una paciente de 53 años con PTT en terapia inmunosupresora a base de esteroides y anti CD-20 (Mabthera®) que presentó hemoptisis como manifestación inicial de la aspergilosis traqueobronquial y la llevó a un desenlace fatal.
CASO CLÍNICO
Mujer de 53 años que tiene el antecedente de esclerosis múltiple remitente en tratamiento con interferón beta-1α con un cuadro de exacerbación por neuritis óptica un año antes; diabética e hipertensa en control. Inició su cuadro 2 meses previos al acudir con cuadro de dolor abdominal intenso y debilidad generalizada, con hipertensión arterial y edema bilateral en miembros pélvicos. Inicialmente se evaluó en Querétaro, Querétaro, donde se le diagnosticó PTT y se trató de manera oportuna y adecuada.

La paciente presentó un nuevo ataque, por lo que acudió a al Hospital Ángeles del Pedregal (HAP) y durante su evaluación de laboratorio y gabinete llamó la atención la presencia de: anemia hemolítica, trombocitopenia discreta de 137 x 104/l y daño renal agudo. La cifra de hemoglobina fue de 10 g/ dl, normocítica, normocrómica y con un aumento significativo de la deshidrogenasa láctica (DHL de 1,110 UI/l). En el frotis de sangre periférica se encontró la presencia de esquistocitos. La prueba de Coombs directo fue negativa. El daño renal se presentó con creatinina inicial de 5.3 mg/dl y BUN de 77 mg/dl con proteinuria e infección de vías urinarias por Escherichia coli.
]]> Durante las primeras horas de evolución se notó un evidente deterioro de la función renal por lo que se decidió realizar biopsia renal que demostró lesión renal por microangiopatía trombótica que en asociación a los hallazgos mencionados antes, permitió realizar el diagnóstico de PTT refractaria debido al evento previo.De primera instancia, se inició tratamiento con pulsos de metilprednisolona, ciclofosfamida y hemodiálisis, no se obtuvo respuesta adecuada, por lo que se decidió continuar con esteroide a dosis altas, plasmaféresis y posterior a ésto continuar con anti-CD20 según el protocolo del grupo francés5 para PTT refractaria a plasmaféresis desde el inicio (4 dosis totales en un periodo de 2 semanas). La respuesta de la paciente fue excelente y se logró remisión completa de la enfermedad.

Durante su recuperación, la paciente presentó hemoptisis, que le condicionó insuficiencia respiratoria y paro cardiorrespiratorio; se le dio reanimación cardiopulmonar, que resultó efectiva y obligó a tratarla con ventilación mecánica invasiva.
En vista del evento hemorrágico en la vía respiratoria, se realizó broncoscopía y se observó una lesión a nivel del bronquio derecho caracterizada por la presencia de áreas de pseudomembranas, úlceras e incluso necrosis; además, en el área de las úlceras se encontró la formación de trombos. Se obtuvieron biopsias y se envió el tejido a cultivo. Para ese momento no había sangrado activo y aproximadamente 48 h posteriores a la estabilización de la paciente, presentó un nuevo episodio de hemoptisis masiva que le ocasionó un choque hipovolémico y de nuevo un paro cardiorrespiratorio que ocasionó su muerte.
En el resultado postmortem de patología y cultivos se logró aislar Aspergillus terreus, por lo que la causa de la muerte de la paciente fue hemoptisis masiva, una presentación clínica inusual de la aspergilosis invasiva secundaria a aspergilosis traqueobronquial, que a su vez ocurre en menos del 10% de las formas invasivas de la aspergilosis.3

DISCUSIÓN
La aspergilosis es una causa importante de morbilidad y mortalidad en pacientes con inmunosupresión, y rara vez se presenta en pacientes inmunocompetentes6. Existe un espectro patológico de esta entidad que se puede manifestar desde la presencia de un aspergiloma, respuestas alérgicas al Aspergillus, incluso la aspergilosis broncopulmonar alérgica y presentaciones invasivas donde la más común es la aspergilosis pulmonar invasiva6. También se pueden presentar otras formas menos comunes de aspergilosis en otros sitios como en senos paranasales, ataque traqueobronquial, invasión cerebral, piel, osteomielitis e incluso infección diseminada7.
]]> Por antecedentes, la aspergilosis invasiva se asocia a pacientes con padecimientos hematológicos malignos y neutropenia grave (< 200 neutrófilos totales) o en pacientes con trasplantes sólidos o de médula ósea8. Otro grupo de pacientes de riesgo son los que tienen esteroides de manera crónica y actualmente en pacientes con terapia a base de anticuerpos monoclonales, sobre todo los blancos al factor de necrosis tumoral1.En vista de que la presentación clínica es inespecífica y que por lo tanto el diagnóstico generalmente se retrasa, la mortalidad en estos pacientes es de un 58%9 y se informan series en los que ésta puede ser mayor, hasta del 90%10.
La aspergilosis traqueobronquial es una de las formas invasivas que representa menos del 10% de los casos de aspergilosis. Esta complicación ocurre sobre todo en pacientes con trasplantes de pulmón8 y pacientes con sida1. Se caracteriza por la presencia de lesiones extensas que forman pseudomembranas o también lesiones ulcerativas que llegan a producir hemorragia de la vía aérea y, de forma menos frecuente, hemoptisis. En los pacientes con trasplante de pulmón las lesiones se encuentran con frecuencia en el sitio de anastomosis y ocasiona dehiscencia de la herida11. La mortalidad es menor en este grupo debido a que esta presentación es típica en los pacientes con trasplante y a que se les realizan broncoscopías de control frecuentes9,11.
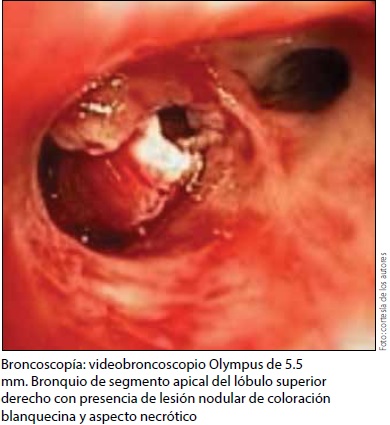
Dentro de las manifestaciones clínicas no existe algún dato que oriente o haga sospechar al clínico de la presencia de la infección a nivel traqueobronquial. Los síntomas son inespecíficos e incluyen disnea en alrededor de la mitad de los casos; tos, que puede ser productiva o no productiva, la última es la más frecuente (60% de los casos); fiebre sin predominio de horario (sólo en 37% de los pacientes); dolor torácico, y hemoptisis2. Esta última manifestación se encuentra presente en uno de cada 10 pacientes, por lo tanto la convierte en una presentación clínica rara de la aspergilosis traqueobronquial.
Una manifestación clínica que se puede presentar en pacientes con compromiso obstructivo de la vía área es el estridor o las sibilancias12, estas últimas se relacionan en algunos informes a un signo de alta sospecha de involucro traqueobronquial por aspergilosis cuando el paciente se mantiene con fiebre a pesar de la terapia antimicótica y sin datos sugestivos en los estudios de imagen13. Sin embargo, este signo sólo se presenta cuando hay una lesión que compromete el paso normal del aire por la vía aérea. Los estudios de imagen, como la radiografía de tórax y la tomografía, pueden ser normales o proporcionar datos inespecíficos, por lo que la sospecha clínica es clave para establecer el diagnóstico. Éste se lleva a cabo por medio de broncoscopía en donde se observan las lesiones características con formación de pseudomembranas o ulceraciones a nivel de la mucosa traqueobronquial7.


Son fundamentales la biopsia y el cultivo para documentar la existencia o invasión al tejido y la especie de Aspergillu14. La especie que se aísla con más frecuencia es A. fumigatus, hasta en un 75% de los casos. Otras especies que se reportaron son A. flavus, A. niger y A. terreus, que representan 6, 4.7 y 1.3% respectivamente de los microorganismos aislados15. Algunas series informan que hasta 40% de los casos quedaron sin identificación de la especie16. El diagnóstico se retrasa en vista de que la presentación clínica es inespecífica y a falta de hallazgos característicos en los estudios de imagen14, por ello, la sospecha clínica y los antecedentes del paciente son muy importantes, ya que el inicio oportuno del tratamiento antimicótico es crítico para el pronóstico del paciente.
Respecto al tratamiento, los antecedentes de la eficacia de la terapia antifúngica proporcionaron resultados mínimos y con respuestas favorables en menos del 40% de los pacientes y con una mortalidad que siempre se estabilizó por arriba del 60%. La respuesta a la terapia depende de varios factores e incluyen el estado de inmunosupresión y la extensión de la infección al momento del diagnóstico.
]]> Durante mucho tiempo el estándar de oro para el tratamiento de los pacientes con aspergilosis invasiva fue la anfotericina B, sin embargo, actualmente el voriconazol17 es el antifúngico de primera elección. Esto se demostró en un ensayo clínico aleatorio en el cual se comparó la eficacia entre el voriconazol y la anfotericina B18. En este ensayo se observó la eficacia del voriconazol en el 52% de los pacientes frente a 37% en los pacientes con anfotericina B6. Además se observó superioridad con el uso de voriconazol en pacientes con mayor riesgo de mortalidad19. También existen otros tratamientos antifúngicos alternativos en los casos de pobre respuesta, intolerancia o reacción adversa al voriconazol, como la anfotericina liposomal, azoles (el itraconazol y el posaconazol), e incluso equinocandinas en combinación, sin embargo ninguna de estas ha demostrado superioridad.20-22En cuanto al caso que estamos abordando, es difícil determinar en qué momento la paciente adquirió el microorganismo, ya que no contamos con datos clínicos orientadores. Además durante su tratamiento con dosis altas de esteroides no presentó ninguna manifestación clínica que hiciera sospechar en la presencia de patología respiratoria característica del paciente con inmunosupresión. Al momento del primer evento de hemoptisis la paciente tenía por lo menos una semana sin esteroides y dos semanas antes recibió la última dosis de anti CD-20 (Mabthera®).
En la literatura médica existen algunos reportes de aspergilosis invasiva asociada al uso exclusivo de anti CD-20 (Mabthera®)23, pero la frecuencia de casos aumenta cuando existe otro tipo de terapia inmunosupresora asociada. El tipo de inmunosupresor con mayor asociación a la aparición de aspergilosis invasiva es el tratamiento con esteroides24,1. No existe una dosis y tiempo de uso establecidos en asociación a la presencia de aspergilosis, sin embargo sí existe una relación en cuanto a que la infección se presenta en el momento en que el paciente se encuentra con la terapia inmunosupresora; situación que no ocurrió con este caso. Cabe destacar que el uso de anti CD-20 (Mabthera®) en este caso estuvo justificado, ya que se trató de una PTT refractaria. Las recomendaciones más actuales25 sugieren plasmaféresis, dosis altas de esteroide y anti CD-20 (Mabthera®) para pacientes con PTT refractaria, exacerbación de la PTT o que no respondan inicialmente a la plasmaféresis26. Lo que queda claro y de lo cual tenemos que aprender con este tipo de casos, es que el uso de esteroides y anti CD-20 (Mabthera®) de manera simultánea, ocasionan un mayor estado de inmunosupresión y, por lo tanto, la presencia de microorganismos oportunistas o poco frecuentes.
Debido a que la aspergilosis traqueobronquial, una forma rara de la aspergilosis invasiva, tiene una gran mortalidad, es primordial sospechar esta patología en pacientes con inmunosupresión a pesar de que la presentación clínica de inicio sea incipiente. Como lo vimos en este caso clínico, una de las manifestaciones puede ser la hemoptisis, que puede llevar al paciente a la muerte por hemorragia masiva. Un elemento imprescindible es la realización de una broncoscopía para observar las lesiones características del Aspergillus, ya que estos hallazgos en relación al antecedente de inmunosupresión orientan al clínico hacia el diagnóstico. Aunque a pesar del tratamiento esta patología tiene una mayor mortalidad, se debe iniciar tratamiento lo antes posible para evitar complicaciones, sobre todo la muerte.


REFERENCIAS BIBLIOGRÁFICAS
1. Chang SM, Kuo HT, Lin FJ, Tzen CY, Sheu CY. Pseudomembranous tracheobronchitis caused by Aspergillus in immunocompromised patients. Scand J infect Dis. 2005; 37:937-42. [ Links ]
]]>2. Young RC, Bennett JE, Vogel CL, Carbone PP, DeVita VT. Aspergillosis. The spectrum of the disease in 98 patients. Medicine (Baltimore). 1970;49:147-73. [ Links ]
3. Kemper CA, Hosteler JS, Follansbee SE, Ruane P, Covington DC, Leong SS, et al. Ulcerative and plaque-like tracheobronchitis due to infection with Aspergillus in patients with AIDS. Clin Infect Dis. 1993;7:344-52. [ Links ]
4. Kramer MR, Denning DW, Marshall SE, Ross DJ, Berry G, Lewiston NJ, Stevens DA, Theodore J. Ulcerative tracheobronchitis after lung transplantation. A new form of invasive aspergillosis. Am Rev Respir Dis. 1991;144:552-6. [ Links ]
5. Froissart A, Buffet M, Veyradier A, et al. Efficacy and safety of first-line rituximab in severe, acquired thrombotic thrombocytopenic purpura with a suboptimal response to plasma exchange. Experience of the French Thrombotic Microangiopathies Reference Center. Crit Care Med. 2012;40:104. [ Links ]
6. Patterson TF, Kirkpatrick WR, White M, et al. Invasive aspergillosis. Disease spectrum, treatment practices, and outcomes. Aspergillus Study Group. Medicine (Baltimore). 2000;79:250-60. [ Links ]
]]>7. Stevens DA, Kan VL, Judson MA, et al. Practice guidelines for diseases caused by Aspergillus. Clin Infect Dis. 2000;30:696-709. [ Links ]
8. Machida U, Kami M, Kanda Y, Takeuchi K, Akahane M, Yamaguchi I, et al. Aspergillus tracheobronchitis after allogeneic bone marrow transplantation. Bone Marrow Transplant. 1999;24:1145-9. [ Links ]
9. Lin SJ, Schranz J, Teutsch SM. Aspergillosis case-Fatality rate: Systematic review of the literature. Clin Infect Dis. 2001;32:358-66. [ Links ]
10. Denning DW. Therapeutic outcome in invasive aspergillosis. Clin Infect Dis 1996;23:608-15. [ Links ]
11. Mehrad B, Paciocco G, Martinez FJ, Ojo TC, Iannettoni MD, Lynch JP III. Spectrum of Aspergillus infection in lung transplant recipients: case series and review of the literature. Chest. 2001;119:169-75. [ Links ]
]]>12. Sridhar M, Jeffers M, Brankin E, Soukop M, Banham S. Wheeze in a heart transplant patient with lymphoma. Postgrad Med J. 1995;71:375-7. [ Links ]
13. Tait RC, O'Driscoll BR, Denning DW. Unilateral wheeze caused by pseudomembranous Aspergillus tracheobronchitis in the immunocompromised patient. Thorax. 1993; 48:1285-7. [ Links ]
14. Gefter WB. The spectrum of pulmonary Aspergillosis. J Thorac Imaging. 1992;7:56-74. [ Links ]
15. Karnak D, Avery RK, Gildea TR, Sahoo D, Mehta AC. Endobronchial fungal disease: an under-recognized entity. Respiration. 2007;74:88-104. [ Links ]
16. Hines DW, Haber MH, Yaremko LS. Pseudomembranous tracheobronchitis caused by aspergillosis. Am Rev Respir Dis. 1991;143:1408-11. [ Links ]
]]>17. Denning DW, Ribaud P, Milpied N, et al. Efficacy and safety of voriconazole in the treatment of acute invasive aspergillosis. Clin Infect Dis. 2002;34:563-71. [ Links ]
18. Herbrecht R, Denning DW, Patterson TF, et al. Voriconazole versus amphotericin B for primary therapy of invasive aspergillosis. N Engl J Med. 2002;347:408-15. [ Links ]
19. Schwartz S, Ruhnke M, Ribaud P, et al. Improved outcome in central nervous system aspergillosis, using voriconazole treatment. Blood. 2005;106:2641-5. [ Links ]
20. Barrett JP, Vardulaki KA, Conlon C, et al. A systematic review of the antifungal effectiveness and tolerability of amphotericin B formulations. Clin Ther. 2003;25:1295-320. [ Links ]
21. Walsh TJ, Raad I, Patterson TF, et al. Treatment of invasive aspergillosis with posaconazole in patients who are refractory to or intolerant of conventional therapy: an externally controlled trial. Clin Infect Dis. 2007;44:2-12. [ Links ]
]]>22. Marr KA, Boeckh M, Carter RA, et al. Combination antifungal therapy for invasive aspergillosis. Clin Infect Dis. 2004;39:797-802. [ Links ]
23. Van der Velden WJ, Blijlevens NM, Klont RR, Donnelly JP, Verweij PE. Primary hepatic invasive aspergillosis with progression after rituximab therapy for a post transplantation lymphoproliferative disorder. Ann Hematol. 2006;85:621-3. [ Links ]
24. Achan V, Williams FMK, Leach RM. Pulmonary aspergillosis and massive haemoptysis in systemic lupus erythematosus. Clin Intensive Care. 1996;7:102-7. [ Links ]
25. George JN, Al-Nouri ZD. Diagnostic and therapeutic challenges in the thrombotic thrombocytopenic purpura and hemolytic uremic syndromes. ASH Education Program. Hematology. 2012:604-9. [ Links ]
26. George JN. How I treat patients with thrombotic thrombocytopenic purpura-2010. Blood. 2010;116(20):4060-9. [ Links ]
]]>