Acidosis tubular renal en niños: conceptos actuales de diagnóstico y tratamiento
Renal tubular acidosis in children: state of the art, diagnosis and treatment
Ricardo Muñoz-Arizpe,1 Laura Escobar,2 Mara Medeiros3
1 Médico Investigador, Hospital Infantil de México Federico Gómez
2 Laboratorio de Canales Iónicos y Fisiología Renal, Departamento de Fisiología, Facultad de Medicina, Universidad Nacional Autónoma de México ]]>
3 Laboratorio de Nefrología, Hospital Infantil de México Federico Gómez
Autor de correspondencia: Dr. Ricardo Muñoz-Arizpe
Correo electrónico: ricmunoz1@hotmail.com
Fecha de recepción: 22-11-12
Fecha de aceptación: 23-04-13
Resumen
Recientemente se ha detectado un sobre-diagnóstico de acidosis tubular renal (ATR) en niños mexicanos, posiblemente por errores de diagnóstico y desconocimiento de la fisiopatología y bioquímica molecular del padecimiento. El objetivo de la presente publicación es facilitar el conocimiento y la realización del diagnóstico acertado de la ATR, que es una condición clínica poco frecuente a escala mundial.
]]> La ATR es la alteración del metabolismo ácido-base producida por el defecto de reabsorción del bicarbonato en los túbulos renales proximales (ATRp o proximal tipo 2) o de la excreción de hidrogeniones en la nefrona distal (ATRd o distal tipo 1). La ATR tipo 4 (hipercaliémica) obedece a alteraciones del metabolismo de la aldosterona. La ATR puede ser primaria, secundaria, adquirida o hereditaria.Las principales alteraciones ocurren en proteínas como la anhidrasa carbónica (AC II y IV), la H+ATPasa, el intercambiador HCO3-/Cl- (AE1) y el cotransportador Na+/HCO3- (NBCe1).
El diagnóstico debe incluir la demostración de acidosis metabólica hiperclorémica con hiato aniónico sanguíneo normal (en sangre arterial o arterializada), pH sanguíneo menor a 7.35 en pacientes con acidosis metabólica descompensada (aunque puede encontrarse normal en los casos con compensación completa), alteración del hiato aniónico urinario y del gradiente urinario/sanguíneo de la pCO2. En el caso de la ATR secundaria, es importante determinar el diagnóstico de la enfermedad sistémica que la origina. Con frecuencia, los criterios diagnósticos se acompañan de diversos síntomas como anorexia, poliuria, polidipsia, detención del crecimiento, raquitismo, nefrocalcinosis, litiasis renal y sordera temprana o tardía (en la ATRd).
El tratamiento alcalino depende del tipo de la ATR: bicarbonato de sodio para la ATRp o bicarbonato o citrato de potasio para la ATRd. La administración de calcio y vitamina D depende del grado de la alteración ósea.
Palabras clave: acidosis, acidosis tubular renal, transportadores transmembranales.
Abstract
Overdiagnosis of renal tubular acidosis (RTA) has been recently detected in Mexican children, perhaps due to diagnostic errors as well as in a lack of knowledge regarding the pathophysiology and molecular biochemistry involved in this illness. The objective of the present study is to facilitate the knowledge and diagnosis of RTA, a clinical condition infrequently seen worldwide. RTA is an alteration of the acid-base equilibrium due to a bicarbonate wasting in the proximal renal tubules (proximal RTA, pRTA or type 2 RTA) or due to a distal nephron hydrogen ion excretion defect (distal RTA, dRTA or type 1 RTA). Hyperkalemic, or type 4 RTA, is due to alterations in aldosterone metabolism.
RTA may be primary, secondary, acquired or hereditary and frequently presents secondary to an array of systemic diseases, usually accompanied by multiple renal tubular defects. The main defect occurs in the transmembrane transporters such as carbonic anhydrase (CA I and II), H+-ATPase, HCO3-/Cl- (AE1) exchanger and Na+/HCO3- (NBCe1) cotransporter.
Diagnosis should include the presence of hyperchloremic metabolic acidosis with normal serum anion gap (done in an arterial or arterialized blood sample), lack of appetite, polyuria, thirst, growth failure, and rickets; nephrocalcinosis and renal stones (in dRTA); abnormal urine anion gap and abnormal urine/serum pCO2 gradient. Diagnosis of a primary systemic disease must be made in cases of secondary RTA.
]]> Bicarbonate or potassium citrate therapy, as well as potassium, calcium and vitamin D administration depends on the type and severity of the RTA.Key words: acidosis, renal tubular acidosis, transmembrane transporters.
Introducción
La acidosis tubular renal (ATR) es la alteración fisiopatológica del metabolismo ácido-base que se caracteriza por la presencia de acidosis metabólica hiperclorémica ocasionada por la pérdida renal de bicarbonato o por la reducción de la excreción tubular renal de hidrogeniones.1
En nuestro país se desconoce la incidencia de ATR, principalmente debido a la falta de un registro de enfermedades renales. García de la Puente informó una prevalencia de 35 casos por cada 10,000 expedientes en el Instituto Nacional de Pediatría.2 Sin embargo, no se mencionó la metodología utilizada para realizar el diagnóstico, ni se muestran los parámetros bioquímicos de los pacientes. En España, con una población de 45 millones de habitantes se han registrado únicamente 50 casos con ATR hereditaria en Renaltube; de estos, solamente 20 son españoles.3 En la mayoría de los países europeos la incidencia es también poco frecuente. Los estudios genéticos estiman una relación de aproximadamente 1 caso por millón de habitantes en el Reino Unido y en Francia.4-6 La población con ATRd se concentra en los inmigrantes de origen árabe. A pesar de que la ATR es una alteración poco frecuente en el mundo, en los últimos años se ha percibido un alarmante sobre-diagnóstico en nuestro país.7 Esto se debe, probablemente, a errores en la interpretación de la fisiopatología involucrada en los diferentes tipos de ATR, a la falta de detección de la enfermedad primaria causante de la ATR, así como a errores en el diagnóstico. El presente artículo pretende informar sobre la clasificación, fisiopatología, manejo y tratamiento de esta alteración renal, con el objeto de orientar a pediatras y a otros especialistas sobre las bases fisiológicas y los complicados procesos bioquímicos involucrados en esta alteración del metabolismo ácido-base.
En condiciones fisiológicas, el espacio extracelular se mantiene con un pH alcalino -con una brecha estrecha, pH 7.40 ± 0.5- que indica una escasa presencia de hidrogeniones libres en dicho espacio corporal ([H+]: 0.0000000398 mmol/l) a pesar de la abundante cantidad de hidrogeniones que se producen diariamente en el organismo, gracias a la capacidad renal de eliminación de los mismos. La principal fuente de producción de H+ orgánicos deriva de la dieta proteica y, por ende, del metabolismo de los aminoácidos, particularmente de la leucina, la isoleucina, la metionina y la lisina, así como de la formación de hidroxiapatita a partir de los depósitos de calcio y de fosfato durante el crecimiento óseo en la edad pediátrica. La producción de hidrogeniones en el adulto es de 60 a 100 mmol/día, en promedio 1 mmol/kg de peso corporal, mientras que en los niños es de 2 a 3 mmol/kg/día. Con el objeto de lograr el equilibrio ácido-base, la eliminación de hidrogeniones debe igualar a la velocidad de producción, lo cual ocurre durante la regulación fina en los túbulos colectores. Ahora bien, para que los riñones excreten esa abundante cantidad de hidrogeniones en su forma libre se necesitaría reducir el pH urinario a 1.5, lo cual no ocurre porque se ocasionaría un daño irreparable a los tejidos del tracto urinario. En cambio, en condiciones fisiológicas, la orina mantiene un pH ácido estable (de 5.5 a 6.5) ya que los hidrogeniones libres se unen a moléculas amortiguadoras de amoniaco (NH3) para luego formar amonio (NH4+) y excretarse por esta vía. Además, los hidrogeniones libres se unen a fosfatos (para formar ácido fosfórico) y sulfatos (para formar ácido sulfúrico). La medición en la orina de los dos últimos se denomina acidez titulable.
Clasificación
La clasificación de la ATR ha sufrido cambios a través del tiempo y en la actualidad se denomina ATR tipo 1 o distal (ATRd) cuando no ocurre la excreción de hidrogeniones y, por lo tanto, la reabsorción tubular renal de HCO3-. El defecto se localiza en el túbulo conector, el colector inicial y el colector cortical y medular externo. La ATR tipo 2 se caracteriza por una reducción en la reabsorción de bicarbonato (HCO3-) en el túbulo proximal (ATRp).8 La clasificación es confusa, ya que, por lógica de los eventos fisiológicos involucrados, la ATR tipo 1 debería implicar al túbulo proximal y la ATR tipo 2 a la nefrona distal. Sin embargo, por secuencia cronológica, la primera forma de ATR que se describió fue la distal (ATRd), por lo que se denomina tipo 1. La ATR tipo 3 consiste en la combinación de defectos de reabsorción de HCO3- tanto en el túbulo proximal como en el distal. La ATR tipo 4 o ATRd con hipercaliemia se presenta debido a la resistencia al efecto de la aldosterona o a un déficit de esta hormona.
En resumen, la clasificación actual considera tres tipos de ATR: la tipo 2 o acidosis tubular proximal (ATRp), que obedece a la pérdida de bicarbonato por los riñones por un defecto en la reabsorción tubular proximal del mismo; la ATR tipo 1 o acidosis tubular distal (ATRd), también denominada ATR tipo clásica, que ocurre por una falla en la excreción de hidrogeniones en los túbulos distales y colectores; y por último, la ATR tipo 4 o ATRd con hipercaliemia, que se presenta por alteraciones en el metabolismo de la aldosterona.9,10
]]> EtiologíaAcidosis tubular renal proximal (ATRp) Según la etiología, la ATRp se clasifica de la manera siguiente:
A. Primaria o aislada
Clínicamente se presenta solo con bicarbonaturia, sin otras alteraciones urinarias. Puede ser esporádica o genética. A su vez, las determinadas genéticamente se transmiten en forma autosómica dominante o recesiva. Las enfermedades hereditarias más frecuentes que se manifiestan con ATRp son las siguientes:
a) ATRp con retardo mental y alteraciones oculares
b) Deficiencia de la enzima piruvato-carboxilasa
c) Enfermedades mitocondriales
B. Secundaria
Cuando la ATRp no ocurre en forma aislada sino que se presenta en forma simultánea con otras alteraciones tubulares, se denomina síndrome de Toni-Debré-Fanconi y presenta diferentes alteraciones genéticas, tóxicas o inmunológicas, tales como cistinosis nefropática, galactosemia, síndrome de Lowe, enfermedad de Dent, tirosinemia, intoxicación por metales pesados (plumbismo), enfermedad de Wilson, hepatitis crónica activa, enfermedades por atesoramiento (glucogenosis), síndrome de Sjögren, toxicidad por medicamentos (como acetazolamida, gentamicina, cisplatino, lefluonamida, ciclosporina, etcétera). El síndrome de Fanconi (de Toni-Debré-Fanconi) se caracteriza por la presentación de múltiples alteraciones funcionales del túbulo proximal, como glucosuria, proteinuria tubular, aminoaciduria, fosfaturia, calciuria, citraturia, uricosuria, además de la acidosis tubular renal. Algunas de las alteraciones mencionadas presentan el riesgo de progresar a uremia terminal, tales como la tirosinemia y la cistinosis.11
Acidosis tubular renal distal (ATRd)
]]>A. Primaria
Se presenta principalmente en niños pequeños y puede ser esporádica o hereditaria. Algunos autores incluyen la ATRd esporádica transitoria, pero su existencia es cuestionable.5
B. Secundaria
Vasculitis (síndrome de Sjögren, lupus eritematosos sistémico etcétera), enfermedad de Fabry, osteopetrosis, hepatitis crónica activa, cirrosis hepática, anemia de células falciformes, hipertiroidismo, desnutrición, pielonefritis crónica, trasplante renal; administración de medicamentos como amiloride, anfotericina B, litio, analgésicos antiinflamatorios no esteroideos, topiramato, antibióticos macrólidos y tóxicos, como el tolueno.
C. Hereditaria
Mutaciones en dos de las subunidades de la V-ATPasa (ATPasa vacuolar o H+ATPÂ'asa), proteína transportadora de hidrogeniones y en el intercambiador de HCO3-/Cl-, AE1.
Acidosis tubular renal tipo 4
A. Hipoaldosteronismo primario, secundario o de origen genético
B. Pseudohipoaldosteronismo primario, secundario o genético
C. Alteraciones en la producción de aldosterona, como en la insuficiencia suprarrenal, por el uso de β-bloqueadores, inhibidores de síntesis de prostaglandinas, bloqueadores de canales de calcio, etcétera.
D. Hipoaldosteronismo hiporreninémico congénito, que con mayor frecuencia se presenta con la hipoplasia suprarrenal congénita por deficiencia de la 18 o de la 21-hidroxilasa, o adquirido, como ocurre en el lupus eritematoso diseminado, síndrome de Sjögren, crioglobulinemia mixta, amiloidosis, nefrolitiasis, nefropatía IgA, entre otras.12
E. Medicamentos como inhibidores de la enzima convertidora de angiotensina (IECA), esironolactona, triamtereno, analgésicos antiinflamatorios no esteroideos, tacrolimus, etcétera.
Fisiopatología
La acidosis metabólica sistémica se define como la alteración fisiopatológica del metabolismo ácido-base producida por la ganancia de ácidos o por la pérdida de bicarbonato del espacio extracelular.13 La ganancia de ácidos (hidrogeniones) ocurre en situaciones clínicas que cursan con una excesiva producción de los mismos y sobrepasa la capacidad de excreción renal, tal como sucede durante la cetoacidosis diabética o el ayuno prolongado (producción excesiva de ácido β-hidroxibutírico, acetoacético, etcétera), en la intoxicación por salicilatos o por propilenglicol, en la acidosis láctica por hipoxia celular (estado de choque infeccioso, cardiogénico, neurogénico, hipovolémico, etcétera) o bien por una reducción efectiva de la excreción renal, como sucede en la insuficiencia renal aguda o crónica por la reducción de la eliminación glomerular de ácidos sulfúrico y fosfórico. La acidosis metabólica secundaria a la retención de hidrogeniones se presenta con una concentración normal de cloro sanguíneo y, por lo tanto, con el hiato aniónico sanguíneo (HAs) elevado.14
Por otra parte, la pérdida de bicarbonato (HCO3-) puede ocurrir por la vía intestinal o por la vía renal. La pérdida intestinal de bicarbonato acontece durante episodios diarreicos y, con menor frecuencia, por la presencia de fístulas intestinales, duodeno-yeyuno anastomosis o uretero-sigmoidostomía. Cuando la pérdida de HCO3- ocurre por la vía renal se manifiesta como una acidosis metabólica sistémica hiperclorémica, con HAs normal y se denomina ATR, en cualquiera de sus formas: tipo I, II o IV. Tanto en la pérdida de bicarbonato por la vía intestinal como por la vía renal, el HAs se encuentra normal y ambas se manifiestan como acidosis metabólica hiperclorémica, por lo que es importante realizar el diagnóstico diferencial.
Como se mencionó, la etiología de la acidosis metabólica en la insuficiencia renal, aguda o crónica, es debido a la retención de hidrogeniones por reducción de la tasa de filtración glomerular, mientras que en la ATR la acidosis sistémica es secundaria a pérdidas de bicarbonato por un defecto de reabsorción tubular proximal, o bien por un defecto en la excreción distal de hidrogeniones, que a su vez redunda en la pérdida de bicarbonato.
]]> Los pulmones son los órganos responsables del componente respiratorio, mientras que los riñones contribuyen a la reabsorción y producción de bicarbonato en el túbulo proximal y en la reabsorción de bicarbonato en el asa gruesa de Henle y en los túbulos colectores, además de la eliminación de ácidos titulables y del amonio en los túbulos distales, para mantener el equilibrio ácido-base. Con el objeto de lograr la excreción de hidrogeniones provenientes del metabolismo de aminoácidos y de la formación de hidroxiapatita durante el crecimiento y la remodelación ósea en la edad pediátrica, la excreción de los hidrogeniones se acopla a la eliminación renal de ácidos fosfórico y sulfúrico (acidez titulable) y, en forma más abundante, con la producción tubular proximal de amonio NH4+ (amoniogénesis) y la excreción del mismo en los túbulos distales y colectores. Por lo tanto, la excreción neta de ácidos (ENA) considera la excreción de hidrogeniones en forma de acidez titulable y de amonio, restando la excreción de bicarbonato, de acuerdo con la fórmula:ENA: ([H2SO4] + [H2PO4-]) + [NH4+] - [HCO3-], donde
ENA: excreción neta de ácido
[H2SO4]: concentración de ácido sulfúrico
[H2PO4-]: concentración de ácido fosfórico
[NH4+]: concentración de amonio
[HCO3-]: concentración de bicarbonato
La función de recuperación del bicarbonato filtrado se enlaza con la reabsorción tubular de sodio en los túbulos proximales, el asa de Henle, los túbulos distales y en la porción cortical de los túbulos colectores, mientras que la excreción de hidrogeniones ocurre en la porción medular de los túbulos colectores y es independiente del metabolismo de sodio. La reabsorción tubular de sodio requiere de producción de energía y consumo de oxígeno y ocurre en vinculación con la reabsorción de otras substancias, tales como glucosa, aminoácidos, uratos, fosfatos, sulfatos, etcétera.15 El transporte tubular de sodio es facilitado por la acción de proteínas transportadoras en las membranas luminal y basolateral de las células tubulares renales, así como por la diferencia del potencial eléctrico transmembranal.16 La reabsorción de HCO3- en el túbulo proximal, así como de la mayor parte de los solutos, está acoplada a la reabsorción de sodio, que ocurre más o menos en partes iguales por la vía paracelular y por la vía transcelular.
La fisiopatología de cada tipo de ATR se describe a continuación, iniciando con la ATRp, seguida de la ATRd y la ATR tipo 4, de acuerdo con el orden consecutivo de los fenómenos fisiológicos normales de reabsorción tubular renal y con la descripción de los fenómenos fisiopatológicos involucrados.
Acidosis tubular renal proximal (ATRp)
Los túbulos proximales recuperan la mayor parte del bicarbonato filtrado por los glomérulos (≈ 70%) como resultado de la excreción de protones. Si se considera que la tasa de filtración glomerular (VFG) promedio en la edad adulta es de 125 ml/min, equivalente a 180 l/día, y con una concentración normal de bicarbonato plasmático en el adulto de 24-26 mmol/l, tenemos que el bicarbonato filtrado (VFG x pHCO3-) es de aproximadamente 4500 mmol/día, que se perderían por la orina en caso de existir una falla tubular proximal.
El proceso de acidificación urinaria inicia en el borde en cepillo del túbulo proximal y continúa en todo el trayecto de la nefrona. A pesar de que la mayor parte del HCO3- filtrado se reabsorbe en el túbulo proximal, el grado de acidificación en este sitio de la nefrona es mínimo, con reducción del pH de 7.40 a 6.7 o 6.8 que, en relación con el pH del filtrado glomerular, es apenas una diferencia de 0.6 a 0.7. Esto indica que la tarea principal de los túbulos proximales es la recuperación del bicarbonato filtrado. La acidificación mayor ocurre al final de los túbulos distales, principalmente en los túbulos colectores, debido a la excreción de los hidrogeniones en forma de ácidos titulables, aunque en mayor proporción como amonio, con la consecuente formación de 4 a 5% de bicarbonato, que regresa al espacio extracelular para ejercer su acción amortiguadora del equilibrio-ácido base a nivel sistémico.
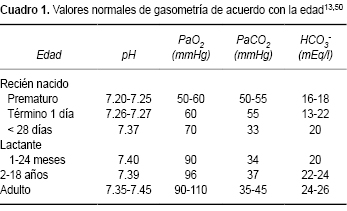
]]> Por lo tanto, en los túbulos proximales se recupera 80% del bicarbonato filtrado y, además, se produce bicarbonato (55 mmol/día) en el proceso de amoniogénesis, mientras que en los túbulos colectores se reabsorbe bicarbonato (4%) durante el proceso de acidificación urinaria.Cabe recordar que el umbral de reabsorción tubular proximal de una sustancia se define como la concentración plasmática máxima al momento en que la sustancia inicia su aparición en la orina. Cada sustancia tiene un umbral de reabsorción específico. En la edad pediátrica, el umbral de reabsorción tubular proximal de HCO3- es dependiente de la edad y menor en los lactantes, razón por la cual la concentración plasmática de bicarbonato se encuentra reducida en los niños en condiciones normales.17 Este es un factor de confusión en el diagnóstico de ATR en los niños, al considerar erróneamente que la concentración de HCO3- es igual que la de los adultos (Cuadro 1). También es importante considerar la altura sobre el nivel del mar, como la de la Ciudad de México que es considerable, donde la pCO2 es menor que la pCO2 a nivel del mar.

Los conocimientos actuales de biología molecular apoyan a la comprensión de la fisiología tubular proximal y se explican a continuación. La vía transcelular de reabsorción, transporte citoplásmico y secreción de diferentes moléculas, requiere de la acción de proteínas transportadoras que utilizan energía (ATP, ADP) y consumo de oxígeno en el proceso. El filtrado glomerular que llega al túbulo proximal contiene H2O y electrolitos (Na+Cl-, K+Cl-, Na+HCO3-, Ca2+, H2PO4-, SO42-), así como glucosa, uratos, citrato y algunos aminoácidos.14 El transporte transcelular (reabsorción) de Na+ se realiza a través de las membranas apicales y basolaterales del túbulo proximal. Además, se secreta oxalato, aniones orgánicos, amonio, toxinas y Na+ hacia la luz tubular. A su vez, la reabsorción del 70 a 80% del HCO3- en el túbulo proximal se acopla con la secreción de H+ en el lumen por la acción concertada del intercambiador de Na+/H+ (NHE3) y la ATPÂ'asa de H+ (o V-ATPÂ'asa vacuolar) en la membrana apical. Las moléculas de bicarbonato de sodio no se reabsorben tal cual, sino que se desdoblan en la luz tubular en moléculas de Na+ y de HCO3- y luego en CO2 y H2O por la acción catalizadora de la enzima anhidrasa carbónica IV, presente en la membrana luminal o apical de las células del borde en cepillo (Figura 1). Aproximadamente 60% del CO2 se difunde hacia el citoplasma de los túbulos proximales a través de canales de gas y canales de agua (acuaporinas AQP1).18 Una vez en el citoplasma, la anhidrasa carbónica II cataliza la hidratación del CO2, se revierte la reacción bioquímica y se forma de nuevo la molécula de HCO3-. El transporte transcelular de NaHCO3 finaliza en la membrana basolateral por actividad concertada de la bomba de sodio-potasio (Na+K+ATPÂ'asa) y del cotransportador de Na+/HCO3- (NBCe1). Estos mecanismos de transporte mantienen la fuerza electromotriz necesaria para la reabsorción de los demás solutos en el túbulo proximal.
]]>

El NBCe1 se identificó, por primera vez, en los túbulos de la salamandra.19 El gen SLC4A4 que codifica al transportador NBCe1 se aisló también en estos túbulos.20 Se han identificado cinco variantes del transportador NBCe1 (A-E). El transportador NBCe1-A se expresa abundantemente en el riñón.21 El transportador NBCe1-A comprende 14 segmentos transmembranales. La región N-terminal tiene 8 segmentos que son homólogos al intercambiador de Cl-/HCO3-(AE1); en contraste, la región del C-terminal tiene 6 segmentos transmembranales que difieren del intercambiador AE1.22 El transportador NBCe1-B se distribuye en varios tejidos y es más abundante en el páncreas.23 Tanto el transportador NBCe1 como el intercambiador AE1 facilitan el transporte de bicarbonato hacia el torrente sanguíneo, a través de la membrana basolateral de la célula tubular renal (Figura 1).
Las mutaciones en el gen SLC4A4 se asocian con la ATRp autosómica recesiva. Los pacientes pueden presentar defectos oculares y dentales, estatura baja y retardo mental. La fisiopatología de la ATRp se explica por el papel del transportador NBCe1-A en el epitelio tubular proximal. Las mutaciones del NBCe1-A provocan la eliminación o la disminución de su actividad. Hasta ahora, se han identificado 12 mutaciones en el gen SLC4A4 en pacientes con ATRp.24-30 Con excepción de la mutación p.Asn29X, la cual afecta solo a la variante NBCe1-A, todas las mutaciones de la ATRp alteran las cinco variantes del transportador NBCe1. Se desconoce hasta qué grado los síntomas extra renales se deben a defectos en la expresión de los transportadores NBCe1-B-E o a los efectos secundarios de la acidosis sistémica como resultado de la falta de actividad del transportador NBCe1-A.
Es importante subrayar que la V-ATPasa (H+ATPÂ'asa) del túbulo proximal expresa la subunidad B2, a diferencia de la V-ATPÂ'asa de los túbulos colectores y de los epitelios del oído interno que solo expresan la subunidad B1.31
En teoría, las alteraciones de cada uno de los mecanismos que participan en la reabsorción del bicarbonato de sodio (NHE3, AC II, AC IV, NBCe1, AE1 y la Na+K+ATPÂ'asa), tanto hereditarias como adquiridas, podrían ocasionar una reducción en la reabsorción de HCO3- y dar lugar al desarrollo de ATRp. Sin embargo, hasta el momento, solamente se han detectado dos blancos moleculares cuyas mutaciones producen ATRp, que son el cotransportador Na+/HCO3- (NBCe1) y la AC II intracelular. Este último origina una ATR combinada proximal y distal, ya que la AC II se localiza funcionalmente tanto en el túbulo proximal como en la última parte del túbulo distal.32 Algunos autores consideran esta combinación de defectos de transporte iónico como la ATR tipo 3 o mixta.32
La ATRp se caracteriza, por lo tanto, por una reducción en la capacidad tubular proximal de la reabsorción de bicarbonato, con un aumento importante del aporte distal del mismo y pérdida por la orina con la elevación del pH urinario, debido a que los túbulos distales tienen una limitada capacidad fisiológica para reabsorber al bicarbonato. Generalmente es causada por un defecto hereditario o adquirido que impide mantener la concentración normal de bicarbonato plasmático en presencia de una producción normal de ácidos provenientes de la dieta y del metabolismo orgánico normal.
]]> Conforme la acidosis metabólica sistémica incrementa, disminuye proporcionalmente el bicarbonato plasmático que se filtra por los glomérulos, de manera que, en forma relativa, aumenta la capacidad de reabsorción del bicarbonato filtrado. Este proceso continúa hasta que el HCO3- plasmático se reduce por debajo del umbral y la reabsorción tubular proximal se incrementa a su capacidad máxima, lo cual disminuye la carga distal de bicarbonato y, debido a que la función tubular distal se encuentra intacta, el pH urinario se reduce por debajo de 5.5. Por esta razón, los niños con ATRp con acidosis sistémica grave o durante períodos clínicos agudos, son capaces de acidificar la orina. Sin embargo, la orina se vuelve alcalina después de la administración de bicarbonato.En la ATRp no se presenta la hipocitraturia, por lo que generalmente no se acompaña de litiasis renal y nefrocalcinosis.33 Además, el aporte de calcio distal se encuentra aumentado, la reabsorción tubular distal del mismo también se encuentra aumentada y se reduce el riesgo de nefrocalcinosis.
Aparte de la presencia de la acidosis metabólica sistémica, la ATRp se presenta clínicamente con vómitos frecuentes, episodios de diarrea, detención del crecimiento e hipocaliemia. Los vómitos y la detención del crecimiento se explican por la acidosis metabólica persistente, la falta de apetito y la polidipsia y poliuria secundaria a la pérdida urinaria de sodio y de bicarbonato. La pérdida de sodio implica la contracción del volumen del espacio extracelular y, como respuesta, se incrementa la secreción de renina y aldosterona y se facilita la pérdida urinaria de potasio y la reducción de la concentración plasmática del mismo. En la forma aislada de ATRp, el metabolismo de calcio y vitamina D se conserva normal, pero ocurren alteraciones en presencia del síndrome de Fanconi, con importante detención del crecimiento y raquitismo.
Acidosis tubular renal distal (ATRd)
En los túbulos distales y en los colectores se realiza la regulación final del metabolismo ácido-base, a pesar de que en esta sección de la nefrona la reabsorción del bicarbonato filtrado es solamente de 5 a 10%, a diferencia del túbulo proximal donde se reabsorbe la mayor parte (70-80%) y la rama ascendente del asa de Henle (20-30%). Esto ocurre debido a la regulación hormonal (angiotensina II y aldosterona) de la secreción de protones, con reducción del pH urinario hasta 4.0-4.5 en condiciones extremas de acidosis sistémica aguda.
En cambio, en presencia de alcalosis sistémica, se secreta bicarbonato en los túbulos colectores por las células β-intercaladas, resultando un pH urinario de hasta 8.0-8.5. Por lo tanto, la parte final de la nefrona, principalmente en los túbulos colectores, se realizan las funciones de corrección y compensación de las alteraciones sistémicas del metabolismo ácido-base.8
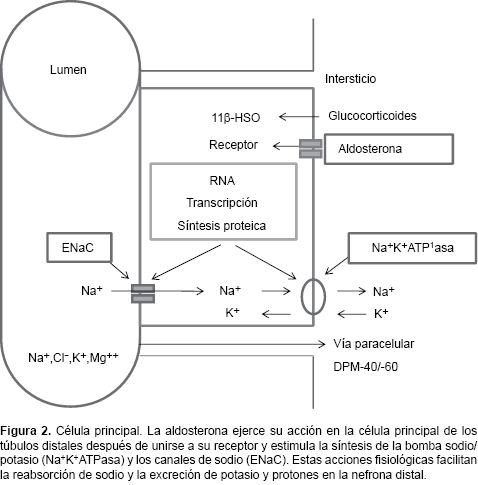
En los túbulos colectores, la acidificación depende del transporte de sodio en las células principales y se encuentra sujeta al voltaje transepitelial. La reabsorción activa de sodio genera una diferencia de potencial eléctrico negativo que facilita la secreción de hidrogeniones. Este mecanismo se incrementa por la acción de la aldosterona, que aumenta aún más la diferencia negativa transepitelial del voltaje con un aumento en la acidificación (Figura 2). La acidificación urinaria en el túbulo colector medular ocurre gracias al gradiente eléctrico, que facilita la secreción de hidrogeniones y de potasio. La secreción de protones en la porción medular de los túbulos colectores es mayor que en la porción cortical. La secreción de hidrogeniones en la porción medular de los túbulos colectores ocurre por la acción de dos proteínas transportadoras, también llamadas bombas de hidrogeniones, localizadas en las células α-intercaladas, la H+ATPÂ'asa (V-ATPÂ'asa), regulada por la aldosterona y la H+K+ATPÂ'asa, que responde en forma inversa a la concentración plasmática de K+. Las moléculas de H+ que se secretan hacia el lumen se unen a diferentes sistemas amortiguadores, principalmente fosfatos (acidez titulable) y amonio (NH4+), para finalmente excretarse en la orina.34 La reabsorción final del NaHCO3- celular hacia el torrente sanguíneo la realiza el intercambiador Cl-/HCO3- (AE1) localizado en la membrana basolateral. La H+K+ATPÂ'asa expresa trece subunidades y numerosas isoformas, responde a la concentración de potasio extracelular y regula su metabolismo. Además, secreta hidrogeniones en intercambio por iones de potasio en la membrana apical de las células α-intercaladas (Figura 3).34
]]>

El mecanismo fisiológico que posee el organismo para eliminar los hidrogeniones es por la vía renal y su forma más eficiente de excreción radica en la formación de la solución amortiguadora amonio/amoníaco (NH3/NH4+). El NH3 se produce en las células tubulares proximales a partir del metabolismo de la glutamina y se excreta a la luz tubular en forma de NH4+, que se recicla en el asa de Henle y se elimina por la orina en los túbulos colectores (Figura 4).
]]>

Cualquier alteración de los mecanismos fisiológicos de acidificación urinaria en los túbulos distales y colectores puede dar origen a la ATRd, la cual, en la mayoría de los casos, se considera una enfermedad hereditaria en la que no se pueden eliminar los hidrogeniones.35
En esta entidad también se presenta poliuria, pérdida urinaria de potasio con reducción de la concentración sanguínea del mismo, así como pérdida de calcio por la orina, que favorece el retraso de crecimiento y la aparición de raquitismo. Además, se presenta hipocitraturia, que desencadena frecuentemente la producción de litiasis y nefrocalcinosis, complicaciones que potencialmente presentan el riesgo de progresar a uremia terminal.36 A continuación se presenta información reciente sobre biología molecular de transportadores y canales de las células α-intercaladas secretoras de ácido localizadas en el túbulo colector, que consideramos pertinente para un mejor entendimiento de la ATR.
La secreción de hidrogeniones (H+) en la orina se lleva a cabo en las células α-intercaladas de los túbulos colectores corticales y medulares. La V-ATPÂ'asa (H+ATPÂ'asa) cataliza el paso de H+ del citoplasma a la luz tubular. La anhidrasa carbónica ACII cataliza la producción de H+ y HCO3-; este último se reabsorbe a través del intercambiador de Cl-/HCO3- AE1 en la membrana basolateral (Figura 2).
El gen SLC4A1 codifica el intercambiador AE1, una glucoproteína dimérica con 12-14 dominios transmembranales.37,38 AE1 participa en la regulación del pH, del volumen celular y del transporte transcelular de ácido y de base en las células epiteliales.39,40 AE1 presenta una isoforma específica de los eritrocitos y una isoforma corta específica del riñón. En los eritrocitos, AE1 tiene un papel estructural porque interacciona con proteínas del citoesqueleto. En el riñón, AE1 lleva a cabo la reabsorción del HCO3- hacia el espacio intersticial y los vasos sanguíneos.41,42
Existe un grupo de mutaciones en AE1 que producen deformaciones del eritrocito y cuyo origen es de tipo hereditario autosómico dominante: la anemia esferocítica hereditaria, la ovalocitosis del sur de Asia y otras estomacitosis con función renal normal.43 Sin embargo, existe otra serie de mutaciones en AE1 que generan acidosis tubular renal distal (ATRd), ya sea aislada o ATRd acompañada de alteraciones en los eritrocitos.4
]]> La V-ATPÂ'asa es una enzima compleja multimérica que consta de 14 subunidades. Posee dos dominios, uno en el citoplasma (V1) y otro en la membrana (V0). V1 es el dominio catalítico y consta de 8 subunidades (A-H). El dominio V0 abarca 6 subunidades (a, c, c'', d, e, y Ac45) y transloca los H+ a través de la membrana.44 Los sitios catalíticos están en la subunidad A1 y la interfase entre las subunidades A-B regula la actividad de la enzima. La subunidad ''a'' en V0 permite el acceso a los hemicanales por los que se exportan los hidrogeniones H+ al espacio luminal.45En las células α-intercaladas de los túbulos distales, la V-ATPasa se localiza en las membranas apicales y secreta ácido en la orina (Figura 3). Las subunidades B1 y a4 de la V-ATPasa son específicas de las células α-intercaladas. Los defectos en cualquiera de estas dos subunidades dan lugar a la ATRd.46 Como la subunidad B1, además, se expresa en las células ciliares del oído interno,3 las mutaciones en la subunidad B1 producen ATRd con sordera. Existen otros sistemas de transporte en las células α-intercaladas de la nefrona distal que también participan en la homeostasis ácido-base, como son la anhidrasa carbónica II,44 los cotransportadores de K-Cl KCC4,47 los canales de amoníaco Rhcg,48,49 y el canal de amonio HCN2 (Figura 3).50,51 La H-K-ATPasa no parece participar en la secreción de ácido sino en la reabsorción de K+ en condiciones de hipocaliemia.40
El mecanismo de excreción del amonio NH4+ se lleva a cabo en dos etapas. Primero se captura del espacio intersticial al citoplasma de las células intercaladas por canales de amonio activados por el voltaje HCN2 o por canales de amoníaco Rhcg. Los canales HCN2 son constitutivos y se localizan solamente en las membranas basolaterales; pueden captar ya sea amonio o sodio y no se regulan por acidosis metabólica. En contraste, los canales de amoníaco Rhcg se localizan en el citoplasma y su tráfico a las membranas apicales como a las membranas basolaterales se regula por acidosis metabólica.47,48 Es importante subrayar que la transcripción, la traducción y el tráfico a la membrana de la mayoría de los transportadores descritos dependen de las condiciones metabólicas sistémicas.
Los ensayos de microperfusión de los túbulos y los modelos de eliminación de algunos de los transportadores en ratón ( knockout ) han ayudado a dilucidar las vías de transporte que participan en la homeostasis ácido-base en las células α-intercaladas. El ratón que no expresa KCC4 desarrolla sordera neurosensorial, además de ATRd.49 Existe otro intercambiador de Cl/bicarbonato que opera también como canal de Cl-, el Slc26a7. El ratón Slc26a7 -/- presenta ATRd completa. Los ratones sin el canal de amoníaco Rhcg -/- tienen problemas para excretar el amonio solo en condiciones de acidosis metabólica, como en el caso de una ATRd incompleta.50 El canal de amonio HCN2 es un canal iónico constitutivo que participa en la excreción basal de amonio pero no parece regularse por la acidosis metabólica.51,52
Acidosis tubular renal tipo 4
La ATR tipo 4 se asocia con alteraciones de la aldosterona o del sistema renina-angiotensina. La renina se produce en el aparato yuxtaglomerular y en el hígado se convierte en angiotensina I (Ang I) por acción de angiotensinógeno. En los pulmones, la Ang I se convierte en angiotensina II (Ang II) por acción de la enzima convertasa.5 La Ang II ejerce un poder vasoconstrictor en el sistema arteriolar sistémico y estimula la producción de aldosterona, cuya función es la reabsorción tubular distal de sodio y el intercambio por hidrogeniones o por iones potasio, de manera que contribuye a la expansión del espacio extracelular y a elevar la presión arterial sistémica. A diferencia de otros tipos de ATR, la tipo 4 se caracteriza por la tendencia a presentar hipercaliemia. Es la forma de ATR más frecuente, tanto en niños como en adultos,53 quizá por la asociación de la misma con numerosas entidades clínicas, principalmente uropatía obstructiva, común en todas las edades, aunque en los niños, la etiología más frecuente de ATR tipo 4 es la genética. La principal alteración fisiopatológica en esta entidad consiste en la deficiencia en la producción y en la secreción de aldosterona (hipoaldosteronismo) o la resistencia tubular renal a la acción de la misma (pseudohipoaldosteronismo).10,52
La aldosterona se produce en la zona glomerulosa de la corteza suprarrenal a partir de sus precursores (colesterol, pregnenolona y desoxicorticosterona, 18-OH corticosterona). Se estimula por la acción del sistema renina-angiotensina (angiotensinas II y III) y por la concentración de iones K+ en el espacio extracelular. La aldosterona actúa en las células principales de los túbulos distales, facilitando la reabsorción de sodio en intercambio por iones potasio que se excretan en la orina, así como en las células α-intercaladas de los túbulos colectores, estimulando la secreción de hidrogeniones. La producción de aldosterona estimula la bomba de sodio-potasio (Na+K+ATPÂ'asa) y la expresión de los canales epiteliales de sodio (ENaC) en las células principales de los túbulos distales (Figura 4). Como se mencionó, la aldosterona facilita la reabsorción de Na+ en las células principales y la excreción de H+ en las células α-intercaladas, lo que aumenta la electronegatividad del lumen tubular y la excreción de K+ en las células principales. A su vez, estimula la producción de amonio en los túbulos proximales y la carga distal del mismo. En presencia de hipoaldosteronismo o pseudohipoaldosteronismo se reduce la formación de NH4+ y la reabsorción de HCO3- con desarrollo de acidosis metabólica.40 También se reduce la excreción de K+, lo que explica la hipercaliemia.53
Los pacientes con ATR tipo 4 presentan una reducción en la excreción neta de ácido, secundaria a una disminución en la producción y excreción tubular distal de NH4+. La reabsorción de bicarbonato también se encuentra reducida y se produce bicarbonaturia. Sin embargo, cuando la acidosis metabólica se agrava, ya sea por diarrea o por estrés, el bicarbonato plasmático se reduce por debajo de su umbral de reabsorción y se logra acidificar la orina con reducción del pH urinario ≤ 5.5, similar a lo que ocurre en la ATRp. El diagnóstico diferencial se deduce por la presencia de hipercaliemia en el caso de la ATR tipo 4, cuya etiología es el hipoaldosteronismo o pseudohipoaldosteronismo.54,55
Diagnóstico
La sospecha de ATR se basa en la presentación clínica y se corrobora con los datos de laboratorio en presencia de acidosis metabólica hiperclorémica sistémica. Para determinar el tipo de ATR es necesaria la medición del hiato aniónico urinario (HAu) y de la excreción de amonio, así como con la diferencia de la presión parcial de bióxido de carbono (pCO2) en sangre y en orina.
]]> En algunos casos de difícil diagnóstico se puede utilizar la prueba de acidificación sistémica con titulación del bicarbonato urinario. Sin embargo, es una prueba en desuso ya que implica riesgos para el paciente.A. Manifestaciones clínicas
]]>a) En la ATR primaria o aislada se presenta anorexia, sed, poliuria, detención del crecimiento, episodios de vómitos y de diarrea, con tendencia a cuadros de deshidratación y raquitismo (Cuadro 2). La nefrolitiasis y la nefrocalcinosis están generalmente ausentes en la ATRp y se presentan con mayor frecuencia en la ATRd y en la ATR tipo 4.
b) En la ATRp secundaria a enfermedades sistémicas suelen predominar los síntomas de la enfermedad sistémica y, generalmente, se acompaña de múltiples defectos de reabsorción tubular proximal.
B. Hallazgos de laboratorio56,57
]]>a) pH en orina. El pH urinario interpretado en forma aislada no es de utilidad para realizar el diagnóstico de ATR. Sin embargo, es de indudable apoyo cuando se interpreta en el contexto del resto de los exámenes de laboratorio. En presencia de ATR, el pH urinario es generalmente mayor a 5.5 (promedio 6.5-7.5). Sin embargo, puede ser menor en la ATRp y en la ATR tipo 4 cuando la acidosis sistémica se agudiza y el bicarbonato plasmático se reduce por debajo del umbral de la reabsorción tubular, lo cual puede ocurrir durante situaciones de estrés y de episodios de diarrea. En ambos tipos de ATR la acidificación distal se encuentra intacta, por lo que al reducirse el aporte distal de bicarbonato la reabsorción distal es completa, con posibilidad de acidificación de la orina y reducción del pH urinario <5.5. En cambio, en la ATRd, la acidificación urinaria es incompleta o se encuentra ausente, por lo que el pH urinario no se reduce por debajo de 6.0. La administración de bicarbonato aumenta la excreción urinaria del mismo, con aumento del pH de la orina en todos los tipos de ATR.
b) Acidosis sistémica. En la ATR se presenta acidosis metabólica hiperclorémica, con hiato aniónico sanguíneo (HAs) normal, que se determina con la fórmula: [Na+] - ([Cl-] + [HCO3-]) = 12 ± 4 mmol/l en niños mayores y en adultos, mientras que la cifra normal para niños menores de 2 años es de 16 ± 4 mmol/l (Cuadro 2). Cuando el resultado es mayor a esta cifra se considera que la acidosis metabólica es secundaria a la retención de hidrogeniones. En cambio, cuando el HAs es normal, la acidosis metabólica es secundaria a la pérdida de bicarbonato y se presenta por pérdidas intestinales (diarrea, fístulas) o por la vía renal y el diagnóstico es compatible con la presencia de ATR.
c) La determinación de gases arteriales muestra una reducción del pH, del CO2 total y de la concentración de bicarbonato durante los episodios de acidosis grave. Sin embargo, en condiciones estables, el pH sanguíneo es normal (7.40 ± 0.05) debido al mecanismo regulador de compensación pulmonar, aunque la [HCO3-] permanece reducida, indicando que se trata de una acidosis metabólica hiperclorémica con alcalosis respiratoria compensadora. Es importante mencionar que la toma de la muestra para la determinación de gases sanguíneos debe ser, de preferencia, en sangre arterial. Sin embargo, debido a la dificultad técnica para su obtención, sobre todo en recién nacidos y lactantes menores, la muestra se puede substituir por sangre venosa arterializada, sin aplicar torniquete, que se logra aplicando calor tenue a la extremidad (agua tibia o irradiación térmica) con el objeto de acelerar el flujo sanguíneo e igualar la pCO2 del lado venoso al del lado arterial en el lecho capilar. Ejercer precaución para evitar quemaduras en la piel. La toma de la muestra en sangre venosa no arterializada carece de utilidad en el diagnóstico de la ATR.
d) Hipocaliemia. La concentración de K+ se encuentra reducida en la ATRp y en la ATRd debido al aumento del flujo urinario con pérdida importante del ion. Además, contribuyen las pérdidas gastrointestinales. El incremento en la [Cl-] es fortuito, dependiente de la reducción de la [HCO3-] y no tiene implicación fisiológica en el desarrollo de la alteración metabólica.
e) Hipocitraturia e hipercalciuria. Son parte de la ATRd. La cifra normal de excreción de citratos es >180 mg/g de creatinina; la excreción de calcio es <4 mg/kg/día.
f) Fracción excretada del bicarbonato filtrado (FEBi). La FEBi permite diferenciar a la ATRp de la ATRd y para su determinación se requiere administrar bicarbonato de sodio hasta lograr una concentración mínima en sangre de 22 mmo/l. La FEBi se incrementa a 10-15% en la ATRp y es <5% en los niños sanos y en la ATRd (Cuadro 3). La FEBi se calcula con la fórmula:
[HCO3- u]/ [HCO3- s] /[Cru]/[Crs] x 100, donde:
[HCO3- u]: concentración de bicarbonato urinario
[HCO3- s]: concentración de bicarbonato sanguíneo
[Cru]: concentración de creatinina urinaria
[Crs]: concentración de creatinina sanguínea
g) La determinación del gradiente de la pCO2u-pCOs ayuda a distinguir a la ATRp de la ATRd y, actualmente, se considera el método diagnóstico más sensible para detectar alteraciones en la secreción de hidrogeniones en el túbulo colector. En la ATRd, el gradiente orina/plasma de la pCO2 (pCO2u-pCO2s) es <20 mmHg, independientemente de que la ATRd sea primaria, secundaria o hereditaria, mientras que en la ATRp y en los niños sanos es >20 mmHg.58,59
h) La determinación del hiato urinario (HU) se utiliza con el objeto de diagnosticar ATR versus la presencia de acidosis metabólica de cualquier otra etiología (Cuadro 3). Consiste en medir la concentración de electrolitos en la orina y aplicar la fórmula: [Cl-] - ([Na+] + [K+]. En este caso, el anión indeterminado es el amoníaco (NH4-). Se interpreta que la excreción de protones y amoníaco se encuentra normal cuando el resultado es igual o menor de -50 mmol/l y diagnóstico de ATR cuando la cifra es mayor de -50 mmol/l, con lo que se descartan otras causas de acidosis metabólica. La determinación del HU se utiliza con menor frecuencia en la actualidad debido a que los resultados no son siempre confiables.
i) Pruebas de acidificación con estímulo de cloruro de amonio o furosemida. Las pruebas de acidificación fueron durante una época el estándar de oro en el diagnóstico de acidosis tubular renal distal.60 Actualmente, solo se realizan cuando existe un defecto asintomático en la acidificación de la orina sin acidosis sistémica (condición conocida como acidosis tubular renal distal incompleta), y se han propuesto como medida de diagnóstico que permita instaurar un tratamiento oportuno, así como para detectar una alteración parcial de los mecanismos de regulación del equilibrio ácido base (Cuadro 4).61
La técnica de diagnóstico original consiste en lo siguiente:
1) Admisión del paciente sin preparación previa, régimen de alimentación normal.
2) Se obtiene una muestra de orina de 3 horas para determinar pH, acidez titulable y amonio.
3) A las 8 am se administra cloruro de amonio en jarabe (75mEq/m2SC o 4 g/m2SC), teniendo en cuenta que 1 gradiente de cloruro de amonio contiene 19.2 mEq de amonio y cloro.
4) Se toman muestras de sangre y orina a las 11:00 am, 14:00 pm y 17:00 pm para pH, acidez titulable y amonio.

Sin embargo, esta técnica ha caído en desuso ya que dura 8 horas y los pacientes presentan con frecuencia náusea, vómito e irritación gástrica.
Una variante de esta prueba es la administración de furosemida oral, con el objeto de aumentar la carga de sodio en la nefrona distal, llevando previamente el bicarbonato plasmático a cifras normales Los cambios en el pH urinario son más notorios en pacientes con depleción de sodio o con la administración de mineralocorticoides, por lo que, además, se ha propuesto una prueba que contempla el uso de furosemida 1-2 mg/kg, agregando fludrocortisona como una alternativa sencilla y segura de diagnóstico.62
Cabe mencionar que es importante realizar un ultrasonido renal para detectar hidronefrosis y malformaciones congénitas, así como nefrocalcinosis. Esta última también se puede detectar con radiografía simple de abdomen, tomografía computada o resonancia magnética de las áreas lumbares. El ultrasonido es más sensible que la radiografía simple y la tomografía es más específica que el ultrasonido, pero implica mayor exposición a radiaciones. Se clasifica según el área afectada en medular, cortical o difusa.63
Tratamiento
El tratamiento de la acidosis tubular renal depende del tipo de acidosis y de la etiología. El objetivo del tratamiento es corregir la acidosis y otras alteraciones hidroelectrolíticas y bioquímicas que pudiesen acompañar a la acidosis, como hipocaliemia, hipercaliemia, hipocitraturia, hipercalciuria, hipofosfatemia, con lo cual se logra mejorar el crecimiento y prevenir el desarrollo de nefrocalcinosis.64 En presencia de hipocaliemia grave primero se debe corregir la deficiencia de potasio y posteriormente corregir la acidosis.
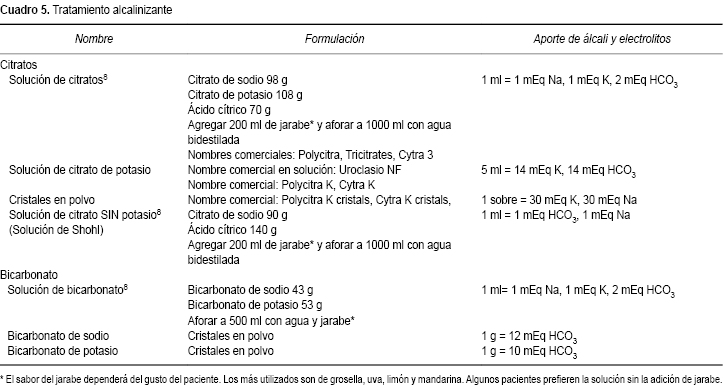
El tratamiento alcalinizante se logra con la administración de citratos o con bicarbonato de manera que se alcance a compensar la producción endógena de hidrogeniones y se incremente el bicarbonato sanguíneo a las cifras normales para la edad (Cuadro 5).64
]]>
Los pacientes con acidosis tubular renal distal generalmente requieren una dosis de álcali de 1-3 mEq/kg/día, requiriendo ajustes de la dosis hasta normalizar la hipercalciuria y la hipocitraturia, mientras que los pacientes con acidosis tubular proximal necesitan dosis mayores, usualmente entre 10 y 15 mEq/kg/día. La dosis total se divide en tres o cuatro tomas diarias y se recomienda la administración de una mayor dosis nocturna.
Además del tratamiento alcalinizante, los pacientes que presentan síndrome de Fanconi secundario a cistinosis deben recibir fosfocisteamina, aporte de fosfatos y vitamina D.11 De igual manera, los niños con raquitismo e hipofosfatemia deben recibir suplementos de calcio, vitamina D y fosfatos.65
El citrato es útil en presencia de hipocitraturia en conjunto con hipercalciuria, como sucede en algunos casos de ATRd. Se prefiere el citrato de potasio en lugar del citrato de sodio, ya que este último favorece la hipercalciuria. El citrato se convierte en bicarbonato en el hígado al ingresar al ciclo de Krebs. La alcalinización de la orina reduce la reabsorción de citrato y aumenta la solubilidad de cistina, oxalato de calcio y ácido úrico, con tendencia a reducir el desarrollo de nefrolitiasis y nefrocalcinosis. Sin embargo, se debe tener la precaución de no alcalinizar demasiado el pH urinario debido a que se puede favorecer la precipitación de fosfato de calcio.66
En casos de ATR tipo 4 (hipercaliémica), se recomienda el uso de soluciones alcalinizantes sin potasio. Se puede requerir el tratamiento con mineralocorticoides.67 En algunos casos con hipercaliemia de difícil control se encuentra indicado el uso de diuréticos o resinas de intercambio catiónico como Resincalcio®, que intercambia calcio por potasio en la luz intestinal, así como el Kayexalate®, que intercambia sodio por potasio también en el intestino.62
Es frecuente el uso de formulaciones que combinan citrato de sodio con citrato de potasio en dosis menores de cada uno de los componentes, tales como la solución de citratos Trycitrate® o Polycitra®, ya que el citrato de potasio en altas dosis puede ser irritante para la mucosa del tubo digestivo. También se puede administrar citrato como Solución de Shohl, que no contiene potasio o bien como citrato en cristales (Cuadro 5).
Es recomendable la administración del alcalinizante después de la ingestión de alimentos, con agua o algún otro líquido, como leche o jugo, ya que se tolera mejor. Los efectos adversos más frecuentes del tratamiento son en la vía gastrointestinal, incluyendo meteorismo, malestar estomacal, náusea, vómitos y diarrea. La corrección rápida de la acidosis metabólica hiperclorémica puede conducir al desarrollo de hipocalcemia o hipocaliemia, principalmente cuando no se administran concomitantemente sales de potasio.
]]> Por razones obvias, las sales con potasio no se deben prescribir en presencia de insuficiencia suprarrenal (enfermedad de Addison), hipercaliemia pre-existente, anuria o pacientes con insuficiencia cardíaca que reciben digitálicos, ya que se incrementa el riesgo de intoxicación, así como con el uso de otros fármacos que incrementan el potasio plasmático, tales como los diuréticos ahorradores de potasio (espironolactona, eplerenona y amiloride), los inhibidores de la enzima convertasa de angiotensina, como el captopril y lisinopril, así como bloqueadores del receptor de angiotensina (losartan).En algunos casos, la hipercalciuria y la hipocitraturia son de difícil corrección, aún después de corregir la acidosis, por lo que se recomienda la administración de hidroclorotiazida a dosis de 0.5-1 mg/kg/día, en dosis divididas cada 12 horas. Con la presente medida se logra la depleción del volumen del espacio extracelular y el aumento en la reabsorción tubular proximal de calcio. Los efectos adversos del tratamiento incluyen hipotensión, hiponatremia, hiperglucemia e hipocaliemia.
En cuanto a la dieta, se recomienda aumentar la ingesta de frutas y verduras, que proporcionan una dieta alcalinizante.68
REFERENCIAS
1. Kurtzman NA. Renal tubular acidosis syndromes. South Med J 2000;93:1042-1052. [ Links ]
2. García de la Puente S. Acidosis tubular renal. Acta Pediatr Mex 2006;27:268-278. [ Links ]
3. Mejía N, Santos F, Claverie-Martín F, García-Nieto V, Ariceta G, Castaño L; RenalTube group. RenalTube: a network tool for clinical and genetic diagnosis of primary tubulopathies. Eur J Pediatr 2013. [Epub ahead of print] [ Links ].
4. Karet FE, Finberg KE, Nelson RD, Nayir A, Mocan H, Sanjad SA, et al. Mutations in the gene encoding B1 subunit of H+-ATPase cause renal tubular acidosis with sensorineural defects. Nat Gen 1999;21:84-90. [ Links ]
5. Karet FE. Inherited distal renal tubular acidosis. J Am Soc Nephrol 2002;13:2178-2184. [ Links ]
6. Vargas-Poussou R, Houillier P, Le Pottier N, Strompf L, Loirat C, Baudouin V, et al. Genetic investigation of autosomal recessive distal renal tubular acidosis: evidence for early sensorineural hearing loss associated with mutations in the ATP6V0A4 gene. J Am Soc Nephrol 2006;17:1437-1443. [ Links ]
7. Muñoz AR, Escobar L, Medeiros DM. Sobre-diagnóstico de acidosis tubular renal en México. Rev Invest Clin 2012;64:399-401. [ Links ]
8. Herrin J. Renal tubular acidosis. En: Avner ED, Harmon WE, Niaudet P, eds. Pediatric Nephrology. Philadelphia: Williams & Wilkins; 2003. pp. 757-776. [ Links ]
9. Battle DC. Segmental characterizations of defects in collecting tubule acidification. Kidney Int 1986;30:546-554. [ Links ]
10. Battle DC. Hyperkalemic hyperchloremic metabolic acidosis associated with selective aldosterone deficiency and distal renal tubular acidosis. Semin Nephrol 1981;1:260-274. [ Links ]
11. Pintos G. Cistinosis: desde los cristales de cistina a la cistinosina. Nefrología 2003;23(suppl 1):60-70. [ Links ]
12. Kamel KS, Briceno LF, Sanchez MI, Brenes L, Yorgin P, Kooh SW, et al. A new classification for renal defects in net acid excretion. Am J Kidney Dis 1997;29:136-146. [ Links ]
13. Winters RW, Engel K, Dell BR. Acid Base Physiology in Medicine: a Self-Instruction Program. Michigan: London Co.; 1967. pp.157-190. [ Links ]
14. DuBose DT, Cogan GM, Rector CF. Acid base disorders. En: Brenner BM, Rector FC, eds. Brenner & Rector's the Kidney. Philadelphia: WB Saunders; 1996. pp. 929-997. [ Links ]
15. Berry AC, Ives EH, Rector CF. Renal transport of glucose, aminoacids, sodium, chloride, and water. En: Brenner BM, Rector FC, eds. Brenner & Rector's the Kidney. Philadelphia: WB Saunders; 1996. pp. 334-370. [ Links ]
16. Gullans RS, Hebert CS. Metabolic basis of ion transport. En: Brenner BM, Rector FC, eds. Brenner & Rector's the Kidney. Philadelphia: WB Saunders; 1996. pp. 211-246. [ Links ]
17. McRae DK, Avner ED. Tubular disorders. Renal tubular acidosis. En: Berhman R, Kliegman RM, Jenson HB, eds. Nelson Textbook of Pediatrics. Philadelphia: Saunders; 2003. pp. 1758-1764. [ Links ]
18. Boron WF. Sharpey-Schaffer lecture: gas channels. Exp Physiol 2010;95:1107-1130. [ Links ]
19. Boron WF, Boulpep EL. Intracelular pH regulation in the renal proximal tubule of the salamander. Basolateral HCO3- transport. J Gen Physiol 1983;81:53-94. [ Links ]
20. Romero MF, Hediger MA, Boulpaep EL, Boron WF. Expression cloning and characterization of a renal electrogenic Na+/HCO3- cotransporter. Nature 1997;387:409-413. [ Links ]
21. Schmitt BM, Biemesderfer D, Romero MF, Boulpaep EL, Boron WF. Immunolocalization of the electrogenic Na+HCO3- cotransporter in mammalian and amphibian kidney. Am J Physiol Renal Physiol 1999;276(1 Pt 2):F27-F38. [ Links ]
22. Zhu Q, Kao L, Azimov R, Newman D, Liu W, Pushkin A, et al. Topological location and structural importance of the NBCe1-A residues mutated in proximal renal tubular acidosis. J Biol Chem 2010;285:13416-13426. [ Links ]
23. Abuladze N, Lee I, Newman D, Hwang J, Boorer K, Pushkin A, et al. Molecular cloning, chromosomal localization, tissue distribution, and functional expression of the human pancreatic sodium bicarbonate cotransporter. J Biol Chem 1998;273:17689-17695. [ Links ]
24. Igarashi T, Inatomi J, Sekine T, Cha SH, Kanai Y, Kunimi M, et al. Mutations in SLC4A4 cause permanent isolated proximal renal tubular acidosis with ocular abnormalities. Nat Genet 1999;23:264-266. [ Links ]
25. Dinour D, Chang MH, Satoh J, Smith BL, Angle N, Knecht A, et al. A novel missense mutation in the sodium bicarbonate cotransporter (NBCe1/SLC4A4) causes proximal tubular acidosis and glaucoma through ion transport defects. J Biol Chem 2004;279:52238-52246. [ Links ]
26. Inatomi J, Horita S, Braverman N, Sekine T, Yamada H, Suzuki Y, et al. Mutational and functional analysis of SLC4A4 in a patient with proximal renal tubular acidosis. Pflugers Arch 2004;448:438-444. [ Links ]
27. Horita S, Yamada H, Inatomi J, Moriyama N, Sekine T, Igarashi T, et al. Functional analysis of NBC1 mutants associated with proximal renal tubular acidosis and ocular abnormalities. J Am Soc Nephrol 2005;16:2270-2278. [ Links ]
28. Demirci FY, Chang MH, Mah TS, Romero MF, Gorin MB. Proximal renal tubular acidosis and ocular pathology: a novel missense mutation in the gene (SLC4A4) for sodium bicarbonate cotransporter protein (NBCe1). Mol Vis 2006;12: 324-330. [ Links ]
29. Suzuki M, Vaisbich MH, Yamada H, Horita S, Li Y, Sekine T, et al. Functional analysis of a novel missense NBC1 mutation and of other mutations causing proximal renal tubular acidosis. Pflugers Arch 2008;455:583-593. [ Links ]
30. Lo YF, Yang SS, Seki G, Yamada H, Horita S, Yamazaki O, et al. Severe metabolic acidosis causes early lethality in NBC1W516X knock-in mice as a model of human isolated proximal renal tubular acidosis. Kidney Int 2011;79:730-741. [ Links ]
31. Wagner CA, Finberg KE, Breton S, Marshansky V, Brown D, Geibel JP. Renal vacuolar H+-ATPase. Physiol Rev 2004;84:1263-1314. [ Links ]
32. Battle D, Flores G. Underlying defects in distal renal tubular acidosis: new understandings. Am J Kidney Dis 1996;27:896-915. [ Links ]
33. Zucherman MJ, Assimos DG. Hypocitraturia: pathophysiology and medical management. Rev Urol 2009;11:134-144. [ Links ]
34. Wrong O, Davies HEF. The excretion of acid in renal disease. Q J Med 1959;28:259-313. [ Links ]
35. Escobar L, Mejía N, Gil H, Santos F. La acidosis tubular renal distal: una enfermedad hereditaria en la que no se pueden eliminar los hidrogeniones. Nefrología 2013;33;289-296. [ Links ]
36. Halperin LM, Goldstein BM, Kamel SK. Section one: Acid-base. En: Halperin LM, Goldstein BM, Kamel SK, eds. Fluid, Electrolyte, and Acid-Base Physiology: A Problem-Based Approach. Philadelphia: Saunders; 2010. pp. 3-244. [ Links ]
37. Chow K, Dixon J, Gilpin S, Kavanagh JP, Rao PN. Citrate inhibits growth of residual fragments in an in vitro model of calcium oxalate renal stones. Kidney Int 2004;65:1724-1730. [ Links ]
38. Alper SL. Molecular physiology of SLC4 anion exchangers. Exp Physiol 2006;91:153-161. [ Links ]
39. Alper SL. Molecular physiology and genetics of Na+-independent SCl4 anion exchangers. J Exp Biol 2009;212(Pt 11):1672-1683. [ Links ]
40. Bonar PT, Casey JR. Plasma membrane Cl-/HCO3- exchangers: structure, mechanism and physiology. Channels (Austin) 2008;2:337-345. [ Links ]
41. Alper SL. The band 3-related anion exchanger (AE) gene family. Annu Rev Physiol 1991;53:549-564. [ Links ]
42. Wagner CA, Kovakicova J, Stehberger PA, Winter C, Benabbas C, Mohebbi N. Renal acid-base transport: old and new players. Nephron Physiol 2006;103:p1-p6. [ Links ]
43. Bruce LJ, Wrong O, Toye AM, Young MT, Ogle G, Ismail Z, et al. Band 3 mutations, renal tubular acidosis and South-East Asian ovalocytosis in Malasia and Papua New Guinea: loss of up to 95% band 3 transport in red cells. Biochemical J 2000;350(Pt 1):41-51. [ Links ]
44. Forgac M. Vacuolar ATPases: rotary proton pumps in physiology and pathophysiology. Nat Rev Mol Cell Biol 2007;8:917-929. [ Links ]
45. Smith AN, Skaug J, Choate KA, Nayir A, Bakkaloglu A, Ozen S, et al. Mutations in ATP6N1B, encoding a new kidney vacuolar proton pump 116-kD subunit, cause recessive distal renal tubular acidosis with preserved hearing. Nat Genet 2000;26:71-75. [ Links ]
46. Sly WS, Hewett-Emmett D, Whyte MP, Yu YS, Tashian RE. Carbonic anhydrase II deficiency identified as the primary defect in the autosomal recessive syndrome of ostepetrosis with renal tubular acidosis and cerebral calcification. Proc Natl Acad Sci USA 1983;80:2752-2756. [ Links ]
47. Boettger T, Hübner CA, Maier H, Rust MB, Beck FX, Jentsch TJ. Deafness and renal tubular acidosis in mice lacking the K-Cl co-transporter Kcc4. Nature 2002;416:874-878. [ Links ]
48. Weiner ID, Verlander JW. Role of NH3 and NH4+ transporters in renal acid-base transport. Am J Physiol Renal Physiol 2011;300:F11-F23. [ Links ]
49. Biver S, Belge H, Bourgeois S, Van Booren P, Nowik M, Scohy S, et al. A role of Rhesus factor Rhcg in renal ammonium excretion and male fertility. Nature 2008;456:339-343. [ Links ]
50. Seshadri RM, Klein JD, Smith T. Sands JM, Handlogten ME, Verlander JW, et al. Changes in subcellular distribution of the ammonia transporter, Rhcg, in response to chronic metabolic acidosis. Am J Physiol Renal Physiol 2006;290:F1443-F1452. [ Links ]
51. Carrisoza-Gaytán R, Rangel C, Salvador C, Saldaña-Meyer R, Escalona C, Satlin LM, et al. The hyperpolarization-activated cyclic nuecleotide-gated HCN2 channel transports ammonium in the distal nephron. Kidney Int 2011;80:832-840. [ Links ]
52. Xu J, Song P, Nakamura S, Miller M, Barone S, Alper SL, et al. Deletion of the chloride transporter slc26a7 causes distal renal tubular acidosis and impairs gastric acid secretion. J Biol Chem 2009;284:29470-29479. [ Links ]
53. Battle DC, Arruda JAL, Kurtzman NA. Hyperkalemic distal renal tubular acidosis associated with obstructive uropathy. N Engl J Med 1981;304:373-380. [ Links ]
54. Karet FE. Mechanisms of hyperkalemic renal tubular acidosis. J Am Soc Nephrol 2009;20:251-254. [ Links ]
55. Arai K, Chrousos GP. Syndromes of glucocorticoid and mineralocorticoid resistance. Steroids 1995;60:173-179. [ Links ]
56. Chan JC, Scheinman JI, Roth KS. Consultation with the specialist: renal tubular acidosis. Pediatr Rev 2001;22:277-287. [ Links ]
57. Velásquez JL. Acidosis tubular renal. Bol Med Hosp Infant Mex 2012;69:502-508. [ Links ]
58. Halperin ML, Goldstein MB, Haig A, Johnson MD, Stinebaugh BJ. Studies on the pathogenesis of type 1 (distal) renal tubular acidosis as revealed by the urinary pCO2 tensions. J Clin Invest 1974;53:669-677. [ Links ]
59. DuBose TD Jr, Caflisch CR. Validation of the difference in urine and blood carbon dioxide tension during bicarbonate loading as an index of distal nephron acidification in experimental models of distal renal tubular acidosis. J Clin Invest 1985;75:1116-1123. [ Links ]
60. Sharma AP, Sharma RK, Kapoor R, Kornecki A, Sural S, Filler G. Incomplete distal renal tubular acidosis affects growth in children. Nephrol Dial Transplant 2007;22:2879-2885. [ Links ]
61. García-Nieto V, Monge M, Hernández-Hernández L, Callejón A, Yanes MI, García Rodríguez VE. Study of the renal acidification capacity in children diagnosed of idiopathic hypercalciuria. Nefrologia 2003;23:219-224. [ Links ]
62. Walsh SB, Shirley DG, Wrong OM, Unwin RJ. Urinary acidification assessed by simultaneous furosemide and fludrocortisone treatment: an alternative to ammonium chloride. Kidney Int 2007;71:1310-1316. [ Links ]
63. Habbig S, Beck BB, Hoppe B. Nephrocalcinosis and urolithiasis in children. Kidney Int 2011;80:1278-1291. [ Links ]
64. Morris RC Jr, Sebastian A. Alkali therapy in renal tubular acidosis: who needs it? J Am Soc Nephrol 2002;13:2186-2188. [ Links ]
65. Sharma AP, Singh RN, Yang C, Sharma RK, Kapoor R, Filler G. Bicarbonate therapy improves growth in children with incomplete distal renal tubular acidosis. Pediatr Nephrol 2009;24:1509-1516. [ Links ]
66. Quigley R. Renal tubular acidosis. En: Avner E, Harmon WE, Niaudet P, Yoshikawa N, eds. Pediatric Nephrology. Berlin: Springer-Verlag; 2009. pp. 979-1003. [ Links ]
67. Kraut JA, Madias NE. Metabolic acidosis: pathophysiology, diagnosis and management. Nat Rev Nephrol 2010;6: 274-285. [ Links ]
68. Laufer J, Biochis H. Urolithiasis in children: current medical management. Pediatr Nephrol 1989;3:317-331. [ Links ]
]]>