Lactante de 4 meses con falla respiratoria aguda secundaria a infección por Bordetella pertussis
Acute respiratory failure secondary to Bordetella pertussis infection in a 4-month old infant
Sarbelio Moreno Espinosa,1 Bárbara Inés Morales Mérida,2 Carlos Alberto Serrano Bello,3 Orlando Domínguez Pacheco,4 Olga Camaño Andrade,5 Rubí Rojas Padilla,5 Ernesto Calderón Jaimes6
1 Departamento de Infectología.
]]> 2 Departamento de Terapia Intensiva.3 Departamento de Imagenología.
4 Departamento de Patología.
5 Departamento de Pediatría.
6 Subdirección de Servicios Auxiliares de Diagnóstico Hospital Infantil de México Federico Gómez México D.F., México.
Autor de correspondencia:
Dr. Sarbelio Moreno Espinosa
Correo electrónico: sarbelio.moreno@gmail.com
]]> Fecha de recepción: 23-10-12.
RESUMEN DE LA HISTORIA CLÍNICA (A-11-10)
Se presenta el caso de una lactante de 4 meses de edad que acude al Servicio de Urgencias por presentar un cuadro caracterizado por tos y rinorrea.
Antecedentes heredofamiliares. Madre de 32 años, ama de casa, casada, con educación primaria, sana. Padre de 32 años, chofer, con educación primaria, sano. Cuatro hermanos de 8 a 15 años, sanos. Abuelos por ambas ramas con diabetes mellitus.
Antecedentes no patológicos. Originario y residente de Iguala, Guerrero, de nivel socioeconómico bajo. Habitan casa propia, con cuatro habitaciones para seis personas, sin agua potable, ni drenaje; hábitos higiénicos adecuados, conviven con un perro. Alimentada al seno materno de manera exclusiva. Presentó seguimiento de la mirada al mes de edad, sonrisa social y sostén cefálico a los dos meses de edad. Inmunizada con BCG y Hepatitis B al nacimiento, no recibió el resto de las vacunas.
Antecedentes perinatales y patológicos. Producto de quinto embarazo, control prenatal desde el segundo mes de gestación con ingesta de ácido fólico y hierro; aplicación de toxoide tetánico. Se tomaron 2 ultrasonidos obstétricos los cuales fueron normales. Parto hospitalario a término, pesó 3,500 g. Egresó con la madre a las 24 horas, sin complicaciones. Antecedentes alérgicos, quirúrgicos, traumáticos, transfusionales y exantemáticos negados.
Padecimiento actual. Inicia27 días de antes de suingreso, con rinorrea de inicio súbito, no progresivo, hialina, acompañada de estornudos. Siete días después se agrega tos veinte días antes de su ingreso, de inicio súbito, progresiva, productiva, en accesos largos y pausa respiratoria al final del acceso, sin predominio de horario, cianozante, disneizante y hemetizante.
12 FEBRERO 2011. Acudió a un hospital de segundo nivel con tos progresiva, cianozante, no hemetizante. Se le realizó una biometría hemática que mostró una cuenta leucocitaria de 40,000, que se incrementó hasta 78,000 a las 48 horas. Se tomó radiografía de tórax que mostró un infiltrado parahiliar bilateral y datos de atrapamiento de aire. Se administró tratamiento antibiótico con estolato de eritromicina el cual recibió un día, además de ambroxol y micronebulizaciones. Se refirió al Hospital Infantil de México Federico Gómez con diagnóstico de síndrome coqueluchoide. Se reportaron tres casos similares en el hospital de referencia durante el mismo periodo de tiempo, de los cuales fallecieron dos.
]]> 14 FEBRERO 2011. Ingresó al Hospital Infantil de México Federico Gómez.EXPLORACIÓN FÍSICA. Femenino de edad aparente similar a la cronológica, bien hidratada. Normocéfala, sin hundimientos ni exostosis. Ojos simétricos, pupilas simétricas, reactivas, narinas permeables, conductos auditivos bien implantados, permeables, membranas timpánicas íntegras, faringe hiperémica, sin exudados, descarga posterior ni lesiones en cavidad oral. Cuello cilíndrico, sin adenomegalias. Tórax normolíneo, movimientos respiratorios conservados, disociación toracoabdominal, campos pulmonares con estertores crepitantes finos de predominio basal, sin sibilancias, espiración prolongada y claro pulmonar a la percusión. Precordio normodinámico, sin soplos ni ruidos agregados. Abdomen blando, depresible, no doloroso, con peristalsis, hígado a 2-0-0 cm del borde costal. Extremidades simétricas, con pliegues redundantes, llenado capilar y pulsos periféricos conservados. Alerta y reactiva, sin deterioro neurológico (Cuadro 1).
LABORATORIO Y GABINETE. Ver Cuadro 2.
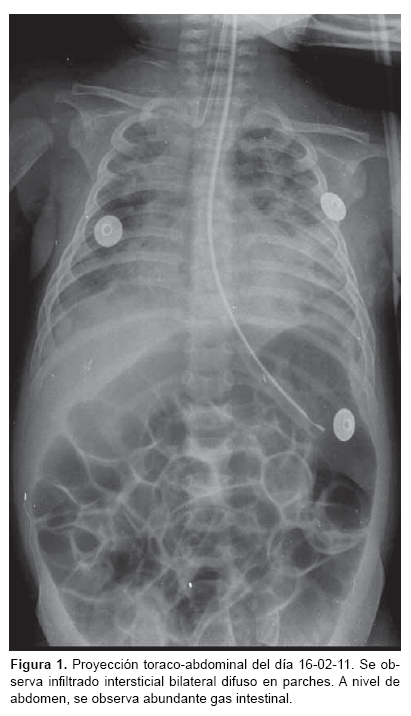
RADIOGRAFÍA DE TÓRAX. Horizontalización de arcos costales en ocho espacios intercostales, infiltrado parahiliar bilateral con imagen de "corazón peludo".
MANEJO. Ayuno, soluciones de base 150 ml/kg/día, glucosa 6 g/kg/min, sodio y potasio 3 mEq/kg/día, calcio 100 mg/kg/día, magnesio 50 mg/kg/día, eritromicina 50 mg/kg/día, benzonatato 8 mg/kg/día, oxígeno con casco cefálico 9 1/min.
15 FEBRERO 2011. Se valoró por parte del Servicio de Infectología
FC 147/min. FR 48/min. TA 90/60mmHg. Temp 36.2°C. Ingresó con casco cefálico a 9 1/min, se notificó a epidemiología y se solicitó serología para B. pertussis. Continuó con taquipnea, taquicardia, tos en accesos largos, disneizante, cianozante y hemetizante, con disociación toracoabdominal y tiros intercostales, continuó el mismo manejo, con casco cefálico a 10 1/min.
16 FEBRERO 2011. A las 00:16 horas presentó acceso de tos con dificultad respiratoria, cianosis peribucal, frecuencia cardíaca de 40/min y saturación 20%. Se recuperó la frecuencia cardiaca con maniobras básicas de reanimación. Se realizó secuencia rápida de intubación, al segundo intento, encontrando abundantes secreciones y edema de cuerdas vocales. Se dejó ventilación mecánica asistida, fentanyl y midazolam y se ingresó a terapia intensiva.
A las 03:00 horas, en terapia intensiva, se colocó catéter venoso central: PVC de 1 cm H2O. Por bajo gasto se manejó con cristaloides 20 mL/kg/dosis (2), con PVC 7 H2O, sin mejoría clínica. Se indicó dobutamina con discreta mejoría, agregando norepinefrina y milrinona, se cambió antibiótico por claritromicina (Cuadro 3).
RADIOGRAFÍA DE TÓRAX. Opacidad basal derecha sugerente de consolidación (Figura 1).
]]>
A las 16:00 horas la paciente se encuentra en estado crítico. Infectología sugirió ampliar cobertura empírica contra S. pneumoniae, H. influenzae tipo B y S. aureus; con cefotaxima 150 mg/kg/día y dicloxacilina 100 mg/ kg/día (Figura 2).
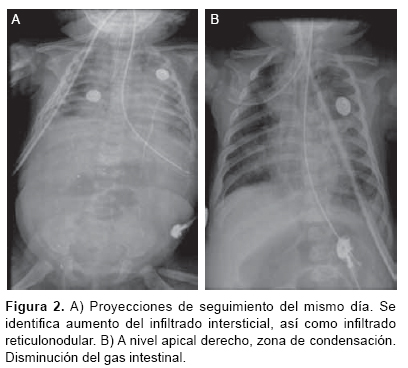
17 FEBRERO 12. Alas 11:00 horas sus signos vitales son TA media 47 mmHg, llenado capilar 4 seg. Paciente con taquicardia, que no mejoró con cristaloides y albúmina. Se continuó dobutamina, milrinona y norepinefrina hasta dosis tope sin mejoría. Se inició hidrocortisona, vasopresina a dosis de restitución fisiológica con incremento paulatino hasta 0.0012 U/kg/h y norepinefrina 2 mcg/ kg/min. Balance hídrico positivo y gasto urinario que disminuyó de5.1al.5 mL/kg/h durante la noche previa. Con hiponatremia y sodio urinario elevado, se realizó corrección a delta 10. Por hiperglucemia se disminuyó glucosa en soluciones. Presentó incremento de creatinina de 0.4 a 0.7 mg/dL, oliguria y acidosis metabólica, para la que se administró bicarbonato. Continuó con ventilación mecánica asistida con parámetros altos. Por hemoglobina de 7 g/dL, se transfundió concentrado eritrocitario a 10 ml/kg/dosis (Figura 3).
18 FEBRERO 11. Alas 13:50 horas la paciente presenta anuria en las últimas cuatro horas, sin datos para diálisis.
A las 16:00 horas en terapia intensiva, la paciente se encuentra con bradicardia, hipotensión y desaturación súbitas, disminución de pulsos centrales y periféricos. Se administró adrenalina y continuó con PVC 1 a 5 cm H2O, por probable falla cardiaca derecha. Se inició levosimendán. Presentó datos francos de edema pulmonar, incremento de parámetros ventilatorios, índice de oxigenación elevado e índice de Kirby disminuido, episodios de broncoespasmo que mejoraron con salbutamol. Continuó con anuria y acidosis metabólica, se solicitó colocar catéter para iniciar diálisis peritoneal (Cuadro 4).
A las 18:00 horas se colocó el catéter rígido, y se obtuvo abundante líquido claro. Se realizó la diálisis peritoneal con solución estándar 18.8 ml/kg/dosis con dos horas en cavidad, alternando con solución hipertónica durante una hora en cavidad, con balances neutros y algunos negativos.
19 FEBRERO 2011. Alas 02:45 horas, presentó paro cardiorrespiratorio, sin respuesta a maniobras de reanimación por 15 minutos.
]]>PRESENTACIÓN DEL CASO
Coordinador (Dr. Sarbelio Moreno Espinosa)
El caso de la paciente que vamos a comentar es acerca de un paciente proveniente del estado de Guerrero, cuya permanencia en el Hospital Infantil de México Federico Gómez fue de 4 días. Durante este periodo presentó múltiples complicaciones secundarias a su padecimiento de base, requiriendo la valoración de varios de nuestros servicios. Se constituyó en un caso multidisciplinario que deja mucha enseñanza, al mismo tiempo que nos hace recordar un padecimiento ya olvidado por algunos, pero que ha cobrado gran vigencia.
Departamento de Radiología (Dr. Orlando Domínguez Pacheco)
Los hallazgos clásicos de infección por Bordetella pertussis en las radiografías de tórax consisten en opacidades reticulares bilaterales difusas, que pueden confluir en opacidades en vidrio esmerilado con broncograma aéreo, y se complican con atelectasias.1
Radiográficamente son indistinguibles de las observadas en los pacientes con diversas infecciones virales del tracto respiratorio u otros patógenos que causan principalmente afección bronquial y la enfermedad peribronquial, como la observada en infecciones por Mycoplasma, Clamidia e infecciones virales.2,3
Jefe del Departamento de Evaluación y Análisis de Medicamentos (Dr. Luis Jasso Gutiérrez)
]]> En la historia se menciona la presencia del "corazón peludo". A los que nos tocó el tiempo de la tos ferina, estábamos muy acostumbrados aver esta imagen. En este paciente ¿había esta imagen?
Departamento de Radiología (Dr. Orlando Domínguez Pacheco)
Se refiere al borde cardiaco mal delimitado como consecuencia del infiltrado parahiliar y peribronquial.
Discusión (Dra. Barbara Inés Morales Mérida)
Se trata de una paciente femenina de cuatro meses de edad, con un padecimiento de 27 días de evolución y cuatro días de hospitalización en esta institución. Integro los siguientes diagnósticos sindromáticos:
1. Síndrome coqueluchoide. Caracterizado por tos de inicio súbito, progresiva, productiva, cianozante, disneizante y hemetizante en accesos largos y con pausa respiratoria al final de los mismos.
2. Síndrome de dificultad respiratoria. Caracterizado por taquipnea, disociación tóraco-abdominal, estertores crepitantes finos básales y tiros intercostales.
]]> 3. Síndrome de respuesta inflamatoria sistémica. Caracterizada por taquicardia, taquipnea y elevación de los leucocitos.
Con base en estos diagnósticos sindromáticos, así como en los hallazgos y resultados evidenciados durante su evolución, se integraron los siguientes diagnósticos nosológicos:
1. Tos ferina. Integrada por la presencia del síndrome coqueluchoide, Síndrome de dificultad respiratoria, hiperleucocitosis a expensas de linfocitos y radiografía con datos de atrapamiento aéreo, infiltrado parahiliar bilateral e imagen de "corazón peludo", y además el antecedente de tres casos similares en el hospital de referencia con la muerte de dos niños.
2. Neumonía lobar. Se integra por los datos de dificultad respiratoria que no mejoran con el tratamiento inicial, evolucionando a insuficiencia respiratoria, además de los datos de respuesta inflamatoria sistémica e hipoperfusión y radiografía sugestiva de consolidación.
3. Choque séptico refractario a catecolaminas. Dado por los datos de sepsis con disfunción cardiovascular e hipotensión, que no mejora con la administración de líquidos intravenosos, fármacos vasoactivos, ni con el uso de esteroides.
4. Falla orgánica múltiple. Con base en el antecedente de choque séptico refractario y por datos de disfunción cardiovascular, hematológica, renal y pulmonar.
Puntos importantes en la evolución y tratamiento de la paciente durante su hospitalización
La paciente tiene como antecedente el vivir en casa con sus padres y 5 hermanos, de los cuales algunos son adolescentes. Estos últimos son factores de riesgo para transmisión de la enfermedad ya que, aunque hayan cursado con tosferina o hayan sido inmunizados en su infancia, la inmunidad no dura por toda la vida, dejando en riesgo de contagio a ciertos grupos etáreos. También se observa hacinamiento, falta de agua potable y de drenaje, lo cual incrementa el riesgo de transmisión de enfermedades infectocontagiosas.
]]> El esquema de vacunación era incompleto, ya que solo tenía BCG y una dosis de Hepatitis B. Para su edad, debería de haber tenido BCG, dos dosis de Hepatitis B, dos dosis de pentavalente acelular que incluye difteria, tosferina y tétanos (Tdap), poliomielitis (VPI) e H. influenzae tipo B (HiB), dos dosis de rotavirus y dos dosis de neumococo conjugado. Además, aunque recibió lactancia materna, esta no brinda inmunoprotección para Pertussis.Debido a estos antecedentes y a la clínica del paciente, se debió haber realizado la notificación a epidemiología y tomado la serología para Bordetella pertussis desde su ingreso a urgencias.
Se debe tomar en consideración que en la historia clínica se refiere que 20 días previos a su ingreso presentó rinorrea hialina de 7 días de evolución —lo cual corresponde al período catarral descrito en tosferina—, y posteriormente inicia con tos, de características descritas anteriormente que son típicas de esta enfermedad y que tiene evolución ya de 20 días (que corresponden al período paroxístico). También debe notarse la ausencia de fiebre a lo largo de este tiempo, otro dato de importancia que orienta a pensar en nuestro diagnóstico y a descartar otras etiologías, como virales. Por último, mencionaré los hallazgos de hiperleucocitosis con linfocitosis que se observan en la enfermedad, debido a la toxina pertussis que incrementa la sensibilidad a la histamina y promueve la disfunción leucocitaria reclutando linfocitos y haciendo que permanezcan en la circulación. Así mismo, el hallazgo típico radiológico ya descrito de atrapamiento aéreo, infiltrado parahiliar e imagen de "corazón peludo". Sin embargo, fue evidente que a su ingreso la paciente cursaba con febrícula, dificultad respiratoria y estertores crepitantes básales finos, lo cual no es típico de tosferina; además, los pacientes menores comúnmente pueden desarrollar complicaciones, como neumonía, por lo que se debieron tomar cultivos e iniciar un tratamiento antibiótico empírico para los gérmenes más frecuentes a su edad y un tratamiento con nebulizaciones, para disminuir el broncoespasmo, el atrapamiento aéreo y, como consecuencia, la frecuencia de los accesos de tos, emesis e hipoxia. Sobre todo, se debió considerar que los factores de alto riesgo en esta infección son que sean menores de 6 meses (ya que en este grupo etario se presenta el 90% de las fatalidades por B. pertussis y es frecuente que se desarrollen complicaciones, como neumonía de origen viral o bacteriano, ya que por lo general Pertussis no da afección de vías respiratorias inferiores) y que las cifras de leucocitos se encuentren por arriba de cincuenta mil. Aunque sí está descrita la asociación entre la neumonía por B. pertussis y la magnitud de la leucocitosis, que presenta mal pronóstico.
Otra consideración es que, en ningún momento, se cuenta con oximetría de pulso para valorar la saturación periférica a pesar del grado de dificultad respiratoria, a pesar de que es una medida práctica, accesible, de bajo costo y no invasiva para realizar un monitoreo adecuado y poder evaluar la respuesta al tratamiento con oxígeno. Teniendo en cuenta que la paciente era de alto riesgo por los factores ya mencionados, además de la dificultad respiratoria que no mejoró con el tratamiento con oxígeno y que dentro de las complicaciones mas frecuentes que son motivo de ingreso a la terapia intensiva se encuentra la hipertensión pulmonar (que ocurre por leucoestasis e hipoxemia), se debió haber ingresado a terapia intensiva desde ese momento para un estricto monitoreo, para la valoración de la intubación endotraqueal y de exanguino-transfusión por recambios o leucoféresis, ya que la cantidad de los glóbulos blancos continuaba en ascenso.
Llama la atención que pese al incremento en el flujo de O2, la paciente incrementa su dificultad respiratoria y no se realiza otra intervención. Considero que se debió haber tomado una oxemia arterial para realizar una nueva valoración de la función respiratoria, ya que al no haber mejoría clínica ni de la PaO2 —y sin importar si hay o no estabilidad hemodinámica— se debe realizar una nueva intervención, que en este caso hubiese sido a través de intubación orotraqueal programada, con la finalidad de limitar el daño tisular por hipoxia y prevenir el desarrollo de hipertensión pulmonar. Es peligroso asumir que el suministro de O2 suplementario es suficiente para corregir un cuadro de hipoxemia sin considerar causas adicionales de hipoxia, ya que la disponibilidad de O2 depende tanto de la administración de O2 como de la ventilación, de la concentración de O2, de la saturación de O2 en la hemoglobina y del gasto cardíaco. Se debe corregir cada causa a la vez, pero corregirlas todas.
Como era de esperarse, por la evolución natural de la enfermedad, se presentó insuficiencia respiratoria, precipitada por un cuadro de tos en accesos que la llevó a desaturación severa y bradicardia, cuadro que se da por laringoespasmo o estímulo vagal, haciéndose necesaria la intubación de urgencia, de manera tardía. Posteriormente, se presenta el cuadro clínico de choque que podría haber sido de origen séptico o secundario a lesión cardíaca por la hipoxia. De cualquier manera, se debieron haber administrado antibióticos porque está demostrado que, en choque séptico, existe un impacto directo en la disminución de la mortalidad con el uso de antibióticos en la primera hora.
Ya en terapia intensiva, estando intubada y en estado de choque, se decidió cambiar el antibiótico de eritromicina a claritromicina, que está comprobada su efectividad en tosferina y se asume que el cambio fue para pasar de vía oral a intravenosa por la poca absorción de la mucosa en el estado de choque. Sin embargo, se debe recordar que el objetivo de la administración temprana es disminuir la transmisión, y que el período de contagio generalmente es en la fase catarral y las primeras tres semanas en que aún existen bacterias vivas, pero en nuestra paciente la administración fue tardía, por lo que no se esperaba mejoría del cuadro clínico, ni a disminución de la trasmisión. La gasometría inicial presentó acidosis respiratoria leve con acidemia y un índice de Kirby de 120, lo cual va en relación a la cantidad de cortocircuitos a nivel pulmonar que no permiten una adecuada oxigenación. Esto se traduce como un síndrome de distrés respiratorio agudo, indicando desde el inicio que el grado de lesión pulmonar era muy grande y factor predisponente para el desarrollo de hipertensión pulmonar; por lo tanto, fue un factor determinante para la evolución y desenlace de la paciente. En infecciones severas por B. pertussis está descrito que los pacientes se presentan con hipertensión arterial pulmonar refractaria a tratamiento, sobre todo aquellos con cifras de leucocitos por arriba de 60,000, por lo que el paciente pudo haber cursado con este diagnóstico dada su mala evolución. Se debió haber solicitado un ecocardiograma para hacer el diagnóstico y orientar el manejo.
Hemodinámicamente, la paciente presentó poca respuesta a la administración de cargas de soluciones cristaloides y dio datos de falla cardíaca por elevación de la PVC, sin mejoría clínica. Se iniciaron aminas vasoactivas (inotrópicas y vasopresoras) como se ha descrito en las guías de manejo de choque séptico del 2005, obteniendo leve mejoría. Sin embargo, la paciente se presentó con hipotensión arterial. Esto es un dato de que los mecanismos de compensación están agotados y que el abordaje del choque probablemente fue tardío, o bien, que la paciente esta cursando con hipertensión pulmonar que se manifiesta con hipotensión arterial y falla cardíaca derecha. Por continuar inestable, se administraron nuevamente cargas de soluciones, esta vez también coloides, lo cual no esta indicado en una paciente con datos de falla cardíaca derecha, ya que se incrementa el riesgo de edema pulmonar. De cualquier manera, la respuesta a la intervención no fue adecuada y continuó en deterioro, requiriendo de aminas a dosis máxima e inicio de vasopresina a dosis de restitución fisiológica (según lo descrito en el estudio de Carcillo), para contrarrestar la depleción de las reservas de vasopresina y mejorar así el tono vasomotor. También se inició hidrocortisona, como lo indicado en las guías de manejo de choque séptico, con la finalidad de mejorar las variables hemodinámicas y disminuir el requerimiento de vasopresores al mejorar los niveles de cortisol.
Así mismo, se observó incremento en la creatinina sérica, FENa (fracción excretada de sodio) de 1.22 e índice BUN/Creatinina de 5, lo cual nos hablaba de daño renal agudo probablemente secundario al choque, por lo que se debió haber realizado un control estricto de gasto urinario y balance hídrico. Posteriormente, presentó oligoanuria, acidosis metabólica, duplicación de la creatinina sérica, balance hídrico positivo y datos de edema pulmonar agudo, por lo que se debió haber interconsultado al servicio de nefrología para iniciar un método de sustitución renal. La indicación, en este caso, fue la falla renal con oligoanuria e hipervolemia más falla cardíaca, ya que se ha observado que el inicio temprano del método de sustitución renal en pacientes con falla cardíaca mejora la sobrevida.
Llama la atención la hiponatremia con sodio urinario elevado, lo cual podría ir en relación con la administración de cargas de cristaloides (probablemente solución fisiológica) y de la retención hídrica por falla renal, lo que se traduce como hiponatremia hipervolémica, en cuyo caso existe una sobrecarga de agua, no un déficit de sodio. Por tal motivo, el tratamiento debe ser a base de restricción hídrica. Se concluye que la corrección de sodio que se realizó no estaba indicada.
]]> Finalmente, se colocó catéter de diálisis peritoneal, y se obtuvo un líquido claro, abundante, probablemente por la fuga de líquidos secundaria a la lesión endotelial por el choque. En ese momento era imposible descartar la existencia de fuga capilar hacia otros espacios virtuales, como pleura, pericardio e intersticio, lo cual empeoraría el pronóstico. El método ideal para esta paciente, por la inestabilidad hemodinámica, debió ser la hemodiafiltración. Sin embargo, no se contaba con ella por lo que inició la diálisis peritoneal como medida de rescate, ya que no habría tolerado los cambios de flujos de una hemodiálisis. Se inició la diálisis peritoneal. Sin embargo, debido a que la indicación fue la hipervolemia, debió hacerse con solución hipertónica y recambios más frecuentes para extraer agua y negativizar balance, con un volumen mínimo de 20 ml/kg por recambio. Tomando en cuenta el bajo gasto cardíaco, la mala función pulmonar y que en peritoneo hipoperfundido, como el de esta paciente, la probabilidad de empeorar sus condiciones hemodinámicas y causar mayor restricción ventilatoria (mecánica) era un riesgo muy alto, así como la probabilidad de su éxito como método dialítico era muy baja.Los diagnósticos finales son:
1. Lactante femenino eutrófico
2. Infección por Bordetella pertussis
3. Neumonía lobar aguda
4. Síndrome de distrés respiratorio agudo
5. Probable hipertensión arterial pulmonar
6. Choque séptico refractario a catecolaminas
7. Coagulación intravascular diseminada
]]> 8. Falla orgánica múltiple dada pora. Insuficiencia renal aguda
b. Disfunción cardiovascular
c. Disfunciónpulmonar
d. Disfunción hematológica
Las causas de muerte:
]]>1. Insuficiencia respiratoria secundaria a infección por Bordetella pertussis
2. Falla orgánica múltiple
Subdirector de Pediatría Ambulatoria (Dr. Edgar Bustos Córdova)
Para puntualizar en cuanto al manejo de la hiponatremia, el término dilucional ya no se utiliza. Actualmente hablamos de hiponatremia hipervolémica y, evidentemente, como usted lo mencionó, el paciente desarrolló hiponatremia por un exceso en la administración de agua; además, los estudios fueron muy mal evaluados. El sodio urinario elevado representa una hipernatremia hipervolémica y no una hipovolémica. Es cuando menos nos interesa dar un aporte de sodio. Habitualmente en estos casos, un aporte elevado de sodio, en lugar de mejorar, hasta puede bajar como en este paciente. Un factor extra es que está descrito que hasta 25% de los casos de neumonía pueden desarrollar hiponatremia de tipo hipervolémica. Entre más grave es la neumonía, mayor es el riesgo de desarrollar esta condición.
Subdirección de Atención Integral al Paciente (Dr. Erick Rosales Uribe)
Algunos aspectos importantes que no se tocaron son los factores de riesgo. Los niños menores de cuatro meses que cursan con leucocitosis y/o trombocitosis presentan una alta probabilidad de muerte, cercana a 90%. Visto de otra manera, el 90% de niños que muere es menor de cuatro meses de edad. La serología no era el medio más apropiado para la detección de Bpertussis en este paciente. Se debió haber planteado la posibilidad de realizar la PCR (reacción en cadena de la polimerasa) o, en su defecto, un cultivo, sin ser este el mejor método. Algo muy importante fue lo que mencionó acerca de la prevención y del gran éxito de las campañas de vacunación que tienen coberturas para la primera dosis entre 95% y 96% y hasta la cuarta dosis cercana al 95%. Esto ha hecho que cada vez veamos con menos frecuencia B. pertussis en los niños aunque sí otros tipos de Bordetella.
Coordinador (Dr. Sarbelio Moreno Espinosa)
Información adicional:
Resultado PCR Multiplex (Respifinder): muestra del 15 de febrero de2011
]]>1. Bordetella pertussis
2. Coronavirus OC43
15 días después:
Resultado de prueba serológica (descrita como serología por el InDRE se desconoce su naturaleza):
1. Bordetella pertussis
2. Enterovirus
Se pensó en hacer esta sesión de manera abierta, debido a la obviedad del diagnóstico, pero para hacer el ejercicio clínico, y porque el hecho de conocer la etiología no nos habla del desenlace ni lo predice, decidimos dejar esta información hasta el final.
]]> Hallazgos Anatomopatológicos (Dr. Carlos Alberto Serrano Bello)
Se describe a un paciente femenino con desarrollo armónico, peso de 5,500 kg, con talla de 58 cm, el cual presentó una herida infra umbilical de 0.7 x 0.7 cm, suturada, sin alteraciones aparentes y edema generalizado.
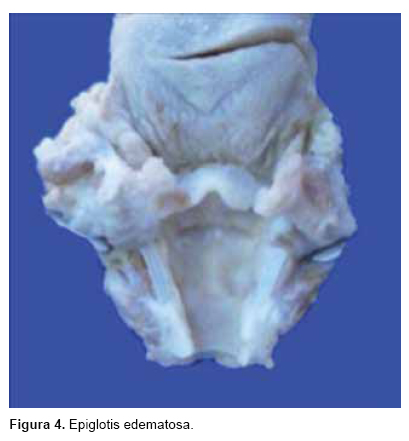
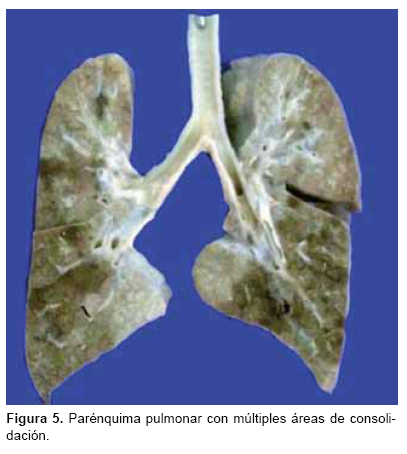
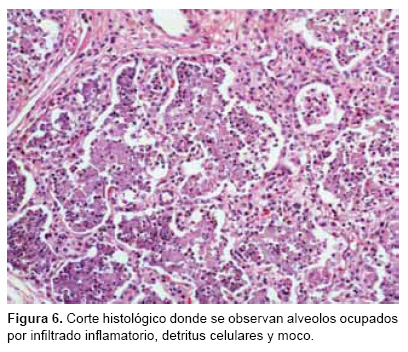
A la disección del cuello encontramos la tráquea y epiglotis con edema importante (Figura 4), que aunado a lo espeso de las secreciones produce la tos característica de la enfermedad, así como la congestión mínima de la mucosa. A los cortes histológicos observamos mínimo infiltrado inflamatorio intraepitelial con apoptosis de algunas células respiratorias. En la cavidad torácica se encontró derrame pleural bilateral de 45 mL, los pulmones presentaron en el parénquima, áreas extensas de consolidación café rojizas, de bordes imprecisos, que involucraban a ambos pulmones, de predominio basal (Figura 5); la tráquea y bronquios principales presentaban únicamente congestión. En los cortes histológicos se observó que la mayoría de los espacios alveolares estaban ocupados por un intenso infiltrado inflamatorio, el cual estaba constituido en su mayoría por neutrófilos con formación de microabscesos, necrosis de los neumocitos, detritus celulares y edema intralveolar (Figura 6).
]]>
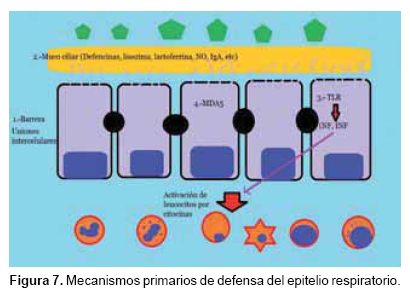
Para poder entender el daño que los microrganismos causan al epitelio respiratorio, debemos recordar los mecanismos de defensa primarios con los que cuenta el sistema respiratorio, mismos que se pueden sintetizar, para fines prácticos, en cuatro factores preponderantes: en primer lugar, el mismo epitelio respiratorio, dentro de su disposición y naturaleza histológica, se encuentra arreglado en forma pseudoestratificaday con uniones intercelulares fuertes que funcionan como una barrera mecánica en contra de patógenos agresores; en segundo lugar, las células caliciformes, las células epiteliales y las glándulas mucosecretoras arrojan hacia la luz del árbol respiratorio moco que aunado a los movimientos de propulsión de los cilios actúan como un medio de barrido muy eficaz, pero, además, producen alrededor de un centenar de sustancias químicas con efecto antimicrobiano, como son las defencinas, la lisozima, la lactoferrina, el óxido nítrico, IgA, etcétera.4,5 En tercer lugar son los receptores de tipo TOLL o TRL2 que, sin necesidad de opsoninas, reconocen directamente a los microorganismos y activan a su vez los factores de transcripción nuclear y la vía del interferón los cuales activan o regulan la respuesta inmune celular. Por último, los receptores intracitoplásmicos, como el MDA5, que detectan directamente microorganismos, incluyendo virus.5 Dicho receptor también puede activar la vía del interferon (Figura 7).
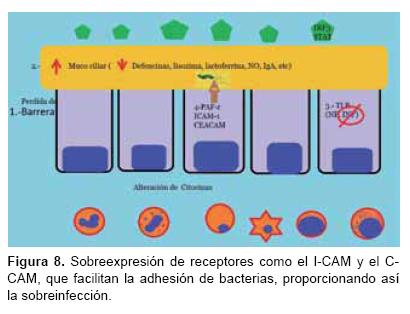
Ahora bien, cuando existe una infección, los microorganismos y virus tienen la capacidad de alterar esta primera respuesta inmune, de modo que ciertos virus pueden aumentar la producción de moco y hacerlo más espeso, lo cual dificulta el movimiento ciliar y propicia el estancamiento del moco. Este funciona como caldo de cultivo para otras bacterias, facilitando su adherencia al epitelio, además de dificultar la actividad de moléculas bactericidas. Otras bacterias tienen la facultad de producir ciertas moléculas, como las STAT y IFR3, que bloquean la vía del interferón, lo que impide la regulación de la respuesta inmune.5 También cuentan con enzimas proteolíticas que degradan las uniones intercelulares, causando así, la pérdida de la integridad del epitelio, facilitando la invasión de microorganismos. Otros microorganismos propician la sobreexpresión de receptores como el I-CAM y el C-CAM (Figura 8) que facilitan la adhesión de bacterias, proporcionando así la sobreinfección.5
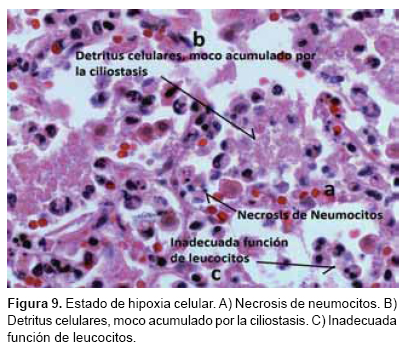
Por otro lado, la bacteria Bordetella pertusis cuenta con enzimas características que agravan el estado histopatológico del epitelio respiratorio, como la toxina pertussis, la hemaglutinina filamentosa y la pertactina, que hacen más propicia la adhesión de la bacteria al epitelio respiratorio. El lipopolisacárido y la toxina causan la muerte celular. la toxina adenilatociclasa interviene con la adecuada activación de los leucocitos, la citotoxina traqueal actúa en la inhibición de la movilidad ciliar.6 En el cuadro 5 se resumen los mecanismos de acción de dichas toxinas. Haciendo correlación, entonces, con las alteraciones de la respuesta inmune primaria y la acción de las toxinas y enzimas que caracterizan a la Bordetella pertussis, podemos explicar notoriamente los cambios histológicos que observamos en el pulmón, es decir, los alveolos están repletos de células inflamatorias. Probablemente, estas no estén cumpliendo con su función por la interferencia de la enzima adenilatociclasa. La presencia de detritus celulares, moco y necrosis del epitelio está propiciada por las toxinas, como la dermonecrótica, lipopolisacárido y la misma toxina pertussis, además de la ciliostasis (probablemente propiciada por la acción de la citotoxina traqueal) que impide el aclaramiento de estos mismos componentes. Todo esto conlleva irremediablemente a un intercambio deficiente de gases y por consecuencia el estado de hipoxia tisular universal en el paciente (Figura 9).
]]>
El resto de lo órganos mostraron signos de choque secundarios al estado de hipoxia e hipoperfusión persistente a la que estuvo sometida la paciente (Cuadro 6).

En el miocardio se observó vacuolización de los cardiomiocitos con macronucleación.
]]> En el timo hay calcificación de los corpúsculos de Hassal y disminución del tejido linfoide.En el tubo digestivo se observaron cambios característicos de miopatía intestinal hipóxica, caracterizada por las bandas de contracción que se refiere a la alternancia en el patrón de tinción citoplásmica entre fibras musculares con isquemia y otras viables o mejor per fundidas.
Macroscópicamente, el hígado no mostraba alteraciones. En los cortes histológicos se observó esteatosis microvesiculary dilataciónde sinusoides.
En el bazo hay disminución del tejido linfoide en la pulpa blanca y dilatación con congestión de sinusoides.
El páncreas y las suprarrenales no mostraron alteraciones macro ni microscópicas.
En los ríñones se observó congestión de la médula y la microscopía mostró necrosis tubular aguda caracterizada por la lisis y desprendimiento del epitelio tubular de revestimiento.
En el sistema nervioso central morfológicamente no se observaron alteraciones. Sin embargo, en los cortes histológicos se observaron cambios por hipoxia tisular sostenida grave, como son los halos claros pericelulares y perivasculares, con pignosis de un número variable de neuronas.
La médula ósea mostró hiperplasia de la serie mieloide secundaria o como respuesta al proceso inflamatorio agudo con el que cursó la paciente.
Como hallazgo independiente, se observaron múltiples folículos quísticos en los ovarios.
Los resultados de los medios de cultivos porstmortem fueron negativos, aunque hay que recordar que la bacteria Bordetella pertusi crece en medios especiales como el Regan Lowe o medio de Bordet Gengou.
]]> Como enfermedad principal podemos decir que la paciente presentó una neumonía multilobar bilateral de focos múltiples, con el antecedente de infección por Bordetella petussis. Como alteraciones concomitantes al diagnóstico principal podemos mencionar el daño alveolar masivo, caracterizado por la citotoxicidad e isquemia secundaria del epitelio respiratorio que llevó a una insuficiencia pulmonar aguda por deficiencia del sistema epitelial respiratorio. El resto de los órganos se observaron con cambios por el estado de hipoxia sostenida.
Subdirección de Asistencia Médica (Dra. Mónica Villa Guillén)
¿Había datos de hipertensión arterial pulmonar?
Dr. Carlos Alberto Serrano Bello
Histológicamente no había datos de hipertensión arterial pulmonar o de enfermedad vascular pulmonar. Si la tuvo, no se demostró histológicamente.
Coordinador: (Dr. Sarbelio Moreno Espinosa)
Como ustedes pudieron ver, ocurrió toda una cascada de sucesos. B. pertussis puede ocasionar cambios, tanto locales como a distancia, que pudieran explicar esta serie de eventos.
]]>Jefe del Departamento Atención Ambulatoria y Urgencias (Dr. Víctor Olivar López)
Yo lo vería al contrario. Tengo un paciente con B. pertussis que se complica con una neumonía por coronavirus. Me cuesta trabajo pensar en otro sentido, sobretodo porque se tiene el antecedente de otros tres pacientes que tienen infección por B. pertussis en el hospital de referencia. Al contrario, hasta 25% de los pacientes con B. pertussis se complican, algunos con bacterias y otros con virus. Por las condiciones clínicas en las que llega la paciente pienso que tiene un cuadro viral agregado, que explica el bronco-espasmo que mencionaba la doctora Bárbara Morales. Con respecto al abordaje, este caso es muy interesante porque ejemplifica lo que en la actualidad estamos viendo, pero además en un paciente que pertenece a un grupo etario que tiene, ciertamente, un alto riesgo de fallecer. Lo primero que tenemos que hacer, como ya lo sabemos, en cuanto a la dificultad respiratoria y la insuficiencia respiratoria, es el abordaje convía respiratoriay oxígeno. Este paciente, evidentemente, en el momento que se sospecha, lo tenemos aislado. Tenemos la ventaja que ya se conocía el antecedente. Hago la aclaración, en el hospital sí se lleva a cabo un sistema de monitoreo básico, el cual cuenta con oxímetro de pulso. De hecho, aquí está referido que el paciente se desaturó y fue cuando vino este evento catastrófico. Este tipo de paciente, cuando ya tenemos este estado de gravedad, lo llamamos pertussis crítico.7 La historia natural de estos pacientes son la apnea, desaturación, cianosis y bradicardia. Esto es lo esperado. Afortunadamente solo ocurre en el 1% de los pacientes. Considero que el paciente estuvo vigilado. Sin embargo, estos eventos no se pueden evitar. Como bien se mencionó, probablemente por la interacción de algunas cepas de pertussis que son las que favorecen el desarrollo de falla orgánica múltiple. En el mejor de los casos, aun pacientes con sistemas de oxigenación extracorpórea, va a fallecer el 70%. En relación con los sistemas de oxigenación, inicialmente es libre flujo y conforme el paciente lo va requiriendo se incorporan estos sistemas. Difiero del CPAP porque, precisamente, la pausa respiratoria de la tos del paciente con Bordetella pertussis es una pausa inspiratoria, y lo que pretende el individuo es aumentar la presión inspiratoria no espiratoria. Si este paciente tenía espiración prolongada y algunos estigmas era porque, según mi punto de vista, estaba agregada la infección viral. Se debe de ingresar el paciente, se hace la diferenciación, se aisla el paciente, en un aislamiento estricto, se hace la notificación obligatoria, que en este paciente se hizo, se vigila cualquier complicación que se presente, y se hace el abordaje en la sala de urgencias.
Coordinador: (Dr. Sarbelio Moreno Espinosa)
Habitualmente, una infección viral es el pivote para que se establezca una infección bacteriana. Se ha visto que infecciones por coronavirus, que no es el coronavirus del SARS sino el que causa catarro común, el rinovirus, parainfluenza y otros, ocasionan la cilioestasis que favorece la implantación de una infección bacteriana. Cuando existe una neumonía sobreagregada a un cuadro de tos ferina, se trata de una infección bacteriana. Quiero aclarar que, si bien un cuadro de pertussis se puede complicar con una neumonía bacteriana agregada, Bordetella pertussis per se puede causar un estado de neumonía. De hecho, en la literatura mundial, cada vez se esclarece mejor este hecho y se considera que hasta en 70% toda esta serie de daños es causada por infecciones puras por Bordetella pertussis, sin que tenga que ver una bacteria diferente sobre agregada.6 El término "síndrome coqueluchoide" engloba síntomas y signos que ocurren en la tos ferina, que pueden ser causados por otros agentes como adenovirus, Chlamydia, Mycoplasma y otros. Debido a la falta de acceso a métodos diagnósticos adecuados y a la creencia de la infalibilidad de la vacuna y el pensamiento de que confiere inmunidad de por vida, nos hemos refugiado en este término. Con la incorporación de los métodos moleculares y el mejor conocimiento de este agente y sus cambios epidemiológicos, es más difícil que podamos confundir esta enfermedad. Se puede comprobar que la mayoría de los casos en que un paciente presenta tos convulsa o paroxística, con vómito postusivo y estridor al final de la inspiración, se trata de infección por B. pertussis, ya que un cuadro de tos ferina solo se puede comparar con otro cuadro de tos ferina. Por este motivo, cada vez es menos vigente el término síndrome coqueluchoide.
Comentario (Dr. Erick Rosales Uribe)
Cuando hablamos de sídrome coqueluchoide se refiere a un espectro clínico que incluye, además de B. pertussis, agentes virales como adenovirus, parainfluenza y virus sincicial respiratorio. También incluímos a Mycoplasma pneumoniae y a otras especies de Bordetella como parapertussis, bronchiseptica y holmesi. De acuerdo con el cuadro clínico tan característico, uno podría afirmar que se trata de B. pertussis, y ya que se tuvo acceso a PCR sería interesante saber cuáles cebadores se utilizaron para ver si se trata de B. pertussis u otra Bordetella.
]]> Coordinador: (Dr. Sarbelio Moreno Espinosa)
En esta ocasión, además del IS481 que identifica un elemento de inserción común a las otras especies de Bordetella y es el que da la mayor sensibilidad, se utilizó el primer ptxS1 que identifica a al promotor de la subunidad 1 de la toxina pertussis y es el que da la especificidad para B. pertussis.
Comentario (Dr. Ernesto Calderón Jaimes)
Hay varios aspectos a tener en cuenta en este caso. Desde el punto de vista epidemiológico, la enfermedad adquirió características de enfermedad extrema. Se conjugan situaciones del patógeno y del hospedero. B. pertussis tiene en la hemaglutinina filamentosa (FHA) y en varias de las fimbrias (FIM), dos de las más potentes adhesinas. La primera es una proteína que se secreta en la superficie; la segunda es una estructura filamentosa igualmente superficial. Ambas son altamente inmunogénicas. La toxina pertussis y la pertactina son elementos de patogenicidad y virulencia, así como el lipopolisacárido (LPS) y otras toxinas.
Existen receptores en la mucosa traqueobronquial, específicamente en las células ciliadas y en las células productoras de mucinas. B. pertussis actua localmente, no invade, se adhiere firmemente in situ y ahí libera sus toxinas. B. pertussis tiene varios fenotipos. Durante los pequeños brotes, domina una clona con un gen vir/Bvg que hace que productos como FHA, FIM, PRN (pertactina), PT (toxina pertussis) y LPS funcionen como un superantígeno, aumenta la capacidad de adherencia y activan directamente a los linfocitos T. Esto da como resultado una cascada intensa, incontrolable y aberrante de diferentes productos hidrosolubles que modulan la respuesta, tanto a nivel intersticial como del aparato mucociliar.
Las exotoxinas son las responsables de un marcador de gravedad que se expresa en la biometría hemática con cifras leucemoides con leucocitosis y linfocitosis.
Por el lado del hospedero hay aspectos cruciales: uno, la edad; otro, no haber recibido vacuna con toxoide pertussis; y la tercera, verse inmerso en un brote con clonas virulentas donde tres de cuatro niños fallecieron.
El aparato mucociliar sufre la agresión. Su respuesta altera el funcionamiento ciliar, las mucinas son ahora más abundantes, espesas y difíciles de expectorar. El pulmón se "azolva" con edema intersticial y síndrome de alveolo ocupado, se altera dramáticamente el intercambio gaseoso, impera la cianosis y la hipertensión pulmonar conduce a un componente cardiopulmonar; al no detenerse la cascada de la inflamación, se hace irreversible.
Aun cuando la tos ferina típicamente se describe como una enfermedad altamente infecciosa, la transmisión requiere contacto estrecho y exposición prolongada.
Tanto la enfermedad como la vacunación no dejan inmunidad permanente. Esto explica por qué el acumulo de susceptibles permite que cada 2 a 5 años se presenten brotes epidémicos. El único cambio postvacunal se tiene con la población expuesta al riesgo de enfermedad. Antes de 1980 los más afectados eran niños pequeños, entre ellos los menores de un año de edad, la mayoría sin vacunarse. Ahora, la vacunación desplaza la población de adolescentes y adultos para contraer la enfermedad.
]]> No hay duda que a nivel internacional se acepta la presencia de B. pertussis, así como casos de tos ferina en adolescentes y adultos. El reconocimiento de los casos se apoya en pacientes "tosedores" con más de dos semanas se evolución.
Comentario Pediatría (Dra. Rubí Rojas Padilla)
Antes de la disponibilidad de la vacuna, Bordetella pertussis era una causa común de morbimortalidad entre los niños. Después de la introducción de la vacuna en la década de los 40, la incidencia de dicha enfermedad comenzó a disminuir, y alcanzó una incidencia de un caso por 100,000 habitantes entre 1980 y 1990. Sin embargo, la incidencia ha ido en aumento después de la década de los 80. Entre el año 2001 y 2003 la incidencia anual más alta se encontró en los pacientes menores de 1 año de edad y, particularmente, en los menores de 6 meses (100 casos/100,000). En años recientes, la incidencia ha incrementado en adolescentes y adultos. Es por esto que la vacunación en estos grupos de edad se ha vuelto muy importante para prevenir la transmisión a niños menores.
La vacuna acelular contiene componentes inactivados de células de Bordetella pertussis. Se combina con toxoides tetánico y diftérico y se utilizan en niños entre las 6 semanas y 6 a 7 años de edad. Se recomiendan 4 dosis a los 2, 4, 6 y entre los 15 y 18 meses de edad. Para adolescentes y adultos, la vacuna acelular se combina con toxoide tetánico y una cantidad menor de toxoide diftérico en comparación con las vacunas pediátricas. Se recomienda en personas entre los 10 y los 64 años de edad. En las personas entre 11 y 18 años de edad que completaron el esquema de vacunación contra Bordetella pertussis en la infancia, se recomienda la aplicación de una única dosis de vacuna Tdap. Asimismo, se recomienda su aplicación en los pacientes entre 7yl0 años de edad que no recibieron el esquema completo contra Bordetella pertussis y en adultos de 65 años de edad o mayores que se prevé van a tener contacto con un niño menor de 12 meses.
Toda mujer en edad fértil debe recibir una dosis de Tdap. Las mujeres que no recibieron la vacuna deben recibir la dosis en el puerperio inmediato. Se recomienda aplicación de Td durante el embarazo pero, en ciertas circunstancias, se puede administrar Tdap, principalmente si se documenta algún brote de Bordetella pertussis en la comunidad o en adolescentes embarazadas.
Los trabajadores de la salud que trabajan en hospitales y que tienen contacto directo con pacientes deben recibir una única dosis de Tdap tan pronto como sea posible, principalmente en personal en contacto directo con pacientes menores de 12 meses de edad.
La justificación epidemiológica para la vacunación de refuerzo contra tos ferina se basa en el hecho de que la eficacia individual de la vacuna se encuentra entre 70 y 80% con protección de duración limitada. Debido a esto, ha ocurrido una transición de la enfermedad a grupos de mayor edad, quienes la transmiten a lactantes vulnerables.
La nueva epidemiología de la tos ferina guarda también relación con las coberturas vacunales. Donde las coberturas son bajas habrá una alta incidencia en los niños. Sin embargo, en lugares donde las coberturas son altas tendremos una baja incidencia en niños, con un descenso gradual de inmunidad en adolescentes y adultos, quienes podrán presentar la enfermedad y transmitirla a lactantes no vacunados o parcialmente vacunados. Asimismo, es importante tomar en cuenta que 75% de los casos infantiles fueron contagiados por familiares, de los cuales la madre fue la transmisora más frecuente por ser la que se encuentra en contacto más estrecho con dicho grupo de edad vulnerable.
En cuanto a la duración de la respuesta inmune, estudios recientes sugieren que la inmunidad adquirida por infección puede ser tan breve como de 3.5 años en niños, y la protección otorgada por la vacuna entre 4y 12 años. Asimismo, la inmunidad protectora posterior a la infección natural disminuye después de 7 a 20 años. Por todo eso, el uso de vacunas acelulares y de refuerzo es prioritario para la protección de adolescentes y adultos así como para la protección de niños no vacunados o parcialmente vacunados.
]]>Médico adscrito a la Terapia Intensiva (Dr. Alberto Jarillo Quijada)
Falta mencionar algo en el aspecto fisiopatológico de por qué falleció esta paciente. Nos hemos enfocado solamente a la hipoxemia refractaria, y si bien el doctor Erick Rosales ya mencionó los factores de mal pronóstico que son neumonía, hipoxemia y crisis convulsivas secundarias a esta en los pacientes menores de dos años, nos enfocamos y cometimos el grave error de concentrarnos solo en la resolución de la hipoxemia, manejando el punto de vista ventilatorio. El otro factor de riesgo importante por el que mueren los niños es la hiperleucocitosis. La paciente tenía 100,000 leucocitos. Entonces, en estos casos se está proponiendo la salinoféresis, aunque con la complicación técnica de que se trata de un lactante menor de 4 meses en quien se tiene que colocar un catéter 8 french. La otra es la leucoféresis, ya lo vimos aquí, hay un gran infiltrado linfocitario alveolar, pero también intravascular. Esta paciente se comportó como un paciente con coagulación intravascular diseminada, con consumo de plaquetas. Lo que se hace es una microangiopatía trombótica con obstrucción del flujo capilar, tanto pulmonar como sistémico. En esta paciente, como se hace con los que vienen con reacción leucemoide en leucemia, que pasan con nosotros por hipoxemia refractaria, manejada con parámetros ventilatorios adecuados, se hace la leucoféresis, se disminuye la viscosidad sanguínea, se reduce la fijación de los leucocitos a nivel capilar pulmonar y la respuesta inflamatoria. Creo que se pudo haber considerado esta posibilidad. La dificultad técnica es muy importante en un lactante de cuatro meses. Si se considera que la tos ferina está regresando, creo que debemos estar preparados también en este aspecto.
Coordinador: (Dr. Sarbelio Moreno Espinosa)
Este caso nos hizo recordar varios aspectos fisiopatológicos de la enfermedad infantil, no solo desde el punto de vista infectológico. Además, permitió la interacción de varios servicios. Debemos estar preparados para tratar este tipo de casos, sobretodo tomando encuenta la reemergencia de esta enfermedad.
REFERENCIAS
1. Kuhlman JE, Reyes BL, Hruban RH, Askin FB, Zerhouni EA, Fishman EK, et al. Abnormal air-filled spaces in the lung. Radiographics 1993;13:47-75. [ Links ]
]]>2. Romano MJ, Weber MD, Weisse ME, Siu BL. Pertussis pneumonia, hypoxemia, hyperleukocytosis, and pulmonary hypertension: improvement in oxygenation after a double volume exchange transfusion. Pediatrics 2004;114:e264-e266. [ Links ]
3. John SD, Ramanathan J, Swischuk LE. Spectrum of clinical and radiographic findings in pediatric mycoplasma pneumonia. Radiographics 2001;21:121-131. [ Links ]
4. Fahy JV, Dickey BF. Air mucus function and dysfunction. N Engl J Med 2010;363:2233-2247. [ Links ]
5. Vareille M, Kieninger E, Edwards M, Regamy N. The airway epithelium: soldier in fight against respiratory viruses. Clin Microbiol Rev 2011;24:210-229. [ Links ]
6. Paddock CD, Sanden GN, Cherry JD, Gal AA, Langston C, Tatti KM, et al. Pathology and pathogenesis of fatal Bordetella pertussis infection in infants. Clin Infect Dis 2008;47:328-338. [ Links ]
]]>7. Burr JS, Jenkins TL, Harrison R, Meert K, Anand KJS, Berger JT, et al. The Collaborative Pediatric Critical Care Research Network (CPCCRN) Critical Pertussis Study: collaborative research in Pediatric Critical Care Medicine. Pediatr Crit Care Med 2011;12:387-392. [ Links ]
]]>