Carcinoma mucoepidermoide bronquial: tumor raro en niños
Bronchial mucoepidermoid carcinoma: rare tumor in children
Luis Hernández-Motiño, Yarisa Brizuela, Verónica Vizcarra, Rubén Cruz, Lourdes Jamaica, José Karam
Servicio de Neumología Pediátrica, Hospital Infantil de México Federico Gómez, México D.F., México.
]]>Autor de correspondencia:
Dr. Luis Carlos Hernández Motiño.
Correo electrónico: luismotino@yahoo.com; luischmotino@hotmail.com
Fecha de recepción: 09-01-12
Fecha de aceptación: 08-06-12
RESUMEN
Introducción. Las neoplasias pulmonares son raras en niños. La tráquea y la vía aérea superior contienen glándulas mucosas y serosas similares a las de las glándulas salivales mayores. De estas glándulas surge un grupo de tumores, muy poco comunes, que incluye el carcinoma adenoideo quístico, el carcinoma mucoepidermoide, el adenoma pleomórfico, el carcinoma de células acinares y el oncocitoma. El carcinoma mucoepidermoide representa 0.2% de los casos de cáncer pulmonar a cualquier edad. A la fecha, en la literatura mundial se han reportado solamente alrededor de 100 niños con esta entidad. Antiguamente se clasificaban como adenomas bronquiales, término inapropiado para una neoplasia que, aunque de crecimiento lento, puede ser localmente invasiva. Presenta un curso relativamente benigno cuando corresponde a tumores de bajo grado de malignidad. Se manifiesta como neumonías recurrentes o de lenta resolución. La evaluación de estos pacientes debe ser exhaustiva. El tratamiento más aceptado es la resección quirúrgica del lóbulo pulmonar afectado, con los respectivos ganglios linfáticos hiliares lobares.
]]> Caso clínico. Paciente de sexo femenino de 10 años de edad, con historia de infecciones recurrentes de vías aéreas y dos veces neumonía en el pulmón izquierdo. Se realizó tomografía de tórax y se encontró estenosis del bronquio izquierdo, que se corroboró mediante un estudio endoscópico. Después de la neumonectomía, el estudio histológico y el inmunohistoquímico indicaron carcinoma mucoepidermoide de bajo grado.Conclusiones. El carcinoma mucoepidermoide de bajo grado de malignidad presenta buen pronóstico al realizarse su extirpación completa.
Palabras clave: carcinoma mucoepidermoide, cáncer, pulmón.
ABSTRACT
Background. Lung neoplasms are rare in children. Mucous and serous glands from trachea and upper airway contain similar cells to those of the major salivary glands. Of these glands there is a group of very rare tumors including adenoid cystic carcinoma, mucoepidermoid carcinoma, pleomorphic adenoma, acinic cell carcinoma and oncocytoma. Mucoepidermoid carcinomas represent 0.2% of cases of lung cancer at any age, and slightly more than 100 children have been reported with this entity in the world literature. Formerly classified as bronchial adenoma, this term is inappropriate for a slow-growing neoplasm and may be locally invasive. These tumors present a relatively benign course when they correspond to tumors of low-grade malignancy and may be manifested as recurrent pneumonia or slow resolution. Children with these clinical manifestations should be thoroughly evaluated including endoscopic and tomographic studies. Surgical resection of the affected lung lobe with the respective lobar hilar lymph nodes is the most accepted treatment.
Case report. We report the case of a 10-year-old female with a history of recurrent airway infection and two left lung pneumonias. Chest tomography showed a left bronchus stenosis confirmed by endoscopy. Following pneumonectomy, the histopathological and immunohis-tochemical findings reported a low-grade mucoepidermoid carcinoma.
Conclusions. Mucoepidermoid carcinoma of low-grade malignancy has a good prognosis with complete tumor excision that requires a comprehensive approach that includes bronchoscopy.
Key words: mucoepidermoid carcinoma, cancer, lung.
]]> INTRODUCCIÓN
Las neoplasias pulmonares primarias son raras en niños.1 Como la sintomatología es inespecífica, el diagnóstico y el manejo pueden retrasarse, empeorando así el pronóstico. Debe sospecharse la existencia de estos tumores cuando hay síntomas respiratorios persistentes o recurrentes. Inicialmente, deben descartarse las causas comunes, como las infecciosas, inmunodeficiencias, fibrosis quística, entre otras. Además, es necesario iniciar el abordaje diagnóstico con estudios de imaginología, como radiografías simples de tórax y, de ser necesario, otros estudios, como tomografías de tórax o broncoscopia, que determinen la naturaleza del proceso.2 Dentro de los tumores bronquiales, los más frecuentes son los tumores carcinoides (en 80 a 90% de los casos). Los tumores restantes (10 a 20%) son los descritos como carcinomas de tipo glándulas salivales (carcinomas adenoideoquísticos y mucoepidermoides).3 El carcinoma mucoepidermoide pulmonar es un tumor maligno muy poco frecuente (0.2%). Puede originarse en la tráquea, bronquios principales, lobares o segmentarios. A pesar de tener potencial maligno bajo, muestra un comportamiento benigno. Por ello, en la mayoría de los casos, la resección pulmonar conservadora resulta un tratamiento adecuado y suficiente, que eventualmente presenta buen pronóstico.1,3,5
CASO CLÍNICO
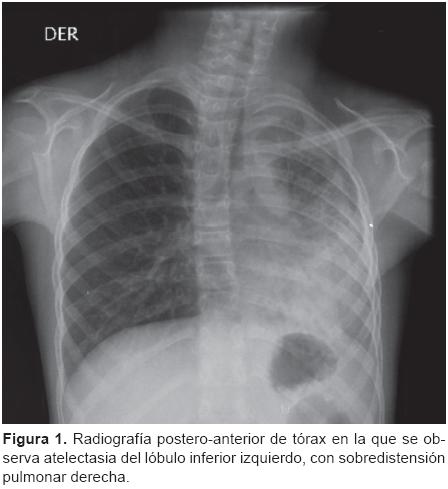
Se trata de una paciente de sexo femenino, escolar de 10 años de edad, previamente sana, quien desde el 2008 ha presentado infecciones recurrentes en vías aéreas (IRVA), y dos veces fue hospitalizada por neumonía en el pulmón izquierdo. Es conocida por nuestro servicio desde junio del 2011. Fue referida por IRVA, con episodios ocasionales de hemoptisis. Se inició el abordaje descartando causas comunes de IRVA, como sinusitis, inmunodeficiencia, fibrosis quística, entre otras. Se realizó una radiografía de tórax y se encontró atelectasia total izquierda con área de consolidación basal izquierda (Figura 1). Inicialmente, se manejó con antibióticos, esteroides, broncodilatadores, pero no presentó mejoría, y persistía con atelectasia total. Se realizó una tomografía axial de tórax (TAC) de alta resolución, en la que se observó estenosis del bronquio izquierdo, necrosis pulmonar izquierda, áreas de bronquiectasias y fibrosis (Figura 2). Posteriormente, se complementó el abordaje con una fibrobroncoscopia. Los hallazgos en el bronquio izquierdo fueron los siguientes: masa de color rojiza, no definida, granulomatosa, sólida, que ocluía completamente la luz del bronquio izquierdo y no permitió el paso del broncoscopio (Figura 3). La biopsia de la lesión reportó granuloma de bronquio izquierdo. Se realizó un estudio de gammagrama pulmonar ventilatorio/perfusorio que mostró datos de ausencia funcional del pulmón izquierdo y pulmón derecho con perfusión y ventilación normal, por lo que se practicó neumonectomía total. El reporte patológico final determinó lo siguiente:
1. Tumor bronquial izquierdo. Carcinoma mucoepidermoide de bajo grado, con permeación vascular y lesión en bordes de sección quirúrgica (pancitoqueratina, EMA, CD 31, CD 34, FACTOR VIII positivos, controles adecuados).
2. Pulmón izquierdo hipoplásico.



Posteriormente, en sesión conjunta con el servicio de Oncología, se decidió mantenerla bajo vigilancia, debido a que es un tumor de bajo grado de malignidad. Durante el seguimiento en la consulta externa de Neumología, no se han presentado episodios de neumonía ni de IRVA.
DISCUSIÓN
Los tumores primarios del pulmón son muy raros en la población pediátrica. La mayoría corresponde a tumores carcinoides, carcinoma adenoideoquístico y carcinoma mucoepidermoide.6,7 De estos, los mucoepidermoides son los menos frecuentes. Se ha propuesto que el carcinoma mucoepidermoide se origina de las glándulas mucosas y serosas del árbol traqueobronquial central. Otras estructuras pueden desarrollar carcinoma mucoepidermoide, como las glándulas salivales, mamarias, tiroides o la piel.2,3 Histológicamente, se distinguen dos tipos de carcinomas mucoepidermoides según el grado de malignidad propuesto por Heitmiller y colaboradores:8
• De bajo grado. Se presentan macroscópicamente como tumores polipoides endobronquiales, bien delimitados, recubiertos por una mucosa delgada, y microscópicamente son heterogéneos con predominio de elementos glandulares con contenido mucoide. La evolución es favorable en las lesiones de bajo grado, con buen pronóstico. El benigno representa la inmensa mayoría de los casos pediátricos. En la literatura a nivel internacional, solamente se ha reportado un caso que ha desarrollado metástasis a ganglios peribronquiales.
]]> • De alto grado. Macroscópicamente son infiltrantes. En el estudio microscópico revelan un predominio de los elementos epidermoides, atipias, hipercromatismo y actividad mitótica elevada. Es menos común, de mal pronóstico, casi siempre se presenta en adultos. Solamente dos casos de este tipo se han reportados en edad pediátrica.
Los síntomas producidos por los tumores endobronquiales son irritación (tos y hemoptisis) u obstrucción bronquial.9,10 La evolución insidiosa con manifestaciones clínicas inespecíficas generalmente sugiere otros diagnósticos, como asma, neumonía obstructiva o cuerpo extraño.11 Pueden presentarse fenómenos pulmonares en las zonas distales a la obstrucción bronquial, como neumonía recurrente, bronquiectasias, hiperinsuflación pulmonar (en caso de obstrucción parcial) y atelectasia (si hay obstrucción bronquial total). 11,12 La evolución prolongada de la paciente resultó en la obstrucción total del bronquio y el colapso total del pulmón izquierdo. Esta evolución prolongada, de casi 2 años, se debió a la falta de un abordaje diagnóstico adecuado antes de su llegada a nuestro hospital, lo que retardo el diagnóstico 18 meses y finalizó con la neumonectomía.
La manifestación radiológica más común es la presencia de una masa intraluminal en el árbol traqueo-bronquial, aunque es difícil predecir su situación endobronquial cuando se encuentra en bronquios segmentarios. La lesión pulmonar secundaria a la obstrucción, como la atelectasia presentada en nuestra paciente, se encuentra en la tercera parte de casos.13,14. En la TAC de tórax puede aparecer como una masa de bordes bien definidos, de forma oval o lobulada, con calcificaciones puntiformes en la mitad de los casos y con reforzamiento leve con el medio de contraste. La dirección del diámetro mayor del tumor es paralela a la dirección de ramificación de la vía aérea en la que se encuentra.1,2 En este caso, no se observó ninguna masa bien definida, solamente estenosis del bronquio principal izquierdo, atelectasia total izquierda y necrosis pulmonar izquierda secundaria a los eventos de neumonía previos. Por esta razón, se decidió realizar la exploración endoscópica, que corroboró la presencia de una masa que ocluía todo el bronquio izquierdo. Se llevó a cabo la biopsia y, posteriormente, se programó para neumonectomía. De aquí la importancia de realizar el estudio endoscópico para el abordaje de estos pacientes.4,11
En el carcinoma mucoepidermoide pulmonar de bajo grado de malignidad, la lobectomía o la segmentectomía es suficiente para lograr la curación. Puede indicarse la extirpación broncoscópica mediante láser en el caso de tumores pequeños en los que no exista duda de compromiso parenquimatoso.7,15-18
El pronóstico de los tumores mucoepidermoides bronquiales está estrechamente relacionado con el grado del tumor y su extensión al momento del diagnóstico. A diferencia de los carcinomas mucoepidemoides de alto grado, la progresión de los de bajo grado, predominantes en niños, es lenta, lo que permite un buen pronóstico al momento del diagnóstico (si este se estableció al inicio del abordaje). El diagnóstico debe agilizarse con la búsqueda temprana de estos tumores en pacientes con tos crónica o IRVA, para que mejore su pronóstico.5,7,14
En conclusión, las neoplasias primarias de pulmón, aunque son poco frecuentes en niños, deben incluirse dentro del diagnóstico diferencial del paciente neumópata crónico. Ante la presencia de síntomas respiratorios persistentes debe realizarse una radiografía de tórax. El hallazgo de atelectasia pulmonar, que no mejora con el tratamiento conservador, es indicación obligada de broncoscopia diagnóstica. Dentro del grupo de lesiones endobronquiales, se debe considerar el carcinoma mucoepidermoide, y confirmar su diagnóstico por biopsia endoscópica. Esta entidad presenta buen pronóstico en la edad pediátrica si se logra su extirpación completa.
REFERENCIAS
1. Alves dos Santos JW, Licks da Silveira M, Tonello C, Dubermann M. Carcinoma mucoepidermoide de bajo grado: una causa rara de neumonía recurrente. Rev Am Med Resp 2005;1:52-54. [ Links ]
]]>2. Sánchez RI, Arce QM. Carcinoma mucoepidermoide bronquial. Diagnóstico diferencial de neumonía recurrente. Rev Med Costa Rica Centroamérica 2007;64:113-117. [ Links ]
3. Reyes-Kattar J, Gómez M, Gómez L, Mota D, Giménez C, Arcamone G, et al. Carcinoma mucoepidermoide de pulmón en la infancia. Reporte de caso, revisión de la literatura. Rev Venez Oncol 2007;19:344-348. [ Links ]
4. Oura H, Ishida I, Niikawa H, Mori Y, Ube K, Sasajima T, et al. Sleeve resection of the left main bronchus for bronchogenic carcinoid for preserving lung parenchyma. Kyobu Geka 2010;63:795-799. [ Links ]
5. El Mezni F, Ben Salha I, Ismail O, Braham E, Zeddini A, Ayadi-Kaddour A, et al. Mucoepidermoid carcinoma of the lung. A series of 10 cases. Rev Pneumol Clin 2005;61:78-82. [ Links ]
6. Fujita K. Mucoepidermoid carcinoma in a 13-year-old girl; report of a case. Kyobu Geka 2009;62:423-426. [ Links ]
]]>7. Ghrairi H, Kartas S, Ammar J, Abid H, Ayadi A, Kilani T, et al. Prognosis of mucoepidermoid carcinoma of the bronchi. Rev Pneumol Clin 2007;63:29-34. [ Links ]
8. Heitmiller RF, Mathisen DJ, Ferry JA, Mark EJ, Grillo HC. Mucoepidermoid lung tumors. Ann Thorac Surg 1989;47:394-399. [ Links ]
9. Wu M, Wang Q, Xu XF, Xiang JJ. Bronchial mucoepidermoid carcinoma in children. Thorac Cardiovasc Surg 2011;59:443-445. [ Links ]
10. Vogelberg C, Mohr B, Fitze G, Friedrich K, Hahn G, Roesner D, et al. Mucoepidermoid carcinoma as an unusual cause for recurrent respiratory infections in a child. J Pediatr Hematol Oncol 2005;27:162-165. [ Links ]
11. Andersen JB, Mortensen J, Damgaard K, Skov M, Sparup J, Petersen BL, et al. Fourteen-year-old girl with endobronchial carcinoid tumour presenting with asthma and lobar emphysema. Clin Respir J 2010;4:120-124. [ Links ]
]]>12. Yu CH, Li J, Yu JQ, Wang B, Wang T, Wang DJ. Clinicopathological features and prognosis of bronchial mucoepidermoid carcinoma: analysis of 21 cases. Zhonghua Yi Xue Za Zhi 2007;87:41-43. [ Links ]
13. Firinci F, Ates O, Karaman O, Tekin A, Ozer E, Cakmakci H, et al. A 7-year-old girl with cough, fever, pneumonia. Diagnosis: mucoepidermoid carcinoma (MEC). Pediatr Ann 2011;40:124-127. [ Links ]
14. Sogut A, Yilmaz O, Yuksel H. A rare cause of persistent at-electasis in childhood: mucoepidermoid carcinoma. Tuberk Toraks 2008;56:325-328. [ Links ]
15. Lei J. Successful treatment of bronchial mucoepidermoid carcinoma in a longstanding collapsed lung. Ann Thorac Surg 2010;90:655-657. [ Links ]
16. Fauroux B, Aynie V, Larroquet M, Boccon-Gibod L, Ducau le Pointe H, Tamalet A, et al. Carcinoid and mucoepidermoid bronchial tumours in children. Eur J Pediatr 2005;164:748-752. [ Links ]
]]>17. Roby BB, Drehner D, Sidman JD. Pediatric tracheal and endobronchial tumors: an institutional experience. Arch Otolaryngol Head Neck Surg 2011;137:925-929. [ Links ]
18. Al-Qahtani AR, Di Lorenzo M, Yazbeck S. Endobronchial tumors in children: institutional experience and literature review. J Pediatr Surg 2003;38:733-736. [ Links ]
]]>