
Comunicación interventricular en adultos: experiencia quirúrgica de 15 años en un centro cardiovascular colombiano
Ventricular septal defects in adults: 15 years of surgical experience in a single Colombian cardiovascular center
Nilson López-Ruiza,*, Lucas Ramírez-Gilb, Carlos Escobar-Quijanoc, Luisa Durango-Gutiérrezc y Gloria Franco-Jaramilloc
a Unidad de Cardiología, Hospital Pablo Tabón Uribe, Medellín, Colombia.
]]> Correspondencia:b Servicio de Cirugía Cardiovascular, Clínica Cardiovascular Santa María, Medellín, Colombia.
c Servicio de Ecocardiografía y Pruebas de Esfuerzo, Clínica Cardiovascular Santa María, Medellín, Colombia.
Recibido el 10 de noviembre de 2011.
Aceptado el 17 de enero de 2013.
]]> Resumen
Objetivo: Revisar la experiencia en la cirugía de comunicación interventricular en adultos.
Método: Estudio descriptivo en pacientes con comunicación interventricular intervenidos quirúrgicamente entre los años 1995 y 2010. Se analizaron los hallazgos clínicos, ecocardiográficos, hemodinámicos, quirúrgicos y los relacionados con desenlaces intrahospitalarios y ambulatorios.
Resultados: Fueron incluidos 52 casos, edad 29.3 ± 9.9 años, 54% mujeres. Según la clasificación de la Sociedad de Cirujanos del Tórax, las comunicaciones interventriculares fueron: tipo 2 (membranosa), 84.6%, tipo 1 (subarterial), 13.5%, y tipo 3 (tracto de entrada), 1.9%. La disnea de esfuerzos, el índice Qp/Qs ≥ 2 y la hipertensión pulmonar fueron las principales indicaciones de intervención. No se presentaron muertes perioperatorias. El seguimiento posterior al alta fue posible en el 90% de los casos, en promedio 2.7 ± 3.6 años, y solo hubo un caso de mortalidad tardía. Los defectos residuales fueron frecuentes (29%), sin embargo, ningún paciente fue sometido a reintervenciones por este motivo. La mayoría de los pacientes mejoraron su clase funcional y las cifras de presión sistólica pulmonar.
Conclusiones: La cirugía de cierre de la comunicación interventricular en adultos es un procedimiento seguro, sin mortalidad temprana y con un bajo índice de complicaciones perioperatorias. La presencia de defectos residuales enfatiza la necesidad de seguimiento vitalicio en este grupo de pacientes.
Palabras clave: Procedimientos quirúrgicos cardiacos; Ecocardiografía doppler; Defectos del tabique interventricular; Hipertensión pulmonar; Colombia.
Abstract
Objective: To review the surgical experience with ventricular septal defects in adults in Colombia.
Method: Descriptive, retrospective study of surgically repaired patients between 1995 and Heart septal defects; 2010. Clinical, echocardiographic, hemodynamic, and surgical findings were related to hospital Pulmonary and outpatient outcomes.
]]> Results: Fifty-two patients were analyzed (mean age 29.3±9.9 years, 54% women). Ventricular septal defects were classified, according to the Society of Thoracic Surgeons, as type 2 (membranous, 84.6%), type 1 (subarterial, 13.5%), and type 3 (inlet, 1.9%). Dyspnea, Qp/Qs ≥ 2, and pulmonary hypertension were the most common indications for surgery. No peri-operative deaths were found. Outpatient mean follow-up was 2.7±3.6 years and was possible for 90% of the original cohort and late mortality was 5% (one case). Despite that residual ventricular septal defects (29%) were frequent, no patient required surgical re-intervention for this reason. Improvements in functional class and pulmonary artery systolic pressure were also observed. Conclusions: Surgical closure of ventricular septal defects in adults is a safe procedure without early mortality and a low complications index. Residual ventricular septal defects underline the need for life-long follow-up.Keywords: Cardiac surgical procedures; Doppler echocardiography; Heart septal defects; Pulmonary hypertension; Colombia.
Introducción
La comunicación interventricular (CIV) es un defecto cardiaco congénito muy frecuente en los niños, pero debido al cierre espontáneo1 o quirúrgico, es una cardiopatía infrecuente en los adultos de países del primer mundo. En el Servicio de Ecocardiografía de Adultos de la Clínica Cardiovascular Santa María representa la tercera forma de enfermedad cardiaca congénita, después de la aorta bivalva y la comunicación interauricular2.
Varios estudios han informado el resultado a largo plazo de CIV pequeñas que no fueron cerradas durante la infancia3,5, demostrándose que una tercera parte de los pacientes manejados médicamente requerirán una intervención quirúrgica en la adultez3. Además, el resultado de los adultos con CIV no intervenida no es siempre favorable, hay riesgo de muerte súbita sin importar el tamaño del defecto4, endocarditis infecciosa5,6, insuficiencia valvular aórtica4 y arritmias cardiacas3,7, y por tanto corresponden a las indicaciones frecuentes para cierre de CIV.
Las guías actuales de enfermedad cardiaca congénita del adulto recomiendan el cierre quirúrgico de las CIV si hay un cortocircuito de izquierda a derecha con un índice Qp/Qs ≥ 2 y evidencia de sobrecarga de volumen del ventrículo izquierdo o endocarditis infecciosa asociada8. Sin embargo, la mayoría de las series publicadas de cirugía en adultos describen experiencias tempranas9,10, con lo cual, los datos de resultados aplicados a las condiciones actuales son limitados9-11. Por otra parte, no existen datos sobre el desenlace de adultos con esta cardiopatía en Colombia.
En este estudio se reunió la experiencia de un solo centro cardiovascular con el cierre quirúrgico de CIV en adultos.
Métodos
]]> Selección de pacientesLa selección de los pacientes sometidos a cierre quirúrgico de CIV se realizó a través de las bases de datos de cirugía cardiaca congénita y ecocardiografía en adultos de la Clínica Cardiovascular Santa María, de Medellín (Colombia). Se estableció como criterio de inclusión: pacientes con edad ≥ 18 años en el momento de la cirugía y se excluyeron los casos con cualquiera de las siguientes anomalías concomitantes: 1) doble tracto de entrada o doble tracto de salida del ventrículo derecho; 2) trasposición de grandes arterias; 3) cualquier atresia valvular; 4) anormalidades del cono tronco; 5) defectos septales atrio-ventriculares; 6) anomalía de Ebstein y 7) reintervención por CIV. El protocolo fue aprobado por el Comité de Ética de la Clínica.
La búsqueda inicial identificó 66 pacientes, de los cuales se descartaron 14 por tener criterios de exclusión o por no disponer de datos para el seguimiento. Finalmente un grupo de 52 pacientes conformó el grupo de estudio.
Recolección de datos
Se empleó la clasificación de la Sociedad de Cirujanos del Tórax de los Estados Unidos, ya que las guías de enfermedad congénita del adulto8 han propuesto su uso para estandarizar la nomenclatura. Al subtipo 1 (subarterial) corresponden los defectos de tipo conal, subpulmonar, infundibular y supracristal; al subtipo 2 (membranoso), los defectos peri-membranosos, paramembranosos y conoventriculares; al subtipo 3 (tracto de entrada), los defectos del tracto de entrada derecho con o sin canal atrioventricular; y al subtipo 4 (muscular), los defectos musculares12. Además, se realizó una revisión de historias clínicas para determinar retrospectivamente los antecedentes patológicos, hemodinamia intracardiaca, función ventricular izquierda, anomalías cardiacas asociadas y clase funcional de la New York Heart Association (HYHA, asociación neoyorquina del corazón). Los desenlaces se recopilaron de la revisión de historias clínicas y de las bases de datos de ecocardiografía de adultos y cirugía cardiaca congénita. Se definió el inicio del seguimiento el día de la cirugía y se continuó hasta cuando fue posible determinar el estado vital. El periodo postoperatorio temprano correspondió a los primeros 30 días posteriores a la cirugía. Se revisaron las notas e informes de estudios imaginológicos realizados en la Clínica o fuera de ella y que estuvieran consignados en la historia clínica.
Cirugía
Todos los procedimientos se realizaron bajo técnicas estándar de circulación extracorpórea. El tamaño del defecto correspondió al descrito en la nota quirúrgica.
]]> Ecocardiografía
En general, todos los pacientes fueron sometidos a exámenes completos y los datos fueron obtenidos del informe ecocardiográfico final o de la base de datos de cirugía cardiaca congénita en caso de no estarlo. Solo en los casos más recientes dicho informe incluyó la marca comercial del ecocardiográfo en el que se realizó el estudio, por lo no se tuvo en cuenta. Cuando los estudios fueron realizados en la Clínica, el tamaño de la cavidad ventricular y la fracción de expulsión fueron determinados por modo M o modo bidimensional, de acuerdo con la fecha de la realización del ecocardiograma. Las insuficiencias valvulares tricúspide y aórtica fueron estimadas de manera semicuantitativa como ausente, trivial, grados I y II (o leve), grado III (o moderada) y grado IV (o severa). La presión sistólica de la arteria pulmonar se estimó a partir de la velocidad máxima de la insuficiencia tricúspide determinada por Doppler continuo. En caso de no detectarse insuficiencia tricúspide, se empleó la diferencia entre la presión arterial sistólica sistémica y el gradiente máximo de la CIV8 para estimar la presión sistólica pulmonar.
Cateterismo
Los datos hemodinámicos fueron obtenidos del informe de los cateterismos derecho e izquierdo.
Análisis estadístico
Se aplicaron parámetros de estadística descriptiva para las variables categóricas que se informaron como frecuencias y porcentajes, y las variables continuas se manejaron como promedio y desviaciones estándar. Todas las pruebas estadísticas fueron de 2 colas y se estableció el valor de alfa en 0,05 para atribuir significancia estadística.
Resultados
]]> Características basalesLas características basales de la población evaluada se muestran en la tabla 1. La mayoría de los pacientes eran menores de 40 anos en el momento de la cirugía y el de más edad tenía 55 años. La CIV de tipo 2 fue la más frecuente y más de 2 terceras partes de los pacientes intervenidos tuvieron compromiso de clase funcional (tabla 1).

Ecocardiografía preoperatoria
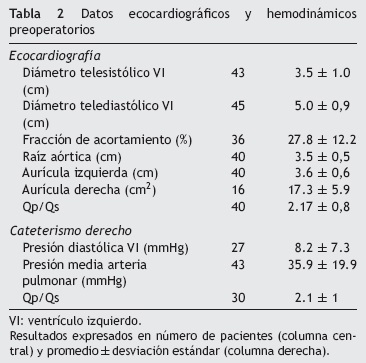
Los informes de ecocardiografía preoperatoria estuvieron disponibles en 46 pacientes (88.4%), y 23 de estos (44.2%) fueron realizados en la Clínica Cardiovascular Santa María. Los defectos se distribuyeron así: 82.6% tipo 2, 13% tipo 1 y 4.4% tipo 4. No hubo casos de CIV tipo 3 diagnosticados por este medio. En general, la mayoría de los defectos demostraron cortocircuitos (Qp/Qs) en promedio de 2.1 ± 1, y en referencia al anillo aórtico8 el defecto fue considerado: grande en 50%, moderado en 47.3% y pequeño en 2.7% de los casos. El tamaño del ventrículo izquierdo fue normal en la mayoría de los pacientes (diámetro telediastólico ventricular 2.8 ± 1.2cm/m2, rango de 2.1-4.8cm/m2), sin embargo, en una tercera parte de estos (18 pacientes, 35%) se evidenció dilatación ventricular izquierda (diámetro telediastólico ventricular ≥ 3.2cm/m2). La función sistólica estuvo preservada en la mayoría (fracción de expulsión 61 ±7.2%, rango 40-80%) y solo un paciente tuvo fracción de expulsión anormal (40%). Las insuficiencias valvulares fueron infrecuentes y casi todas leves: aórtica en 6 casos, tricúspide en 3, pulmonar en 2 y mitral en uno. Fue posible estimar la presión sistólica pulmonar en 34 casos (65%), siendo de 36.5 ±30.6mmHg, y en 15 de estos (44%) fue > 50mmHg (probable hipertensión pulmonar13). Otros datos ecocardiográficos se muestran en la tabla 2.
]]> Datos del cateterismo
Los informes del cateterismo preoperatorio estuvieron disponibles en 47 pacientes (90.3%). El cortocircuito estimado de forma invasiva coincidió con el obtenido por ecocardiografía (2.17±0,8 vs. 2.1 ±1, p = 0,25). En el momento de la cirugía, la mayoría de los pacientes ya tenía hipertensión pulmonar (presión media de la arteria pulmonar 35.9±19.9mmHg, rango 15-80mmHg). Quince de 18 pacientes sin datos ecocardiográficos de presión sistólica pulmonar fueron llevados a cateterismo, y se documentó hipertensión pulmonar en 8 (presión media de la arteria pulmonar 43.4 ±11 mmHg, rango 28-61 mmHg) y en el resto fue normal. Solo en un paciente se encontró persistencia del conducto arterioso. Otros datos hemodinámicos se muestran en la tabla 2.
Indicaciones de cierre de la comunicación interventricular
La intervención quirúrgica se realizó por presencia de una o varias de las siguientes indicaciones: disnea de esfuerzos (clase funcional ≥ II de la clasificación NYHA) en el 69.5% de los pacientes, índice Qp/Qs ≥ 2 en el 44% e hipertensión pulmonar vasorreactiva en el 30%.
Datos de la cirugía
El registro en la base de datos de cirugía cardiaca congénita se inició en 1995; el último paciente incluido en el presente estudio fue registrado en 2010 y una cuarta parte de estas cirugías se realizaron antes del año 2000. La clase funcional en el momento de la cirugía estaba comprometida en la mayoría de los casos (fig. 1).

Los porcentajes del tipo de CIV reparada se distribuyeron así: 84.6% tipo 2, 13.5% tipo 1 y 1.9% tipo 3. Este último caso fue informado en la ecocardiografía como una CIV tipo 1. Respecto a las 2 CIV tipo 4 diagnosticadas por ecocardiografía, realmente los defectos reparados fueron CIV tipo 2; estos pacientes no fueron sometidos a ecocardiografía intraoperatoria y solo tuvieron seguimiento intrahospitalario, por lo que no fue posible saber si coexistían los 2 tipos de defecto septal. La concordancia entre el tipo de CIV definido de manera no invasiva vs. los hallazgos intraoperatorios fue: 87.5% en tipo 2,40% en tipo 1, 0% en tipo 4. Hubo 4 pacientes con síndrome de Down y todos tuvieron CIV tipo 2. El tiempo de perfusión promedio fue de 76.3 ± 39 min. En 24 pacientes se realizaron procedimientos concomitantes que no fueron la indicación principal para llevar al paciente a cirugía (tabla 3). En 26 casos (50%) se solicitó ecocardiografía intraoperatoria (transesofágica o epicárdica) y solo se demostró defecto residual en 4 casos, uno de ellos con 2 CIV adicionales que requirieron entrar de nuevo en bomba. La ecocardiografía intraoperatoria solo comenzó a ser ordenada desde el año 2000 y su uso se ha mantenido estable desde entonces (fig. 2).


Desenlaces
No se registraron casos de mortalidad perioperatoria. Entre las complicaciones presentadas se describieron: 4 casos (7,6%) de sangrado postoperatorio que requirieron reintervención quirúrgica; 2 casos de taponamiento cardiaco; un caso de neumotórax que mejoró con toracostomía cerrada; un caso de enfermedad cerebrovascular frontal y otro de arritmia supraventricular postoperatoria que revirtió sin cardioversión eléctrica. Ninguno de los procedimientos tuvo complicaciones infecciosas. La estancia en unidad de cuidados intensivos fue de 27.7±17h, y en 25 pacientes que llegaron intubados para vigilancia postoperatoria el tiempo de ventilación mecánica fue de 5.3 ±4.2 h. En 41 pacientes se realizó al menos un informe de eco-cardiografía trastorácica posquirúrgica: 14 de estos (34%) tuvieron defectos postoperatorios residuales (en 10 casos el cierre fue con parche y en el resto fue primario) y en 6 pacientes no se realizó ecocardiografía intraoperatoria. Sin embargo, no se encontró relación con el momento cronológico de la cirugía (antes o después del año 2000) y la presencia de CIV residual. En general, todas las CIV residuales fueron informadas como pequeñas y con gradientes pico elevados. El resultado de la presión sistólica pulmonar estuvo disponible en 8 de estos (57%) y solo 2 pacientes persistieron con hipertensión pulmonar después de operados. El seguimiento posterior al alta hospitalaria fue posible en 47 pacientes (90%) y se realizó hasta 2.7±3.6 años (rango entre 0,1 meses y 14.9 años). Solo se registró la muerte de un paciente, seis años después de la corrección de una CIV tipo 1 asociada a hipertensión pulmonar severa que no mejoró en el seguimiento y que presentó bloqueo AV de segundo grado Mobitz 2. La mortalidad tardía fue excepcional; las tasas de supervivencia a 5 y 10 años fueron de 100 y 98%, respectivamente. El estado funcional fue reportado en 38 pacientes y el 95% llevaba una vida normal con clase funcional i de la NYHA. No se encontró registro de reoperaciones ni reingresos hospitalarios por taquiarritmias supraventriculares o ventriculares.
En 23 pacientes se tuvo acceso al resultado de al menos una ecocardiografía ambulatoria, la cual fue realizada entre 0,4 meses y 14 años después del egreso hospitalario. El promedio de la presión sistólica de la arteria pulmonar fue de 38.7 ± 17.7 mmHg, y solo 4 pacientes (17%) persistieron con hipertensión pulmonar probable (presión sistólica pulmonar > 50mmHg) según la clasificación de Dana Point13; en el resto de los pacientes las cifras se normalizaron o no cambiaron significativamente. En ningún caso las cifras de presión sistólica aumentaron respecto a los resultados preoperatorios.
]]>Discusión
En este artículo se analizó la experiencia de un solo centro cardiovascular en el manejo quirúrgico de la CIV en Colombia. Los pacientes fueron intervenidos por disnea, cortocircuito significativo e hipertensión pulmonar; estas indicaciones fueron consistentes con las recomendaciones de las guías y otras series4,8,11,14,15. Sin embargo, no fue factible diferenciar una sola indicación como predominante ya que dos terceras partes estaban sintomáticos por algún grado de disnea, y una tercera parte tuvo dilatación ventricular izquierda como signos de sobrecarga del ventrículo izquierdo, que es otra indicación reconocida. Esta situación ya fue detallada en el estudio de Mongeon et al., en el que varios pacientes tuvieron múltiples razones para intervenirse14. Por otra parte, la insuficiencia aórtica se encontró en el 12% de los casos (leve en la mayoría), en proporción con lo encontrado por Neumayer et al.4. Llamativamente, no registramos eventos de endocarditis infecciosa, que puede complicar el curso del 11 al 13% de las CIV no reparadas3,4,6.
El acceso quirúrgico se efectuó por vía transatrial y la oclusión con parche de pericardio en la mayoría de los casos. Al 33% de los pacientes se les realizó intervención de otros defectos cardiacos congénitos asociados, sin embargo, en la serie de la Clínica Mayo el 74% fueron intervenidos por esta razón14. Aunque a 7 pacientes (13.5%) se les realizó cierre de CIV tipo 1, solo en uno de ellos fue necesario realizar reparación del seno de Valsalva por fístula y plastia valvular aórtica. Este hallazgo parece ser mucho más frecuente en otras series11,14, pero no se registraron casos de insuficiencia aórtica significativa durante el seguimiento.
No hubo mortalidad perioperatoria, posiblemente porque los pacientes incluidos estuvieron entre la tercera y cuarta décadas de la vida e ingresaron a cirugía en buenas condiciones. Comparativamente, en las primeras series la mortalidad estuvo entre el 4.7 y 9.8%3,9,10 y en las más recientes no hay mortalidad perioperatoria11,14, lo cual coincide con el resultado aquí mostrado. Así mismo, la mortalidad tardía en nuestra serie fue muy baja, similar a la encontrada por otros9-11,14, excepto en el caso de la serie de Kidd et al., que fue del 11%3.
Durante el seguimiento ambulatorio no se registraron arritmias atriales o ventriculares. No es posible especular que la ausencia de arritmias ventriculares sea explicada por el tipo de abordaje quirúrgico (en ningún caso ventricular), ya que no se realizó monitorización Holter rutinaria como sí fue realizada en la serie de Wolfe et al., en la cual se encontró una incidencia de taquicardia ventricular del 6% entre pacientes con CIV tratados medicamente e intervenidos quirúrgicamente7. En pacientes con cortocircuitos intracardiacos, la dilatación auricular derecha y la cicatriz de atriotomía han sido postuladas como sustratos potenciales para la presentación de arritmias atriales, que han sido informadas en el 10 al 23% de los pacientes seguidos entre 10 y 24 años posteriores al cierre quirúgico de CIV11,14, y en el 7 al 13% de los pacientes seguidos médicamente4,5. En vista del corto seguimiento de nuestra cohorte y la falta de monitorización Holter rutinaria, no es posible emitir ninguna conclusión respecto a esta complicación. En relación con las bradiarritmias, solo un paciente desarrolló un bloqueo AV de segundo grado tipo Mobitz 2, y no hubo otras bradiarritmias o bloqueos fasciculares, que han sido postulados como factores de riesgo para el desarrollo de bloqueo AV completo15.
En nuestra serie, la CIV residual se presentó en un 34% de los casos, igual a la de Otterstad et al.10, pero superior a la de otros6,11,14. Afortunadamente, estos defectos tienden a ser pequeños y hemodinámicamente insignificantes, aunque pueden requerir reoperaciones en el 4 al 11% de los casos11,14 y hacen que persista el riesgo de endocarditis16. En el momento de este estudio no se encontró evidencia de estas complicaciones. Llamativamente, el uso de eco-cardiografía intraoperatoria no redujo la frecuencia de CIV residual en nuestra serie, contrario a lo reportado por Mongeon et al.14.
Finalmente, el beneficio esperado de la reparación quirúrgica de las CIV se tradujo en la mejoría de la clase funcional de la NYHA y la disminución de las cifras de la presión sistólica de la arteria pulmonar. Lo anterior se explica no solo por la selección adecuada de los pacientes intervenidos, sino también porque estos fueron más jóvenes y posiblemente porque la hipertensión pulmonar asociada a enfermedad cardiaca congénita tiene mejor pronóstico a largo plazo comparada con otras formas de hipertensión arterial pulmonar17.
Limitaciones
]]> Este fue un estudio retrospectivo realizado en un centro cardiovascular con amplia experiencia en cirugía cardiaca congénita, y por ello los resultados pueden tener aplicabilidad en otros sitios en condiciones socioeconómicas similares. Sin embargo, su fortaleza radica en la posibilidad de hacer seguimiento y comparaciones con los resultados de otros centros. En el 10% de los pacientes no fue posible hacer seguimiento posterior al alta, una cifra que es menor a la citada en otras series9,14.Por las dificultades del sistema de salud colombiano y la imposibilidad de acceder a los certificados de defunción del Departamento Nacional de Estadística, no fue factible hacer el seguimiento completo de los pacientes respecto a mortalidad, a excepción de un caso. Sin embargo, si se tienen en cuenta los datos de otras publicaciones, la información aquí presentada es coherente en lo que respecta a mortalidad.
En la evaluación ambulatoria de los pacientes incluidos no se solicitó monitorización Holter de 24horas, lo cual puede explicar la muy baja frecuencia de arritmias postoperatorias, que han sido más prevalentes en otros estudios.
Conclusión
El cierre quirúrgico de la CIV en adultos es una intervención segura y sin complicaciones mayores tanto a corto como a mediano término cuando se realiza en centros de experiencia en cirugía cardiaca congénita. Los resultados de la Clínica Cardiovascular Santa María son similares a los obtenidos en otros centros del mundo.
Financiación
No se recibió patrocinio de ningún tipo para llevar a cabo este estudio.
]]> Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Du ZD, Roguin N, Wu XJ. Spontaneous closure of muscular ventricular septal defect identified by echocardiography in neonates. Cardiol Young. 1998;8:500-5. [ Links ]
2. Fernandez R, Escobar CI, Durango L, et al. Cardiopatías congénitas del adulto. Rev Colomb Cardiol. 2010;17:73. [ Links ]
3. Kidd L, Driscoll DJ, Gersony WM, et al. Second natural history study of congenital heart defects. Results of treatment of patients with ventricular septal defects. Circulation. 1993;87 2 Suppl:138-51. [ Links ]
]]>4. Neumayer U, Stone S, Somerville J. Small ventricular septal defects in adults. Eur Heart J. 1998;19:1573-82. [ Links ]
5. Gabriel HM, Heger M, Innerhofer P, et al. Long-term outcome of patients with ventricular septal defect considered not to require surgical closure during childhood. J Am Coll Cardiol. 2002;39:1066-71. [ Links ]
6. Gersony WM, Hayes CJ, Driscoll DJ, et al. Bacterial endocarditis in patients with aortic stenosis, pulmonary stenosis, or ventricular septal defect. Circulation. 1993;87 2 Suppl:I121-6. [ Links ]
7. Wolfe RR, Driscoll DJ, Gersony WM, et al. Arrhythmias in patients with valvar aortic stenosis, valvar pulmonary stenosis, and ventricular septal defect. Results of 24-hour ECG monitoring. Circulation. 1993;87 2 Suppl:189-101. [ Links ]
8. Warnes CA, Williams RG, Bashore TM, et al., on behalf of American College of Cardiology; American Heart Association Task Force on Practice Guidelines (Writing Committee to Develop Guidelines on the Management of Adults With Congenital Heart Disease); American Society of Echocardiography; Heart Rhythm Society; International Society for Adult Congenital Heart Disease; Society for Cardiovascular Angiography and Interventions; Society of Thoracic Surgeons. ACC/AHA 2008 guidelines for the management of adults with congenital heart disease: A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Develop Guidelines on the Management of Adults With Congenital Heart Disease). Developed in collaboration with the American Society of Echo-cardiography, Heart Rhythm Society, International Society for Adult Congenital Heart Disease, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. J Am Coll Cardiol. 2008;52:e143-263. [ Links ]
]]>9. Mattila S, Kostiainen S, Kyllönen, et al. Repair of ventricular septal defect in adults. Scand J Thorac Cardiovasc Surg. 1985;19:29-31. [ Links ]
10. Otterstad JE, Fraysaker T, Erikssen J, et al. Long-term results in isolated ventricular septal defect surgically repaired after age 10. Comparison with the natural course in similarly-aged patients. Scand J Thorac Cardiovasc Surg. 1985;19:221-9. [ Links ]
11. Boi Raap G, Meijboom FJ, Kappetein AP, et al. Long-term follow-up and quality of life after closure of ventricular septal defect in adults. Eur J Cardiothorac Surg. 2007;32:215-9. [ Links ]
12. Jacobs JP, Burke RP, Quintessenza JA, et al. Congenital Heart Surgery Nomenclature and Database Project: Ventricular septal defect. Ann Thorac Surg. 2000;69 4 Suppl:S25-35. [ Links ]
13. Galiè N, Hoeper MM, Humbert M, et al. Guidelines for the diagnosis and treatment of pulmonary hypertension: The Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS), endorsed by the International Society of Heart and Lung Transplantation (ISHLT). Eur Heart J. 2009;30:2493-537. [ Links ]
]]>14. Mongeon FP, Burkhart HM, Ammash NM, et al. Indications and outcomes of surgical closure of ventricular septal defect in adults. JACC Cardiovasc Interv. 2010;3:290-7. [ Links ]
15. Baumgartner H, Bonhoeffer P, de Groot NMS, et al. ESC guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J. 2010;31:2915-57. [ Links ]
16. Meijboom F, Szatmari A, Utens E, et al. Long-term follow-up after surgical closure of ventricular septal defect in infancy and childhood. J Am Coll Cardiol. 1994;24:1358-64. [ Links ]
17. McLaughlin VV, Presberg KW, Doyle RL, et al. Prognosis of pulmonary arterial hypertension: ACCP evidence-based clinical practice guidelines. Chest. 2004;126 1 Suppl: 78S -92S. [ Links ]
]]>