Presión arterial sistólica y pronóstico funcional en pacientes con enfermedad vascular cerebral aguda: Registro mexicano de enfermedad vascular cerebral
Systolic blood pressure and functional outcome in patients with acute stroke: A Mexican registry of acute cerebrovascular disease (RENAMEVASC)
Manuel Baños–González,1 Carlos Cantú–Brito,2 Erwin Chiquete,2 Antonio Arauz,3 José Luís Ruiz–Sandoval,4 Jorge Villarreal–Careaga,5 Fernando Barinagarrementeria,6 José Juan Lozano1 y los investigadores RENAMEVASC
1 Hospital General Ticomán, Servicio de Medicina Interna, D. F.
2 Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán, D. F.
]]> 3 Instituto Nacional de Neurología y Neurocirugía Manuel Velasco Suárez, D. F.4 Antiguo Hospital Civil de Guadalajara Fray Antonio Alcalde, Jalisco.
5 Hospital General de Culiacán, Sinaloa.
6 Hospital Ángeles de Querétaro, Querétaro.
Correspondencia:
Carlos Cantú Brito.
Vasco de Quiroga N° 15.
Col. Sección XVI, Tlalpan,
C.P. 14000. México, D. F. ]]>
Teléfono: 5487 0900, ext. 2522.
Correo electrónico: carloscantu_brito@hotmail.com
Recibido el 5 de agosto de 2009;
Aceptado el 26 de mayo de 2011.
Resumen
Objetivo: Analizar la asociación de la presión arterial sistólica (PAS) al ingreso hospitalario y la evolución clínica a 30 días en pacientes con enfermedad vascular cerebral (EVC) aguda. Métodos: El REgistro NAcional Mexicano de Enfermedad VAScular Cerebral (RENAMEVASC) es un registro hospitalario multicéntrico realizado de noviembre de 2002 a octubre de 2004. Se registraron 2000 pacientes con distintos síndromes clínicos de EVC aguda confirmados por neuroimagen. La estratificación de la evolución clínica se realizó mediante la escala de Rankin modificada.
Resultados: Se analizaron 1721 pacientes con registro de la PAS: 78 (4.5%) con isquemia cerebral transitoria, 894 (51.9%) con infarto cerebral, 534 (30.9%) con hemorragia intracerebral, 165 (9.6%) con hemorragia subaracnoidea y 50 (2.9%) con trombosis venosa cerebral. De los 1036 (60.2%) pacientes con el antecedente de hipertensión, sólo 32.4% tenía un tratamiento regular. La tasa de mortalidad a 30 días presentó un patrón en J con respecto a la PAS, de tal manera que el riesgo de muerte fue máximo en <100 mmHg (37.5%), descendió entre 100 mmHg y 139 mmHg, para alcanzar gradualmente un nuevo cenit en >220 mmHg (35.3%). El mejor desenlace funcional correspondió a los pacientes que tuvieron una PAS entre 100 mmHg y 159 mmHg. Mediante un modelo de riesgos proporcionales de Cox se encontró que una PAS <100 mmHg o >220 mmHg fue un factor independiente de riesgo de muerte a 30 días (RR: 1.52, IC 95%: 1.07 – 2.15), al igual que el antecedente de hipertensión (RR: 1.33, IC 95%: 1.06 – 1.65) y edad >65 años (RR: 2.16, IC 95%: 1.74 – 2.67).
Conclusión: Tanto la hipotensión como la hipertensión arterial significativa al ingreso hospitalario se asocian a un pronóstico adverso en la EVC aguda. No obstante, un buen pronóstico funcional se puede lograr en un amplio rango de cifras de PAS.
]]> Palabras clave: Enfermedad vascular cerebral; Escala de Rankin modificada; Hipertensión arterial sistémica; Presión arterial sistólica; Pronóstico funcional; México.
Abstract
Objective: To analyze the association between the admission systolic blood pressure (SBP) and 30–day outcome in patients with acute cerebrovascular disease.
Methods: The REgistro NAcional Mexicano de Enfermedad VAScular Cerebral (RENAMEVASC) is a hospital–based multicenter registry performed between November 2002 and October 2004. A total of 2000 patients with clinical syndromes of acute cerebrovascular disease confirmed by neuroimaging were registered. The modified Rankin scale was used for outcome stratification.
Results: We analyzed 1721 patients who had registered their SBP: 78 (4.5%) had transient ischemic attack, 894 (51.9%) brain infarction, 534 (30.9%) intracerebral hemorrhage, 165 (9.6%) subarachnoid hemorrhage and 50 (2.9%) cerebral venous thrombosis. Among 1036 (60.2%) patients with the antecedent of hypertension, only 32.4% had regular treatment. The 30–day case fatality rate presented a J pattern with respect to SBP, so that the risk of death was highest in <100 mmHg (37.5%), decreased between 100 and 139, and reached gradually a new zenith in >220 mmHg (35.3%). The best functional outcome corresponded to patients who had SBP between 100 mmHg and 159 mmHg. In a Cox proportional hazards model, SBP <100 mmHg or >220 mmHg was an independent risk factor for 30–day mortality (RR: 1.52, IC 95%: 1.07 – 2.15), as well as the antecedent of hypertension (RR: 1.33, IC 95%: 1.06 – 1.65) and age >65 years (RR: 2.16, IC 95%: 1.74 – 2.67). Conclusion: Both hypotension and significant arterial hypertension at hospital admission are associated with an adverse outcome after acute cerebrovascular disease. Nevertheless, a good functional outcome can be attained in a wide range of SBP.
Keywords: Cerebrovascular Disease; hypertension; Modified Rankin scale; Outcome prognosis; Systolic blood pressure; Mexico.
Introducción
La enfermedad vascular cerebral (EVC) es la segunda causa de muerte y la principal causa de invalidez en casi todo el mundo.1 Sin embargo, hasta dos terceras partes de las muertes por EVC ocurren en países en desarrollo.2 En México, esta enfermedad representa la tercera causa de mortalidad general3 y es una de las principales causas de incapacidad física y laboral, ya que la mayoría de los sobrevivientes cursan con secuelas moderadas a severas.3 Entre 25% y 40% de los supervivientes permanecen con secuelas que llevan a la dependencia parcial o total, y hasta 30% desarrollan demencia en los meses siguientes.4–6
]]> Según los resultados de la ENSANUT 2006, la prevalencia de hipertensión arterial sistémica (HAS) en México es de 43.2% y se estima que más de 80% de los pacientes hipertensos carecen de adecuado control de la presión arterial.7 Casi tres cuartas partes de los pacientes con EVC isquémica y poco más de los que presentan EVC hemorrágica aguda, tienen presión arterial elevada al momento de su presentación, de los cuales más de la mitad tiene el antecedente de hipertensión.4,6,8–11 Estas cifras de presión arterial elevada suelen ser transitorias y regresan a su estado basal (sea normal o alto) en los siguientes días posteriores al evento cerebrovascular.8,12,13 Tradicionalmente se ha considerado que existe una hipertensión reactiva que permite aumentar el flujo sanguíneo cerebral hacia el área de penumbra isquémica.14–16 En pacientes con infarto cerebral agudo que no son candidatos a trombolisis, se recomienda la disminución aguda de la presión arterial sólo cuando la presión arterial sistólica (PAS) sea >220 mmHg o la diastólica (PAD) >120 mmHg.17 En contraste, varios estudios han demostrado que la elevación de la presión arterial en la etapa aguda de la isquemia cerebral se asocia a peor pronóstico y a recurrencias cerebro–vasculares tempranas.13,18,19 Por lo tanto, se cuestiona sobre si la elevación de la presión arterial es en realidad un mecanismo compensatorio o un factor de daño adicional durante un evento cerebrovascular agudo.20,21
Objetivo
Analizar la relación que existe entre las cifras de PAS con la evolución clínica a 30 días en pacientes con EVC aguda. Un objetivo secundario fue el de comparar las cifras de TA sistólica en los diferentes tipos de EVC, en relación con la evolución clínica.
Métodos
El diseño del REgistro NAcional Mexicano de Enfermedad VAScular Cerebral (RENAMEVASC) se ha descrito antes.22,23 Brevemente, RENAMEVASC es un registro observacional hospitalario multicéntrico realizado de noviembre de 2002 a octubre de 2004. Este estudio fue diseñado por la Asociación Mexicana de Enfermedad Vascular Cerebral (AMEVASC) para mejorar el conocimiento en nuestro medio sobre diversos aspectos de los trastornos cerebro–vasculares. Participaron investigadores en hospitales de segundo y tercer nivel de atención que incluyeron a pacientes consecutivos con >14 años de edad con diagnóstico de EVC aguda admitidos en sus centros, y no necesariamente fueron los médicos encargados de atender a los pacientes. Participaron 25 hospitales de 14 estados de la República Mexicana. Con la finalidad de establecer una población representativa y evitar una muestra seleccionada, se incluyeron hospitales con diferencias en accesibilidad para realizar estudios de neurodiagnóstico (imagen de resonancia magnética [IRM], angiografía cerebral), número de camas de terapia intensiva, referencia para cirugía de aneurismas cerebrales, etc. Sólo fue requisito que todos los hospitales contaran al menos con estudio de tomografía computarizada (TC) que permitiera clasificar al síndrome cerebrovascular. En cada centro, el investigador principal revisó el expediente clínico de cada paciente y los estudios de neuroimagen realizados después del evento índice (definido como cualquier evento cerebrovascular), asimismo fue el encargado de realizar el seguimiento en cada caso a los 30 días para determinar evolución y recurrencia cerebrovascular temprana. En los pacientes hospitalizados se registraron todas las complicaciones médicas que se presentaron, incluyendo la necesidad de intubación endotraqueal, así como la duración de la estancia hospitalaria. Para garantizar la calidad de los datos, se aplicaron las siguientes medidas de control: a) se usó una sola forma de reporte de casos estandarizada, b) se utilizaron definiciones estandarizadas y todos los participantes estaban familiarizados con ellas, c) toda la información se centralizó y cada forma de reporte de caso fue revisada en forma detallada, todas las inconsistencias se reenviaron a los investigadores para su aclaración o corrección, d) toda la información se capturó en una base de datos computarizada a nivel central y un experto en estadística analizó cuidadosamente todos los datos obtenidos. El investigador principal y el comité coordinador mantuvieron el orden administrativo, adjudicaron los desacuerdos y alentaron el envío oportuno de los documentos. Para la evaluación del desenlace clínico final se utilizó la escala de Rankin modificada que incluye los siguientes grados: 0 = recuperación completa, 1 = síntomas leves, 2 = discapacidad leve con independencia en actividades de vida cotidiana, 3 = discapacidad moderada, 4 = discapacidad moderada a grave, 5 = discapacidad grave incluyendo estado vegetativo persistente, y 6 = defunción.
Durante el periodo del registro se reclutaron 2038 pacientes con EVC aguda. Se excluyeron 38 ya sea por carecer de neuroimagen que permitiera confirmar el diagnóstico y definir el tipo de EVC o porque el reporte de datos era incompleto. Para este informe se seleccionaron de entre los 2000 pacientes de la base de datos final con los cinco diferentes síndromes cerebrovasculares agudos aquellos que acudieron al servicio de urgencias para su atención y en quienes se realizó el registro de la PAS al ingreso hospitalario en las primeras 48 horas de evolución. Se analizan aquí las cifras de PAS en rangos lógicos de 20 mmHg y realizando puntos de corte que resultaran del análisis de éstos. El registro de la PAS se obtuvo del expediente clínico, identificando la primera medición que se le realizó a su llegada al servicio de urgencias. En los pacientes que se conocían hipertensos también se determinó si recibían tratamiento regular o si el apego al tratamiento era irregular. Así mismo, se identificaron aquellos pacientes que arribaron con PAS elevadas y que desconocían ser hipertensos; para distinguir a estos pacientes hipertensos de los que tuvieron cifras elevadas en forma reactiva al evento cerebrovascular, se consideró que el paciente era hipertenso por presentar alguna de las siguientes condiciones: 1) las cifras de PAS se mantuvieron elevadas (PAS > 140 mmHg) después de 72 horas del inicio del evento vascular agudo o 2) existía evidencia de daño a órganos blanco (presencia de retinopatía hipertensiva en el fondo de ojo o evidencia de hipertrofia ventricular izquierda). Finalmente, como estimación de la severidad de la PAS durante la EVC aguda, se seleccionó en forma arbitraria la cifra de PAS > 160 mmHg para determinar la proporción de pacientes con PAS descontrolada.
La prueba Ji cuadrada fue usada para comparar las frecuencias de variables nominales entre dos o más grupos. La prueba t de Student y U de Mann–Whitney fueron empleadas en la comparación de variables continuas paramétricas y no paramétricas, respectivamente, distribuidas entre dos grupos (o ANOVA para más de dos, si la distribución fue normal). Todos los valores de p para comparaciones y correlaciones fueron calculados a dos colas y considerados como significativos cuando p <0.05. Se construyó un análisis multivariado mediante el modelo de riesgos proporcionales de Cox, para encontrar variables independientes de predicción de muerte a 30 días. Para su análisis se eligieron co–variables independientes que resultaran significativas en un proceso de selección univariado. Se proveen los resultados de los análisis con los respectivos riesgos relativos (RR) e intervalos de confianza a 95% (IC 95%). Se realizaron además análisis actuariales de Kaplan–Meier para evaluar las diferencias en la evolución clínica a 30 días según las variables identificadas en el modelo predictivo de Cox. El paquete estadístico SPSS v17.0 fue usado en todos los cálculos.
]]> Resultados
De los 2000 pacientes incluidos en el informe final del estudio, 221 fueron atendidos después de 48 horas de iniciado el evento cerebrovascular agudo y en otros 58 pacientes no se documentó el registro de la PAS, por lo que fueron excluidos de este informe. Por consiguiente, el registro de la PAS durante la evaluación clínica inicial se documentó en 1721 pacientes incluidos para análisis en el presente estudio, entre los que se incluye a 78 (4.5%) con isquemia cerebral transitoria (ICT), 894 (51.9%) con infarto cerebral (IC), 534 (30.9%) con hemorragia intracerebral (HIC), 165 (9.6%) con hemorragia subaracnoidea (HSA) y 50 (2.9%) con trombosis venosa cerebral (TVC). Así, se analizaron 931 mujeres (54.1%) y 790 hombres (45.9%), con edad promedio de 61.9 ± 17.9 años y rango de 14 a 100 años (Tabla 1). La edad fue mayor para los pacientes que presentaron EVC isquémica (IC e ICT), en comparación con los otros síndromes clínicos (p <0.001 para la comparación entre ICT vs. HIC, e IC vs. HIC). Además, se observó mayor representación del género femenino en los síndromes TVC y HSA, en comparación con ICT, IC y HIC (Tabla 1). Como era de esperarse, la distribución de la frecuencia del antecedente de HAS fue homogénea para los casos de ICT, IC y HIC, pero este antecedente fue significativamente menos frecuente para los casos de HSA y de TVC, más notablemente. Otros antecedentes tradicionales de riesgo vascular presentaron un patrón similar (Tabla 1).
Se observó tendencia no significativa de un mayor número de casos de HAS en el género femenino, en comparación con el masculino (62.1% vs. 58.0%, respectivamente; p = 0.08). De los 1036 (60.2%) pacientes con el antecedente de hipertensión, sólo 32.4% tenía un tratamiento regular y 9.5% se desconocían hipertensos al ingreso hospitalario. La irregularidad del tratamiento antihipertensivo en sujetos con antecedente de HAS fue mayor para los casos de EVC hemorrágica (HIC: 67.1%; y HSA: 61.4%), que para los de los síndromes isquémicos (IC: 53.5%; e ICT: 42.0%) (p <0.01). La PAS fue en general más alta para los casos de HIC, seguidos de ICT e IC, así como de HSA, que en los casos de TVC. El descontrol de la PAS estuvo en estrecha relación con la regularidad del tratamiento antihipertensivo que recibía el paciente antes del evento cerebrovascular, de tal manera que se observó 65.2% de sujetos con una PAS >160 mmHg entre los que tenían un control irregular, en comparación con sólo 21.9% en tratamiento regular (p <0.001). De los pacientes con hipertensión que recibían un tratamiento antihipertensivo regular, la mayoría (80.1%) recibía un inhibidor de la enzima convertidora de angiotensina I, seguido de los betabloqueadores (46.2%), calcioantagonistas (44.6%) y diuréticos (35.7%).
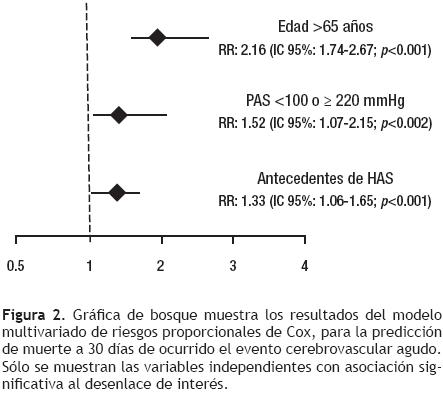
La tasa de mortalidad a 30 días presentó un patrón en J con respecto a la PAS (Figura 1), de tal manera que el riesgo de muerte fue máximo en sujetos con una PAS al ingreso hospitalario <100 mmHg (37.5%), descendió entre 100 mmHg y 139 mmHg, para ascender gradualmente hasta un segundo pico en >220 mmHg (35.3%). De esta forma, el mejor desenlace funcional global correspondió a los pacientes que tuvieron una PAS entre 100 mmHg y 159 mmHg. Después de realizar un modelo de riesgos proporcionales de Cox (Figura 2) ajustado por género, diabetes, obesidad, dislipidemia y tabaquismo, se encontró que una PAS <100 mmHg o >220 mmHg fue un factor independiente de riesgo de muerte a 30 días (RR: 1.52, IC 95%: 1.07 – 2.15), al igual que el antecedente de hipertensión (RR: 1.33, IC 95%: 1.06 – 1.65) y edad >65 años (RR: 2.16, IC 95%: 1.74 – 2.67). Así, la suma de los factores de riesgo identificados en el análisis multivariado presentó un patrón aditivo de causalidad en la mortalidad temprana, de forma tal que la ausencia de estos factores se asoció a una supervivencia a 30 días de 85%, mientras que fue de 27% para los casos que presentaron los tres factores de riesgo identificados (Figura 3).

Discusión
El presente estudio muestra que una proporción elevada de pacientes que desarrollan una EVC aguda, ya sea isquémica o hemorrágica, cursan con presión arterial sistólica descontrolada. El descontrol hipertensivo es más pronunciado para los casos con HIC y HSA, que para IC e ICT. El patrón de tratamiento antihipertensivo irregular previo al ingreso hospitalario fue frecuente en todos los tipos de EVC y se relacionó con mayores cifras de PAS. Asimismo, se demostró que, tanto el antecedente de hipertensión como de cifras tensionales en los extremos de la distribución (la hipotensión o la hipertensión extrema) al ingreso hospitalario, se asocian con una mayor probabilidad de muerte, por lo que estos dos factores agregados a la edad avanzada, resultan aditivos para la predicción de un desenlace adverso.
Particularmente en personas mayores de 50 años, la PAS es más importante como factor de riesgo cardiovascular que la presión arterial diastólica.24 En México, la frecuencia de HAS de predominio sistólico va en incremento y los índices de descontrol por pobre apego a tratamiento persisten elevados.7 En el estudio RENAHTA25 sólo 52% de la población hipertensa tomaba algún fármaco antihipertensivo. De 48% de los pacientes que no tomaba antihipertensivos, 98% estaban descontrolados, mientras que de los individuos que sí lo tomaban, sólo 24% estaba con cifras menores a 140/90 mmHg.25 Se requiere entonces de un esfuerzo conjunto de las instituciones académicas, gubernamentales y de salud del país para establecer estrategias efectivas en la reducción de esta y otras importantes cargas de salud nacional, como lo son también la diabetes, obesidad y el síndrome metabólico.26–28
]]> En los pacientes con IC y HIC, la elevación de la presión arterial a largo plazo, se ha asociado con mayor número de muertes, dependencia y deterioro clínico.29 También en la fase aguda de la EVC, la presión arterial elevada registrada con o sin monitoreo ambulatorio de 24 horas, se ha asociado con un peor desenlace.18 Para Semplicini y colaboradores, el pronóstico posterior a una EVC isquémica depende del subtipo y de la cifras de presión arterial al momento del ingreso, teniendo mejor pronóstico los infartos lacunares que los infartos de la circulación posterior.20 Recíproco a lo que observamos en nuestro estudio, en el informe de Chamorro y colaboradores,30 la ausencia del antecedente de HAS y de datos consistentes con edema cerebral a través de estudios de imagen, fueron predictores de recuperación funcional temprana. De manera muy similar a lo que aquí encontramos, Leopardi–Bee y colaboradores,31 como parte del International Stroke Study con 17 398 pacientes evaluados en las primeras 48 horas del inicio de un infarto cerebral, describieron una curva en U para el riesgo de muerte y presión arterial en pacientes con EVC isquémica, lo que apoya el precepto de no disminuir abruptamente la presión arterial, sobre todo en las primeras 24 horas del evento agudo, ya que es difícil precisar si la elevación de la presión arterial en pacientes con EVC aguda es causa o efecto de la misma. Esta curva en U también se ha documentado por otros autores.32–34El presente estudio tiene varias limitaciones que deben tomarse en consideración al interpretar sus resultados. La cifra de PAS de cada paciente se obtuvo del expediente clínico, lo que hace evidente que puedan existir diversos sesgos al desconocerse la forma en la que se registró la misma, el tipo de instrumento con el que se registraron y sus controles de calibración. Por consiguiente, los registros de la PAS del presente estudio son una estimación de lo que ocurre en la práctica clínica cotidiana y se desconocen los detalles específicos de medición de PAS; además, el registro de la misma se realizó en diferentes tiempos de acuerdo al arribo de los pacientes al hospital; a pesar de ser una emergencia médica existe importante variabilidad con pacientes que arriban tempranamente y otros que los hacen varias horas hasta días después de iniciados los síntomas. De las mediciones, 80% se realizaron en las primeras 24 horas del inicio de evento cerebrovascular y el otro 20% entre las 24 y 48 horas de evolución. No fue posible hacer ajustes estadísticos con relación al tiempo de medición de la PAS y el inicio de la EVC aguda por carecer de la información precisa. A pesar de estas limitaciones, los resultados del registro RENAMEVASC permiten establecer el valor pronóstico que tiene la primera medición de la PAS en las primeras 48 horas de evolución de la EVC aguda.
Conclusión
El presente estudio demuestra que es muy frecuente el descontrol hipertensivo entre los diferentes tipos de EVC aguda, quizá con excepción de los casos de TVC. Los extremos de la curva de PAS imponen un riesgo aumentado de muerte a corto plazo, siendo este factor, aunado a la edad avanzada y al antecedente de hipertensión, importantes determinantes de un desenlace adverso, cuando se analizan a las distintas formas clínicas de EVC aguda de forma conjunta.
Referencias
1. Murray CJL, López AD. Mortality by cause for eight regions of the world: Global burden of disease study. Lancet 1997;349:1269–1276. [ Links ]
2. Feigin VL. Stroke epidemiology in the developing world. Lancet 2005;365:2160–2161. [ Links ]
3. Sistema Nacional de Información en Salud (SINAIS). Estadísticas sobre mortalidad general, México, 2008. Consultada en febrero 27, 2011. Sitio web disponible en: http://www.sinais.salud.gob.mx/ [ Links ]
4. Cantú–Brito C, Ruiz–Sandoval JL, Murillo–Bonilla LM, et al. Acute care and one–year outcome of Mexican patients with first–ever acute ischemic stroke: the PREMIER study. Rev Neurol 2010;51:641–649. [ Links ]
5. Lawrence E, Coshall C, Dundas R, et al. Estimates of the prevalence of acute stroke impairments and disability in a multiethnic population. Stroke 2001;32:1279–1284. [ Links ]
6. Cantú–Brito C, Ruiz–Sandoval JL, Murillo–Bonilla LM, et al. The first Mexican multicenter register on ischaemic stroke (the PREMIER study): demographics, risk factors and outcome. Int J Stroke 2011;6:93–94. [ Links ]
7. Barquera S, Campos–Nonato I, Hernández–Barrera L, et al. Hypertension in Mexican adults: results from the National Health and Nutrition Survey 2006. Salud Publica Mex 2010;52(Suppl1):S63–71. [ Links ]
]]>8. Britton M, Carlsson A, de Faire U. Blood pressure course in patients with acute stroke and matched controls. Stroke 1986;17:861–864. [ Links ]
9. Ruiz–Sandoval JL, Romero–Vargas S, Chiquete E, et al. Hypertensive intracerebral hemorrhage in young people: previously unnoticed age–related clinical differences. Stroke 2006;37:2946–2950. [ Links ]
10. Chiquete E, Ruiz–Sandoval MC, Alvarez–Palazuelos LE, et al. Hypertensive intracerebral hemorrhage in the very elderly. Cerebrovasc Dis 2007;24:196–201. [ Links ]
11. Ruiz–Sandoval JL, Chiquete E, Romero–Vargas S, et al. Grading scale for prediction of outcome in primary intracerebral hemorrhages. Stroke 2007;38:1641–1644. [ Links ]
12. Carlberg B, Asplund K, Hagg E. The prognostic value of admission blood pressure in patients with acute stroke. Stroke 1993;24:1372–1375. [ Links ]
]]>13. Castillo J, Leira R, García M, et al. Blood pressure decrease during the acute phase of ischemic stroke is associated with brain injury and poor stroke outcome. Stroke 2004;35:520–526. [ Links ]
14. Olsson T, Marklund N, Gustafson Y, et al. Abnormalities at different levels of the hypothalamic–pituitary–adrenocortical axis early after stroke. Stroke 1992;23:1573–1576. [ Links ]
15. Estañol B, Porras–Betancourt M, Sánchez–Torres G, et al. Neural control of the peripheral circulation and blood pressure. Arch Cardiol Mex 2009;79(Suppl2):109–116. [ Links ]
16. Jansen PAF, Thien T, Gribnau FW, et al. Blood pressure and both venous and urinary catecholamines after cerebral infarction. Clin Neurol Neurosurg 1988;90:41–45. [ Links ]
17. Adams HP Jr, del Zoppo G, Alberts MJ, et al. Guidelines for the early management of adults with ischemic stroke: a guideline from the American Heart Association/American Stroke Association Stroke Council, Clinical Cardiology Council, Cardiovascular Radiology and Intervention Council, and the Atherosclerotic Peripheral Vascular Disease and Quality of Care Outcomes in Research Interdisciplinary Working Groups: the American Academy of Neurology affirms the value of this guideline as an educational tool for neurologists. Stroke 2007;38:1655–1711. Erratum in: Stroke. 2007;38:e38. Stroke 2007;38:e96. [ Links ]
]]>18. Robinson T, Waddington A, Ward–Close S, et al. The predictive role of 24–hour compared to casual blood pressure levels on outcome following acute stroke. Cerebrovasc Dis 1997;7:264– 272. [ Links ]
19. Geeganage C, Tracy M, England T, et al. Relationship between baseline blood pressure parameters (including mean pressure, pulse pressure, and variability) and early outcome after stroke: data from the Tinzaparin in Acute Ischaemic Stroke Trial (TAIST). Stroke 2011;42:491–493. [ Links ]
20. Semplicini A, Maresca A, Boscolo G, et al. Hypertension in acute ischemic stroke. A compensatory mechanism or an additional damaging factor? Arch Intern Med 2003;163:211–216. [ Links ]
21. Spengos K, Tsivgoulis G, Zakopoulos N. Blood pressure management in acute stroke: a long–standing debate. Eur Neurol 2006;55:123–135. [ Links ]
22. Ruiz–Sandoval JL, Cantú C, Chiquete E, et al. Aneurysmal subarachnoid hemorrhage in a Mexican multicenter registry of cerebro–vascular disease: the RENAMEVASC study. J Stroke Cerebrovasc Dis 2009;18:48–55. [ Links ]
]]>23. Ruiz–Sandoval JL, Chiquete E, Bañuelos–Becerra LJ, et al. Cerebral venous thrombosis in a Mexican multicenter registry of acute cerebrovascular disease: The RENAMEVASC Study. J Stroke Cerebrovasc Dis 2011. [Epub ahead of print] [ Links ]
24. Ogden LG, He J, Lydick E, Whelton PK. Long–term absolute benefit of lowering blood pressure in hypertensive patients according to the JNC VI risk stratification. Hypertension 2000;35:539–543. [ Links ]
25. Rosas–Peralta M, Lara–Esqueda A, Pastelín–Hernández G, et al. National Re–survey of Arterial Hypertension (RENAHTA). Mexican consolidation of the cardiovascular risk factors. National follow–up cohort. Arch Cardiol Mex 2005;75:96–111. Erratum in: Arch Cardiol Mex 2005;75:226. [ Links ]
26. Cardoso–Saldaña GC, Yamamoto–Kimura L, Medina–Urrutia A, et al. Obesity or overweight and metabolic syndrome in Mexico City teenagers. Arch Cardiol Mex 2010;80:12–18. [ Links ]
27. Cantu–Brito C, Majersik JJ, Sánchez BN, et al. Hospitalized stroke surveillance in the community of Durango, Mexico: the brain attack surveillance in Durango study. Stroke 2010;41:878–884. [ Links ]
]]>28. Chiquete E, Cantú–Brito C, Villarreal–Careaga J, et al. Obesity paradox and functional recovery in first–ever acute ischemic stroke survivors: the PREMIER study. Rev Neurol 2010;51:705–713. [ Links ]
29. Willmot M, Leonardi–Bee J, Bath P. High blood pressure in acute stroke and subsequent outcome. A systematic review. Hypertension 2004;43:18–24. [ Links ]
30. Chamorro A, Vila N, Ascaso C, et al. Blood pressure and functional recovery in acute ischemic stroke. Stroke 1998;29:1850–1853. [ Links ]
31. Leonardi–Bee J, Bath PM, Phillips SJ, et al. Blood pressure and clinical outcomes in the international stroke trial. Stroke 2002;33:1315–1320. [ Links ]
32. Vemmos KN, Tsivgoulis G, Spengos K, et al. U–shaped relationship between mortality and admission blood pressure in patients with acute stroke. J Intern Med 2004;255:257–265. [ Links ]
]]>33. Okumura K, Ohya Y, Maehara A, et al. Effects of blood pressure levels on case fatality after acute stroke. J Hypertens 2005;23:1217–1223. [ Links ]
34. Keezer MR, Yu AY, Zhu B, et al. Blood pressure and antihypertensive therapy as predictors of early outcome in acute ischemic stroke. Cerebrovasc Dis 2008;25:202–208. [ Links ]
]]>