
El niño con síncope
The child with syncope
Leonardo Rivera-Rodríguez
Servicio de Cardiología Pediátrica. Instituto Nacional de Cardiología Ignacio Chávez, Ciudad de México.
]]>Correspondencia:
Leonardo Rivera-Rodríguez
Servicio de Cardiología Pediátrica
Instituto Nacional de Cardiología Ignacio Chávez.
rivleonard@gmail.com
Recibido: 18 de marzo del 2015
Aceptado: 1 de julio del 2015
]]> RESUMEN
El síncope es un síntoma que requiere atención oportuna. La incidencia en la población pediátrica es de 1.25 por cada 1 000. Las características clínicas deben diferenciarse de padecimientos con pérdida transitoria de la conciencia. El síncope neurocardiogénico es el tipo más frecuente niños (80% de los casos). El objetivo más importante de la evaluación inicial es descartar el origen cardíaco. Las arritmias cardíacas son la causa más frecuente de síncope cardíaco. Si se demuestra una causa de origen cardiovascular debe iniciarse tratamiento específico inmediato. Una vez descartado el origen cardiovascular el siguiente paso es evaluar el sistema nervioso autónomo con la prueba de mesa inclinada. Con esta evaluación se demuestra el origen neuralmente mediado o intolerancia ortostática y se inicia el tratamiento específico para el mismo. El pronóstico del síncope neurocardiogénico es favorable.
Palabras clave: síncope en niños, síncope cardíaco, síncope neurocardiogénico.
ABSTRACT
Syncope is a symptom that requires a prompt evaluation. The incidence in the pediatric age is 1.25 per 1000. The clinical characteristics need to be differentiated from other causes of transient loss of consciousness. The nerurocardiogenic syncope is the most frequent type with the 80% of the cases. The primary objective is to rule out a cardiac event. Arrythmia is the most frequent cause of cardiac syncope. If a cardiovascular origin is identified a prompt attention is mandatory. If a cardiac event is not the cause, the next step is a tilt test to evaluate the autonomic nervous system. If a neurally mediated or an orthostatic mechanism is corroborated, a specific treatment is begun. The prognosis of the neurocardiogenic syncope is excellent.
Key words: Child with syncope, neurocardiogenic syncope, cardiac syncope.a.
INTRODUCCIÓN
El síncope es un síntoma que requiere siempre de una evaluación médica oportuna, con especial atención en la evaluación cardiovascular. A diferencia de los adultos la causa frecuente de síncope en los niños es benigna; sin embargo, cuando la causa es cardiovascular puede ser fatal. La incidencia de síncope en la población pediátrica es de 1.25 por cada 1 000. Hasta 1% de los lactantes tiene alguna variante de síncope vasovagal.1 El primer episodio de síncope ocurre entre los 10 y los 30 años de edad; más frecuentemente a los 15 años. Ocasiona de 1 a 3% de las visitas a los servicios de urgencias. Hasta 6% de los pacientes han sufrido fracturas y lesiones graves.2 La prevalencia en la población general es de 22%.
]]> Objetivo: proporcionar los lineamientos e información adecuada sobre la forma práctica y correcta de evaluar, diagnosticar y tratar oportunamente al niño con síncope.
DEFINICIÓN
El síncope es la pérdida transitoria de la conciencia y del tono postural, de inicio rápido, corta duración y recuperación espontánea.3 Usualmente la duración de la pérdida de la conciencia no dura más de 20 segundos. Es frecuente, durante la recuperación, una marcada fatiga, cefalea, palidez y diaforesis. No es rara la amnesia retrógrada. Cuando hay movimientos anormales durante el síncope éstos, a diferencia de la epilepsia, no son tonicoclónicos generalizados; frecuentemente sólo hay hipertonicidad de las extremidades y movimientos descoordinados, sin un estado posconvulsivo. El síncope puede confundirse con padecimientos que cursan con pérdida transitoria de la conciencia, por lo que es imprescindible conocerlos para establecer un diagnóstico diferencial adecuado. Generalmente una historia clínica detallada suele ser suficiente para diferenciarlos (Cuadro 1).

FISIOPATOLOGÍA
Independientemente de la causa, el síncope ocurre por un descenso de la presión arterial y una reducción de la perfusión cerebral. Una disminución brusca de la perfusión cerebral breve (6-8 segundos) basta para ocasionar la pérdida de la conciencia. La disminución de la presión arterial sistólica a 60 mmHg o menos desencadena la respuesta. La presión arterial está determinada por el gasto cardíaco y las resistencias vasculares periféricas; por lo tanto, la alteración de uno o ambos factores es responsable del cuadro.
Existen tres mecanismos fisiopatológicos principales que causan síncope:
]]>1. En el síncope neurocardiogénico se estimulan los mecanorreceptores del ventrículo izquierdo (fibras C) que causan una hipovolemia central relativa debida a la pérdida de las resistencias vasculares; esto da lugar a una contracción ventricular vigorosa y a una respuesta parasimpática refleja exagerada ocasionando hipotensión o bradicardia (reflejo de Bezold-Jarisch) con síncope. A este mecanismo se le considera como neuralmente mediado.
2. En el síncope cardíaco la caída del gasto es el mecanismo predominante. El gasto cardíaco depende del volumen sistólico y de la frecuencia cardíaca. De acuerdo con esto las alteraciones en la frecuencia cardíaca, ya sea muy rápida o muy lenta, reducen el gasto. Las alteraciones estructurales como las obstrucciones en las vías de salida de los ventrículos (estenosis aórtica, estenosis pulmonar), tanto dinámicas como permanentes, ocasionan el mismo efecto.
3. Incapacidad de las vías vasomotoras simpáticas para elevar las resistencias vasculares totales en respuesta a la posición vertical. En consecuencia el estrés gravitacional, combinado con la insuficiencia vasomotora, reduce el retorno venoso como en la intolerancia ortostática.1,4
Además de estas características fisiopatológicas, existen formas de presentación que sugieren la participación de más de un mecanismo en un mismo individuo. Es probable que las variantes fisiopatológicas se deban al polimorfismo de los receptores adrenérgicos y de acetilcolina, así como a alteraciones en los canales iónicos.
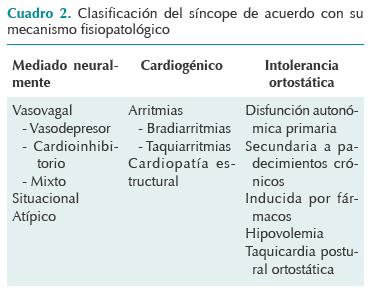
CLASIFICACIÓN
Fisiopatológicamente el síncope puede ser de tres tipos principales: neuralmente mediado, cardíaco e intolerancia ortostática (Cuadro 2). En la edad pediátrica el síncope neuralmente mediado es, por mucho, el más frecuente con cerca de 80% de los casos. El síncope cardíaco ocurre en 6% de los casos y en el resto trastornos con intolerancia ortostática, el más frecuente es la taquicardia postural ortostática.
CARACTERÍSTICAS CLÍNICAS Y EVALUACIÓN INICIAL
El síncope neurocardiogénico generalmente es desencadenado por una descarga adrenérgica o por un cambio ortostático que genera un cuadro prodrómico; puede incluir síntomas generales como mareo, cefalea, disnea, palidez, diaforesis, palpitaciones y dolor precordial. En el síncope situacional el desencadenante es claramente identificado e incluye: tos intensa, durante la micción, risa intensa, defecación, baño con agua caliente, peinado vigoroso, tocar instrumentos de viento, cantar y estado posprandial, entre otros.5 En ocasiones la presentación es atípica y no se puede identificar un desencadenante.
El paciente con síncope experimenta, en el transcurso de su vida, diversos síntomas como fatiga, sueño, palidez o rubicundez, manos frías o sudorosas, mareo, palpitaciones, dolor precordial, disnea, cefalea, disestesias, dolor en las extremidades o espalda, cianosis periférica de predominio en los lechos ungueales de las manos, náusea, dolor abdominal y estreñimiento. Estos síntomas generalmente son intermitentes y desencadenados por alguna o varias de las siguientes situaciones:
1. Estancia prolongada en lugares concurridos como iglesias, centros comerciales, mercados, conciertos, manifestaciones o ceremonias escolares.
2. Estancia prolongada en lugares calurosos: baños de vapor, sauna, baño prolongado de agua caliente, playas.
3. Cambio brusco de posición: levantarse rápido, juegos mecánicos, ejercicios isométricos.
4. Exceso de ejercicio: inicia generalmente al terminar la actividad física.
5. Ingesta de estimulantes. El uso frecuente de drogas, alcohol, cigarro, café, refrescos de cola y bebidas energizantes predisponen a los síntomas.
]]> 6. Ayuno de más de 8 horas.7. Desvelo prolongado.
8. Período menstrual, embarazo, puerperio, lactancia.
9. Dolor intenso. Principalmente el que ocurre en forma accidental: fracturas, contusiones o el causado por procedimientos terapéuticos: odontológicos u ortopédicos.
10. Toma de sangre o instalación de venoclisis. Tanto el estrés emocional como el dolor por la punción pueden ser el mecanismo responsable.
11. Enfermedades que causan pérdida abundante de líquido como la gastroenteritis y las infecciones respiratorias o cualquier padecimiento con fiebre prolongada.
12. Estrés y emociones. Sin duda el factor más frecuente y en ocasiones el más difícil de identificar y controlar.
El espasmo del sollozo es un tipo particular de síncope neuralmente mediado, en el que el desencadenante frecuentemente es la intolerancia a la frustración, miedo, enojo o dolor, en especial el ocasionado por golpes producto de caídas. Hay dos formas de presentación: la cianótica y la pálida6. En la variedad cianótica el cuadro clínico es corto con cianosis generalizada y recuperación inmediata. La forma pálida, que se observa en aproximadamente 6% de los casos, ocurre en forma cardioinhibitoria severa con asistolia (generalmente mayor de 2 segundos) acompañada de palidez generalizada, flacidez y crisis convulsiva con hipertonía de las extremidades. Los eventos son frecuentes entre 1 y 5 años de edad; son raros antes de los 6 meses y después de los 5 años.
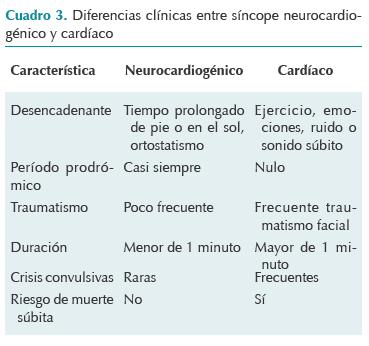
El tipo cardíaco, a diferencia del vasovagal, por lo general no tiene un período prodrómico y el desencadenante varía dependiendo de la causa. Las bradiarritmias, como la disfunción del nodo sinusal y el bloqueo atrioventricular, pueden ocurrir tanto durante el ejercicio como en decúbito supino. El síncope causado por taquiarritmias se inicia, generalmente, con palpitaciones en forma súbita y suele ocurrir durante el ejercicio, acompañado de secreción alta de catecolaminas. En el antecedente de muerte súbita en la familia deben descartarse las enfermedades de los canales iónicos (síndrome de QT largo congénito, síndrome de Brugada, síndrome de QT corto), miocardiopatías (hipertrófica, displasia arritmogénica del ventrículo derecho) y colagenopatías (síndrome de Marfan), principalmente. En el QT largo congénito el desencadenante puede ser la percepción de un ruido intenso, la alarma de un reloj o, especialmente, durante la natación (Figura 1). En las bradiarritmias con asistolia es frecuente observar crisis convulsivas con relajación de esfínteres (síndrome de Stokes-Adams).7
]]>
En la intolerancia ortostática los desencadenantes primordiales son el cambio de posición y el tiempo prolongado en posición vertical. La disfunción autonómica puede ser primaria o secundaria. La forma primaria frecuentemente es idiopática. Cuando es secundaria puede deberse a diabetes mellitus, lesión de médula espinal, inmunopatías, uso de fármacos diuréticos, vasodilatadores, antidepresivos o la repercusión por hipovolemia: deshidratación, hemorragia, diarrea.
En el caso particular de la taquicardia postural ortostática el mecanismo inicial incluye intolerancia ortostática con incremento exagerado de la frecuencia cardíaca, a menudo con fatiga crónica y palpitaciones. Los síntomas son el reflejo de una excesiva actividad simpática que incluye diaforesis, temblores de extremidades y dolor precordial, así como de hipoperfusión cerebral como debilidad, confusión mental, visión borrosa y mareo. En esta forma de presentación el síncope es menos frecuente (menor a 30%); sin embargo, la repercusión clínica es importante y es causa de bajo rendimiento escolar; inclusive puede confundirse con depresión o trastorno por déficit de atención.8
Todo paciente con pérdida transitoria de la conciencia debe evaluarse y, tomando en cuenta las características clínicas y el examen físico detallados, incluir toma de la presión arterial de pie y en decúbito supino, electrocardiograma de 12 derivaciones sea o no un caso de síncope. Si no lo parece, el siguiente paso es realizar pruebas diagnósticas específicas y solicitar interconsulta con el especialista (Figura 2).
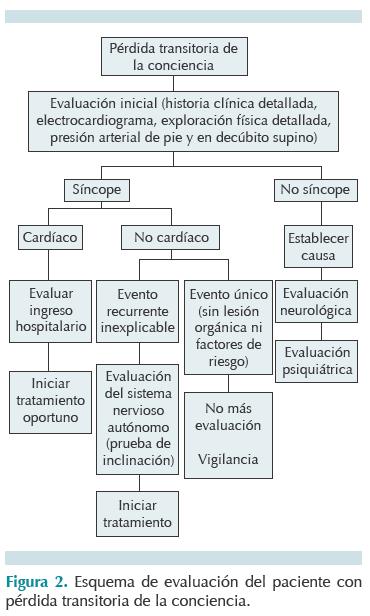
La evaluación del niño que ha presentado síncope debe enfocarse en evaluar el sistema cardiovascular a fin de descartar el origen cardíaco. La causa más frecuente de síncope cardíaco son las arritmias cardíacas; por lo tanto, todo paciente con síncope debe tomarse al menos un electrocardiograma de 12 derivaciones. Si la historia clínica detallada orienta a un padecimiento cardiovascular se debe completar la evaluación, a corto plazo, con un ecocardiograma transtorácico, un monitoreo electrocardiográfico (Holter) de 24 horas y prueba de esfuerzo, según sea el caso. Si la evaluación inicial orienta hacia una miocardiopatía está indicada la resonancia magnética cardíaca. El síncope por isquemia miocárdica o infarto agudo de miocardio es muy raro en la edad pediátrica; sin embargo, si el niño tiene antecedente de enfermedad de Kawasaki, hipercolesterolemia familiar o coronaria anómala, debe realizarse la evaluación de las arterias coronarias con tomografía o angiografía. En ocasiones es difícil diferenciar entre síncope cardíaco y síncope neurocardiogénico. Una diferencia primordial es la ausencia de período prodrómico en el primero y el tipo de desencadenante característico en el segundo. En el Cuadro 3 se comparan las características clínicas de ambos tipos.
Después de una evaluación cardiovascular inicial alguna de las siguientes características requiere hospitalización o atención inmediata:
]]>1. Cardiomiopatía o cardiopatía congénita con fracción de eyección del VI menor de 35%.
2. Insuficiencia cardíaca.
3. Episodios de taquicardia ventricular.
4. Síndrome de Wolff-Parkinson-White.
5. Estenosis aórtica acentuada.
6. Disección aórtica
7. Estenosis pulmonar acentuada.
8. Hipertensión arterial pulmonar severa.
9. Síndrome de QT largo.
]]> 10. Síndrome de Brugada.11. Historia familiar de muerte súbita.
12. Tumoración intracardíaca (mixoma).
13. Disfunción del nodo sinusal con pausas mayores de 3 segundos.
14. Bloqueo atrioventricular de tercer grado.
Una vez descartado el origen cardíaco, si no se descubre una causa clara del síncope el siguiente paso es la evaluación del sistema nervioso autónomo.
EVALUACIÓN DEL SISTEMA NERVIOSO AUTÓNOMO
La evaluación del sistema nervioso autónomo está indicada en el síncope recurrente inexplicable o único donde el niño ha presentado daño físico significativo o riesgo alto de sufrirlo. La prueba de la mesa inclinada fue utilizada por primera vez (para la evaluación del sistema nervioso autónomo) en 1986 por Kenny y sus colaboradores. Su uso en niños se generalizó en la década de los noventa del siglo pasado.9 Los protocolos son diversos pero la metodología más aceptada es iniciar con entre 5 y 10 minutos en reposo (en decúbito supino) y posteriormente inclinar a 70 grados para una etapa inicial de 20 minutos; si no ocurre síncope se realiza una segunda etapa con reto farmacológico: nitroglicerina, isoproterenol o nitrato de isosorbida. De acuerdo con la respuesta hemodinámica en esta prueba se clasifican los diversos tipos de síncope. El síncope neurocardiogénico, de acuerdo con dicha respuesta, puede ser cardioinhibitorio si la frecuencia cardíaca al momento del síncope es predominantemente bradicardia o asistolia. El vasodepresor se caracteriza por la caída significativa de la presión arterial sin bradicardia importante al momento del síncope. La respuesta mixta tiene ambas características, es decir bradicardia e hipotensión al momento del evento.
En la intolerancia ortostática se observa una caída de la presión arterial sistólica mayor de 20 mmHg y de 10 mmHg de la diastólica en respuesta inmediata al cambio de posición durante los primeros 3 minutos de la prueba. En la taquicardia postural ortostática la frecuencia cardíaca basal en posición supina se eleva en más de 30 latidos por minuto en los primeros 10 minutos de la inclinación sin cambios significativos en la presión arterial.
]]> El término disautonomía puede aplicarse a aquellos pacientes cuya respuesta hemodinámica no encaja en las descripciones anteriores, sin presentar síncope; sin embargo, con reproducción de síntomas que corresponden a las características clínicas del paciente. Sensibilidad y especificidad de esta prueba son 70 y 90%, respectivamente9. El punto de mayor valor diagnóstico es la reproducción del cuadro clínico del paciente durante la prueba.
TRATAMIENTO
El tratamiento depende de las causas del síncope. Cuando se trata de un episodio de síncope único, con valoración cardiovascular negativa y sin factores de riesgo, no se recomienda más evaluación y la conducta terapéutica es mantener una vigilancia periódica y orientación médica para prevenir nuevos episodios.
En el caso del síncope neuralmente mediado el tratamiento más importante está enfocado a la prevención del síncope para evitar morbilidad y mortalidad por accidentes, mejorar la calidad de vida del individuo y educarlo (tanto a él como a sus padres) sobre la naturaleza del padecimiento con el fin de lograr un mejor apego al tratamiento.
Las medidas generales como el incremento en la ingesta de agua y sal son la piedra angular del tratamiento en todas las edades. El ejercicio aeróbico no exhaustivo mejora el retorno venoso. Los ejercicios de inclinación y contrapresión isométrica generan una descarga simpática con incremento de las resistencias periféricas. Así mismo, se recomienda evitar los desencadenantes más frecuentes como el tiempo prolongado de pie o en el sol, los lugares concurridos, el ejercicio exhaustivo, cambios bruscos de posición, ingesta de alcohol y estimulantes como el café y los refrescos de cola, entre otros. El estrés y las emociones intensas son algunos de los desencadenantes más importantes, por lo que en caso de individuos con sospecha de trastornos psiquiátricos se requiere de evaluación paidopsiquiátrica.
El uso de fármacos para el tratamiento del síncope es controvertido puesto que, debido a un conocimiento incompleto de la fisiopatología, los resultados son muy variables. Los fármacos más usados son los betabloqueadores que disminuyen el efecto de la adrenalina circulante, esto ocasiona un efecto inotrópico negativo que previene la estimulación de las fibras C. Entre los más usados están metoprolol, propranolol, pindolol, bisoprolol, nadolol y atenolol. En los adolescentes se recomiendan los fármacos con vida media más prolongada para facilitar el apego al tratamiento, preferiblemente una dosis única diaria.
Los inhibidores de la recaptación de serotonina modulan los reflejos vagales a nivel central. Los más usados en niños son la paroxetina y la fluoxetina. Esta variedad de tratamiento, sola o en combinación con betabloqueadores, ha mostrado resultados favorables en pacientes con taquicardia postural ortostática.
La fluorhidrocortisona, por su efecto mineral-corticoide, aumenta el volumen sanguíneo y produce una respuesta favorable en los casos con resistencias vasculares bajas como en la intolerancia ortostática y en la taquicardia postural ortostática.
En estudios recientes el midodrine, medicamento agonista alfaadrenérgico (vasoconstrictor), mostró utilidad para la prevención y tratamiento de la taquicardia postural ortostática y algunas variedades de síncope neurocardiogénico.10,11 Sin embargo, su alto costo, poca disponibilidad y efectos secundarios lo hacen poco práctico para su uso regular.
]]> La disopiramida (medicamento antiarrítmico) por su efecto anticolinérgico se ha utilizado solo y en combinación con otros fármacos como la fluoxetina en el tratamiento de algunos casos de síncope neurocardiogénico con respuesta favorable. El uso prolongado de este fármaco requiere vigilancia estrecha ya que puede prolongar el intervalo QT. Los efectos secundarios anticolinérgicos no favorecen el apego al tratamiento.En los casos de síncope neurocardiogénico con respuesta cardioinhibitoria severa (Figura 3) y asistolia de más de 3 segundos hay menos opciones, ya que el uso de fármacos habituales como los betabloqueadores no muestra mucho beneficio y pueden tener efectos secundarios inconvenientes como la bradicardia. El uso de marcapaso está indicado sólo cuando el síncope es muy frecuente y el riesgo de morbilidad y mortalidad es alto. El marcapaso es útil sólo para reducir la frecuencia de los eventos. Recientemente la ablación endocárdica (cardio-neuroablación) de los tres centros parasimpáticos intracardíacos ha dado resultados favorables para disminuir los eventos e inclusive en algunos casos logra suprimirlos por completo. Esta nueva técnica de uso limitado en edad pediátrica requiere de mayor tiempo de investigación y seguimiento a largo plazo para mostrar su beneficio real.12 En los casos de control difícil puede utilizarse combinación de fármacos pero deben tenerse en mente los efectos secundarios de cada uno y sus posibles interacciones.

El tratamiento específico del síncope cardíaco depende de la causa y debe ser inmediato. Debido a la frecuencia elevada de arritmias como causas del síncope el tratamiento está enfocado a la supresión de las mismas. Para las bradiarritmias el tratamiento de elección es el marcapaso. En las taquiarritmias el tratamiento actual son los antiarrítmicos y la ablación endocárdica. La ablación es el mejor tratamiento para algunas taquiarritmias como el síndrome de Woff-Parkinson-White y la reentrada intranodal. En el QT largo congénito el tratamiento inicial es con betabloqueadores y, en los casos en que no haya respuesta, el desfibrilador automático implantable o el marcapaso. En los síndromes de Brugada y de QT corto el tratamiento es el desfibrilador automático implantable. En pacientes con obstrucciones de las vías cardíacas de salida se requiere, en ocasiones, tratamiento intervencionista o cirugía. En las miocardiopatías las opciones terapéuticas son reducidas y la mayoría está enfocada sólo en la paliación. En las colagenopatías como el síndrome de Marfan la complicación principal es la disección aórtica o el prolapso mitral severo; para ambas está indicada la reparación quirúrgica.
El pronóstico del síncope neurocardiogénico es excelente en la mayoría de los casos. En el síncope cardíaco la mortalidad es hasta de 30% y el pronóstico depende de la causa subyacente. En las arritmias resueltas por marcapaso y ablación endocárdica el pronóstico es excelente. Por su naturaleza, el pronóstico de los pacientes con miocardiopatías es sombrío con mortalidad alta a mediano plazo.
CONCLUSIONES
La historia clínica detallada y la evaluación cardiovascular oportuna son las dos herramientas más importantes para el clínico al momento de evaluar un paciente con un episodio de pérdida transitoria de la conciencia. El diagnóstico inicial de síncope obliga a descartar una etiología cardiovascular. Si la causa no es cardíaca debe evaluarse el sistema nervioso autónomo. El síncope neurocardiogénico es la forma más frecuente en la edad pediátrica; por lo tanto, el pronóstico de estos pacientes en general es muy bueno.
]]> REFERENCIAS
1. Moya A. Guía de práctica clínica para el diagnóstico y manejo del síncope (versión 2009). Rev Esp Cardiol 2009;62(12):1466.e1-e52. [ Links ]
2. Chen-Scarabelli C. Scarabelli T. Neurocardiogenic Syncope. BMJ 2004;329:336-41. [ Links ]
3. Moya A, Sutton R. Guidelines for the diagnosis and management of syncope (version 2009). European Heart Journal 2009;30:2631-2671. [ Links ]
4. González-Hermosillo JA. El manejo del Síncope: Diagnóstico y tratamiento. Guías de Práctica Médica en Arritmias Cardíacas. SOMEEC 2007-2009;70-92. [ Links ]
5. Driscoll DJ, Jacobsen SJ, et al. Syncope in Childen and Adolescents. J Am Coll Cardiol 1997;29:1039-45. [ Links ]
6. Taksande A, Vilhekar K.Breath. Holding Spells in Children. JMGIMS 2008;13:45-48. [ Links ]
7. Michaelsson M, Riesenfeld T, Jonzon A. Natural History of Congenital Complete Atrioventricular Block. PACE 1997:20;2098-2101. [ Links ]
8. Stewart JM. Autonomic Nervous System Dysfunction in Adolescents with Postural Orthostatic Tachycardia Syndrome and Chronic Fatigue Syndrome Is Characterized by Attenuated Vagal Baroreflex and Potentiated Sympathetic Vasomotion. Pediatric Research 2000;48:218-226. [ Links ]
9. Seifer CM, Kenny RA. Head-up tilt testing in children. European Heart Journal 2001;22:1968-1971. [ Links ]
10. Qjngyou Z, Junbao D, Chaoshu T. The efficacy of midodrine hydrochloride in the treatment of children with vasovagal syncope. J Peds 2009;149:777-780. [ Links ]
11. Chen L, Wang L, Sun J. Midodrine Hydrochloride Is Effective in the Treatment of Children With Postural Orthostatic Tachycardia Syndrome. Circ J 2011;75:927-931. [ Links ]
12. Pachon M JC, Pachon M EI. Catheter ablation of severe neurally meditated reflex (neurocardiogenic or vasovagal) syncope: cardioneuroablation long-term results. Europace 2011;13:1231-1242. [ Links ]
Nota
Este artículo debe citarse como
Rivera-Rodríguez L. El niño con síncope. Acta Pediatr Mex 2015;36:352-360.
]]>