
El sistema de salud en México ha transitado por varias reformas significativas, la más reciente de ellas con la creación del Sistema de Protección Social en Salud (SPSS), conocido en su parte operativa como Seguro Popular. De los años ochenta a la fecha, los cambios sustantivos al Sistema Nacional de Salud (SNS) han permitido avanzar hacia el ideal de protección de la salud para la población mexicana, y por lo tanto nos acercan a cumplir con el mandato constitucional que la consagra como un derecho fundamental.
Estas décadas, sin embargo, han sido también de fuertes cambios demográficos y epidemiológicos que han afectado la salud de los mexicanos y que implican ajustes al sistema que lo fortalezcan y le permitan reaccionar con dinamismo ante los nuevos escenarios, en los que, sin haber solucionado completamente las llamadas enfermedades del rezago, tenemos que enfrentar el signo de los tiempos actuales: las enfermedades cronicodegenerativas y los problemas emergentes como la violencia.
El Sector Salud requiere una transformación que le permita generar mejor y más salud con los recursos actualmente disponibles, al mismo tiempo que mejore su respuesta hacia los individuos y las colectividades para mejorar de manera sustancial la equidad y la calidad con la que se prestan los servicios.
También en estos años, el SNS se ha visto acompañado de diversos actores que, desde la academia y la sociedad civil, han hecho aportaciones importantes a partir de la evidencia que se han reflejado en el diseño de los modelos de atención y operación con los que contamos. Uno de estos organismos es, sin duda, la Fundación Mexicana para la Salud (Funsalud), que hoy, de cara a una nueva etapa en los ámbitos de decisión, lanza una propuesta que busca innovar para lograr la universalidad de los servicios de salud, mejorando al mismo tiempo la eficiencia, la calidad y la equidad dentro de los diferentes componentes del sistema.
La propuesta de Funsalud se sustenta en la separación de funciones del sistema de salud y plantea fortalecer la rectoría de la Secretaría de Salud, así como contar con un fondo único, basado en impuestos, para financiar su operación. Aborda, además, la función de articulación entre el financiamiento y la prestación de servicios, esta última otorgada a través de redes de atención escalonadas que incluyen a las instituciones públicas y privadas. Igualmente hace efectivo el derecho de elección del ciudadano para elegir al mejor prestador de servicios.
La publicación de este número especial con la propuesta de Funsalud obedece a la necesidad de convocar a su análisis y al intercambio de ideas entre especialistas de diversas disciplinas sobre el tema de la universalidad en los servicios. Salud Pública de México desea recoger en sus próximos números esta discusión, que tiene el potencial de contribuir al fortalecimiento del modelo que se adopte en los siguientes años para garantizar la salud de los mexicanos.
Dr. Mauricio Hernández Ávila
Director General ]]>
Instituto Nacional de Salud Pública
Desde su creación en 1985, la Fundación Mexicana para la Salud, AC (Funsalud), ha contribuido en los procesos de reforma del Sistema Nacional de Salud mexicano a través de la discusión, análisis, formulación, diseño y evaluación de políticas, estrategias y programas de salud.
Las propuestas de Funsalud han encontrado eco y han sido consideradas por varios titulares del Ejecutivo Federal, incluyendo el análisis e investigaciones de apoyo para la conceptualización que llevó a la reforma de la Ley General de Salud, y al establecimiento, en 2004, del Sistema de Protección Social en Salud y su brazo operativo, el Seguro Popular de Salud.
En consistencia con esta trayectoria, Funsalud presenta una nueva propuesta de reforma que constituye un próximo paso ineludible para el Estado Mexicano: la Universalidad de los servicios de salud; una realidad posible que requiere visión, compromiso y voluntad política.
Al igual que otras naciones, México atraviesa por transformaciones y cambios profundos en su estructura, lo cual plantea desafíos financieros, sanitarios, políticos e institucionales mayúsculos. De consecuencias profundas e impactos actuales y mediatos, la transición demográfica y su correlato en el perfil epidemiológico de los mexicanos incide en el notable incremento de las enfermedades crónicas degenerativas.
El camino hacia la universalidad de los servicios de salud está trazado. En los últimos 30 años, el país ha avanzado en la construcción de una política de Estado en materia de salud, que ha ido acompañando algunas transformaciones de gran escala, como las transiciones demográfica y epidemiológica. No obstante los logros alcanzados, la situación actual y futura del país exige la puesta en marcha de una nueva serie de reformas sociales. Entre éstas, el componente de mayor prioridad es la consolidación del Sistema Nacional de Salud.
La propuesta de Funsalud se orienta al cabal cumplimiento del artículo primero de la Constitución Política de los Estados Unidos Mexicanos, que establece la obligación del Estado de promover, respetar, proteger y garantizar los derechos humanos, de conformidad con los principios de universalidad, interdependencia, indivisibilidad y progresividad, y responde a los principios establecidos en tratados internacionales sobre derechos humanos de los que el Estado Mexicano forma parte.
Asimismo, permite hacer efectivo el derecho a la protección de la salud para todas las personas sin distinción alguna, establecido en el artículo cuarto constitucional, en el que se señala también la atribución de la Ley General de Salud para definir las bases y modalidades para el acceso a los servicios de salud.
]]> El esquema de Universalidad de los servicios de salud que propone la Fundación comparte la filosofía de construir un sistema de seguridad social universal, propuesta por el titular de la Administración Pública Federal, y se inscribe en uno de los cuatro elementos fundamentales para alcanzar dicho objetivo.La propuesta de Funsalud es operativamente viable, tecnológicamente factible y socialmente responsable. La salud de los mexicanos es una prioridad. La universalidad de la atención a la salud es un requisito sine qua non para alcanzar el desarrollo humano. Las condiciones actuales del país reclaman decisiones mayores. A tales exigencias, precisamente, trata de responder esta nueva propuesta de Funsalud.
Arq. José A. Santos Asséo
Presidente del Consejo Directivo de Funsalud
Universalidad de los servicios de salud en México
Universal Coverage of Health Services in Mexico
]]> Grupo de trabajo de la Fundación Mexicana para la Salud*
* Grupo de trabajo conducido por Mercedes Juan(1) e integrado por Alba Moguel Ancheita,(1) Cuauhtémoc Valdés Olmedo,(1) Eduardo González Pier,(2) Gabriel Martínez González,(3) Mariana Barraza Llorens,(2) Nelly Aguilera Aburto,(3) Silvia Trejo Rayón,(1) Guillermo Soberón Acevedo,(1) Julio Frenk Mora,(4) Ignacio Ibarra Espinosa,(5) Gabriel Manuell Lee,(5) Roberto Tapia Conyer,(6) Pablo Kuri Morales,(5) Carlos Noriega Curtis,(7) Fernando Cano Valle,(8) Patricia Uribe Zúñiga(1)
1) Fundación Mexicana para la Salud. México
2) Instituto Mexicano del Seguro Social. México
3) Centro Interamericano de Estudios de Seguridad Social. México
4) Escuela de Salud Pública de Harvard. EU
5) Secretaría de Salud. México
6) Instituto Carlos Slim de la Salud. México
]]> 7) Grupo de Economistas y Asociados, SC. México8) Universidad Nacional Autónoma de México. México
Resumen
Las reformas llevadas a cabo en años recientes al sistema de salud en México han reducido las inequidades en la atención a la salud de la población, pero han sido insuficientes para resolver todos los problemas del Sistema Nacional de Salud (SNS). Para que el derecho a la protección de la salud consagrado en la Constitución sea una realidad para todos los ciudadanos, México se encuentra ante la necesidad de garantizar el acceso universal y efectivo a los servicios de salud. En este trabajo se delinea una reforma de largo alcance para la consolidación de un sistema de salud, afín con estándares internacionales, que establezca las condiciones estructurales para reducir las desigualdades en cobertura. Esta reforma se plantea a partir de un "pluralismo estructurado" para evitar tanto el monopolio ejercido desde el sector público como la atomización en el sector privado, y no caer en los extremos de procedimientos autoritarios o ausencia de regulación. Esto implica sustituir la actual integración vertical con segregación de grupos sociales, por una organización horizontal con separación de funciones. Implica, asimismo, reformas de tipo jurídico y fiscal, fortalecimiento del SNS, reorganización de las instituciones de salud y formulación de los instrumentos normativos, técnicos y financieros que hagan operativo el esquema propuesto para hacer plenamente efectivo el derecho humano a la salud de los mexicanos.
Palabras clave: sistemas de salud; cobertura universal; equidad; México.
Abstract
The reforms made in recent years to the Mexican Health System have reduced inequities in the health care of the population, but have been insufficient to solve all the problems of the MHS. In order to make the right to health protection established in the Constitution a reality for every citizen, Mexico must warrant effective universal access to health services. This paper outlines a long-term reform for the consolidation of a health system that is akin to international standards and which may establish the structural conditions to reduce coverage inequity. This reform is based on a "structured pluralism" intended to avoid both a monopoly exercised within the public sector and fragmentation in the private sector, and to prevent falling into the extremes of authoritarian procedures or an absence of regulation. This involves the replacement of the present vertical integration and segregation of social groups by a horizontal organization with separation of duties. This also entails legal and fiscal reforms, the reinforcement of the MHS, the reorganization of health institutions, and the formulation of regulatory, technical and financial instruments to operationalize the proposed scheme with the objective of rendering the human right to health fully effective for the Mexican people.
Key words: health systems; universal coverage; equity; México.
]]> Desde 1989, la Fundación Mexicana para la Salud (Funsalud) ha brindado su concurso a la formulación, seguimiento y valoración de políticas y programas de salud, manteniendo siempre una visión crítica, propositiva e independiente de las autoridades del sector salud. Esas reflexiones han sido, en buena parte, consideradas por el Ejecutivo Federal en turno en la formulación de planes de desarrollo y en los programas nacionales de salud.
México ha perfilado políticas de salud que muestran avance y continuidad en su formulación y ejecución y que tienen su reflejo más reciente en el establecimiento del Sistema de Protección Social en Salud.
Con el fin de adaptar el Sistema Nacional de Salud mexicano (SNS) a la nueva realidad demográfica, epidemiológica y política del país, Funsalud estima de gran importancia avanzar hacia el objetivo de diseñar e implantar una política pública de Estado que permita: i) consolidar, en una visión de largo plazo, el trabajo de varias generaciones de profesionales e instituciones de la salud; ii) tener como ejes centrales la conformación de un sistema de salud universal y unificado, así como el fortalecimiento de la rectoría del Sistema Nacional de Salud, y iii) adoptar un enfoque de las acciones de salud con base en los derechos humanos.
El Artículo 4° constitucional reconoce el derecho de todos los mexicanos a la protección de la salud, y más recientemente la Constitución obliga a cumplimentar el ejercicio progresivo de los derechos humanos, entre los cuales la salud es uno de los fundamentales. Sin embargo, la fragmentación del sistema de salud no ha permitido el ejercicio universal e igualitario de este derecho. No obstante el éxito de algunos programas de salud pública, persisten brechas en las condiciones de salud de la población.
México es un mosaico de enormes contrastes y desigualdades sociales. En el campo de la salud, las transiciones demográfica, epidemiológica, económica y social han profundizado las diferencias entre los grupos que compone el entramado social: rural/urbano, pobres y no pobres, géneros, indígenas, grupos de edad, entre otros. De esta forma, es fácil encontrar casos de avances impresionantes y simultáneamente situaciones de rezago inaceptable.
Las nuevas propuestas para consolidar el avance del sistema de salud deben centrarse en continuar con el desarrollo efectivo del derecho constitucional a la protección de la salud para todos los habitantes del país, de manera uniforme y universal pero, para alcanzar el más alto nivel de bienestar como lo promueve la Organización Mundial de la Salud, se requiere de importantes ajustes conceptuales. El derecho a la salud obliga a los Estados a generar condiciones en las cuales todos puedan vivir lo más saludablemente posible y esas condiciones comprenden la disponibilidad garantizada de servicios de salud, condiciones de trabajo saludables y seguras, vivienda adecuada y alimentos nutritivos.
La construcción de un sistema que se enfoque en los derechos humanos exige una mayor precisión jurídica del concepto de protección de la salud y sus alcances en términos de las obligaciones y responsabilidades, bajo un contexto unificado y sin segmentación en los prestadores, para los tres órdenes de gobierno y la sociedad en su conjunto.
Avanzar en la dirección propuesta requiere una visión integral de los procedimientos y una adecuada coordinación de la participación plural de los actores involucrados. La coordinación e impulso al desarrollo de los temas converge con la misión de Funsalud, que le ha llevado a desempeñar un papel durante más de 27 años en el desarrollo y consolidación de propuestas de políticas de salud pública en nuestro país.
Su contribución más importante en el tema de la reforma del sector salud han sido las aportaciones que la Fundación ha hecho para definir y evaluar opciones para lograr que el sistema de salud de México respondiera mejor a las necesidades de la población, aplicando estrategias que promovieran la equidad, la calidad y la eficiencia en los servicios; estudios y propuestas que fueron recogidos por el Gobierno Federal en la formulación del Plan Nacional de Desarrollo 2001-2006 y del Programa Nacional de Salud, que llevaron a la conformación del Sistema de Protección Social en Salud y, en particular, a su brazo operativo: el Seguro Popular de Salud.
El trabajo llevado a cabo por la Fundación ha contribuido al mejor conocimiento de los procesos desarrollados por el sistema de salud. Muchos de los resultados alcanzados permiten ahora una nueva reflexión con base en la problemática actual de salud y en los logros alcanzados para seguir en el avance hacia un México más saludable y contribuir a alcanzar la universalidad de los servicios de salud.
]]> Las condiciones de salud actuales y en el mediano plazo, derivadas de la transición demográfica y epidemiológica, así como del comportamiento de los determinantes sociales, obligan a replantear la necesidad de llevar a cabo una nueva reforma del Sistema Nacional de Salud. Esta reforma estaría encaminada a establecer mejores condiciones de las instituciones de salud para responder a la demanda y avanzar en la universalidad de los servicios de salud, en el marco de una estrategia nacional de desarrollo para el sexenio, que reafirme el carácter estratégico de la salud como un componente esencial del desarrollo, tome como referencia las necesidades de salud de la población, fortalezca el financiamiento de la salud, centre la reforma en la separación de funciones del sistema, fortalezca las acciones de salud pública y la atención de la salud de la persona, y ponga énfasis en la incidencia de los determinantes sociales de la salud.La propuesta de reforma del Sistema Nacional de Salud que presenta Funsalud converge con el planteamiento de un Sistema de Seguridad Social Universal, y se inscribe en uno de sus cuatro elementos fundamentales: acceso efectivo a los servicios de salud, pensión para la vejez, seguro de desempleo y seguro de riesgos de trabajo.1 Esta propuesta para la universalidad de los servicios de salud no es una sugerencia diferente ni alternativa de este planteamiento, sino que se inserta en él como uno de sus componentes, con la recomendación de iniciar esta reforma integral con las modificaciones al SNS para garantizar el derecho a la protección de la salud.
Funsalud considera que la reforma al SNS para la universalidad de los servicios de salud puede llevarse a cabo como el componente inicial de la seguridad social universal, por varias razones: en primer lugar, por los mandatos constitucionales del derecho fundamental de protección a la salud y para la atención de las enfermedades y accidentes de trabajo por parte de los patrones, que es necesario hacer efectivo bajo el principio de equidad y en el horizonte de los derechos humanos.
En segundo lugar, por la imperiosa necesidad de hacer más eficiente el financiamiento y las condiciones de operación de las instituciones de salud para otorgar una prestación de los servicios de salud de manera integrada y uniforme, y construir un sistema de atención primaria a la salud que sea anticipatorio y resolutivo. Con ello, el sistema podrá responder a la demanda urgente de servicios especializados y de mayor tecnología que ya presenta el panorama epidemiológico actual y que se verá mayormente presionado por el incremento de las enfermedades crónicodegenerativas.
En tercer lugar, las condiciones de los servicios públicos de salud tras el avance de la protección social en salud son propicias para su integración y consolidación, ya que existe un avance considerable de homologación de muchas de sus acciones, lo que aumenta su factibilidad. En cuarto lugar, la salud es un bien público que está convalidado por la población en general, las instituciones y los actores políticos, por lo que su universalidad cuenta de antemano con un mayor potencial de aceptación y viabilidad.
Finalmente, una de las razones más importantes por las que se propone iniciar con la reforma de salud para la universalidad es el papel que la salud tiene como un elemento de impulso al desarrollo, a través de elevar la productividad y calidad del capital humano.
El presente documento tiene como propósito presentar los elementos de la propuesta de política pública para la formulación de una nueva reforma del Sistema Nacional de Salud que contribuya a hacer más eficiente la entrega de servicios de salud pero, sobre todo, que permita el acceso efectivo a servicios de salud preventivos, curativos, de rehabilitación y paliativos, para todos los mexicanos en igualdad de circunstancias, independientemente de su condición laboral o su estatus social.
En la primera sección se presentan los antecedentes de las reformas al Sistema Nacional de Salud que han definido el rumbo de las instituciones públicas de salud en nuestro país y de las funciones que realizan, así como los avances que en términos de integración funcional se han impulsado desde la Secretaría de Salud, con el propósito de disminuir la segmentación del sistema.
En el siguiente apartado se hace un diagnóstico en términos de las transiciones demográfica y epidemiológica de nuestro país, así como de las condiciones de salud, en un análisis comparativo con los países de la Organización para la Cooperación y el Desarrollo Económicos (OCDE), referente obligado de acuerdo con nuestra pertenencia a dicha organización y como un reflejo del grado de desarrollo alcanzado. Asimismo, se hace un análisis de las condiciones del Sistema Nacional de Salud y su factibilidad presente y futura para atender los retos de salud de manera universal, con eficiencia y efectividad y con servicios de atención a la salud de calidad.
Muchos de los conceptos que han sido desarrollados por Funsalud desde hace muchos años continúan vigentes y algunos han sido utilizados en las reformas de los sistemas de salud de otros países, por lo que se incluye una sección sobre el marco conceptual del Sistema de Salud y sus funciones que permitirá facilitar la comprensión de la formulación de propuesta de organización del sistema; asimismo, en este mismo apartado se expone el marco actual que señala la Organización Mundial de la Salud (OMS) para definir la cobertura universal de servicios de salud y que permite medir los avances en su consecución.
]]> En la segunda parte del documento se presentan las líneas generales de la propuesta de política pública para una nueva reforma del Sistema Nacional de Salud. En ella se describen las características de la separación de funciones propuesta, así como la descripción pormenorizada de cada una de las funciones del Sistema, donde destacan la institución o instituciones responsables de cada función y las condiciones para su operación. Asimismo, se presenta un análisis general de la agenda legislativa que se requiere aplicar para la reformulación de la nueva organización del Sistema.Finalmente, se presentan algunas consideraciones en un escenario de factibilidad para la posible instrumentación de las propuestas en la Administración Pública Federal 2013-2018.
Antecedentes y reformas del Sistema Nacional de Salud
Razones históricas y sociales han determinado la forma en que se aplican los recursos para la salud a distintos grupos poblacionales dependiendo de la naturaleza jurídica del estatus laboral de los usuarios. Se identifican tres momentos revolucionarios en la historia del sistema mexicano de salud: en primer lugar, los cambios que se dan en 1943 con la creación de la Secretaría de Salubridad y Asistencia, la creación del Instituto Mexicano del Seguro Social (IMSS) y el establecimiento de los primeros Institutos Nacionales de Salud. En segundo lugar, los cambios que se generaron entre 1983 y 1998 que permitieron, entre otras ventajas, la incorporación del derecho a la protección de la salud a la Constitución mexicana y la descentralización de los servicios de salud para la población no asegurada y, en tercer lugar, aquellos cambios que dan inicio a finales del siglo pasado y que culminan, en 2003, con la creación del Sistema de Protección Social en Salud y el Seguro Popular de Salud.2
En 1943 dio inicio la primera reforma sanitaria de nuestro país con la fundación del Instituto Mexicano del Seguro Social y la fusión de la Secretaría de Asistencia Pública con el Departamento de Salubridad para dar origen a la Secretaría de Salubridad y Asistencia. Posteriormente, en 1959, la fundación del Instituto de Seguridad y Servicios Sociales para los Trabajadores del Estado (ISSSTE) vendría a completar la estructura fundamental del SNS.
Los frutos de esta primera etapa de cambio se extendieron hasta los años setenta. Sin embargo, a finales de la década el modelo imperante orientado hacia la atención hospitalaria y la medicina de especialidad empezó a alcanzar sus límites. El costo de los servicios aumentó como resultado de la ampliación de la demanda y de la carga tecnológica de la atención. Las poblaciones pobres, sobre todo de las comunidades rurales, no contaban con un acceso regular a los servicios básicos de salud y muchos hogares se veían obligados a recurrir a los servicios privados, insuficientemente regulados y que, con frecuencia, ofrecían una atención de mala calidad. A esto habría que sumar el impacto de la transición demográfica que empezó a modificar el perfil de salud caracterizado por un predomino creciente de las enfermedades no transmisibles.
Estas condiciones impulsaron nuevos cambios en la organización del sistema de salud por lo que surgió una segunda reforma sanitaria. Esta etapa, denominada "cambio estructural de la salud",2 va de 1983 a 1988 y comprende una profunda renovación legislativa y una reforma administrativa y sustantiva que involucró, sobre todo, a las instituciones que ofrecían servicios a la población sin seguridad social.
La actualización legislativa inició con la inclusión del derecho a la protección de la salud en la Constitución Política de los Estados Unidos Mexicanos en 1983; continuó con la promulgación de la Ley General de Salud (LGS) en 1984 y de las leyes estatales de salud en los años subsiguientes, y culminó con el diseño y la publicación de más de 300 normas técnicas. Esta nueva estructura legal sirvió de base para el desarrollo de una reforma sustantiva y gerencial que incluyó cinco grandes estrategias: descentralización de los servicios de salud para la población no asegurada, sectorización institucional, modernización administrativa, coordinación intersectorial y participación comunitaria. Entre 1995 y 1998, culminó el proceso de descentralización de los servicios de salud para la población no asegurada, que se había interrumpido a fines de los años ochenta.
Con el inicio del Milenio se reconocieron problemas estructurales en el Sistema Nacional de Salud y en la forma en que se financia la atención médica para los no afiliados a la seguridad social, lo que repercutió en una proporción enorme de gastos de bolsillo que fueron identificados como gastos catastróficos ya que ponen en riesgo la capacidad económica de las familias al enfrentar eventos y enfermedades de alto costo.
]]> Se documentó la participación de estos gastos catastróficos en salud en el aumento de la pobreza en el país y se propuso una tercera reforma del Sistema de Salud para instaurar un sistema que diera la pauta para extender la cobertura médica pública explícita a la población no asegurada, bajo el esquema de la protección social en salud. Esta propuesta de política pública surgió en Funsalud como resultado de importantes estudios sobre economía y salud, y fue presentado a las autoridades de salud y al titular del ejecutivo en mayo de 2001.3 La propuesta fue impulsada por la Secretaría de Salud y encontró eco en el Congreso de la Unión, de manera que en la primavera de 2003, con el apoyo de prácticamente todos los partidos políticos, se aprobaron diversas reformas a la Ley General de Salud que dieron origen al Sistema de Protección Social en Salud y a su brazo operativo, el Seguro Popular en Salud.Con la reforma a la LGS se instaló el Consejo de Protección Social en Salud como órgano colegiado consultivo de las acciones del Sistema de Protección Social en Salud con la responsabilidad, entre otras, de emitir opinión sobre el financiamiento del sistema de protección social y proponer medidas para mejorar su funcionamiento. Cuenta con una Comisión Nacional responsable de normar e instrumentar el sistema a nivel federal y su brazo operativo, el Seguro Popular. La ejecución de las acciones en las entidades federativas y el Distrito Federal es responsabilidad de los Regímenes Estatales de Protección Social en Salud los cuales son coordinados técnicamente por la Secretaría de Salud y tienen a su cargo la administración de los recursos financieros, la afiliación de los beneficiarios y la gestión y prestación de los servicios de salud.4
El esquema de financiamiento del Seguro Popular incluye dos vertientes: el flujo de recursos para los servicios de salud a la comunidad, en el que están incluidas las acciones de salud pública, y el flujo de recursos para los servicios de salud a la persona, que incluyen la prestación de atención a determinados padecimientos señalados en un paquete de intervenciones (cuadro I).
El primero se realiza mediante el Fondo de Aportaciones para los Servicios de Salud de la Comunidad, cuyo monto es determinado anualmente por la Secretaría de Salud, y que se distribuye a las entidades federativas con base en la población total del estado y un factor de ajuste asociado con riesgos sanitarios. Permite el financiamiento de las campañas nacionales de salud, la vigilancia epidemiológica, la protección ambiental, la protección contra riesgos sanitarios y la atención a desastres, entre otros.
La lógica que subyace a la reforma es la división del financiamiento entre los bienes públicos de la salud y los servicios personales de salud.
Esta separación del financiamiento está diseñada para proteger las actividades de salud pública, que tienden a estar subfinanciadas en las reformas que se sustentan en subsidios a la demanda para los servicios personales de salud.5 Los bienes públicos de salud incluyen la función de rectoría (planeación estratégica, información, evaluación, investigación y desarrollo de recursos humanos), así como los servicios de salud comunitaria. A partir de la reforma de 2003, las funciones de rectoría se financian a través del presupuesto de la Secretaría de Salud y el nuevo Fondo de Aportaciones para los Servicios de Salud a la Comunidad se usa para financiar exclusivamente las actividades de salud pública proporcionadas en los niveles federal y estatal.
Para el caso del financiamiento de los servicios personales de salud, la base del aseguramiento debe permitir proteger a los pacientes contra la incertidumbre financiera asociada con la enfermedad. El Seguro Popular divide los servicios personales de salud en un paquete esencial de intervenciones de primer y segundo niveles, que se proporcionan en el contexto de la atención ambulatoria y en hospitales generales, y un paquete de intervenciones de alto costo de tercer nivel, financiadas a través del Fondo de Protección contra Gastos Catastróficos (FPGC). La prestación del paquete esencial de intervenciones se ha descentralizado al nivel estatal, ya que se trata de intervenciones que se asocian con eventos de salud de bajo riesgo y alta probabilidad. En contraste, las intervenciones de alto costo de tercer nivel requieren de un fondo que mancomune el riesgo al nivel nacional, así como de unidades regionales o nacionales que ofrezcan servicios de alta especialidad financiados por el FPGC.
El Seguro Popular ofrece protección financiera en materia de salud a los mexicanos que no cuentan con ningún tipo de seguro público de salud. Su estructura financiera se basa en una lógica tripartita de derechos y responsabilidades que es similar a la de las dos instituciones de seguridad social más importantes –IMSS e ISSSTE– (cuadro II).
Esta estructura garantiza solidaridad y corresponsabilidad entre los diferentes órdenes de gobierno y las familias. La estructura financiera tripartita del Seguro Popular incluye aportaciones de tres fuentes: el gobierno federal, un contribuyente corresponsable y el beneficiario:5
]]> a) Cuota social que el gobierno federal aporta por cada persona afiliada al Seguro Popular y que para 2012 es de 880.19 pesosb) Aportaciones solidarias que el gobierno federal y las entidades federativas aportan por persona beneficiaria y que para los estados equivale a la mitad de la cuota social. La aportación solidaria federal representa al menos 1.5 veces el monto de la cuota social y a su vez se distribuye entre las entidades federativas mediante una fórmula que considera el número de personas afiliadas, las necesidades de salud, el esfuerzo estatal y el desempeño.
c) Cuota familiar que los beneficiarios pagan en forma anual, anticipada y progresiva, determinada con base en las condiciones socioeconómicas de la familia ubicadas en un estrato de ingreso (deciles). En términos estrictamente jurídicos, las familias ubicadas en los cuatro deciles más bajos no cubren esta cuota y pertenecen al régimen no contributivo.
El primer componente, contribución social o cuota social, es una aportación fija por familia financiada totalmente por el gobierno federal con ajustes periódicos de acuerdo con la inflación. Se basa en el principio ético del derecho universal de acceso a los servicios de salud y por lo tanto es igual para todas las familias mexicanas. Esta contribución garantiza la distribución equitativa de los recursos federales y, en consecuencia, la solidaridad entre todos los grupos poblacionales dado que los fondos federales provienen de impuestos generales.
El segundo elemento es la contribución corresponsable que garantiza la solidaridad dentro de cada grupo poblacional y la redistribución entre estados. En el IMSS esta aportación proviene del patrón y en el ISSSTE del gobierno en su calidad de empleador. En el caso del Seguro Popular, dado que no hay empleador, la corresponsabilidad se establece entre los gobiernos federal y estatales para subsanar las enormes diferencias entre los niveles de desarrollo de los estados. La aportación solidaria federal es, en promedio, 1.5 veces la contribución social, pero se incrementa para los estados más pobres para alcanzar el equilibrio financiero. La aportación solidaria estatal es igual para todos los estados y asciende a la mitad de la contribución social federal. La fuente de financiamiento son los recursos provenientes de los ingresos estatales.
El tercer componente, la contribución familiar, es progresiva y redistribuye el ingreso familiar. En el caso del IMSS y el ISSSTE, la aportación del empleado se deduce de la nómina. En el Seguro Popular el monto de la aportación se basa en un subsidio escalonado con base en el principio de que ninguna familia debería tener que aportar una cantidad mayor a la proporción justa en función de su capacidad de pago.
Para promover la justicia financiera, la capacidad de pago se define en términos del ingreso disponible que, a su vez, se define como el gasto total del hogar menos el gasto en alimentos. Las familias de los cuatro deciles de ingresos más bajos no realizan aportaciones financieras, pero su afiliación está condicionada a su participación en actividades de promoción de la salud. Para los demás deciles de ingreso, la aportación de la familia es una proporción fija e igual del ingreso disponible, y el límite superior es 5%. Para cada decil del quinto al noveno se definió una aportación nominal, y se establecieron dos niveles de aportación para el décimo decil debido a la amplia variación en la parte superior de la distribución del ingreso.
Por su parte, los servicios de salud a la persona relacionados con padecimientos de mayor complejidad y que generan gastos catastróficos son financiados por el Fondo de Protección contra Gastos Catastróficos, que se considera de reserva, sin límites de anualidad presupuestal y que representa el 8% de la suma anual de la Cuota Social y de ambas Aportaciones Solidarias.6
Este esquema financiero incluye otros fondos etiquetados. El más grande de ellos es el FPGC, que equivale a 8% de la contribución social federal más las aportaciones solidarias federal y estatal. Un fondo financiado por 2% de la suma anual de la Cuota Social y las aportaciones solidarias, está dirigido a las inversiones en infraestructura en comunidades pobres. Un fondo de reserva que equivale a 1% de la suma mencionada, está diseñado para cubrir las fluctuaciones inesperadas de la demanda y los pagos temporalmente vencidos de la utilización interestatal de servicios. Estos tres fondos se administran a nivel federal, a través de un fideicomiso público, para garantizar la adecuada mancomunación de riesgos. El resto de las aportaciones se asigna a los estados para financiar el paquete esencial de servicios de salud. La totalidad de las contribuciones familiares permanece en el estado que las recolectó y se destinan para la adquisición de medicamentos y otros insumos para la salud, por disposición legal.
En el esquema se consideran los recursos estatales y federales respectivamente, que hoy en día se destinan para financiar servicios de salud a la persona. Ello implica un reordenamiento de recursos por persona o alineación presupuestal como es el caso de la parte correspondiente del Fondo de Aportaciones para los Servicios de Salud (FASSA del ramo 33), así como de otros recursos (provenientes del ramo 12) que financian la atención médica mediante programas especiales de combate a la pobreza, como es el caso del Programa de Desarrollo Humano Oportunidades, en su componente de salud.
]]> Esta alineación presupuestal permite identificar y contabilizar como parte del Sistema la multiplicidad de recursos federales que hoy en día se canalizan para financiar la atención médica del mismo grupo de población,6 con la finalidad de ir generando estabilidad y simplificación financiera de manera progresiva.Este modelo de financiamiento ha implicado un cambio importante en los incentivos para los gobiernos estatales y los prestadores de servicios. Ahora el financiamiento para los estados se basa en una fórmula y ésta, a su vez, está determinada en gran parte por el número de personas afiliadas al Seguro Popular y, por ende, por la demanda. En el pasado los presupuestos estatales de salud eran asignados por el gobierno federal y estaban determinados principalmente por la inercia histórica y el tamaño de la nómina del sector salud. Como consecuencia de la reforma, la "presupuestación burocrática", orientada a satisfacer la oferta de servicios y las peticiones de los prestadores de servicios, está siendo gradualmente reemplazada por lo que se ha denominado "presupuestación democrática", que garantiza que el dinero siga a la gente y financie la demanda.
La fórmula también incluyó un componente de desempeño y un componente de progresividad para compensar gradualmente las diferencias entre los estados. Los estados tienen el incentivo de afiliar a toda la población porque su presupuesto se basa en un pago anual por persona. La naturaleza voluntaria de la afiliación es un componente clave del proceso, ya que genera incentivos para equilibrar la calidad y la eficiencia: si los estados ofrecen una atención dispendiosa, el dinero recibido no será suficiente para satisfacer la demanda, pero si la calidad es baja las familias no se reafiliarán.
El aumento del financiamiento público también está cerrando la brecha en términos de las asignaciones per cápita entre la población sin seguridad social (incluidos los afiliados al Seguro Popular) y la población cubierta por la seguridad social. Las inequidades en la distribución de los recursos públicos entre los estados también se han reducido y la proporción de recursos públicos asignados a la inversión en infraestructura se incrementó.5
Uno de los resultados clave de la reforma de 2003 fue fortalecer la función rectora de la Secretaría de Salud a través de la generación de instrumentos para orientar los flujos financieros y vincular las asignaciones del lado de la oferta con los incentivos del lado de la demanda.7 Estos instrumentos incluyen reglas explícitas para las transferencias financieras del nivel federal al nivel estatal, el establecimiento de prioridades a través de un paquete de servicios esenciales y la certificación de la infraestructura de salud. Los incrementos presupuestales asociados con la reforma se manejan con estas herramientas para realinear los incentivos y, en consecuencia, corregir muchos de los desequilibrios financieros.
Se han alineado diversos proyectos y programas sustantivos e instrumentales para mejorar la cobertura, la equidad y la calidad de los servicios de salud como parte de la creación del Seguro Popular. Esto incluye la definición legal de los derechos y obligaciones de los pacientes y la introducción de mecanismos para la atención tanto de quejas como de sugerencias sobre cómo mejorar los servicios.
La reforma incluyó la obligación legal de incrementar la calidad de los servicios, para lo cual se creó la figura de la acreditación de la Secretaría de Salud como requisito indispensable para que los prestadores de servicios puedan participar en la entrega de servicios en el Seguro Popular, así como el fortalecimiento del proceso de certificación de la calidad de los establecimientos de salud por parte del Consejo de Salubridad General, además de una acreditación de la Secretaría de Salud como requisito indispensable para que los prestadores de servicios puedan participar en la entrega de servicios en el Seguro Popular. No obstante, aún falta mucho por hacer en este trascendente tema, que permita transitar entre la medición de la calidad y su aseguramiento, en beneficio de la seguridad del paciente.
Adicionalmente, se han diseñado e implantado indicadores para monitorear la calidad. Estos incluyen los tiempos de espera en hospitales y clínicas, así como indicadores sobre la distribución y surtimiento de medicamentos. Asimismo, en la mayoría de los estados se han establecido comisiones de arbitraje médico con el fin de responder oportunamente a la expansión de las demandas por mala práctica médica.7
La reforma ha aportado beneficios en términos de alineación financiera de recursos y cobertura de programas.6 La coordinación y colaboración entre programas federales que comparten poblaciones objetivo como es el caso de los programas IMSS-Oportunidades y de Desarrollo Humano Oportunidades, permite reducir la fragmentación operativa del sistema de salud, con lo que se impulsa una alineación programática y financiera de los recursos públicos destinados al financiamiento de la prestación. No obstante, habrá que revisar la vigencia de estos programas y evitar la duplicación financiera y de estructuras.
Anterior a la reforma que crea al SPSS, el financiamiento para IMSS-Oportunidades se canalizaba mediante un rubro de gasto contenido en el presupuesto de la Secretaría de Salud (ramo 12). Sin embargo, desde su origen es el IMSS quien opera, administra y contabiliza de manera independiente y por separado los recursos con que cuenta para su operación.
]]> Por su parte, el Programa de Desarrollo Humano Oportunidades (Programa Oportunidades) es gestionado principalmente por la Secretaría de Desarrollo Social (SEDESOL). Sin embargo, éste incluye un componente destinado a la prestación de servicios de salud, el cual es coordinado por la Secretaría de Salud y financiado mediante su presupuesto (ramo 12). El Seguro Popular y Oportunidades comparten la misma población objetivo. El Seguro Popular se enfoca en la atención de familias y personas que no son derechohabientes de las instituciones de seguridad social o no cuentan con algún otro mecanismo de protección social en salud. Por su parte, el componente de salud del Programa Oportunidades busca reducir el rezago en salud que afecta a la población en condiciones de pobreza que en su mayoría carece de seguridad social.6 La decisión operativa consistió en que los beneficiarios de Oportunidades recibirían las intervenciones de salud de dicho programa de subsidio a través del Seguro Popular, bajo la modalidad ampliada de intervenciones del Catálogo Universal de Servicios de Salud (CAUSES) y el resto de beneficios del programa se ejecutarían con base en sus reglas de operación.La reforma del sistema de salud se complementa con las reformas a la Ley del Seguro Social y la formulación de la nueva Ley del ISSSTE, que si bien no han sido modificaciones directas a los seguros médicos, sí han tenido un impacto en el financiamiento de éstos.
En 1995 se emitió una nueva Ley del Seguro Social con el fin de recuperar la viabilidad financiera y eliminar inequidades que se presentaron a través del tiempo. Entre las innovaciones fundamentales de este ordenamiento jurídico se crearon las cuentas individuales para el retiro de los trabajadores. Su manejo fue encomendado a las Administradoras de Fondos para el Retiro (Afores).
Se creó también el Seguro de Salud para la Familia que permitió que los trabajadores no asalariados que laboran por su cuenta pudieran recibir junto con su familia la atención médica integral del IMSS. La nueva Ley extendió el régimen obligatorio a los jornaleros agrícolas y posibilitó la creación de guarderías para los hijos de madres trabajadoras del campo.8
En 2001 una nueva reforma a la Ley del Seguro Social introdujo modificaciones para la autonomía del Instituto a través de otorgarle facultades presupuestarias, fortalecer la transparencia y rendición de cuentas, modernización tecnológica, la generación de un Fondo para el Cumplimiento de Obligaciones Laborales y la creación de un nuevo régimen de reservas en su carácter de administradora de seguros, reformando también el régimen de servicios personales.
Esta reforma incluyó también modificaciones a las pensiones considerando el incremento a éstas sobre todo para las personas con percepciones menores, alineando los incrementos al Índice Nacional de Precios al Consumidor para garantizar el poder de compra.
Por su parte, se emitió una nueva Ley del ISSSTE en marzo de 2007 ante los graves riesgos financieros que enfrentaba el Instituto. Ya se señalaba en la exposición de motivos que "La situación del ISSSTE era estructuralmente similar a la que guardaba el IMSS antes de la reforma de 1997, pero aun más anacrónica y grave".
La nueva ley estableció la reorganización de los seguros y las prestaciones en un agrupamiento en ocho categorías con el fin de homologarlas con las del IMSS.9
Las modificaciones más importantes de la Ley consistieron en estrategias para garantizar la viabilidad financiera de la institución, tales como la separación de las funciones de financiamiento y provisión de servicios médicos, la constitución de un régimen de reservas, el aumento de las contribuciones y la obtención de la cuota social para el financiamiento de esta prestación con el apoyo extraordinario del Gobierno Federal para la actualización de la infraestructura.
El punto central de la nueva ley fue el rediseño de un nuevo sistema de pensiones con contribuciones definidas, migrando del sistema de reparto a un sistema de cuentas individuales, obligatorio para los trabajadores de nuevo ingreso y opcional para los trabajadores en activo.
]]> Se creó el seguro de retiro, cesantía en edad avanzada y vejez (RCV) para funcionar mediante capitalización individual con contribuciones definidas, aportaciones del Gobierno Federal y la posibilidad de aportaciones voluntarias. También se aprobaron modificaciones a las edades mínimas de jubilación y a las pensiones por edad y tiempo de servicios, garantizándose una pensión mínima.La nueva ley contempló también un incremento gradual a las contribuciones, modificando el monto de las aportaciones de trabajadores y dependencias para el financiamiento del seguro de RCV y se incorporó una opción de ahorro solidario. Además se añadió la cuota social, similar a la otorgada por el Gobierno Federal a los trabajadores afiliados al IMSS. Este es uno de los elementos de solidaridad que el nuevo esquema establece con los trabajadores: la incorporación de una Cuota Social financiada por el Estado, que es un monto fijo que equivale a 13.9 por ciento de un salario mínimo general mensual para el Distrito Federal y es igual para todos los trabajadores.10
Para la administración de los derechos pensionarios de los trabajadores, así como de las reservas para garantizar el debido y oportuno cumplimiento de las obligaciones derivadas del pago de beneficios y la prestación de servicios, se creó el PENSIONISSSTE como un órgano público desconcentrado del Instituto.
En el seguro de salud la nueva ley del ISSSTE estableció un nuevo modelo de gestión para la prestación de los servicios médicos, que separa la función prestadora de servicios de salud de la función financiera de servicios de salud del Instituto. Se establecieron las bases para la competencia interna y externa entre prestadores de servicio a través un modelo de financiamiento en el que el flujo de los recursos está determinado en función de la evaluación del desempeño.
La función financiera de servicios de salud permite administrar el seguro de salud con base en un sistema de evaluación y seguimiento que califica la función en materia de prestación de servicios de salud, y propone asignaciones presupuestarias por resultados, procurando su equilibrio financiero.11
Si bien estas reformas vinieron a disminuir momentáneamente la presión sobre las finanzas de las instituciones públicas de salud, el mantenimiento de la segregación organizacional y financiera del SNS impide que la prestación de servicios sea eficiente y restringe la viabilidad de la universalidad de los servicios de salud.
La configuración actual del sistema no responde todavía a los retos demográficos y epidemiológicos presentes y futuros. Las funciones de dirección, financiamiento y prestación siguen correspondiendo a las instituciones de seguridad social y de manera compartida a la Secretaría de Salud y a los servicios estatales de salud, y la función de articulación se sigue encontrando implícita. La reforma del SNS sentó las bases para la protección financiera pero aún falta una transformación integral del sistema con una respuesta de orden estructural en la forma en que se proporciona y financia la salud, para reducir la brecha entre la protección social y la seguridad social y tender a eliminar la segmentación que actualmente caracteriza a nuestro sistema, y con ello beneficiar a la población.
Es importante destacar que ha habido un importante avance sobre la integración funcional entre las instituciones del sector público que fundamentalmente se han desarrollado en dos vertientes: la portabilidad del beneficio y la convergencia en la prestación de los servicios.12
Para la portabilidad, se han realizado acciones trascendentes en la implementación del expediente clínico electrónico, con el desarrollo de la Plataforma Nacional de Interoperabilidad y el fortalecimiento de la infraestructura de informática y de comunicaciones.
Para la conformación del padrón único de derechohabientes y beneficiarios, se ha avanzado en la confronta de padrones institucionales a través del Sistema Integral de Información de Padrones Gubernamentales de la Secretaría de la Función Pública. Aunado a ello, el sector público está trabajando en el diseño y desarrollo de un instrumento de identidad para derechohabientes y afiliados de las instituciones.
]]> En relación con la convergencia, destaca la integración de las guías de práctica clínica con la participación y consenso de todas las instituciones del sector que garantizará la homogeneidad en el alcance y protocolización de la atención médica, lo cual, aunado a estándares de calidad, representa un elemento fundamental para la universalidad en la prestación de servicios de salud. Al mes de junio de 2012 se integraron y aprobaron 485 guías de práctica clínica, en sus modalidades de evidencias y recomendaciones, y guías de referencia rápida.También dentro del avance en la convergencia de las instituciones públicas se han desarrollado esfuerzos en la integración de un sistema de costos para el intercambio de servicios y en la ejecución de compras coordinadas entre las instituciones públicas de salud y con las entidades federativas, lo que genera ahorros importantes en las adquisiciones de medicamentos e insumos para la salud.
Otros elementos de convergencia han sido la integración del Plan Maestro Sectorial de Recursos para la Salud como herramienta para la construcción de redes de atención, considerando las vías y medios de comunicación, y la capacidad instalada para la resolución de la demanda de servicios de salud del sector en su conjunto, así como la ejecución de una política sectorial para la formación de recursos humanos y la homologación de paquetes de servicios de salud entre instituciones.12
No obstante la importancia del avance que en términos de la integración funcional del sistema ha conducido la Secretaría de Salud, ésta puede ser un paso hacia la universalidad de servicios, o bien, limitarse a mantenerse como el esquema estratégico para lograr la estandarización en términos de prestación de servicios y atención médica. De hecho, es un proceso hacia el modelo de contrato público de servicios que funciona en algunos países.
Para encaminar los esfuerzos debidamente y alcanzar la cobertura universal, partiendo de los escenarios actuales, deben tomarse en cuenta algunos aspectos importantes que actualmente la integración funcional conducida por la Secretaría de Salud no está considerando:13
◗ La creación de las principales instituciones de seguridad social tiene su génesis en la división de trabajadores expresada en el artículo 123 de la Constitución: del apartado A, trabajadores de empresa y del apartado B, trabajadores burócratas. La división por tipo de trabajadores, sin embargo, no abarca al total de personas que tienen una actividad remunerada, ni mucho menos a quienes deseándola no encuentran un empleo asalariado o autónomo, e incluso el propio ordenamiento que reconoce tal condición de asalariado a una persona la excluye de tener el derecho de aseguramiento, como en el caso específico de los trabajadores domésticos.
◗ La creación del Seguro Popular se orienta a proporcionar protección a quienes no se encuentran en una relación laboral subordinada y con ello alcanzar la cobertura universal, suponiendo que las personas cuentan con un seguro de salud dentro del empleo asalariado; sin embargo, esta cobertura no se garantiza, en particular en el IMSS, que enfrenta un fenómeno de evasión en el aseguramiento de los sujetos obligados, el cual resulta prácticamente imposible de nulificar.
◗ En tanto coexistan fuentes de financiamiento con cargo a contribuciones específicas, con problemas estructurales y económicos, la prestación de los servicios de las instituciones públicas de salud privilegiará a su población derechohabiente, con limitaciones para atender a poblaciones no relacionadas con dichas contribuciones específicas, aun cuando existan costos por servicios acordados, lo cual es contrario al principio de universalidad en el que se debe garantizar la atención a la salud, donde y cuando se requiera.
◗ El acceso a los servicios por intercambio requiere de la referencia formal de un servicio al otro, lo que no privilegia las decisiones del usuario, que en ocasiones le provocan mayores molestias por traslados y oportunidad en la atención.
]]> ◗ El intercambio tampoco favorece los esquemas de planeación sectorial ni evita la duplicación en el financiamiento de los servicios, y poco apoyan al incremento de su calidad.◗ La saturación y rezagos de atención que muestran varios centros regionales deberían ser atendidos, en primera instancia, antes de hacer efectiva la integración funcional e intercambio de servicios.
◗ Los ajustes a las condiciones de trabajo de los diversos sindicatos son indispensables para hacer realidad la integración funcional, así como la homologación de los procedimientos administrativos. Mientras exista un diferencial en los salarios, el intercambio de servicios no será una realidad.
◗ El masivo intercambio de servicios para hacer efectivo el acceso a servicios y como medida para elevar la eficiencia global del sistema puede tener impactos financieros no previstos en los esquemas de contribuciones y financiamiento de ramos de aseguramiento actuales.
Así, el propósito de la universalidad a partir de la integración funcional tiene una limitante significativa al considerar la responsabilidad que tienen las instituciones en sus respectivos esquemas de protección a la salud relacionados con el comportamiento de los sujetos obligados, ya que esta obligación no siempre se cumple.
Por otro lado, el solo acceso a los servicios a cualquiera de las instituciones o esquemas tampoco representa una acción de efectividad del sistema en su conjunto ni la estrategia más apropiada para garantizar el acceso a servicios de calidad y oportunidad.
Por lo anterior, es necesario reflexionar sobre la integración funcional como punto de partida para la universalidad de servicios de salud o si debe basarse en un esquema totalmente diferente. El enfoque actual presenta varios problemas, su dirección hacia la universalidad no parece ser el objetivo y su aporte ulterior estará en estandarizar los procedimientos en términos de atención médica, principalmente. El riesgo es que el proceso puede quedar atrapado en la problemática de las instituciones, y aún con una integración funcional no lograr culminar en la universalidad deseada.
Diagnóstico
En México, a lo largo del Siglo XX se construyó un modelo de Sistema Nacional de Salud que a través de los años ha respondido a los múltiples retos que le plantea el desarrollo de un país que hoy alcanza más de 112 millones de personas, con grandes extensiones territoriales, variaciones regionales en la distribución de la población, dispersión, marginalidad e importantes barreras interculturales, lo cual implica fuertes desafíos en términos de la prestación de servicios de muy diversa naturaleza, y que sean eficientes y de calidad.
]]> Durante décadas se han edificado instituciones sólidas para la atención de la salud: la Secretaría de Salud, que luego descentralizó la prestación a las entidades federativas, el IMSS y el ISSSTE, además de las instituciones específicas para la atención a la salud de las Fuerzas Armadas y de los trabajadores de Petróleos Mexicanos. Sin embargo, hoy debemos admitir que esta fragmentación jurídica-institucional acusa una serie de deficiencias que lo hacen insostenible en términos financieros y operativos aún en el mediano plazo. Esta serie de limitaciones, insuficiencias y rezagos en el acceso a los servicios de salud reclaman su transformación.En su estado actual, el Sistema Nacional de Salud no está en condiciones de responder totalmente a las demandas y necesidades de servicios de salud de la población, ni de alcanzar la universalidad de los servicios de salud con la efectividad que se requiere. Por otra parte, el enfoque preventivo no ha sido suficiente para responder a los retos que resultan de la transición epidemiológica que afecta actualmente a la población mexicana.
Aunque ha habido un importante avance sobre la integración funcional entre las instituciones del sector público, para alcanzar la universalidad de servicios de salud se establece la necesidad de iniciar una nueva reforma del Sistema Nacional de Salud que establezca las condiciones estructurales y con ello reducir las desigualdades hasta ahora existentes en nuestro sistema de salud, propiciadas principalmente por las diferencias en los esquemas de cobertura de intervenciones, de acceso efectivo y de calidad de la atención a la salud de la población.
Panorama demográfico y epidemiológico
México se encuentra frente a retos demográficos y epidemiológicos que representan una transformación social en todos los aspectos y que, en el caso de la salud, ejercen una presión muy importante en la demanda de servicios debido al incremento de la población, pero también en el tipo de atención y de entrega de servicios relacionados con los cambios en la estructura de la población.
Esta transformación se inicia como resultado de los avances en las ciencias de la salud y en el nivel de desarrollo que han producido una disminución franca de la mortalidad general y de la tasa de natalidad, lo cual condiciona una vida más prolongada y el incremento exponencial de la población (figura 1).

Esto trae como consecuencia el incremento de la esperanza de vida de los mexicanos, la cual tuvo durante el siglo XX un incremento mayor que el logrado durante toda nuestra historia previa acumulada. Empezamos el siglo pasado con una esperanza de vida ligeramente superior a los 30 años. Para 1970 ya se había duplicado y en la actualidad alcanza 73.1 años para los hombres y 77.8 para las mujeres. La esperanza de vida proyectada hacia el año 2050 se espera de 79.9 y 83.9 años, respectivamente (figura 2).
]]>
Esta primera transformación genera dos importantes modificaciones: el envejecimiento de la población a expensas de la mayor sobrevida y un cambio fundamental en la estructura de la población por edades (figura 3).
Esto ha modificado la pirámide de población del país en la que se observa ya una disminución en la base y una tendencia hacia la rectificación de los grupos de edad (figuras 4 y 5).
Resulta evidente que tales transformaciones de la estructura etaria de la población reclamarán modificaciones significativas en el alcance y organización de las instituciones y de las políticas públicas.
El crecimiento todavía importante de la población en edad de trabajar aumentará la presión sobre los mercados laborales a la vez que obligará a la política de salud a adecuar sus programas para atender las necesidades específicas asociadas con este estrato de población.
La evolución futura de la población de adultos mayores, cuyo crecimiento es el más elevado, planteará enormes desafíos para las políticas públicas de salud para atender problemas relacionados con el envejecimiento, por lo que será necesario incorporar nuevas estrategias y programas para su atención.
En este momento, el aumento en la esperanza de vida, la disminución de la mortalidad y el descenso de la fecundidad ya han desencadenado un rápido proceso de envejecimiento de la población en México; el número de niños menores de cinco años se está reduciendo desde 1995, mientras que la población de 60 años y más está creciendo a una tasa anual de 3.5%, lo que implica una duplicación de este grupo cada 20 años. Así, los mayores de 60 años, que hoy representan 7.6% de la población, serán casi la tercera parte del total para mediados del presente siglo (figura 6).17


El valor más bajo de la razón de dependencia demográfica se alcanzará alrededor del año 2020, lo que constituye el "bono demográfico" que implica una menor población dependiente en relación con la población en edad de trabajar y potencialmente productiva. Posteriormente, esta razón de dependencia comenzará a elevarse como resultado del crecimiento de la población adulta mayor, lo que terminará por cerrar esta ventana de oportunidad.
Por supuesto, para poder aprovechar esta ventaja demográfica de manera eficiente se requiere un crecimiento económico sólido y vigoroso con adecuadas condiciones de empleo y productividad.
El efecto más importante del cambio en la dinámica demográfica es la profunda transformación en el panorama de la salud en el país.
Este cambio altera de manera radical los patrones dominantes de enfermedad, con una franca reducción de las enfermedades de origen infeccioso, incrementándose proporcionalmente las muertes por causas no transmisibles que son más costosas para prevenir y curar (figura 8).
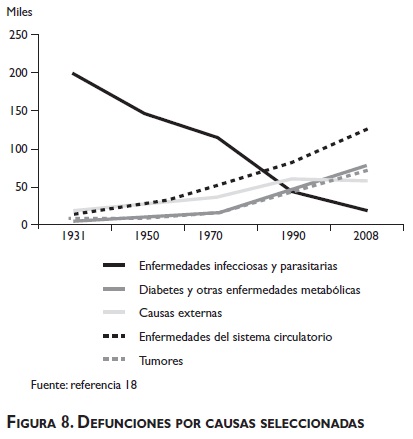
Esto se traduce en una disminución notable de las enfermedades infecciosas, un incremento significativo de las enfermedades del sistema circulatorio, de la diabetes y de otras enfermedades de origen metabólico, así como de las neoplasias y de las muertes de causa externa.
]]> Al mismo tiempo, cambia la composición de la mortalidad por grupos de edad, de manera que una proporción cada vez mayor de las defunciones ocurre entre los adultos al incrementarse las posibilidades de sobrevida. La población mayor de 65 años concentra hoy en día casi 55% de las muertes. Es decir, que en sólo cuatro décadas la proporción de muertes entre niños pequeños y adultos mayores se invirtió. Cada vez más, la muerte responde al reloj biológico y no a carencias sociales.17Esto significa también que cada vez mayor población adulta sobrevive con una enfermedad crónica o con discapacidades, lo que constituye un reto muy importante para el Sistema Nacional de Salud para dar respuesta a la demanda creciente de servicios complejos de alta especialidad y de mayor costo.
La transformación de la estructura poblacional genera un cambio en el panorama epidemiológico que plantea enormes desafíos a las políticas públicas de salud para atender problemas relacionados con las enfermedades crónicas degenerativas, más complejas y de mayor costo en su atención, por lo que se necesita incorporar nuevas estrategias y programas, especialmente para la prevención y el control de la diabetes mellitus y del cáncer.
En México la diabetes mellitus es la primera causa de muerte y nuestro país tiene la prevalencia más alta de esta enfermedad entre los países de la OCDE; en 2010 la tasa de prevalencia fue de 10.8 por cada cien adultos entre 20 y 79 años de edad, mientras que el promedio de los países de la organización fue de 6.5% (figura 9).19
En la Encuesta Nacional de Salud y Nutrición21 que el Instituto Nacional de Salud Pública llevó a cabo este año, se documentó también el crecimiento real de esta enfermedad no sólo como causa de muerte sino en el incremento de la tasa de prevalencia fundamentalmente en adultos mayores y en mujeres (figura 10).
Por otro lado, el panorama epidemiológico de nuestro país presenta riesgos adicionales derivados de factores relacionados con los estilos de vida, lo cual representa un doble reto ya que, aunado al rezago en términos de mortalidad, compartimos con algunos países de la OCDE los problemas del desarrollo económico.
Asociada con la diabetes mellitus, la obesidad es un problema significativo en nuestro país: 30% de la población adulta cursa con esta condición, lo que nos coloca en el segundo lugar en obesidad entre la población adulta entre los países de la OCDE (figura 11),19 lo que refleja la complejidad presente y futura de la atención a los problemas crónico degenerativos de la población mexicana, que incluyen diabetes y enfermedades cardiovasculares. Estas condiciones tienen un impacto considerable en la presión del Sistema y no se vislumbra su modificación en el mediano plazo.
Además de enfrentar serios desafíos relacionados con el desarrollo y el aumento de las enfermedades crónicas, y a pesar de los avances recientes en la disminución de la mortalidad infantil, ésta es todavía de 14.1 fallecimientos por cada mil nacidos vivos; es la tasa más alta entre los países de la OCDE y tres veces mayor que el promedio (figura 12).19
Esta condición evidencia que no hemos logrado el desarrollo esperado en términos de seguridad y protección social en salud y en términos de condiciones de vida.
Esto también se refleja en la esperanza de vida al nacimiento si nos comparamos con el promedio que tienen los países de esta organización que es de 79.8 años. Aunque México ha avanzado en el incremento de este indicador, como se mencionó anteriormente, todavía se encuentra por debajo del promedio de los países de la organización que se registró en 75.5 años en 2010 (figura 13).19
]]>Sistema de salud en México
Para atender las condiciones de salud de nuestro país, el Sistema Nacional de Salud cuenta hoy en día, además de un escaso aseguramiento privado, con tres pilares del aseguramiento público en salud: el Seguro de Enfermedades y Maternidad del Instituto Mexicano del Seguro Social para los trabajadores asalariados de las empresas privadas y sus familiares; el Seguro de Salud del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado para los empleados de las instituciones de la administración pública federal y sus familiares, y por convenio de la mayoría de los gobiernos estatales; y el Seguro Popular de Salud para los trabajadores no asalariados, los desempleados y sus familiares, así como para los grupos vulnerables.
El Sistema de Protección Social en Salud estableció las bases legales para garantizar el acceso efectivo, oportuno y de calidad a los servicios médico-quirúrgicos, farmacéuticos y hospitalarios, sin desembolso al momento de utilización y sin discriminación. Sin embargo, no ha sido suficiente para atender las condiciones que todavía persisten en el Sistema Nacional de Salud, aunado a las crisis financieras de las instituciones de seguridad social, al mantenimiento de la segmentación del sistema y a que ya se ha cumplido el compromiso que estableció la Ley General de Salud para la cobertura universal.
En términos de afiliación de la población, a través del Sistema de Protección Social en salud se han incorporado al Seguro Popular en Salud 51.8 millones de personas que no se encuentran afiliadas a instituciones de seguridad social. Por su parte, la cobertura de derechohabientes del IMSS alcanzó los 53 millones de mexicanos y el ISSSTE cuenta con una cobertura de 12 millones de personas (figura 14).
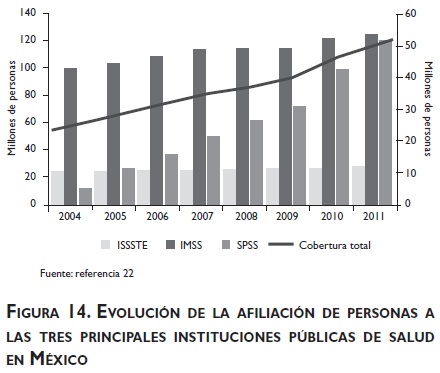
La suma de las coberturas de las principales instituciones públicas de salud implica la afiliación de 116 millones de mexicanos. Sin embargo es importante destacar lo señalado en el Informe de Resultados de la Fiscalización de la Cuenta Pública 2009,22 en el cual la Auditoría Superior de la Federación determinó un porcentaje de colisión (duplicidad) de 14.2%, ya que 4 426 660 beneficiarios del Seguro Popular se encontraban registrados en los padrones de las instituciones de seguridad social; el porcentaje de colisión con el padrón del IMSS de asegurados en servicio y derechohabientes vigentes fue de 13.7%; el del ISSSTE fue de 0.3%; y el del Instituto de Seguridad Social para las Fuerzas Armadas Mexicanas (ISSFAM), de 0.1%.
Descontando el porcentaje de duplicidad señalado, se estima una cobertura de 99.5 millones de personas, lo que corresponde a 87% de cobertura de la población total mexicana a 2011, lo cual resulta un gran avance en términos de afiliación si se considera que en 2004 la población con derechos explícitos correspondía a 30 millones de mexicanos.
Si bien se ha aumentado considerablemente la afiliación de personas a las instituciones públicas de salud, sobre todo a partir de la incorporación al Sistema de Protección Social en Salud, esta afiliación es nominal y no necesariamente se encuentra asociada con el acceso efectivo a los servicios de salud, con la utilización de los servicios con oportunidad y eficacia, o incluso con el conocimiento de dicha afiliación por parte de la población y los derechos que tiene cubiertos.
]]> El aumento de la afiliación ha provocado una saturación en la prestación de servicios y una presión sobre la capacidad instalada para la atención de la salud que genera un riesgo muy alto en la respuesta del Sistema a los problemas de salud presentes y futuros.Por otro lado, con la creación del Seguro Popular existen incentivos para crear cierta competencia en términos de afiliación potencial, como lo menciona la OCDE.23 Los costos totales del Seguro Social son mucho más altos que la contribución familiar al Seguro Popular, de hecho, en la actualidad por disposiciones administrativas no se ha aplicado la cuota familiar en la mayoría de los casos. Esto podría inducir que tanto los empleadores como los trabajadores mismos puedan encontrar atractivo, desde el punto de vista financiero, unirse al Seguro Popular y elegir un arreglo laboral no sustentado en salarios, aunque aún dentro del empleo formal.
Existe un gran sector de la economía informal donde los empleados que reciben salarios no son declarados al IMSS y el cumplimiento en este sector continúa siendo débil. En tanto sus trabajadores paguen por el Seguro Popular, los empleadores pueden enfrentar menor presión para declarar a sus empleados. Tales arreglos laborales ilegales pueden ser en especial atractivos para la población joven con buena salud que no valora tanto la cobertura completa de salud del IMSS o los demás componentes de la seguridad social no vinculados con el seguro de salud.23
En términos de cobertura de intervenciones, el Sistema Nacional de Salud tiene un alto grado de inequidad. Los servicios de salud a la persona cubiertos por el Seguro Popular, explícitos en el Catálogo Universal de Servicios de Salud (CAUSES), incluyen actualmente 284 intervenciones de primer y segundo nivel, que equivale a alrededor de 1 534 padecimientos. Por su parte, el Fondo de protección contra Gastos Catastróficos cubre 57 enfermedades de alta especialidad que incluyen cáncer infantil, trasplante de médula ósea, cáncer de mama y cervicouterino, cuidados intensivos neonatales, VIH/SIDA, trastornos quirúrgicos, congénitos y adquiridos y cataratas.24
A pesar de que la reforma de la Ley General de Salud señaló con mucha precisión las categorías que debían cubrirse con el FPGC y el Consejo de Salubridad General, de acuerdo con sus atribuciones ha determinado los padecimientos e intervenciones que deben estar incluidos en dicho Fondo; la prioridad de su incorporación ha sido un atributo que ha adoptado la Comisión Nacional de Protección Social en Salud, lo que ha fijado el ritmo de su incorporación a los derechos explícitos.
Derivado de ello, se han incorporado 30 padecimientos25 de una lista de 62 padecimientos que generan gastos catastróficos determinados por el Consejo de Salubridad General.26 Si bien su incorporación debía ser gradual, a la fecha deberían estar cubiertos los 62 padecimientos y solamente están incorporados 48%, por lo que falta incorporar 32 padecimientos que incluyen algunas enfermedades tan importantes como los problemas cardiovasculares, enfermedades cerebrovasculares y lesiones graves.
Por otro lado, algunos padecimientos incorporados no se cubren en su totalidad, como es el caso del VIH/SIDA para el cual el FPGC cubre el tratamiento antirretroviral, pero no está incluido el tratamiento de infecciones oportunistas ni la prevención de infecciones.
Sin embargo, para la población con seguridad social, las instituciones públicas le cubren prácticamente todas las necesidades de atención a la salud, con excepción de cirugía cosmética e intervenciones electivas.
Por su parte, las instituciones de la seguridad social también han venido experimentando diversos problemas, principalmente de corte financiero, pero también algunos de tipo operativo, en las áreas de primer nivel de atención por saturación y tiempos de espera, así como consecuencia de la falta de una cobertura explícita en intervenciones. Aunque es frecuente que se piense que esa situación obedece a que los seguros incluyen la cobertura a todas las intervenciones que se presenten, esta situación no es del todo cierta puesto que es un hecho que muchas de las intervenciones que actualmente se cubren a los derechohabientes han sido producto de demandas judiciales, como el caso del VIH/SIDA, y también es un hecho que existen diversas intervenciones que en la práctica no se otorgan a los derechohabientes como la dotación de anteojos, aparatos auditivos, prótesis y órtesis, cirugía para la corrección del astigmativos, la miopía y la hipermetropía, los tratamientos dentales de endodoncia y ortodoncia, o la expedición de certificados de salud, como ejemplo. Qué decir de la atención médica de enfermedades complejas que requieren de medicamentos huérfanos.
Estas son las circunstancias actuales del Sistema Nacional de Salud, con presiones que le han llevado al punto de no ser capaz de responder a las demandas de atención con el modelo actual en que se organiza y se financia la salud, en forma fragmentada por grupos sociales.
]]> En reciente publicación,23 la Organización para la Cooperación y el Desarrollo Económico señala que a pesar del diseño cuidadoso de la nueva reforma (Seguro Popular), el éxito de su instrumentación seguirá representando un desafío significativo para las autoridades mexicanas por las siguientes razones:◗ Primero, la disponibilidad de recursos frescos para financiar el sistema se mantiene condicionada por la situación fiscal y, en este contexto, la OCDE ha enfatizado la necesidad de una reforma fiscal.
◗ En segundo lugar, ya que el Sistema de Protección Social en Salud sólo cubre un conjunto definido de servicios básicos y ofrece protección limitada para los riesgos catastróficos, es posible que existan presiones por parte de los usuarios para que se amplíe la cobertura de beneficios.
◗ Tercero, el nuevo sistema de aseguramiento puede generar incentivos para que los prestadores de servicios den preferencia en el tratamiento a la población afiliada, lo que afecta el acceso y oportunidad del servicio de la población no afiliada.
◗ Cuarto, dada la nueva demanda por servicios del sector público, los proveedores de los Servicios Estatales de Salud (SESA) enfrentarán la necesidad de aumentar la eficiencia y la calidad. Hasta la fecha, no se han puesto en marcha medidas para fomentar una mayor eficiencia en los SESA y este rubro de política requiere de atención urgente para asegurarse que los nuevos recursos bajo el SPSS se utilicen de la mejor manera.
Por último, en el largo plazo, el éxito del SPSS dependerá de su capacidad para romper el vínculo entre el financiamiento y la prestación, evitando así que continúe la fragmentación en el sistema.
El documento también hace énfasis en que, aunque la Constitución mexicana proclama el derecho de cada persona a la protección de la salud, México es uno de los pocos países de la OCDE que aún no ha logrado el acceso universal (figura 15).23
Por otro lado, el mantenimiento de la segregación del Sistema Nacional de Salud impide que la prestación de servicios sea eficiente y restringe la viabilidad de la universalidad de los servicios de salud.
Con la entrada en vigor del Seguro Popular, el gasto público en salud ha aumentado en forma importante, incrementándose en 155% en términos absolutos entre 2000 y 2009, pasando de 142 000 millones de pesos a más de 362 000 millones. Medido como porcentaje del PIB, pasó de 2.3 a 3.1% (figura 16).
]]>
Sin embargo, a pesar de los avances en materia de protección social en salud, nuestro país dista aun de alcanzar el gasto en salud que realizan otros países de la Organización para la Cooperación y el Desarrollo Económicos, en los cuales se registró en 2010 un promedio de gasto en salud de 9.5% del PIB. En México la inversión en salud fue de 6.2% para ese año (figura 17).19
México también está por debajo del promedio de los países de la OCDE en cuanto al gasto en salud per cápita, con un gasto de 916 USD en 2010, comparado con el promedio en los países de la OCDE que es de 3,268 USD, lo que significa que en términos relativos, México gasta menos en salud tanto en porcentaje de su riqueza como en términos per cápita, además de que la mayor parte de este gasto proviene de gasto de bolsillo de los hogares (figura 18).
El gasto público en salud en México corresponde a 47.3% del gasto total; es la menor proporción entre los países de la OCDE para 2010, año en que el promedio de la organización correspondió a 72.2% (figura 19).
La proporción del gasto de bolsillo en el gasto total en salud es la más alta entre los países de la OCDE y más del doble del promedio para el año 2010 (figura 20).19
Este indicador fue el detonador de la creación del Sistema de Protección Social en Salud en México, documentado como uno de los impedimentos para el desarrollo en nuestro país por el gasto empobrecedor de las familias y su contribución al nivel de atraso económico, como se refirió anteriormente.
El gasto de bolsillo no ha tenido la disminución esperada aún con el aumento del financiamiento público en salud a través del SPSS. Antes de la reforma de 2003 se encontraba en 52% y al 2010 sólo ha descendido en tres puntos porcentuales (figura 21).19

Si bien la información registrada sobre gasto de bolsillo no identifica la composición del gasto, es muy probable que se derive a la compra de medicamentos, como lo documentó la ASF, ya que nuestro país tiene un porcentaje muy alto de gasto en medicamentos en relación con el gasto total en salud; en 2010 representó 27.1% frente al promedio de los países de la OCDE de 16.6% (figura 22).19
Las condiciones actuales del Sistema Nacional de Salud no permiten responder con la eficiencia y efectividad requeridas a las demandas presentes y futuras de servicios de salud, derivado de la segmentación de la población en beneficios ligados a la condición laboral, duplicidades del financiamiento, cotización múltiple, traslapes de la demanda, saturación de los servicios y crisis financiera de las instituciones de seguridad social.
En los últimos años se ha llevado a cabo un importante esfuerzo para el fortalecimiento de la infraestructura en salud para atender a la población que no tiene acceso a los servicios de la seguridad social, con una elevada prioridad hacia la alta especialidad. De esta forma, por ejemplo, está el fortalecimiento de la red de hospitales de alta especialidad en ciudades donde se observa mayor rezago de la oferta de servicios y la organización de proyectos para prestación de servicios con participación privada en su construcción y el impulso a unidades de especialidades médicas, con base en un modelo integrado de atención a la salud y un plan maestro de infraestructura física de salud.29
Además de la participación privada en la inversión en salud que ya se ha dado, buena parte de los servicios públicos de salud contratan ciertos servicios de apoyo con prestadores privados (tales como los de lavandería, aseo y vigilancia). La red de clínicas y hospitales privados participa en algunos estados de la República como proveedor subrogado de servicios de salud en localidades donde no se cuenta con infraestructura pública; asimismo, hay experiencias de farmacias privadas en la dotación de medicamentos del Seguro Popular de Salud.
Los servicios para los afiliados al Seguro Popular se contratan en su mayor parte, pero no exclusivamente, con prestadores públicos que forman parte de los 32 servicios estatales de salud. Se han diseñado varias iniciativas para fortalecer la oferta de servicios de salud de alta calidad. Dentro de ellas destacan los tres planes maestros de infraestructura, equipamiento y recursos humanos.5
En el caso de la infraestructura, el plan maestro fue diseñado para proporcionar un marco de largo plazo para ampliar la disponibilidad y capacidad de las unidades que ofrecen servicios de salud. Antes de la reforma había pocos incentivos para invertir en infraestructura y el financiamiento disponible era escaso. La reforma contrarresta este problema mediante el aumento de la inversión pública en servicios de salud. Dicho aumento está alineado con la afiliación, ya que los estados tienen el incentivo de atender a la población afiliada al Seguro Popular en tanto su presupuesto está ligado a los niveles de afiliación.
En vista de que las etapas iniciales de la afiliación se enfocaron en los segmentos más pobres de la población, las prioridades en términos de las inversiones de capital se relacionan con esas familias y, en consecuencia, son altamente progresivas. Para maximizar la eficiencia, el financiamiento para las unidades nuevas –clínicas, centros de salud, hospitales de segundo nivel y hospitales de especialidades de tercer nivel– se basa en la determinación de necesidades realizada por el estado en cada localidad.
Un complemento del plan maestro de infraestructura es el plan de inversión en equipamiento médico, diseñado e implementado por el Centro Nacional de Excelencia Tecnológica en Salud (CENETEC). Este plan refuerza los procedimientos de mantenimiento del equipo médico y racionaliza la adopción de nuevas tecnologías a través de la valoración de necesidades basadas en evidencias.
Finalmente, el plan maestro de inversión en recursos humanos se enfoca en el desarrollo de las capacidades médicas y de enfermería necesarias para satisfacer las demandas asociadas con la transición epidemiológica y para equilibrar un mercado de trabajo médico que presenta, al mismo tiempo, problemas de desempleo urbano y escasez de dichos recursos en las áreas rurales.
]]> Este plan incluye un diagnóstico exhaustivo por estado de la oferta de médicos, enfermeras y otros trabajadores de la salud en las instituciones públicas. A partir de esta información se hacen proyecciones de mediano plazo de la oferta y se emiten recomendaciones en materia de desarrollo de recursos humanos, tanto para las instituciones educativas como para los prestadores públicos de servicios.El esfuerzo es insuficiente como lo demuestra la fuerte presión que se ejerce sobre la capacidad instalada actual de los hospitales públicos, los cuales presentan riesgosos índices de ocupación, inoperatividad constante de equipos y tecnología médica que no cuentan con suficiente mantenimiento preventivo y correctivo, demanda de equipos de tecnología más avanzada en relación con el diagnóstico y tratamiento de enfermedades más complejas, y la necesidad de recursos humanos capacitados para atender la demanda actual de servicios.
Asimismo, ha faltado una política eficaz de formación y desarrollo de recursos humanos en salud acorde con los cambios del panorama epidemiológico, con las condiciones geográficas y sociales del país, y frente al reto de la cobertura universal. Aunque la provisión de recursos humanos en salud ha aumentado en los últimos años, particularmente con la entrada del Seguro Popular, aún se encuentra por debajo del promedio de los países de la OCDE. En el año 2010, el promedio de médicos por cada 1 000 habitantes de los países de la organización ascendió a 3.1, mientras que en México se contó con dos médicos por cada 1 000 habitantes (figura 23).19
El mayor reto en nuestro país es que la distribución de los recursos humanos no es equitativa, ya que se concentra en las grandes urbes y en los turnos matutinos, mientras que las áreas rurales y los servicios hospitalarios de los turnos vespertinos y nocturnos están desprotegidos; además de que se requiere de un plan de formación y desarrollo de especialidades médicas relacionadas con los nuevos patrones de enfermedad que establece la transición epidemiológica.
La provisión de camas censables en México es de 1.6 por 1 000 habitantes, cifra inferior al promedio de los países de la organización que es de casi 5 camas por 1 000 habitantes (figura 24).19
Por otro lado, está en riesgo la sustentabilidad del sistema, ya que los esfuerzos para aumentar la cobertura y diseñar la sustitución del gasto de bolsillo por el gasto público se ven obstaculizados por el entorno fiscal actual y la falta de consenso sobre la reforma tributaria, como lo menciona la OCDE.23 En el largo plazo, el financiamiento del sistema de salud se verá presionado como resultado de dos impactos adicionales: el déficit actuarial en los sistemas de pensiones de los trabajadores del sector público y el impacto más general del envejecimiento de la población sobre la demanda de servicios de salud.
La Auditoría Superior de la Federación también advierte sobre la viabilidad financiera del Sistema de acuerdo con el estudio actuarial proporcionado por la Comisión Nacional de Protección Social en Salud, para el periodo 2009-2025, en el que se señala que los ingresos totales que se destinarán al Fondo de Protección contra Gastos Catastróficos disminuirán en una tasa promedio anual de 1.8%, al pasar de 14 151.9 millones de pesos en 2009 a 10 511.0 millones de pesos en 2025; los egresos aumentarán en una tasa promedio anual de 3.2%, al pasar de 8 918.6 millones de pesos en 2009 a 14 682.6 millones de pesos en 2025, en tanto que la suficiencia presupuestal pasará de un superávit de 5 233.3 millones de pesos a un déficit de 4 171.6 millones de pesos en ese periodo, situación que pone en riesgo el acceso efectivo, oportuno y de calidad a los servicios e intervenciones para atender enfermedades que ocasionan gastos catastróficos.22
Por otro lado, es importante destacar lo que representa para el Sistema Nacional de Salud el costo administrativo para la planeación, administración y operación de los servicios de salud en un sistema fragmentado, el cual representaba en 2009 el 10.8% del gasto total en salud, cifra muy por encima del gasto administrativo en salud de los demás países de la OCDE que en promedio representó 3% para ese año (figura 25).20
Situación preocupante es la del Instituto Mexicano del Seguro Social el cual se encuentra ante otro tipo de presiones derivadas de las transiciones social y económica que lo sitúan en una grave crisis, lo que ocasiona que los recursos destinados a la atención de la salud de su población cubierta sean cada vez más insuficientes, y que la probabilidad de que los derechohabientes tengan que buscar servicios en otras instituciones sea también cada vez mayor.
A pesar de las reformas, el modelo financiero y actuarial del IMSS muestra un panorama preocupante. Los seguros que prestan servicios de salud son altamente deficitarios, y aunque los seguros asociados a las prestaciones económicas son superavitarios, sus excedentes no alcanzan a cubrir, por mucho, el faltante de los primeros. Se estima que el faltante de recursos a 2011 era de 19 719 millones de pesos.30 De continuar esta tendencia, las proyecciones del déficit en el seguro de gastos médicos del instituto se incrementarán a casi 300 000 millones de pesos para 2050.31
]]> Esta situación financiera repercute en la oportunidad y calidad de los servicios de salud ya que ha habido una subinversión en infraestructura y equipamiento médico en los últimos años, sobre todo en el segundo nivel.Además de ser necesario mejorar las condiciones actuales del Sistema en términos de cobertura y financiamiento público de las intervenciones y de la organización segmentada por grupos de población, es indispensable fortalecer las acciones de salud pública y de prevención de las enfermedades que tradicionalmente han sido responsabilidad fundamental de la Secretaría de Salud, y que si bien ha mostrado logros en la prevención de enfermedades infecciosas, no han tenido el financiamiento suficiente para generar un impacto en las condiciones de salud de los mexicanos en lo que se refiere a la prevención de las enfermedades crónicas no trasmisibles, accidentes y adicciones.
Asimismo, ha sido insuficiente el enfoque preventivo de los servicios de salud orientados a la persona para disminuir la carga de enfermedad que implica mayores costos y pérdida de años de vida saludable, con el consecuente impacto que impide el fortalecimiento del capital humano, la productividad y el desarrollo.
Por otro lado, existen importantes diferencias en la calidad de la atención entre los servicios de salud públicos y privados, así como entre las instituciones públicas de salud, lo que se traduce en inequidad, además de que genera una serie de duplicidades administrativas dentro de las instituciones públicas del SNS, con el subsecuente uso inadecuado de los recursos.
A través de la función rectora de la Secretaría de Salud, y sobre todo con la creación de la Comisión Federal para la Protección contra Riegos Sanitarios, ha mejorado la regulación y vigilancia de los riesgos a la salud derivados de casi toda la actividad económica, pero aún no es eficaz en la regulación y vigilancia de la prestación de servicios de salud y en la auditoría médica. Es por ello que los riesgos a la salud originados por la propia práctica médica y paramédica no se previenen y solamente se buscan dirimir los problemas y consecuencias de la mala praxis a través del arbitraje y de las instancias judiciales respectivas, que paulatinamente han venido orientando la práctica médica, como en países con alta cultura litigiosa que han judicializado la salud.
A este respecto, no obstante que es sana la intervención coordinada de los tres poderes de la Unión, el legislativo, el ejecutivo y el judicial, la participación de los jueces en la definición de los alcances del derecho a la protección de la salud podría no ser muy benéfico en sistemas en desarrollo como el nuestro, en que la falta de precisión jurídica de los parámetros en que se desarrolla el sistema de salud puede propiciar que sean los jueces los que orienten el financiamiento, la cobertura y el alcance de los programas de salud.
En recientes estudios se ha determinado que el debate de la judicialización del derecho a la salud en América Latina surge de contextos culturales, históricos e ideológicos en que los preceptos deontológicos y consecuentalistas coexisten, pero a menudo colapsan.
Diversos factores pueden contribuir a la explicación del fenómeno: primero, el interés público ha cambiado: los usuarios poco a poco han venido demandando atención médica oportuna, de alta calidad y con vocación de servicio. Segundo, las constituciones y las nociones de Estado han también cambiado, creando un campo fértil para las demandas de los ciudadanos. Tercero, existe un activismo judicial en que un interés renovado por el interés público encuentra simpatía de las cortes por el estudio de esas demandas. Cuarto, los sistemas de salud en la región mantienen procesos para la priorización y distribución de recursos que no son suficientemente validados técnicamente, con transparencia, participación y rendición de cuentas. Finalmente, las transiciones demográficas y epidemiológicas están conformando las necesidades clínicas de la población, mientras que las tecnologías disponibles para satisfacer esas necesidades son más amplias y costosas.
El impacto positivo de la judicialización es que el litigio ha hecho que los gobiernos rindan cuentas en relación con sus obligaciones constitucionales, mientras que los principales efectos negativos son el financiero, el vinculado con la equidad y la eficiencia al ser los efectos de las sentencias orientadoras de los patrones individuales y que en la mayoría de los casos, las decisiones judiciales no cuentan con sustento clínico ni médico.32
Actualmente, las instituciones de salud del sector público todavía conservan la responsabilidad de dirección y algunas funciones de rectoría al interior de sus organizaciones, así como las funciones de financiamiento y prestación de los servicios médicos y de salud pública para cada grupo específico de su población asegurada, con enfoques diferenciados en la prestación de servicios, manteniendo importantes conflictos de interés que no favorecen el desarrollo del sistema. Por estas mismas circunstancias, la función de articulación, que debería asegurar una correcta gestión de la movilización de los recursos financieros hacia la producción de servicios de salud eficaces y de alta calidad, no se encuentra explícita ni existen reglas para su desempeño.
]]> Esto sigue dando lugar a duplicidades y desaprovechamiento de recursos, respuestas diferenciadas ante contextos y retos de salud similares entre las distintas poblaciones amparadas, estableciendo monopolios para las poblaciones respectivas de cada institución, generando traslapes de la demanda y muchas veces la cotización múltiple, cuando se cuenta con aseguramiento a más de una institución o cuando la falta de respuesta a las necesidades de salud obliga a los derechohabientes a hacer uso de los servicios del sector privado o de los servicios destinados a población sin seguridad social.Las últimas reformas al SNS han tenido el propósito de transitar en forma progresiva hacia un sistema organizado de modo horizontal sobre la base de las funciones del sistema de salud. A partir de la creación del Seguro Popular, se inició la ampliación de la cobertura de protección financiera para garantizar servicios de salud a las personas de escasos recursos económicos, y actualmente se han iniciado procedimientos legales para el intercambio de servicios entre las instituciones públicas de salud.
Sin embargo, a la fecha persiste la segmentación de la población en grupos sociales, se mantienen verticalmente las funciones de financiamiento y prestación, la incorporación del sector privado es mínima y se conserva la doble función de la Secretaría de Salud en la rectoría del sistema, en la organización e implementación de las acciones de salud pública y en la prestación de algunos servicios de salud.
Las condiciones del sector que se han descrito dificultan la operación homogénea de los servicios de salud entre todas las instituciones, disminuyendo la capacidad de desarrollar programas de gestión de calidad que aseguren la disponibilidad de equipos de alta tecnología, las condiciones físicas de las instalaciones de salud, el abasto de medicamentos, el mantenimiento del equipamiento médico y, en general, la calidad de la práctica médica y con ello, la satisfacción del usuario.
En nuestro país, los antecedentes para impulsar la mejoría de la práctica médica y de los servicios de salud se remontan a 1630 con la fundación del Tribunal del Protomedicato de la Nueva España, una extensión del Real Tribunal del Protomedicato del Reino de Castilla, el cual se instituyó como un cuerpo técnico encargado de vigilar el ejercicio de las profesiones sanitarias, así como de ejercer una función docente y atender a la formación de estos profesionales. La labor del Protomedicato, junto con el Inquisidor Mayor del Tribunal de la Santa Fe, no sólo se limitaba a examinar a los aspirantes al ejercicio médico, sino a mantener un eficaz control de dicho ejercicio.
Durante la presidencia y auspicio de Anastasio Bustamante, en medio de una búsqueda de consolidación gubernamental hacia el poder central, el Presidente introdujo un ordenamiento jurídico para instituir el Consejo Superior de Salubridad del Departamento de México, el 4 de enero de 1841. Las funciones del Consejo eran lo suficientemente amplias para regular el ejercicio de la medicina y la cirugía así como de los farmacéuticos y de las boticas, de los dentistas, parteras y flebotomianos, y de tomar todas las medidas conducentes a favorecer la salubridad pública, sobre todo en casos de epidemias.
Las disposiciones señaladas en el Reglamento de Estudios médicos, de Exámenes y del Consejo de Salubridad no sólo abarcaban facultades para el control del ejercicio de la medicina sino que establecían el control central sobre actividades de salud pública y epidemiología, así como el control sanitario de medicamentos y sustancias medicinales y de los establecimientos relacionados con la fabricación y dispensación de estos productos.
El Consejo funcionó hasta 1917 cuando el Congreso Constituyente propuso cambiar el nombre del Consejo Superior de Salubridad al de Consejo de Salubridad General con el objetivo de que la autoridad sanitaria pudiera ejercer sus atribuciones en todo el país, y para ello el organismo pasó a depender directamente del Presidente de la República.
Por otra parte, los antecedentes de la custodia y examen del ejercicio de la medicina se fortalecieron en 1864 con la constitución de la Academia Nacional de Medicina y, posteriormente en 1963, con la creación de los primeros Consejos de Especialidades Médicas.
En 1994, en el seno de la Fundación Mexicana para la Salud, se creó la Comisión Mexicana de Certificación de Servicios de Salud, que como organismo no gubernamental mostró el interés de la sociedad civil por definir un modelo, criterios y mecanismos de certificación de los servicios de salud, y sentó los precedentes para que se evaluara y acreditara a las unidades de salud.
]]> En 1995 se creó el Comité Normativo Nacional de Consejos de Especialidades Médicas que le dio fortaleza a la evaluación, certificación y recertificación de los médicos especialistas con el objetivo de garantizar a los usuarios la calidad técnica, conocimientos y habilidades de los profesionistas, en los cuales se deposita la salud y la vida de las personas en la búsqueda de la recuperación del bienestar físico y mental.Un suceso trascendental en la procuración de una buena calidad de la atención médica fue la creación, en 1996, de la Comisión Nacional de Arbitraje Médico (CONAMED) como la instancia pública para ofrecer medios alternos para la solución de controversias entre usuarios y prestadores de servicios médicos, para promover la prestación de servicios con calidad y contribuir a la seguridad de los pacientes.
El año 1999 también representa un hito en la calidad de la salud cuando se firmó el Acuerdo para el desarrollo del Programa Nacional de Certificación de Hospitales, del Consejo de Salubridad General, que dio inicio a la evaluación sistemática de la infraestructura, procesos y resultados de la atención brindada en los hospitales públicos y privados de nuestro país.
En el año 2000, como uno de los objetivos del Programa Nacional de Salud, se instituyó la Cruzada Nacional por la Calidad de los Servicios de Salud para ordenar en un solo ámbito programático las diferentes iniciativas de mejora de la calidad de los servicios de salud que se estaban desarrollando en todo el territorio nacional. La cruzada buscó integrar una serie de instrumentos como los códigos de ética, estímulos al desempeño, estandarización de procesos, monitoreo de resultados y certificación de individuos y organizaciones.
En 2001 se crea la Comisión Federal para la Protección contra Riesgos Sanitarios para fortalecer la vigilancia y regulación de los productos y servicios y evitar riesgos a la salud derivados de su uso o consumo. Si bien la integración de esta Comisión elevó el carácter regulatorio de los bienes y servicios, la regulación de los servicios de salud no tuvo el mismo impulso, ni los recursos suficientes para su operación.
El Consejo de Salubridad General, como la máxima autoridad sanitaria después del Presidente de la República, llevó a cabo en 2002 una importante evaluación del Programa Nacional de Certificación de Hospitales que culminó en su reformulación como Programa Nacional de Certificación de Establecimientos de Atención Médica, haciéndose una verdadera reingeniería de los procesos de evaluación y certificación. En ese mismo año se instaura el Premio Nacional de Calidad en Salud.
Con la modificación a la Ley General de Salud en 2003 para la Protección Social en Salud y la creación del Seguro Popular en 2004, se dio inicio al programa de acreditación de establecimientos para otorgar la autorización a las unidades médicas para participar en la prestación de servicios de salud y en el acceso a los beneficios del CAUSES y del Fondo de Gastos Catastróficos.
En 2008, el Consejo de Salubridad General emitió el Acuerdo para el desarrollo y funcionamiento del Sistema Nacional de Certificación de Establecimientos de Atención Médica, el cual tiene como objetivo, además de coadyuvar en la mejora continua de la calidad de los servicios de salud y seguridad del paciente, el de impulsar a las instituciones participantes a mantener ventajas competitivas para alcanzar, sostener y mejorar su posición en el entorno. En este tenor, se decidió homologar los estándares del Consejo de Salubridad General con los de la Joint Comission International (JCI).
Como se observa, los esfuerzos por fomentar la calidad de los servicios de salud son variados pero se encuentran atomizados entre diferentes instancias, con desiguales niveles de intervención, y son prácticamente de carácter voluntario. Por el lado de los prestadores, la calidad se percibe como un programa aislado de la organización, no cuenta con recursos para su implementación y se considera un ejercicio superfluo frente a la urgente necesidad de resolver los problemas de operación de los servicios.
A raíz del aumento en el aseguramiento y la protección financiera, además del progreso de las transiciones demográfica y epidemiológica, y con el compromiso de completar el periodo de transición que la Ley establece para cumplir con la tarea de asegurar a todos los hogares, México se encuentra ante la necesidad de garantizar el acceso universal a los servicios y avanzar en nuevas reformas innovadoras para la prestación de servicios, sobre la base de un acceso efectivo, con una orientación preventiva y elevada capacidad de resolución médica y hospitalaria.
]]>Modelo conceptual
Dada su amplia experiencia en el tema, desde su creación Funsalud ha desarrollado diversos esfuerzos relacionados con la investigación en políticas y sistemas de salud que se han traducido en aportaciones y contribuciones a las estrategias y programas de salud del país. Para ello ha desarrollado un conjunto de investigaciones que se han traducido en evidencias que han servido como un insumo clave para el desarrollo de políticas en salud en México y en otros países de Latinoamérica.
De ellos podemos mencionar el trabajo iniciado con el proyecto Economía y Salud33 que se basó en cuatro innovadores ejercicios de análisis para presentar un diagnóstico de los problemas de salud en México, incluidos el estudio del costo y efectividad de las intervenciones de salud, la medición del peso de la enfermedad, el análisis de las cuentas nacionales de salud y la investigación sobre los obstáculos al desempeño del sistema.
En dicho documento se proponía una visión dinámica de los sistemas de salud como un conjunto de relaciones estructuradas entre dos componentes fundamentales: las poblaciones y las instituciones, especificando las funciones del sistema de salud, para tener en mente la distinción convencional entre servicios de salud personales y públicos.
Gran parte del análisis se concentró en los servicios de salud personales, esto es, el conjunto de acciones de prevención, diagnóstico, tratamiento y rehabilitación que se aplican directamente a los individuos.
También se analizó la producción o generación de recursos no solamente de los prestadores habituales de servicios de atención médica sino incluyendo a un grupo diversificado de organizaciones que producen los insumos necesarios para esos servicios como las universidades e instituciones similares y que suelen tener el doble papel de desarrollar recursos humanos y suministrar servicios de salud, los centros de investigación que producen conocimientos y desarrollan nuevas tecnologías, así como el extenso grupo de empresas que forman el "complejo médico-industrial", tales como las compañías farmacéuticas y de equipo médico.
La tesis, retomada por el Observatorio de la Salud34 desarrolló un novedoso estudio alrededor de cuatro funciones: el financiamiento, la prestación, la modulación y la articulación.
Este estudio se tradujo en propuestas de política pública que impulsaron, entre otras cosas, la institucionalización de las cuentas nacionales en salud en México, que permiten identificar que más de 50% del total del gasto en salud correspondían a gastos privados, y que de ellos cerca de 95% se relacionaba con gastos de bolsillo, con lo que se determina una alta vulnerabilidad de los hogares a sufrir gastos catastróficos en salud. Por otro lado, gracias al análisis de la carga de la enfermedad se lograron identificar nuevas fórmulas para establecer prioridades en salud e identificar paquetes de intervenciones costo-efectivas.
Además, con base en las evidencias que arrojaron los estudios de Economía y Salud, en el año 2000 Funsalud desarrolló una propuesta denominada "Hacia un México más Saludable"35 la cual sirvió, entre otros, como base para la formulación de la Reforma a la Ley General de Salud de 2003 y la creación del Sistema de Protección Social en Salud y de su brazo operativo, el Seguro Popular de Salud.3
]]> Sobre las funciones de financiamiento y prestación se estableció un concepto de "proceso de financiamiento-prestación" integrado por una serie de pasos o subfunciones, señalando que uno de los aspectos importantes del diseño de las opciones de reforma es la distribución de responsabilidades por cada componente de dicho proceso.Bajo el término "modulación" se proponía agrupar una serie de funciones en un concepto más amplio que el de regulación, considerando las acciones para establecer, implantar y monitorear las reglas del juego para el sistema de salud, así como imprimir en el mismo una dirección estratégica.
La última función propuesta como "articulación" entre el financiamiento y la prestación requería ser explicitada asignando la responsabilidad de llevarla a cabo en entidades diferenciadas, concibiéndola como la "organización y gerencia del consumo de la atención" incluyendo las funciones de agregación de demanda y representación de usuarios, abarcando actividades clave que permiten que los recursos financieros fluyan a la producción y el consumo de la atención a la salud, como la afiliación de grupos a planes de salud, la especificación de paquetes explícitos de beneficios o intervenciones, la organización de redes de proveedores de forma que se estructuren las posibilidades de elección por parte del usuario, el diseño y la instrumentación de incentivos a los proveedores a través de mecanismos de pago y la gestión de la calidad de la atención.34
La configuración de las cuatro funciones más importantes del sistema de salud –financiamiento, prestación, modulación y articulación– buscaba proporcionar las bases para identificar los principales modelos institucionales, comparando sus limitaciones para proponer opciones para la reforma del sistema de salud. Derivado de ello, se señalaban cuatro tipos de modelos de sistemas de salud, como se describe en el cuadro III:

a) El modelo público unificado es aquél en el cual el Estado financia y suministra servicios directamente a través de un sistema único integrado verticalmente. Excluye las opciones de prestación bajo el control del usuario y limita la representación efectiva de los usuarios en la organización de los servicios. A su vez, los proveedores no pueden competir entre sí para suministrar un mejor servicio, ya que no existen alternativas posibles.
El virtual monopolio público se debe, más que nada, a la capacidad del Estado para ofrecer servicios de calidad razonable, al tiempo que compite con el sector privado sobre la base de los precios. Como el Estado no financia a otros proveedores, éstos deben cobrar lo que los servicios cuestan, o bien obtener algún subsidio privado. En cambio, los servicios públicos rara vez cobran a los usuarios el costo real. Esta ausencia de subsidio público a los servicios privados distingue al modelo público unificado del modelo de contrato público. Por su parte, la diferencia con el modelo segmentado radica en el hecho de que existe un solo presupuesto público, en vez de que se le divida entre instituciones de seguridad social.
En este modelo la función de la modulación con frecuencia se ve limitada por conflictos de interés o porque el monopolio público simplemente no ve la necesidad de esta función. La modulación se ejerce a través de formas de operación autoritarias, las cuales evitan los incentivos para el buen desempeño por parte de los proveedores. Por otro lado, la función de articulación se encuentra implícita, ya que la integración vertical y la ausencia de competencia hacen innecesaria la creación de instancias explícitas que medien entre las agencias de financiamiento, los prestadores de servicios y los usuarios.
b) En el modelo privado atomizado la función de financiamiento se lleva a cabo ya sea mediante desembolsos del bolsillo de los usuarios, o a través de agencias de seguros privados, las cuales reembolsan a los diversos prestadores de servicios sin que exista una integración vertical de estas dos funciones.
]]> Si bien ningún país latinoamericano presenta este modelo extremo en su forma pura, existen dos variantes importantes que se acercan al mismo. La primera es una modalidad de mercado libre, que se observa en países en los que la abrumadora mayoría del gasto es privado y ocurre dentro de un entorno de prestación de servicios altamente desregulado con niveles muy bajos de aseguramiento o prepago. Aunque formalmente existe libertad de elección, las enormes diferencias en los grados de acceso financiero generan un mercado privado segmentado que excluye a la gran mayoría de la población del acceso a servicios más especializados y de alto costo.Al igual que en el modelo público unificado, en esta variante la función de articulación es inexistente. A la luz de las conocidas imperfecciones del mercado de servicios de salud, la diversidad de financiamiento y de entidades de prestación no necesariamente se traduce en competencia. De hecho, la ausencia de una función explícita de articulación significa que no hay un mecanismo disponible para agregar la demanda, de forma que los usuarios pueden quedar desprotegidos por las asimetrías en la información. Aun cuando exista la competencia, con frecuencia ésta tiene lugar a través de la selección de riesgos más que de los precios. En suma, al excluir a grandes grupos de personas en necesidad y al segmentar la prestación de servicios, este modelo magnifica las fallas de mercado que generan ineficiencias globales en el sistema de salud.
La segunda variante del modelo privado atomizado puede denominarse modalidad "corporativista" y se caracteriza por la segregación de diferentes grupos ocupacionales en fondos de enfermedad exclusivos, no competitivos. Aunque en ocasiones algunos fondos cuentan con sus propias instalaciones para la prestación de servicios, el arreglo más común implica una separación entre el financiamiento y la prestación, de forma que el fondo de enfermedad cubre la atención que se recibe en instituciones públicas o privadas.
c) El modelo de contrato público es aquél en el que se combinan el financiamiento público con una creciente participación privada en la prestación de servicios. Esta separación de funciones se consigue mediante la contratación de servicios. Cuando el financiamiento público tiene una cobertura universal, entonces se habla de una integración horizontal de la población. En contraste con los modelos polares, la población tiene mayores opciones y los proveedores encuentran más oportunidades para la autonomía y la competencia. A menudo existe un presupuesto público global, igual que en el modelo público unificado, pero a diferencia de éste, dicho presupuesto no se asigna por adelantado a prestadores públicos, independientemente de su desempeño, sino que se dirige a un conjunto plural de prestadores en función de ciertos criterios de productividad y, en el mejor de los casos, también de calidad.
A pesar de las anteriores ventajas, uno de los problemas más serios es la falta de una función de articulación explícita, que con frecuencia queda sometida a la función de financiamiento. Esta deficiencia conduce a la fragmentación de la prestación y complica enormemente el control de la calidad y los costos. La tradicional debilidad de la función de modulación contribuye aun más a la fragmentación de la prestación.
Aunque este modelo se asemeja a la experiencia canadiense, lo cierto es que en Latinoamérica no ha logrado desarrollar su acción modulatoria, que en Canadá se ve enormemente fortalecida por la auto-regulación profesional. Por lo tanto, a la versión latinoamericana le ha resultado imposible alcanzar los niveles de igualdad y eficiencia del sistema de salud canadiense.
Cabe mencionar que el planteamiento actual de integración funcional del sector que conduce la Secretaría de Salud se encamina hacia este modelo de sistema de salud.
d) El modelo segmentado basa su atención en la responsabilidad pública de instituciones al servicio de poblaciones específicas que comúnmente se dividen en tres grandes segmentos que corresponden a otros tantos grupos sociales: la población con capacidad de pago que a su vez abarca a dos grupos: el primero formado por todos aquellos que trabajan bajo una relación laboral subordinada en el sector formal de la economía y que quedan cubiertos por una o varias instituciones de seguridad social. El segundo grupo está constituido por las clases medias y altas, en su mayoría urbanas, que no están cubiertas por la seguridad social y cuyas necesidades de salud casi siempre son atendidas por el sector privado, mediante un financiamiento que proviene fundamentalmente de desembolsos del propio bolsillo o mediante la contratación de seguros o planes de prepago privados. El tercer grupo lo constituyen los pobres, tanto rurales como urbanos, los cuales quedan excluidos de la seguridad social porque no se encuentran trabajando en una relación laboral subordinada. En el diseño del modelo segmentado, el Estado se encarga de suministrar servicios personales a esta población sin capacidad de pago.
El modelo segmentado segrega a los diferentes grupos sociales en sus nichos institucionales respectivos. De hecho, este modelo puede describirse como un sistema de integración vertical con segregación horizontal. Cada segmento institucional –el Estado, las instituciones de seguridad social y el sector privado– desempeña las funciones de modulación, financiamiento, articulación (cuando existe) y prestación de servicios, pero cada uno lo hace para un grupo específico.
Tal configuración del sistema de salud presenta muchos problemas. Primero, genera duplicación de funciones y desperdicio de recursos, especialmente en los servicios de alta tecnología. Segundo, generalmente conduce a diferenciales importantes de calidad entre los diversos segmentos. En particular, los servicios que se encuentran reservados para los pobres adolecen de una escasez crónica de recursos. Tercero, la segmentación implica de hecho la coexistencia de los dos modelos polares, por lo que se combinan las desventajas de ambos. Así, el servicio otorgado por el Estado presenta todas las desventajas del modelo público unificado, pero sin las ventajas de la cobertura universal; de manera similar cada institución de seguridad social ejerce un monopolio sobre su clientela respectiva, y el sector privado presenta las limitaciones del modelo privado atomizado.
]]> El problema más importante que presenta el diseño del modelo segmentado es que no refleja el comportamiento real de la población. De hecho, la gente no necesariamente respeta las divisiones artificiales entre los tres segmentos. En efecto, existe un traslape considerable de la demanda, en el que una elevada proporción de los beneficiarios de la seguridad social utiliza los servicios que ofrece el sector privado o el Estado. El problema es que la carga de tal decisión recae sobre el usuario, ya que se ve obligado a pagar por la atención que recibe en otra parte, a pesar de que ya antes pagó una prima de aseguramiento. Esto conduce a una importante fuente de desigualdad que consiste en la realización de múltiples pagos que imponen en muchas familias y empresas una carga financiera desproporcionada.Otra fuente de desigualdad es que el traslape de la demanda es unilateral, ya que las familias no aseguradas no pueden hacer uso de las instalaciones de la seguridad social (excepto en casos de urgencias y de algunos cuantos servicios de alta prioridad). Más aún, muchos sistemas han fracasado en el intento de focalizar sus servicios en los pobres. La noción de que los servicios privados están reservados para las clases medias y altas, liberando así recursos públicos para la atención de los pobres, no se ve respaldada por los datos existentes sobre utilización de servicios. En la mayoría de los países que cuentan con tales datos, lo cierto es que el sector privado es una fuente importante de atención para los hogares pobres, mismos que destinan una proporción mucho mayor de sus ingresos en pagos directos para la salud que los hogares de mayores ingresos.
El estudio incluyó un análisis sobre los modelos de sistemas de salud que prevalecen en los países latinoamericanos y los movimientos de reforma de los sistemas de salud dados en esa época, los cuales se orientaron en dos direcciones. Algunos países intentaron romper con la segmentación de la población nacionalizando los servicios de salud y unificando todas las instituciones en un sistema público único. Esta fue probablemente la estrategia de reforma más popular hasta la década de los ochenta, y aún cuenta con muchos defensores. La búsqueda de equidad al amparo de esta estrategia ha dado pruebas de ser incompatible con los requerimientos de eficiencia y de una respuesta sensible frente a las necesidades y preferencias de las poblaciones. Ya sea por cuestiones de preferencias ideológicas o por restricciones en el financiamiento público, algunos otros países buscaron entregar la organización de los servicios de salud a instancias diferentes del gobierno central.34
En América Latina se desarrollaron dos variantes de este tipo de reforma: la estrategia de privatización, en particular respecto de la seguridad social, y la estrategia de descentralización, con la devolución de responsabilidades previamente centralizadas a las autoridades locales.
Uno de los principales problemas que han presentado ambas variantes ha sido la debilidad del esfuerzo rector requerido para establecer reglas del juego claras en la transferencia de responsabilidades. En lugar de ello, los tomadores de decisiones centrales han actuado bajo la suposición implícita de que la iniciativa local o privada sabrá resolver de alguna manera las limitaciones importantes en la atención a la salud. En estas condiciones, muchas iniciativas de privatización y de descentralización han resultado ser incompatibles con los requerimientos de equidad y, paradójicamente, tampoco han podido producir las ganancias esperadas en términos de eficiencia.
Derivado del análisis de las ventajas y limitaciones de los modelos descritos y de los resultados de las primeras reformas, el estudio propuso una reforma del sistema de salud bajo una propuesta que se denominó "Pluralismo estructurado".36
El concepto de "pluralismo estructurado" intenta expresar la búsqueda de un punto medio entre los arreglos polares. A través del "pluralismo" se plantea evitar los extremos del monopolio en el sector público y la atomización en el sector privado, y a través de lo "estructurado" evitar los extremos de los procedimientos autoritarios del gobierno y la ausencia anárquica de reglas del juego transparentes para evitar o compensar las fallas del mercado (figura 26).
El pluralismo estructurado propone una distribución de poder más equilibrada que cualquiera de los modelos polares; de tal manera que, así como el modelo segmentado combina las desventajas de estos modelos polares, el pluralismo estructurado las compensa.
Este modelo implica una ruptura en términos del aseguramiento de grupos sociales relacionados con la condición de empleo para pasar a una cobertura de aseguramiento o protección de forma legal y automática para hacer manifiesto y operativo el derecho a la protección a la salud
Asimismo, requiere la separación clara y determinada de las funciones del Sistema Nacional de Salud, de tal forma que en lugar de la actual integración vertical con segregación de los grupos sociales, la población estaría integrada de manera horizontal y la asignación de funciones sería explícita y especializada.
]]> En otras palabras, el sistema de salud ya no estaría organizado por grupos sociales, sino por funciones. De hecho, un rasgo clave de este modelo es que identifica de manera explícita cada una de las cuatro funciones y con ello fomenta la especialización de los actores en el sistema de salud.En este esquema, la modulación (rectoría) se convierte en la misión principal del gobierno en su carácter de entidad responsable de imprimir una dirección estratégica al sistema en su conjunto. En lugar de ser un proveedor más de servicios –por lo general el más débil-, asegura una interacción equilibrada, eficiente y equitativa entre todos los actores mediante la estructuración de reglas e incentivos adecuados. Este énfasis en la modulación no pretende conducir a la concentración burocrática del poder, sino, por el contrario, al establecer reglas del juego transparentes y justas: el gobierno puede delegar cada vez más la operación real de muchas de las funciones de modulación a organizaciones participantes de la sociedad civil que no estén ligadas a intereses especiales.
La función de financiamiento se convierte en la responsabilidad central de la protección social, y se amplía gradualmente a fin de alcanzar una protección universal guiada por principios de finanzas públicas. Los subsidios están orientados a la demanda más que a la oferta, y en lugar de asignar un presupuesto histórico a cada unidad de servicios independientemente de su desempeño, cada persona afiliada representa un pago potencial dependiente de la elección del prestador por el usuario.
El manejo de ese pago se convierte en un elemento clave de la función de articulación, que ahora sí se volvería explícita y sería responsabilidad de instituciones especializadas públicas y privadas.
Por último, la prestación directa de servicios queda abierta a todo un esquema plural de instituciones, tanto públicas como privadas. El reto que propone el pluralismo estructurado es incrementar las opciones para los usuarios y los proveedores, y contar al mismo tiempo con reglas del juego explícitas que minimicen los conflictos potenciales entre equidad y eficiencia. El aumento de las opciones para los usuarios se vería acompañado por una extensión del prepago dentro de un contexto de finanzas públicas para poder asegurar y redistribuir los recursos.
Por otra parte, además de la organización del sistema para separar las funciones de financiamiento y prestación, se requiere hacer una definición clara del alcance y calidad de las intervenciones en salud para ser consideradas dentro del concepto de cobertura universal.
En términos generales, no existe una definición consensuada del concepto y alcances de cobertura universal y acceso efectivo, sino que éstas se adaptan a las circunstancias particulares de cada país y, por supuesto, a su propia visión y expectativas de lo que puede y debe alcanzarse a través de un sistema universal de salud. Así, a nivel global, los avances hacia la cobertura universal han evolucionado de formas y a velocidades distintas, y son estos mismos niveles de avance los que determinan también la definición que en cada país impera respecto al acceso efectivo.37
De acuerdo con los informes de la Organización Mundial de la Salud, una definición de Cobertura Universal es aquella en donde los sistemas de salud están diseñados para "Proporcionar a toda la población el acceso a servicios sanitarios necesarios (incluida la prevención, la promoción, el tratamiento y la rehabilitación) de calidad suficiente para que sean eficaces y garantizar que el uso de estos servicios no exponga al usuario a dificultades financieras".38 En palabras de la Directora General de la OMS, Margaret Chan, la cobertura universal de salud "es el concepto único más poderoso que la salud pública puede ofrecer".39
Para avanzar hacia la cobertura universal, la OMS define tres vertientes que se muestran en la figura 27:
]]> ◗ Amplitud de la cobertura: ¿Quién está asegurado?◗ Profundidad: ¿Qué prestaciones están incluidas?
◗ Nivel: ¿En qué proporción están cubiertos los costos?
De acuerdo con esta visión, la definición de cobertura universal se encuentra estrechamente vinculada con el gasto en salud y sus fuentes de financiamiento: una sociedad en la cual 100% del gasto en salud corresponde a gasto público ha alcanzado la cobertura universal. En este caso, las dimensiones de la figura interior (gris), equivalente al gasto público en salud, son similares a las dimensiones de la figura exterior (transparente), que equivale al gasto total en salud.
Cualquiera que sea la combinación, el principio que se busca es, en términos generales, común: reducir la incidencia de problemas financieros relacionados con los pagos directos. Este indicador, de acuerdo con la OMS, es fundamental para medir el avance hacia la cobertura universal.38
En el ámbito nacional no existe un consenso respecto a lo que debe entenderse por cobertura universal de los servicios de salud.37 Destaca particularmente la inexistencia, desde la rectoría del sistema de salud, de una definición clara respecto al concepto de acceso efectivo. Esta indefinición se refleja en una estrategia confusa y cambiante para lograr la cobertura universal.
Retomando las tres dimensiones a tomar en cuenta para avanzar a la cobertura universal según la OMS, en México se observa un esfuerzo sin precedentes para expandir la cobertura de afiliación, sobre todo a través del Seguro Popular.
Esta expansión ha sido señalada como uno de los principales resultados del gobierno actual, y sin embargo, poco se señala respecto a la capacidad que tiene el propio SNS de proveer la atención que requieren los millones de nuevos beneficiarios que se han incorporado al Seguro Popular desde su creación.
Es decir, se han orientado los recursos y los esfuerzos en materia de afiliación, pero no se aprecia con tal claridad un esfuerzo por incrementar el acceso efectivo de los beneficiarios a los servicios de salud y al incremento de la cobertura de intervenciones que generan gastos catastróficos y, sobre todo, no existe un esfuerzo evidente para garantizar el financiamiento de la salud con gasto público para evitar o al menos disminuir el gasto de bolsillo que desembolsan los hogares para atender sus necesidades de salud. Inclusive, es de llamar la atención que no existe un indicador claro, a nivel federal, que vincule el monto de los recursos asignados al Seguro Popular con el incremento en su capacidad de atención.37
En el esquema propuesto por la OMS, la cobertura de salud en nuestro país se vería más o menos con la forma de la figura 28, en la que se ha privilegiado la vertiente de afiliación y se ha ampliado esta cobertura en forma considerable, pero no se ha incrementado el paquete de beneficios y el financiamiento todavía depende en gran medida del gasto de bolsillo:
]]> Como se mencionó anteriormente, en términos de afiliación se han incorporado al Seguro Popular 51.8 millones de personas entre 2004 y 2011, lo que ha incrementado el número de mexicanos con derechos explícitos de atención a la salud, aunado a la cobertura de 53 millones de derechohabientes del IMSS y 12 millones del ISSSTE. En la figura se ha descontado el porcentaje de traslape que significa alrededor de 15%.Si bien esta es la vertiente que más interés ha recibido por parte del Sistema de Protección Social en Salud y en términos absolutos se presenta como un gran avance en la cobertura, es importante hacer las siguientes consideraciones para evaluar la estimación real de esta dimensión:
◗ Los datos de cobertura de población, principalmente en el IMSS e ISSSTE, se construyen a partir del registro de cotizantes con una estimación de integrantes de familia, por lo que las cifras resultantes de derechohabientes son supuestos; es decir, no parten de registros nominales de las personas que tienen derecho de acceso a los servicios.
◗ Aún así, en el caso de que partieran de registros nominales, ello no asegura que toda la población que tiene derecho ha sido registrada y es usuaria de los servicios, por lo que existen diferencias de cobertura cuando se refiere a la cobertura legal o población amparada, a la población adscrita o registrada y a la población usuaria.
◗ Dentro de las cifras de cobertura que tradicionalmente se mide en el nivel agregado nacional a partir de los datos de las instituciones públicas de salud, está ausente aquella que está cubierta por los institutos de seguridad social dependientes de los gobiernos de las entidades federativas y, por otro lado, tampoco se considera a la población cubierta por la medicina privada a través de seguros de salud.
Por el lado de la vertiente de cobertura de servicios, la población atendida por la seguridad social, aproximadamente 56% de la población mexicana, cuenta con cobertura integral de servicios, aunque no explícita, mientras que 43% que corresponde a la población afiliada al Seguro Popular cuenta con 284 intervenciones de primero y segundo nivel, así como 57 intervenciones de alta especialidad, que si bien equivalen a alrededor de 1 534 padecimientos y 17 padecimientos que generan gastos catastróficos, aún faltan por incorporar importantes problemas de salud como neoplasias, enfermedades cerebro vasculares y la insuficiencia renal, entre otras.
En esta vertiente también es importante tomar en cuenta no solamente la entrega de servicios y la cobertura de intervenciones, sino también la calidad de la atención en salud, tanto en lo que se refiere a infraestructura como a lo relativo con procesos de atención y efectividad.
Aunque en el país se han generado instrumentos importantes para impulsar la calidad, algunos tienen carácter voluntario, lo cual resulta insuficiente para garantizar la calidad de los servicios de salud y la calidad de la práctica médica, incluyendo al personal paramédico y administrativo.
La OCDE ha referido que es correcta la limitación de intervenciones, en el sentido de dar mayor prioridad a paquetes de beneficios costoefectivos. En el documento "Perspectivas OCDE: México, Políticas clave para un desarrollo sustentable"40 señala que el Seguro Popular cubre el tratamiento de una gama limitada de enfermedades, sentando ejemplo para muchos otros países sobre cómo lograr resultados equitativos sin dañar la sostenibilidad fiscal del sistema.
]]> Por su parte, la OMS también señala que en ninguno de los países de altos ingresos, de los que se suele decir que han alcanzado la cobertura universal, se cubre al 100% de la población con el 100% de los servicios, que podrían estar disponibles con el 100% del gasto, sin listas de espera.38La OMS advierte que aunque la recaudación de más dinero para la salud es crucial, en el caso de los países de ingresos bajos que se esfuerzan por acercarse a la cobertura universal sacar el máximo provecho de los recursos disponibles es igual de importante y no existe una regla general sobre qué intervenciones serán más eficaces y rentables en un país.
Es indudable que existe una fuerte relación entre la salud y el desarrollo económico, y ésta ha sido documentada ampliamente: el aumento de un año en la esperanza de vida se traduce en un incremento entre 1 y 4% en el PIB en un periodo de diez años; las diferencias en la salud entre los países explican aproximadamente el 17% de la variación en el producto por trabajador. Las inversiones en salud aumentan el rendimiento de las inversiones en educación, por ejemplo, las intervenciones para prevenir las parasitosis intestinales entre los estudiantes reducen 25% el ausentismo escolar.31
Sin embargo, es cierto que la rentabilidad no es la única consideración a tener en cuenta cuando se decide sobre la combinación perfecta de intervenciones. En los casos en los que se cuestiona la justicia, la integridad o la igualdad básica, el valor social de una intervención sanitaria concreta puede variar respecto al valor de los beneficios sanitarios que produce y su implementación se justifica ante cualquier análisis de costoefectividad.
Es muy importante, por lo tanto, definir el alcance que deberá tener la cobertura de intervenciones en salud. Lo cierto es que ésta debe ser gradual, que incremente y universal, debe considerar los padecimientos más frecuentes del panorama epidemiológico y garantizar la cobertura de aquéllos que generan gastos catastróficos.
En el modelo de cobertura propuesto por la OMS, la vertiente más rezagada en México es la que corresponde a la compartición de gastos, ya que aún 49% del gasto proviene de los bolsillos de las familias. Este es el aspecto clave en una nueva reforma del Sistema Nacional de Salud.
Es importante mencionar que en el documento publicado por la OCDE en mayo de 2010, "Perspectivas OCDE: México, Políticas Clave para un Desarrollo Sustentable", hace algunas reflexiones y recomendaciones en el tema de salud que coinciden con las propuestas de Funsalud.40
Entre los retos del sistema mexicano de salud menciona que el mecanismo de financiamiento del Seguro Popular, si bien reduce las inequidades entre las entidades federativas y logra resultados equitativos al establecer un paquete de intervenciones, no es suficiente para resolver todos los problemas del sistema, lo que hace "necesario encontrar financiamiento adicional y mejorar la eficiencia de la oferta en el sector de salud pública".
Aunque destaca los logros del Seguro Popular, el libro menciona que éste "afronta retos que incluyen la variación en la capacidad de algunos estados para administrarlo de manera adecuada y los continuos problemas relacionados con la obtención de recursos para satisfacer la creciente demanda."
"Se requieren reformas adicionales para mejorar la eficiencia en el sistema de salud y la prestación de los servicios correspondientes, por ejemplo mediante la reforma de los mecanismos de pago para recompensar el alto rendimiento y la creación de una separación entre compradores y prestadores de los servicios para mejorar la eficiencia; o mediante la creación de un sistema general de servicios de salud con un solo paquete de seguro que se aplique a todos los derechohabientes."
]]> Asimismo, señala la persistencia de la fragmentación del sistema mexicano de salud, con un "sector privado extenso y prácticamente no regulado y un sector público fragmentado en varios organismos integrados verticalmente que financian y prestan servicios de salud y cubren a diferentes segmentos de la población"Las recomendaciones de la OCDE40 que identifica como "claves" son:
◗ Garantizar el financiamiento adecuado del sistema de salud mediante la introducción de las reformas fiscales necesarias.
◗ Fomentar la contratación de cobertura bajo el Seguro Popular y reducir las barreras al acceso a servicios mediante el aumento de su disponibilidad y calidad, ampliando progresivamente el paquete de servicios de salud cubiertos.
◗ Impulsar una mayor eficiencia de los hospitales y los prestadores de servicios institucionales mediante la introducción de una separación más clara entre proveedores y usuarios, y de mecanismos de pago basados en la producción.
◗ Fomentar una mayor productividad de los profesionales de la salud vinculando la remuneración a la eficiencia y la calidad, asegurando que los médicos en práctica privada no reduzcan la disponibilidad de servicios públicos.
◗ Fomentar la calidad y la eficacia en función de costos, ampliando la prevención de enfermedades y las iniciativas de fomento de la salud.
◗ Mejorar el gobierno del sistema mediante el fortalecimiento de los mecanismos de información y los marcos de rendición de cuentas para todas las instituciones, invirtiendo en capacidad administrativa a todos los niveles del sistema.
Existe concurrencia con estas recomendaciones y los temas que Funsalud ha identificado para ser desarrollados para conducir los pasos de una nueva reforma al Sistema Nacional de Salud:
]]>◗ El financiamiento de la salud a través de impuestos generales
◗ La separación de funciones del Sistema Nacional de Salud, especialmente la separación del financiamiento y la prestación
◗ La pluralidad en la articulación y prestación de servicios de salud
◗ El desarrollo de una agenda legislativa para la reforma sanitaria y contributiva
Si bien estos temas propuestos retoman algunas de las recomendaciones que en el pasado se han formulado en los diferentes documentos propositivos que ha desarrollado Funsalud, siguen vigentes después de la Reforma de 2003 por lo que su revisión es pertinente.
Asimismo, para garantizar un progreso gradual pero a la vez incremental, integral y operativo de las propuestas, así como la correcta incorporación de los sectores para aumentar la oferta con una visión de calidad, equidad y progresividad41 se consideraron tres esferas de acción para el desarrollo de las propuestas:
1. Investigación técnica que aporte la información científica que sustente el análisis y las propuestas.
2. Legitimación de las propuestas con el aval de las instituciones académicas y centros de investigación.
]]> 3. Participación de operadores políticos, que sitúen la discusión en el contexto adecuado para conferirle factibilidad de su uso en la definición de políticas públicas para la universalidad de los servicios de salud.
Estas fórmulas de concertación buscaron cruzar las estrategias propuestas para asegurar su viabilidad, como lo muestra la figura 29:

Propuesta de una nueva reforma del Sistema Nacional de Salud
A pesar de los avances de integración funcional que han iniciado las instituciones públicas de salud, la organización del Sistema Nacional de Salud es, por una parte, ineficiente para atender la demanda actual y futura de los mexicanos en conjunto y alcanzar la universalidad de la atención a todos los problemas de salud y, por la otra, ineficaz para responder, con un enfoque marcadamente preventivo, a los retos de la transición epidemiológica.
Existen graves diferencias en la calidad de la atención en los servicios de salud públicos y privados, con una consecuente inequidad, distintos grados de eficiencia y serias duplicaciones dentro de las instituciones del Sistema Nacional de Salud.
Estas circunstancias plantean la necesidad de impulsar una nueva reforma del Sistema Nacional de Salud que aproveche en forma más eficiente y efectiva los recursos y la inversión. Para ello Funsalud considera indispensable plantear como una medida estratégica la separación de las funciones del sistema y alinear los procesos de prevención y atención hacia una acción más eficaz.41
Como se menciona en El futuro de la salud en México:17 "El país necesita transitar hacia el siguiente estadio de la seguridad social, que es la protección social universal. La esencia de la protección social es que el acceso a los beneficios deja de ser solamente un derecho laboral, lo cual necesariamente lo limita, para convertirse en un derecho ciudadano, lo cual lo vuelve universal".17
]]> En la propuesta de Funsalud se plantea la separación plena de las funciones del SNS para garantizar la atención de las necesidades de salud de toda la población mexicana, y al mismo tiempo determinar con claridad las responsabilidades de cada una de las instituciones de salud.Concebida desde una lógica que asimila otras experiencias y potencia los esfuerzos realizados, una primera virtud de la propuesta de Funsalud para alcanzar la universalidad de los servicios de salud radica, precisamente, en las líneas de continuidad que mantiene con la política de salud que el Estado mexicano ha desplegado durante las últimas décadas, así como con la iniciativa de un Sistema de Seguridad Social Universal, en la cual se propone ofrecer un paquete integral de protección social y gratuito a todos los mexicanos. Conserva además una afinidad con los criterios que promueven los organismos internacionales como la OCDE y la OMS.
El eje de la nueva reforma propuesta es la separación plena de las funciones para hacer más eficiente el Sistema Nacional de Salud, para fomentar la especialización de las instituciones de salud y determinar con claridad las responsabilidades de cada uno de ellos.
El propósito de las autoridades desde la década de 1990 ha sido cambiar de forma progresiva hacia un sistema organizado de modo horizontal sobre la base de las funciones del sistema de salud.
Antes de la Reforma a la Ley General de Salud en materia de Protección Social en Salud, el esquema de atención estaba esencialmente basado en una segmentación de grupos de población con una clara verticalidad de las funciones del sistema, como lo muestra la figura 30.

A partir de la creación del Seguro Popular, se inició la ampliación de la cobertura de protección financiera para garantizar servicios de salud a las personas de escasos recursos económicos. Sin embargo persiste la segmentación de la población en grupos sociales, se mantienen verticalmente las funciones de financiamiento y prestación, no se ha dado la incorporación del sector privado, no se ha definido en forma explícita la función de articulación y se conserva la doble función de la Secretaría de Salud en la rectoría del sistema y en la prestación de servicios a población no asegurada (figura 31).

Un problema particular en este contexto concierne al sistema de seguridad social, donde la supervisión de la Secretaría de Salud es más débil que aquélla para los servicios ofrecidos por los servicios estatales de salud y la Secretaría misma. Por ejemplo, y quizá debido a su papel en la prestación más general de seguridad social, el IMSS reporta a la Secretaría del Trabajo y Previsión Social, y la Secretaría de Salud sólo juega un papel de consulta y coordinación con respecto al componente de salud.18
La propuesta implica sustituir la actual integración vertical con segregación de grupos sociales, por una organización horizontal por funciones (figura 32), en la cual:
a) la Secretaría de Salud fortalezca su función rectora del sistema,
b) el financiamiento se realice a través de un fondo único sustentado en impuestos generales,
c) se constituya la función de articulación, es decir, la gestión entre el proceso del financiamiento y la prestación, que sea explícita y esté a cargo de instituciones públicas y privadas acreditadas, y
d) la prestación de servicios se otorgue a través de las unidades médicas organizadas en redes plurales (públicas y privadas) de atención por niveles escalonados.

Podemos apreciar que se distinguen dos aspectos fundamentales en el otorgamiento de servicios de salud: las acciones de salud pública, dirigidas a la comunidad y el medio ambiente, y las acciones de salud dirigidas a la persona y que incluyen acciones de atención primaria, promoción y educación en salud, atención preventiva, atención médica curativa y rehabilitación. Ambos componentes son motivo de reforma en la propuesta de Funsalud, cuentan con un financiamiento explícito y específico y los actores responsables de su desarrollo están claramente definidos.
La implementación de las acciones de salud pública serán responsabilidad de los Servicios Estatales de Salud, bajo las diversas modalidades que éstos tienen.
La rectoría se fortalece como la misión principal del gobierno en su carácter de entidad responsable de conducir al sistema en su conjunto. A la Secretaría de Salud le corresponde esta función en la que se incluye el diseño financiero y la gestión de recursos; así como la formulación de las reglas y condiciones para la operación del Sistema, como se explicará más adelante. Al no ser ya un proveedor más de servicios, aseguraría una interacción equilibrada, eficiente y equitativa entre todos los actores mediante la estructuración de pautas e incentivos adecuados, así como un esquema de rendición de cuentas accesible al público.
La función de financiamiento, independiente de la prestación, se convierte en el elemento clave que proporciona equidad al sistema ya que sustituye el sistema de distribución financiera sujeto a la condición laboral de los beneficiarios para alcanzar una protección universal guiada por principios de finanzas públicas, equidad y transparencia.
Separar la función financiera favorece que los subsidios se orienten a la demanda, más que a la oferta, y en lugar de sustentar la asignación de un presupuesto histórico a cada unidad de servicios independientemente de su desempeño, la elección de cada persona basada en la eficiencia del prestador y la percepción de su satisfacción, representaría la fuente primaria del financiamiento para el prestador de servicios. La función de financiamiento, permitiría la conformación de Fondos específicos a partir de impuestos generales para sufragar las acciones de salud pública y las acciones de salud dirigidas a la persona.
Conservar un esquema que no separa la función financiera de la prestación mantendría en una misma organización la decisión de compra o financiamiento y la responsabilidad operativa de la prestación, lo que no favorece la evaluación objetiva de resultados y la eficiencia de los prestadores de servicios al presentarse un conflicto de intereses, hoy latente en nuestras organizaciones sanitarias.
Sostener unidas las dos responsabilidades ha propiciado la necesidad de mantener una segmentación organizacional de instituciones que persiguen fines diferentes aunque convergentes y con fuentes de financiamiento también diversas.
Para alcanzar la universalidad en los servicios de salud la condición necesaria es que el financiamiento esté separado de la prestación, y como consecuencia, la posibilidad del intercambio de servicios entre instituciones de propiedad distinta, requiere de la existencia de organizaciones articuladoras que adquieran servicios de las redes prestadoras que puedan ser pagados a partir del fondo único.
El financiamiento de las acciones de salud a la persona permite la entrega de recursos derivados de impuestos generales directamente hacia las instituciones que ejecuten la función de articulación, las cuales ahora tendrán responsabilidades específicas para asegurar el flujo de los recursos hacia la operación eficiente de la red de servicios de atención a la salud. Las instituciones articuladoras podrán ser organismos descentralizados, sujetos a estándares financieros de empresas públicas y que les llegue el financiamiento directamente del fondo correspondiente.
]]> El manejo de los recursos financieros se convertiría en el aspecto fundamental de la función de articulación, que ahora sí se haría explícita y sería responsabilidad de las instituciones públicas y privadas acreditadas para tal por la función rectora cumpliendo con los criterios señalados.Por último, la prestación directa de servicios quedaría abierta a todo un esquema plural de instituciones, tanto públicas como privadas, con el propósito de incrementar las opciones para los usuarios y elevar la calidad de los servicios basada en la competencia. Esta función se representa en el esquema con flechas a partir de la población, ya que se origina en la decisión libre y personal de los usuarios para seleccionar al prestador para la atención de su salud y la afiliación a la institución articuladora para obtener, sin costo, los beneficios universales de salud garantizados que se describen posteriormente.
Dado que se propone que la incorporación de intervenciones en los beneficios universales garantizados sea gradual e incremental, se esquematiza además la posibilidad de obtención de aquellas intervenciones de salud no incluidas inicialmente en los paquetes universales garantizados y a los que la población puede tener acceso a través de los esquemas complementarios (como los que están cubiertos a la fecha por la seguridad social), o bien, por medio de esquemas de aseguramiento privado o con pago directo (gastos de bolsillo). En la medida en que se vayan incluyendo dichas intervenciones a los paquetes universales, esta modalidad de pago disminuirá.
A continuación se describen con más detalle las Funciones del Sistema Nacional de Salud en el esquema propuesto.
Fortalecimiento de la rectoría del SNS
Las dimensiones de la función rectora de la Secretaría de Salud como autoridad sanitaria abarcan la conducción y regulación del Sistema Nacional de Salud a través de la vigilancia de la ejecución de las funciones esenciales de salud pública por parte de las instituciones púbicas y privadas del sector, la modulación del financiamiento, la armonización de la provisión de los servicios y la vigilancia del aseguramiento. Ello requeriría fortalecer las siguientes estrategias, para contribuir a reducir inequidades en salud:41
◗ Formular, organizar y dirigir la ejecución de la política nacional de salud
◗ Diseñar modelos de atención basados en promoción y prevención
]]> ◗ Asegurar el desempeño de las funciones esenciales en salud pública◗ Promover el desarrollo integral de los recursos humanos
◗ Asegurar modalidades de financiamiento solidario
◗ Garantizar, vigilar y modular los recursos de diversas fuentes para asegurar el acceso equitativo de la población a los servicios de salud
◗ Extender la protección social en salud a todos los mexicanos independientemente de su condición laboral y su capacidad de pago
◗ Diseño del marco normativo sanitario que proteja y promueva la salud así como la garantía de su cumplimiento
◗ Promover el debate nacional, reflexión y consulta permanente en la salud como cuestión de Estado, política pública y derecho ciudadano
◗ Introducir una reforma fiscal para garantizar el financiamiento adecuado del sistema de salud23
◗ Garantizar un financiamiento adecuado para los "bienes públicos de salud" que sean costoefectivos, tales como prevención o vigilancia epidemiológica23
◗ Establecer una separación entre compradores y prestadores de servicios mediante esquemas contractuales entre los aseguradores y los proveedores para reducir o eliminar la segmentación actual del sistema23
]]> ◗ Fortalecer los sistemas de información y los marcos de entrega de información y rendición de cuentas para todas las instituciones e invertir en capacidades administrativas y de gestión para mejorar la gobernabilidad del sistema.23
Se requiere fortalecer la función de rectoría, más allá que la regulación del Sistema Nacional de Salud, como elemento clave para la nueva reforma a fin de impulsar un desarrollo armónico del sistema.
La función de rectoría es una función especializada que debe diferenciarse del financiamiento y la prestación, de forma que se eviten los conflictos de intereses y se asegure la transparencia en el gran número de transacciones que tienen lugar en los sistemas de salud modernos.34
La rectoría es una responsabilidad pública prácticamente en todos los sistemas de salud; sin embargo, no significa que el gobierno deba encargarse de la operación de todas las funciones rectoras. De hecho, los diferentes países varían en el grado en el que otros actores participan en la operación de algunas de esas funciones (como la certificación y la acreditación). Sin embargo, existe un amplio consenso en el sentido de que la responsabilidad última es pública, lo que significa que un agente políticamente legítimo, en nuestro caso, la Secretaría de Salud, debe ofrecer una respuesta sensible frente a los intereses de la colectividad y rendir cuentas claras sobre su actuación.
La propuesta de reforma consolida la rectoría del Sistema Nacional de Salud y para ello propone que la Secretaría de Salud canalice su energía al cuidado del interés público estableciendo una dirección estratégica al sistema, proporcionando una seguridad integral para toda la población mexicana independientemente de su condición laboral o su capacidad de pago, movilizando recursos para la salud otorgando prioridad al desarrollo de los bienes públicos, como la promoción de la salud, educación para la salud, vigilancia epidemiológica y la protección contra riesgos sanitarios, asegurando equidad financiera entre instituciones y entidades, estableciendo reglas y confiriendo transparencia a los procedimientos, evaluando desempeños, vigilando la calidad de los servicios prestados y asegurando la efectividad del sistema, con justicia y equidad.
El fortalecimiento de la rectoría no coloca obstáculos a los servicios de salud, sino por el contrario, representa una condición necesaria para que éstos funcionen de manera efectiva y eficiente, concentrando sus esfuerzos en las siguientes acciones:
◗ Conducción integral del Sistema Nacional de Salud
◗ Diseño del esquema financiero del sistema y gestión de los recursos dirigidos a financiar las necesidades de salud
◗ Coordinación intersectorial
]]> ◗ Protección de la población contra riesgos sanitarios◗ Rectoría de la calidad y protección al usuario.
La conducción del sistema incluye la formulación de políticas, la planeación estratégica, el establecimiento de prioridades para la asignación de recursos, la acreditación de las instituciones para el desarrollo de las funciones de articulación y prestación de servicios, el fortalecimiento de los sistemas de información así como la generación y uso de la información, la definición de indicadores, criterios y estándares que midan la prestación del servicio y la calidad para la evaluación del desempeño de las organizaciones y la rendición de cuentas de cada institución y del sistema en su conjunto, el fomento de inversión en infraestructura física y de recursos, dirección estratégica en la formación y distribución de recursos humanos para la salud, y el fomento de la investigación científica y el desarrollo tecnológico.
Además de ello, la conducción del sistema implica la definición de indicadores, criterios y estándares que midan el servicio y la calidad para la evaluación del desempeño, tanto administrativo como técnico, de las organizaciones articuladoras y de los prestadores de servicios de salud, así como la rendición de cuentas de cada institución y del sistema en su conjunto.
Esta capacidad rectora podría iniciar con la coordinación sectorial formal de la Secretaría de Salud respecto de las instituciones de seguridad social; con ello, de manera formal y material tendría la competencia jurídica explícita para favorecer la integración sectorial y la universalidad de los servicios de salud, hoy segmentada.
Esta sectorización se puede ejecutar por medio de un acuerdo presidencial, con la idea de fortalecer la intervención que el Ejecutivo Federal debe ejercer en la función, operación, desarrollo y control en materia de salud de las entidades paraestatales IMSS e ISSSTE. Favorece el establecimiento de políticas de desarrollo integrales, la programación y presupuestación con asignaciones sectoriales de gasto y financiamiento, permite conocer la operación integral y evaluar los resultados de las paraestatales, con flujo de información y datos en sectoriales, lo que no sucede el día de hoy con las instituciones de seguridad social.
Este arreglo tiene claramente ventajas legales, ya que permitiría establecer políticas de desarrollo integrales, facilitaría la coordinación de la programación y presupuestación, con las asignaciones presupuestales de gasto y financiamiento, y permitiría llevar a cabo la evaluación de la operación y resultados de las entidades paraestatales, así como compatibilizar los requerimientos de información del sector en su conjunto. Por otro lado, tendría ventajas políticas, ya que fortalecería el ejercicio de la rectoría por parte de la Secretaría de Salud, favorecería las estrategias de integración sectorial con visión a la universalidad de los servicios de salud y facilitaría la ejecución de los planes maestros sectoriales, como el de inversión en infraestructura y adquisición de medicamentos, entre otros.
Los esquemas de planeación y evaluación sectoriales y homogéneos favorecen la concreción material y formal de los fondos únicos, coadyuvan a eliminar la segmentación jurídica y administrativa que existe entre las instituciones prestadoras y sirve de andamiaje para la construcción del nuevo modelo de organización horizontal por proceso y función.
En el marco de esta función, la rectoría define los beneficios universales de atención a la salud con base en las prioridades determinadas por el panorama epidemiológico, las demandas sociales y el costo beneficio de las intervenciones, e incluye acciones de promoción y educación para la salud, atención preventiva, curativa y rehabilitación, con énfasis en la modificación de los riesgos y de los factores condicionantes de las enfermedades crónico degenerativas y atendiendo en forma incremental los padecimientos o intervenciones que generan altos costos de atención.
Para ello, debe hacer una clara separación entre el financiamiento de los bienes públicos del de los servicios personales de salud. Esta separación permite proteger las actividades de salud pública para que no queden rezagadas en modelos de financiamiento que generalmente se centran en el financiamiento de la demanda de atención de salud.
]]> Los bienes públicos incluyen funciones de rectoría como planificación estratégica, información, evaluación, investigación y desarrollo de recursos humanos, así como los servicios de salud dirigidos a la comunidad.El financiamiento de los servicios personales de salud se determina sobre la base de un fundamento seguro, por lo que los usuarios, sin importar su condición laboral, están protegidos frente a la incertidumbre financiera asociada con la enfermedad. Aunque este arreglo ya se da en el Seguro Popular, la rectoría del sector requiere homogeneizar este esquema en todas las instituciones, privilegiando los bienes públicos.
La función de rectoría debe modular el financiamiento para atender dos retos financieros clave: la movilización de los recursos requeridos y la contención de costos para evitar que el avance de uno de ellos imponga un freno para el avance del otro. Es necesario encontrar un equilibrio entre ambos que sólo puede alcanzarse mediante un diseño cuidadoso del esquema financiero. El diseño del financiamiento, como algo diferenciado de su operación, es una parte importante de la rectoría. Sin un diseño cuidadoso, el sistema puede experimentar una escasez de recursos, o bien, una explosión de costos.
El diseño del esquema financiero involucra varias decisiones que determinan la estructura de los incentivos en el sistema, tales como el financiamiento efectivo de las acciones de salud pública, el uso de fondos públicos en los beneficios universales, el establecimiento de tarifas para las intervenciones que busca propiciar la contención de costos y mejorar la administración de los recursos, los montos de los pagos por capitación y sus ajustes por riesgo, los requerimientos financieros para garantizar el funcionamiento del sistema en su conjunto, las fórmulas para la asignación de recursos, y la propuesta de instrumentos de política, tales como los impuestos y los subsidios para modificar el comportamiento de la población.
Las intervenciones de salud pública, dirigidas a las poblaciones en su conjunto así como las intervenciones preventivas dirigidas a la persona pero que no cuentan con demanda espontánea, son altamente costoefectivas. Sin embargo, el financiamiento de estos bienes suele ser aún más insuficiente que el dedicado a la atención médica curativa.
Para garantizar una provisión oportuna y en cantidades óptimas de bienes públicos de la salud es importante considerar la creación de un fondo público de administración centralizada que garantice la inversión en estos bienes y servicios, sujetando este fondo a reglas claras de financiamiento y producción conjunta de bienes públicos entre la Federación, los estados y los municipios.
Se recomienda establecer un área específica dentro de la función rectora que supervise el buen funcionamiento del mercado de las articuladoras y que genere información para los afiliados y creen los instrumentos, sistemas de información y mecanismos que garanticen la rendición de cuentas de todos los actores del sistema.
Es necesario que la función de rectoría fortalezca la coordinación intersectorial y convoque a todos los actores del sistema de salud en la consecución de objetivos comunes, fundamentalmente en las acciones dirigidas a preservar y mejorar la salud pública, como son la promoción de la salud, la vigilancia epidemiológica y la prevención y control de epidemias y desastres.
En la atención a la salud son muchas las situaciones que requieren una acción concertada que permita la consecución eficiente de los objetivos. Este es el caso, por ejemplo, de las tecnologías complejas y costosas de tercer nivel, donde se vuelve necesario limitar el número de prestadores a fin de lograr economías de escala. Otro caso queda ilustrado con las campañas masivas de salud pública, que comúnmente exigen la colaboración de muchas organizaciones. En general, la coordinación puede requerirse entre unidades territoriales, niveles de gobierno u organizaciones públicas y privadas.
Es necesario entonces que exista una instancia en el sistema de salud que tenga la autoridad para convocar a todos estos actores múltiples en la consecución de objetivos comunes, fundamentalmente en las acciones dirigidas a preservar y mejorar la salud pública, como son la promoción de la salud, la vigilancia epidemiológica, la prevención y control de epidemias y desastres, y la protección contra riesgos sanitarios. Lo anterior no significa, sin embargo, que la coordinación deba imponerse de manera autoritaria. Por el contrario, uno de los retos a los que se enfrenta la reforma se refiere al fomento de modalidades eficientes y equitativas de transacción entre los agentes públicos y privados.
]]> La coordinación se vuelve crucial en la función de rectoría para asegurar el cumplimiento de las atribuciones de las instituciones de salud de manera homogénea en todo el país y en el marco de la descentralización del sistema de salud, especialmente en el establecimiento de la relevancia de las acciones de salud pública, promoción de la salud y prevención de las enfermedades en forma prioritaria frente a los retos presentes y futuros del panorama epidemiológico, y garantizando su observancia en todas las instituciones del sistema, eliminando la discrecionalidad y la decisión de su financiamiento a las prioridades locales.En esta función se inscriben las acciones de salud pública que son responsabilidad de la Secretaría de Salud, a través de los Servicios de Salud y las Jurisdicciones Sanitarias de los Gobiernos Estatales con la corresponsabilidad activa de los Gobiernos Municipales. Para ello deben reforzarse los mecanismos y capacidad de coordinación de las áreas de salud pública estatales y especialmente de las jurisdicciones sanitarias que deben coordinarse con los municipios y garantizar la salud pública de su área de influencia.
Asimismo, debe fortalecer la movilización social para la salud, la participación comunitaria y la acción intersectorial, para el establecimiento de prioridades y la asignación de recursos para la promoción de políticas saludables que influyan en los factores sociales, económicos, ambientales y culturales que son determinantes del estado de salud.
El fortalecimiento de la rectoría en salud implica también la transformación gradual de las instituciones de seguridad social en su composición actual, buscando separar estructural y organizacionalmente los seguros de salud, de enfermedades y maternidad, de las otras prestaciones económicas y en especie, que actualmente conforman el abanico de la seguridad social. De esa forma, podría visualizarse la creación de entidades públicas fortalecidas bajo el enfoque de la atención de la salud y coordinadas unificadamente a través de las herramientas descritas, para propiciar la universalidad en los servicios de salud a partir de un fondo único nacional.
Esta desvinculación organizacional y funcional de los seguros de salud podría favorecer la universalidad, dando paso a la creación de articuladoras para los servicios de salud actualmente concentrados en la seguridad social.
Una función muy importante de la rectoría es la protección contra riesgos sanitarios, que incluye dos aspectos básicos: la regulación sanitaria de bienes y servicios, y la regulación de la atención a la salud.
El primero se refiere a las acciones de la autoridad sanitaria para minimizar los riesgos a la salud derivados de los productos y servicios que se proporcionan a través de la economía, en particular aquéllos que los seres humanos consumen en forma directa, así como su importación y exportación; la prevención y el control de los efectos nocivos de los factores ambientales; la salud ocupacional; el control sanitario de la publicidad; el control sanitario de la disposición de órganos, tejidos y sus componentes; y las acciones de sanidad internacional.
El segundo es aún más importante dentro del esquema de la nueva reforma, y es el que se aplica a sectores específicos de la economía, relacionados de manera directa con la atención a la salud. Así, este tipo de regulación consiste en el establecimiento de reglas para los prestadores de servicios de salud tanto individuales e institucionales, instituciones aseguradoras y articuladoras, instituciones educativas, y productores y distribuidores de medicamentos, insumos y equipos médicos, todo bajo un esquema profundo de aseguramiento de la calidad tutelado por la dependencia rectora (figura 34).
Una parte fundamental de este aspecto es la regulación de los servicios de salud, que quedó a cargo parcialmente en las funciones de protección contra riesgos sanitarios y que se lleva a cabo a través de los Servicios Estatales de Salud en colaboración con la autoridad sanitaria federal, únicamente en relación con la autorización y vigilancia sanitaria de los riesgos del establecimiento.
La función de regulación de servicios de salud, incluyendo la auditoría médica, debe recuperarse y fortalecerse en un área específica de la Secretaría de Salud, a fin de garantizar calidad en la atención médica y seguridad en los establecimientos de atención, así como la disminución de los riesgos a la salud derivados de la práctica del ejercicio de la medicina.
]]> Podría visualizarse la creación de una agencia especializada, como en su momento lo fue la Comisión Federal para la Protección contra Riesgos Sanitarios, con el objetivo puntual de favorecer la integración sectorial en la construcción de un modelo de gestión de la calidad universal para todos los habitantes del país. Esta entidad sería la garante de la calidad en el proceso de atención médica, la estandarización de la correcta práctica médica, la seguridad de los usuarios de los servicios y la evaluación del desempeño. Esta agencia también contaría con una línea de trabajo dirigida a la evaluación de la eficiencia de las instituciones articuladoras públicas y privadas, incluidos los mecanismos de aseguramiento privado en salud, garante de su eficiencia y efectividad en el contexto de la universalidad.La importante asimetría que existe en la prestación de la atención a la salud requiere de la formulación de una estrategia integral de rectoría de la calidad y protección al usuario a través de la evaluación del desempeño de los articuladores y prestadores de servicios. Esto permitiría, además, impulsar una competencia efectiva y el incremento de buenas prácticas y calidad de la atención, estableciendo las condiciones para garantizar la protección de los derechos humanos y la mediación de conflictos en el ámbito de la salud.
Como se mencionó en el diagnóstico, nuestro país cuenta con diversos instrumentos para impulsar la calidad, pero éstos no se regulan completamente desde la rectoría del Sector Salud.
Por un lado, existe el área regulatoria para la protección contra riesgos sanitarios que ofrece seguridad para el paciente y medicamentos seguros. Es de carácter regulatorio, permanente y por su misma naturaleza su observancia permite evitar sanciones. Sin embargo, su capacidad es limitada por lo que la regulación de los servicios de salud no se lleva a cabo en forma sistemática.
La certificación de los establecimientos tiene una vigencia de tres años y por su carácter voluntario, los motivos están relacionados con el prestigio del establecimiento y competencia sobre todo en el ámbito privado. En el sector público, es requisito para participar como Campo Clínico en los Programas de Enseñanza de postgrado, y si bien significa un compromiso institucional, se ha limitado a la capacidad de los grandes establecimientos hospitalarios sin ampliarse a las unidades de salud más pequeñas. Dado su carácter voluntario, existen muchas unidades de salud y hospitales tanto clínicos como privados que no están certificados y no garantizan la calidad de la atención médica que ofrecen.
Por su parte, la Secretaría de Salud establece la acreditación de las unidades como requisito para participar en el Sistema de Protección Social en Salud, que si bien tiene un carácter condicionante, su observancia se requiere por una sola vez para participar en el Sistema, los indicadores de evaluación que utiliza son mínimos y sus resultados no tienen ningún impacto sobre las decisiones del público usuario.
Los Premios de Calidad tienen como motivo una mejora curricular y una posible recompensa, y en el mejor de los casos transciende hacia el personal de la unidad o del servicio de que se trate. Sin embargo, son muy pocas las unidades que participan en las convocatorias a dichos reconocimientos. La certificación de los médicos especialistas por parte de los Consejos también es de carácter voluntario, no siempre se usa en la práctica como requisito de contratación y la recertificación depende del interés personal.
La participación de la Conamed ante la queja médica es el instrumento más cercano a la población usuaria para obtener una reparación por la mala calidad de la atención recibida y tiene un fuerte motivo para el prestador de poder evitar una demanda civil.
Todos estos instrumentos pueden incrementar la confianza del usuario sobre la calidad de la atención a la salud que recibe por parte de prestadores e instituciones de salud. Sin embargo, aún hay que fortalecer desde la rectoría, la regulación de los servicios de salud que permita impulsar marcos normativos y eficientes, e implementar instrumentos de auditoría médica que permitan garantizar la pericia, capacidad, experiencia, habilidades y destrezas del personal de salud. Tanto los instrumentos regulatorios como los condicionantes, deben ser parte de la función de rectoría para la garantía de la calidad, de los establecimientos, de los servicios y del personal de salud (figura 35).
]]>
El fortalecimiento de la función rectora para el aseguramiento de la calidad incluye la evaluación sistemática y obligatoria de la calidad para la acreditación y certificación de los servicios de salud, la cual debe formar parte de la información pública al alcance de los usuarios. La información sobre la calidad de los servicios otorgados brindaría al usuario oportunidad de hacer una selección del servicio e impulsaría la mejora de la calidad por parte de los proveedores en una sana competencia.
Como se ha señalado, se propone también introducir la auditoría médica como parte de las acciones de vigilancia y garantía de la calidad. En su concepto más amplio, la auditoría médica implica un proceso de mejora de la calidad que busca optimizar la atención al paciente y sus resultados mediante una revisión sistemática de la atención, es decir, del acto médico, con base en criterios explícitos y la implementación de los cambios sugeridos. Incluye aspectos de estructura, proceso y resultado de la atención médica así como las recomendaciones para la implementación de mejoras, ya sea a nivel individual, a equipos de trabajo o servicios. Esto implica la integración de equipos multidisciplinarios para llevar a cabo el proceso de auditoría por pares, con el apoyo de la implantación y cumplimiento de las guías de práctica clínica, como criterios de evaluación y con la participación de pacientes en los procesos de auditoría.
La priorización de las materias que deben ser sujetas de auditoría estaría basada en el riesgo, frecuencia, trascendencia y costo de atención de las enfermedades prioritarias del panorama epidemiológico tanto presente como futuro.
Los resultados de la auditoría médica se complementarían con los procesos de aseguramiento de la calidad, incluidos la certificación y la acreditación de los establecimientos respectivos, y estarían sujetas a un proceso de verificación de las acciones implementadas así como a la aplicación de mecanismos para impulsar mejoras sistémicas en la atención médica y paramédica.
Es necesaria la formulación de una estrategia explícita de auditoría médica y de información pública acerca del desempeño de los articuladores y prestadores de servicios, para la protección del usuario, que sería responsabilidad de la agencia supervisora de la práctica médica antes mencionada. Esto permitiría además impulsar una competencia efectiva y el incremento de buenas prácticas y calidad de la atención, estableciendo las condiciones para garantizar la protección de los derechos humanos en el ámbito de la salud.
Estas acciones requieren de un apuntalamiento de las instancias creadas que favorezcan la solución eficiente de conflictos entre usuarios y prestadores de servicios, como el uso del arbitraje médico y el impulso de la mediación. La mayor eficiencia de estas tareas también buscaría evitar la judicialización de la medicina que tanto perjuicio ha ocasionado a los sistemas de salud de otras latitudes y que ya están surgiendo en México, lo que ha tenido que impulsar la medicina defensiva, que sólo ha llevado al incremento en los costos de los servicios de salud sin incrementar su eficiencia.
Reestructura del financiamiento de la salud
Uno de los elementos fundamentales de una nueva reforma del sistema, para alcanzar la universalidad de los servicios de salud, es la redefinición de los mecanismos de financiamiento para garantizar el uso ordenado de los recursos disponibles y, de este modo, hacer efectiva y equitativa la protección social en salud para toda la población. La consolidación del componente financiero es la clave para desencadenar otros incentivos indispensables para impulsar la calidad y la eficiencia.
]]> El objetivo de esta reforma financiera es transformar la arquitectura del sistema de salud para garantizar el uso ordenado de los recursos disponibles y, de este modo, hacer efectiva la protección social en salud para toda la población.41La propuesta de reforma contempla una transformación del esquema de financiamiento público de la atención médica, rompiendo con la segmentación por grupos de población que es el origen y principal fuente de inequidad del sistema, tanto en términos de financiamiento como de acceso a los servicios.29
Se propone establecer un mecanismo sustentado en impuestos generales para financiar los servicios de salud, además de analizar la incorporación o redistribución de impuestos especiales, que por ley tendrían como destino específico financiar la atención médica de la población mexicana.
Este mecanismo podría basarse en una combinación de gravámenes sobre el consumo general y el ingreso, con la posible inclusión o redireccionamiento de impuestos sobre la producción y consumo de artículos que representan un riesgo para la salud, como el tabaco y el alcohol y el impuesto especial sobre producción y servicios.
Una contribución social generalizada sería progresiva en la medida en que el esquema de contribución por medio de un impuesto general también lo sea, además de que siendo garantizada y etiquetada para financiar servicios de salud, es una forma eficaz y transparente para que la sociedad apoye un incremento necesario de obligaciones fiscales.
Como beneficios colaterales aumentaría el empleo y la recaudación del impuesto sobre la renta vía menores deducciones de cuotas, además de que la portabilidad de beneficios flexibilizaría el mercado laboral y mejoraría su eficiencia.
Establecer un mecanismo para financiar los servicios de salud sustentado en impuestos generales, ya sean directos o indirectos, es una política utilizada en diversos países para lograr la cobertura universal al desvincular el acceso a los servicios de la capacidad de pago de las personas. Mediante una reforma a las contribuciones fiscales y la conformación de un fondo solidario, es posible generar los recursos adicionales necesarios para garantizar la universalidad en la prestación de un conjunto de servicios de salud determinados. Además debe garantizarse la etiquetación de fuentes fiscales para financiar servicios de salud.41
Al momento en que el financiamiento se mantiene en la entidad rectora, separada de la prestación, se favorece también su capacidad para evaluar de manera objetiva el desempeño de los prestadores de servicios y de sus articuladoras, que reciben el financiamiento correspondiente.
Las articuladoras y sus redes de prestadores de servicios contarían por ende, con la mayor libertad organizativa y financiera para manejar sus presupuestos y sistemas de planeación, sujetos al escrutinio objetivo de su eficiencia por el pagador, que puede fácilmente modularse además a través de la satisfacción de sus usuarios y por medio de la introducción de los "acuerdos de desempeño", como instrumentos consensuales formales en que se pactan los modelos de atención, el financiamiento aparejado, los requisitos de calidad y todas las obligaciones de los proveedores de servicios y sus articuladoras, fomentando la oportuna y transparente rendición de cuentas.
A través de una reforma a las contribuciones fiscales, se propone crear un fondo único para financiar la salud con dos componentes, a saber:
]]>a) de Salud Pública, que permita financiar las acciones, tanto generales como locales, dirigidas a la comunidad, reguladas por la Federación y los Servicios Estatales de Salud de acuerdo con su competencia; y
b) de Aportaciones para Servicios Universales de Salud, que permitirá el pago por capitación de acuerdo con la población afiliada a las instituciones articuladoras, las cuales recibirán directamente los recursos de este fondo; así como el refinanciamiento para atender enfermedades e intervenciones de alto costo, a través del pago por evento.
El Fondo de Salud Pública permitiría garantizar el financiamiento de los bienes públicos de salud, que incluyen la función de rectoría, planeación estratégica, información, evaluación, investigación y desarrollo de recursos humanos, así como los servicios de salud pública.
Es necesario que el Sistema tenga un importante componente financiero para las acciones preventivas de salud, con objetivos y metas bien definidos y que puedan ser monitoreados y evaluados, para disminuir la presión en el financiamiento de la atención curativa.
Para el financiamiento de los servicios de salud a la persona que protejan la entrega de los beneficios universales de salud garantizados a toda la población, se conformará un Fondo de Aportaciones para Servicios Universales de Salud, que permitirá el pago por capitación de acuerdo con la población afiliada a las instituciones articuladoras, las cuales recibirán directamente los recursos de este fondo.
Dado que el financiamiento para la atención de la salud a la persona será principalmente por capitación, se propone introducir un ajuste de riesgos prospectivo por edad y sexo; esto permitirá disminuir la incertidumbre del gasto esperado por individuo y con ello evitar la selección de riesgos por parte de las instituciones articuladoras; asimismo, generará el incentivo para que éstas busquen eficiencias en el gasto en salud manteniendo saludable a su población afiliada.
Es importante considerar que la frecuencia, costo y distribución de algunos padecimientos son de tal magnitud que se requiere que el financiamiento de Intervenciones de Alto Costo logre mancomunar los riesgos financieros por dichas eventualidades, genere una mayor protección contra el gasto empobrecedor en salud para las familias y garantice finanzas sanas en las instituciones.
Estas intervenciones serán financiadas como un esquema de reaseguro mediante pago por evento al articulador. Este mecanismo evita además la posible selección adversa post afiliación por trato diferenciado que implica desalentar la reafiliación de población enferma.
Con estas dos fórmulas se dispersa el riesgo entre las articuladoras, el financiamiento capitado con ajuste de riesgos demográfico disminuye el riesgo financiero de afiliar población envejecida y el pago por evento de intervenciones de alto costo permite el reparto de riesgo retrospectivo.
]]> Para la construcción del fondo único para el financiamiento de los servicios de salud, sustentado en impuestos generales, es necesario determinar el déficit en la oferta de los servicios para la población, así como analizar el esquema actual de contribuciones.Esta información permitirá plantear el tipo y tasa de impuestos más apropiado para el financiamiento de los servicios a partir de evaluar la distorsión (inequidad) que hoy existe en las contribuciones (generales y específicas) que financian los actuales servicios médicos para encontrar respuestas que las corrijan o atenúen. Es decir, la universalidad de la prestación de los servicios en términos de acceso, equidad y grado de atención debe estar ligada directa y proporcionalmente a la universalidad de la contribución por tipo, segmento de la población y regiones del país.
Migrar hacia un esquema de impuestos generales para financiar la salud implicaría disminuir gradualmente las cuotas obrero-patronales de la Seguridad Social en lo que corresponde a salud en la proporción que financien los beneficios universales garantizados, es decir, sustituir de manera progresiva el financiamiento del Seguro de Enfermedades y Maternidad del IMSS, así como reemplazar los presupuestos actualmente asignados al Fondo de Aportaciones para los Servicios de Salud, al Seguro Popular de Salud y a las cuotas del Seguro de Salud del ISSSTE.
La diferencia en las intervenciones que actualmente gozan los asegurados y derechohabientes de la seguridad social con aquella que integre el paquete de intervenciones universales podría ser financiada con un segmento de las cuotas obrero-patronales; el resto de los recursos podría implicar entonces una reducción en las aportaciones obreras y patronales al sustituirse por impuestos generales.
Esta disminución sería gradual en la medida que se vaya ampliando el número de beneficios universales y de intervenciones de alto costo, garantizados y financiados por impuestos generales.
La propuesta central29 consistiría en:
◗ Legislar una contribución social generalizada a través de impuestos generales, que sustituya a los sistemas actuales de financiamiento de la atención médica provenientes de fondos generales y cuotas obrero-patronales.
◗ Establecer o redireccionar además impuestos especiales que por ley tendrían como destino específico financiar la atención médica de todos los mexicanos a través de la imposición a la producción y consumo de artículos que representan un riesgo para la salud (tabaco, alcohol).
◗ Etiquetar el financiamiento a la salud a través de una combinación de gravámenes sobre el consumo general, impuestos especiales y el ingreso, que con una base gravable amplia no podría ser excluyente de contribuyentes ni de beneficiarios.
]]> ◗ Integrar con estos recursos un fondo único para financiar la salud con los componentes mencionados.
La reforma integral del financiamiento requiere evitar que las contingencias financieras de un ramo de seguro, como las pensiones, afecten los servicios de salud, y viceversa. Para ello se requiere efectuar cambios en la estructura corporativa de las instituciones de la seguridad social con vistas a separar en dimensiones operativas independientes los distintos ramos de seguros; y utilizar los ahorros asociados con economías de escala y reducción de duplicidades para financiar estructuras administrativas más capacitadas y eficientes, como antes se precisó.
Articulación de los servicios de salud
La propuesta de reforma establece la necesidad imperiosa de hacer explícita la función de articulación entre el financiamiento y la prestación de servicios de salud. De esta forma se propone una instancia en un punto intermedio entre el financiamiento y la prestación, llamada articuladora de servicios de salud, responsable de recibir los recursos financieros directamente del fondo unificado y canalizarlos a las entidades prestadoras de servicios para garantizar que los recursos financieros se movilicen y se asignen hacia la prestación de los servicios de salud.
Para entender mejor el concepto de "articulación", resulta útil pensar en términos de un "proceso de financiamiento-prestación", es decir, un continuo de actividades por las que los recursos financieros se movilizan y se asignan para posibilitar la producción y el consumo de servicios de salud. El primer paso en este proceso es la captación de dinero por parte de las agencias financieras, así como la acumulación de ese dinero en fondos. La población, organizada en hogares y empresas, representa la fuente última de financiamiento a través del pago de impuestos generales, impuestos a la nómina, contribuciones especiales y primas de seguro. Una vez que los integrantes de una población han transferido recursos a las agencias financieras, es necesario articular en paralelo dos importantes interfaces: por un lado, entre las poblaciones y los prestadores de servicios, y por el otro, entre las agencias financieras y los prestadores.34
En esta función la institución articuladora canaliza los recursos financieros provenientes de impuestos generales y los asigna mediante reglas establecidas por la rectoría a la producción de servicios de salud con base en la afiliación de la población.
A partir del financiamiento público a través de impuestos generales, las instituciones articuladoras que cumplan con los criterios establecidos por la función rectora deberán asegurar la movilización del recurso hacia la atención preventiva y curativa de la población afiliada y garantizar el acceso efectivo a la resolución de sus problemas de salud, con un transparente y eficiente mecanismo de organización de los servicios. Para ello deben organizar la prestación de los servicios en redes de atención escalonadas por niveles de acuerdo con su capacidad de resolución, privilegiando la atención primaria de la salud.
La conformación de una red de servicios suficiente, eficiente y resolutiva, sustentada en la atención primaria, podría generar un verdadero cambio en el paradigma de la atención a la salud.
La propuesta de Funsalud sugiere asignar la función de articulación a entidades públicas y privadas autorizadas por la institución rectora.
]]> La articulación incluye por lo menos tres importantes funciones: a) la administración de los riesgos, b) la administración del acceso y c) la representación.La administración de riesgos se lleva a cabo afiliando poblaciones, de forma que los riesgos se dispersen y se mantenga un equilibrio financiero entre el monto del financiamiento y el gasto en salud. Para fijar un tope a los gastos y crear al mismo tiempo un incentivo equitativo contra la competencia basada en la selección de riesgos, el financiamiento debe basarse en una capitación ajustada por riesgo.
Sin embargo, la articulación va más allá de la función tradicional de aseguramiento, ya que abarca también la administración del acceso para controlar varios aspectos cruciales de la interacción entre los usuarios y los prestadores, incluyendo los procedimientos para la selección de los prestadores de servicios por parte de los usuarios, el aseguramiento del acceso a los beneficios explícitos definido por la función rectora y la organización de las opciones disponibles para los usuarios, mediante la conformación de redes plurales de proveedores, escalonadas por niveles de capacidad de resolución de problemas.
La institución articuladora es la responsable de garantizar en forma prioritaria el financiamiento y ejecución de acciones de atención preventiva, a través de su red de servicios.
Por último, la organización articuladora actúa como el agente informado de los usuarios y representa sus intereses, garantizando la calidad de los servicios de salud, a su nombre, que después se mide a nivel nacional por la institución rectora como garantía de objetividad y como prerrequisito para la operación de los prestadores directos de servicios.
La función de articulación, a través de la administración de los riesgos, la administración del acceso y la representación de los afiliados, permite conciliar las heterogéneas demandas de los usuarios con las capacidades complejas y especializadas de los prestadores, de tal forma que se asegure un uso costoefectivo de los recursos, una buena calidad técnica y la satisfacción del usuario.
La articulación actúa como mediadora entre los prestadores de servicios y el financiamiento mediante la canalización selectiva de los recursos. Esta mediación se puede llevar a cabo a través del diseño de incentivos, el diseño de beneficios y la gestión de la calidad. El aspecto clave del diseño de incentivos es el mecanismo de pago. Si éste se encuentra estructurado de manera adecuada, la forma en que los prestadores reciban el pago puede impulsar su eficiencia y su respuesta sensible frente a los usuarios.
En el esquema propuesto, el usuario determina su afiliación a una institución articuladora específica, por medio de su elección del prestador basada en competencia por calidad y trato digno, y solamente podrá hacerlo a una sola articuladora. La inscripción debe ser individual y nominal, no por familia, para la correcta asignación de los recursos financieros y para fines de transparencia y autenticidad del proceso de afiliación.
Esta afiliación, refrendada por un sistema de identificación individual que asegure su afiliación exclusiva a la articuladora seleccionada, le debe garantizar el acceso a la red de servicios y su movilización hacia niveles de mayor complejidad y alta especialidad, de acuerdo con las necesidades de atención que requiera su padecimiento, y a las intervenciones que le ofrecen los beneficios universales de salud garantizados.
En este esquema pueden ser instituciones articuladoras las actuales instituciones públicas de salud, los servicios estatales de salud y las instituciones de salud y de aseguramiento privadas, autorizadas por la dependencia rectora y aprobadas mediante una mecanismo de evaluación eficiente de la calidad y efectividad de sus servicios.
]]> Así, como se describió anteriormente, pueden funcionar como articuladoras: las áreas médicas de las instituciones de seguridad social reconformadas organizacionalmente, las instituciones de salud de las entidades federativas, las instituciones de salud privadas, y las aseguradoras generales (con seguros de gastos médicos) y las especializadas en salud como las Instituciones de Seguros Especializadas de Salud. Las instituciones del sector privado podrán acceder a desarrollar la función, mediante la integración de una red de unidades de atención a través de la compra de sus servicios y previa aprobación y vigilancia de la dependencia rectora del sistema.Estos mecanismos pueden ser ampliamente robustecidos con la posibilidad de mayor inversión en infraestructura de servicios de salud, basándose en la Ley de Asociaciones Público Privadas, que permite establecer de forma más expedita relaciones contractuales de largo plazo con aumento del bienestar social y de los niveles de inversión en el país. Asimismo, se prevé la participación del sector privado en la provisión directa de servicios de salud y en la operación de la cadena de abastecimiento de insumos de salud, especialmente de medicamentos.
Si bien la afiliación a una articuladora pública o privada es una decisión del usuario, ésta deberá ser por un tiempo acotado, tres años por ejemplo, antes de que el usuario pueda determinar cambiarse de articuladora. De esta forma, al término de este periodo, podrá reafiliarse o afiliarse a otra institución, para lo cual deberá realizar el trámite oficial correspondiente. Este esquema daría incentivos a las instituciones articuladoras a mantener estándares altos y objetivos de calidad y cortesía que puedan ser percibidos por sus usuarios para conservar su afiliación.
La afiliación a una institución articuladora le debe garantizar al usuario la cobertura de todas las intervenciones y beneficios universales de salud garantizados aprobados por la dependencia rectora. En ningún caso la afiliación excluirá intervenciones relacionadas con padecimientos existentes. Las instituciones privadas que funjan como articuladoras tampoco podrán poner límites al otorgamiento del servicio y de los beneficios universales garantizados por la preexistencia de riesgos o padecimientos.
Los beneficios universales garantizados no podrán cubrir en una primera etapa todas las intervenciones en salud, ya que su incorporación será gradual e incremental conforme el sistema evoluciona y dispone de mayor financiamiento, por lo que temporalmente habría una diferencia de intervenciones cubiertas con relación a los esquemas de seguridad social actual.
Las intervenciones de salud no incluidas temporalmente en el grupo de beneficios universales podrán ser cubiertas por la seguridad social a sus derechohabientes y gradualmente, en la medida que se incorporen a los beneficios universales, dejarían de estar bajo su responsabilidad.
En este orden de ideas, en una primera etapa, una persona podría estar afiliada a determinada institución articuladora, recibiría la atención correspondiente a las intervenciones incorporadas a los beneficios garantizados, incluidas las intervenciones de alto costo, en la red de servicios de dicha institución, y si cuenta con seguridad social recibiría además la atención de intervenciones no incluidas en los beneficios universales, financiadas por la institución de seguridad social a que corresponda por derecho laboral.
Al inicio de la reforma, el IMSS, el ISSSTE y el Seguro Popular podrían actuar como instituciones articuladoras para aprovechar la ventaja de la capacidad instalada y organización actual de prestadores de servicios de salud, pudiendo completar su oferta de servicios mediante mecanismos de intercambio con otras articuladoras o prestadores de servicios. Para ello, deberán afiliar a la población mexicana que decida ser atendida en las unidades médicas de su red de atención. Se visualiza que también las instituciones privadas podrían participar en el esquema a través de articuladoras de sus redes debidamente autorizadas y bajo la vigilancia de la dependencia rectora del sistema.
El esquema de pago por los servicios garantizados deberá ser definido claramente por la función rectora, y aplicado y respetado por las instituciones articuladoras. En el caso de las instituciones de seguridad social, reformuladas organizacionalmente, recibirán el pago de los servicios entregados de acuerdo con las tarifas establecidas por la institución rectora para las intervenciones garantizadas y financiarán inicialmente las intervenciones no cubiertas únicamente a sus afiliados por derecho laboral, las cuales irán trasladándose gradualmente a los beneficios universales.
En el resto de las instituciones articuladoras, éstas recibirán el pago por los servicios entregados relacionados con los beneficios universales garantizados, y las intervenciones o beneficios adicionales solicitados por el usuario, pero no incluidos en ellos, deberán ser cubiertos por el usuario a través de pago directo (copago) o de prepago a través de instituciones aseguradoras. Las amenidades y los servicios adicionales a la atención médica tales como contar con una habitación especial, servicios de confort o recreativos, serían cubiertos de esta última manera.
]]> El copago tiene como propósito desincentivar el consumo innecesario de servicios de salud y atención médica, pruebas diagnósticas y de medicamentos, por lo que resulta indispensable su correcta definición por parte de la dependencia rectora; sin embargo, para favorecer la reducción de condicionantes de la salud, la dependencia rectora en este mecanismo también deberá prever incentivos, como subsidios, a los usuarios que adopten prácticas de hábitos saludables como adherencia a tratamiento, eliminación del sobrepeso y obesidad, eliminación del tabaquismo, entre otros, que les permitan obtener una reducción en los costos asociados con la atención.En el largo plazo los sistemas de costeo deberán basarse en un sistema contable que permita generar facturas por paciente.
Un aspecto clave para fortalecer la sustentabilidad del sistema es la definición explicita del uso de los recursos capitados en salud. Para ello se propone determinar que las instituciones articuladoras utilizarán el pago de los servicios para recuperación de gastos y para inversión, exclusivamente en el área de salud, sin posibilidad de ser utilizados para el financiamiento de otras necesidades de la institución, como transferencias a otros fondos como el de pensiones, o el pago de obligaciones institucionales, por ejemplo.
Pluralidad en la prestación de los servicios de salud
La prestación de los servicios de salud debe responder a la demanda creciente de usuarios, a la complejidad de los padecimientos crónicos degenerativos del panorama epidemiológico actual y futuro, a la dispersión y características geográficas y culturales de nuestro país y la necesidad de otorgar los servicios de manera eficiente y sustentable.
Se requiere una visión más amplia e integral para el máximo aprovechamiento de los recursos humanos y la infraestructura instalada de salud, tanto pública como privada, y con una inversión estratégica en donde converjan potencialidades y capacidades de respuesta; una sana competencia que impulse la calidad de la atención y un gasto eficiente de recursos. Con ello se garantizará que los servicios de salud se presten con pluralidad a fin de que el usuario pueda seleccionar su lugar de atención.
Se plantea el aprovechamiento de asociaciones público/privadas para inversión en infraestructura, abasto de insumos y medicamentos, obra social, sistemas de información y tecnología de comunicaciones, así como en la prestación de servicios.
La participación coordinada de los sectores público y privado debe basarse en reglas claras que garanticen el cumplimiento de estándares mínimos de calidad en la prestación de los servicios, y sustentarse en mecanismos que permitan el monitoreo sobre el uso de los recursos, el apego a la normatividad y sobre todo la evaluación de su eficiencia e impacto en salud. Para ello, la función rectora debe fortalecer los mecanismos de regulación de los servicios de atención médica como una de las funciones principales de rectoría, así como la vigilancia y certificación de la calidad y la auditoría médica.
Las instituciones articuladoras públicas y privadas, cuya función se describe en el apartado anterior, deberán establecer la organización de redes de servicios de salud, escalonados por niveles de atención y con capacidad de respuesta para atender todos los problemas de salud incorporados a los beneficios universales; estas redes deben contar con un sólido sistema de atención primaria de la salud, eficiente y resolutivo.
]]> La prestación de servicios en redes plurales de atención permitiría aprovechar la capacidad instalada y reducir las necesidades de sobreinversión en infraestructura sanitaria para aumentar la eficiencia del sector en su conjunto y mejorar la capacidad resolutiva de los servicios de atención ambulatoria y del sistema hospitalario.Las acciones para evitar daños a la salud, incluyendo la detección y el seguimiento oportuno de enfermedades crónicas, corresponden a la atención primaria. En muchas circunstancias, sin embargo, estos servicios son demandados en los hospitales debido a que no se recibió una respuesta adecuada en la atención primaria. Por esta razón, es necesario encontrar un balance óptimo entre la utilización de servicios por nivel de atención.
Los servicios de atención médica ambulatoria, que funcionan como puerta de entrada a la atención médica en el segundo y tercer nivel de atención, requerirían homologarse entre todas las instituciones de salud, e implementar esfuerzos para garantizar un diagnóstico temprano y oportuno de las enfermedades con el objetivo de que no progrese la enfermedad a etapas que impliquen el uso de mayores recursos del sector. En una red escalonada de servicios eficiente, estos establecimientos atenderían sólo una proporción de casos que rebasan la capacidad instalada en los servicios ambulatorios.
Para ello se propone reorganizar el primer nivel de atención en donde el médico general, y en su caso el médico familiar, se desempeñe efectivamente como primer contacto y punto de referencia para otros niveles de atención médica, replantear los esquemas de referencia y contrarreferencia de pacientes a través de la función articuladora para garantizar un mecanismo continuado de atención y permitir mayor flexibilidad geográfica y opciones de atención en las redes de servicios de salud.
Asimismo, es necesario redefinir las reglas de financiamiento para cada nivel de atención según esquemas de pagos por población de responsabilidad inscrita en las unidades de atención primaria y pagos por incentivos, que permitan internalizar los costos de las referencias hacia la atención hospitalaria.
La constitución de redes de servicios debe prever un plan maestro de inversión en recursos humanos que se enfoque en el desarrollo de las capacidades médicas y de enfermería, necesarias para satisfacer las cambiantes demandas asociadas con la transición epidemiológica y para equilibrar el mercado de trabajo médico, y así evitar problemas de desempleo urbano y escasez de dichos recursos en las áreas rurales.
Mediante un sistema de pagos e incentivos, la institución articuladora deberá asegurar la cobertura de recursos humanos en las unidades de la red y en todos los turnos requeridos, de acuerdo con su capacidad de resolución de problemas.
Asimismo, las instituciones articuladoras junto con la institución rectora, las academias y las instituciones educativas, deberán establecer un plan de formación de especialidades médicas y de capacitación y educación médica continua que se alinee a las necesidades presentes y futuras de salud de acuerdo con el panorama epidemiológico, con los incentivos necesarios para la formación de médicos y personal paramédico en dichas especialidades y para su incorporación en las unidades de acuerdo con necesidades y ubicaciones estratégicas.
Actualmente existe información que permite la organización de redes de servicios interinstitucionales de salud, escalonados por niveles de atención y capacidad de respuesta, basada ésta en un sistema de referencia y contrarreferencia de pacientes. Con ello, se ha dado inicio al ordenamiento del crecimiento de inversión en salud y al diagnóstico de necesidades, a través del Plan Maestro Sectorial en Salud.
Sin embargo, esta información solamente considera la infraestructura pública de salud por lo que desaprovecha la capacidad instalada del sector privado que podría resolver una buena parte de la demanda de servicios y que contribuiría a ampliar la cobertura de servicios para la población.
]]> Bajo estas consideraciones y tomando en cuenta las características de pluralidad de la oferta de servicios de salud y la participación del sector privado en la prestación de servicios y en la inversión de infraestructura, Funsalud ha planteado la propuesta de considerar la oferta actualmente disponible de los servicios médicos privados que podrán incorporarse como prestadores de los usuarios de los diferentes esquemas de aseguramiento, con el propósito de integrar la información de recursos para la atención de la salud del sector privado en el Plan Maestro Sectorial y con ello constituir las redes plurales de atención a la salud.Para mejorar la capacidad resolutiva de la red de servicios se sugiere retomar las propuestas señaladas en la Visión de Funsalud:29
◗ Reorganizar la atención primaria bajo una perspectiva de medicina familiar en donde el médico se desempeñe efectivamente como primer contacto y punto de referencia para otros niveles de atención médica;
◗ Replantear los esquemas de referencia y contrarreferencia de pacientes para permitir mayor flexibilidad geográfica y opciones de atención en redes plurales de atención;
◗ Redefinir las reglas de financiamiento para cada nivel de atención según esquemas de pagos por población de responsabilidad inscrita en las unidades de atención primaria y pagos por incentivos que permitan internalizar los costos de las referencias hacia la atención hospitalaria.
Los hospitales son organizaciones complejas, en las que se combinan acciones médicas con actividades de investigación y de enseñanza. En una red escalonada de servicios eficiente, estos establecimientos atenderían una menor proporción de casos como aquellos que rebasan la capacidad instalada en los servicios ambulatorios; sin embargo en la realidad reciben muchos casos en los que estos servicios se utilizan cuando no son clínicamente necesarios.
Por otro lado, la prestación de los servicios de alta especialidad rebasa las fronteras estatales o las esferas administrativas institucionales.
Por ello será necesario instrumentar redes regionales de alta especialidad de acuerdo con las necesidades de este tipo de atención a escala nacional y de manera que, al no estar circunscritas a una sola institución, permitan la agregación de casos y el aprovechamiento sistémico de la capacidad instalada, así como dar respuestas locales que eviten traslados innecesarios de pacientes.
Además, en necesario vincular el funcionamiento de estas redes con los demás niveles de atención médica mediante la revisión de los esquemas de referencia y contrarreferencia entre instituciones prestadoras de servicios, y sujetar la sustentabilidad financiera de las redes al financiamiento canalizado por medio del fondo para el financiamiento de intervenciones de alto costo, y regular la inversión en alta tecnología de acuerdo con las necesidades de salud de la población y la distribución geográfica de los casos esperados.
]]> Para la prestación de servicios de salud en el esquema universal propuesto, el proceso de definición de los beneficios universales de salud garantizados resulta crucial. La ley estipula para el Seguro Popular que debe ampliarse progresivamente y actualizarse cada año con base en los cambios en el perfil epidemiológico, los avances tecnológicos y la disponibilidad de recursos.Esto significa que la cobertura de beneficios se amplía con el tiempo a medida que se cuenta con nuevas tecnologías y mayores recursos, y también conforme se identifican nuevas enfermedades. Los servicios cubiertos deben ser analizados e incorporados con base en las evidencias derivadas de estudios de costoefectividad y también con base en la deliberación ética de criterios de aceptabilidad social.
La noción de beneficios universales de salud garantizados, además de servir de herramienta para la definición de prioridades desde el punto de vista de la rectoría, es un medio para empoderar a las personas al hacer explícitos sus derechos. De igual modo, es un instrumento clave de planeación para orientar a los prestadores de servicios y una guía para la acreditación, puesto que define los servicios de salud que cada articulador y prestador debe ofrecer.5
En otras palabras, la definición de los beneficios universales y la organización del proceso de acreditación de los prestadores en torno a ellos generan las condiciones para que el sistema realmente proporcione las intervenciones específicas que, de acuerdo con las evidencias disponibles, producen las mayores ganancias en salud dado un determinado nivel de recursos.
La definición de estos beneficios deberá ser exhaustiva y detallada para evitar el requerimiento de pago a usuarios por insumos médicos, estudios, intervenciones o medicamentos no señalados en ellos y necesarios para la resolución del problema de salud.
Beneficios universales de salud garantizados
Existe evidencia suficiente para demostrar que algunas intervenciones de salud tienen mayor efectividad que otras o reducen los riesgos a la salud que algunas enfermedades pueden producir, y ciertas intervenciones generan un beneficio social mayor con un costo relativamente bajo. Con base en esta evidencia se requieren determinar los beneficios universales de salud dirigidos a la población en general, a los individuos y a las familias.
Es importante que las intervenciones necesarias para impulsar cambios en los estilos de vida, en los riesgos a la salud y en las condiciones de enfermedad y muerte del panorama epidemiológico actual y futuro del país sean explicitadas por la función rectora, con la visión de sustentabilidad del sistema a largo plazo y para la correcta evaluación de su impacto.
No explicitar beneficios garantizados limita la eficacia de su entrega por parte de los prestadores de servicios, reduce el empoderamiento del usuario y dificulta la rendición de cuentas y la evaluación del ejercicio de los recursos asignados a las instituciones articuladoras.
]]> La diferenciación de los beneficios universales está dada por la población objeto a la que están dirigidas las intervenciones, a la región geográfica donde se requieren, a los actores del Sistema de Salud responsables de su implementación, a su fuente estratégica de financiamiento y a su complejidad y costo. De esta manera, se identifican tres grupos de beneficios:De salud pública. Son las intervenciones dirigidas a la población en su conjunto y que representan una prioridad por magnitud y trascendencia. Deben ser instrumentadas en todo el territorio nacional mediante acciones de salubridad general, local o concurrente que correspondan. Por su trascendencia son conducidas por la Secretaría de Salud, el Consejo de Salubridad General y los gobiernos de las entidades federativas, según corresponda a la distribución de competencias que señala la Ley General de Salud. Por su impacto en la salud pública deben ser homogéneas en todo el país, o adecuadas a las necesidades regionales, estatales o municipales del caso. Su financiamiento deriva de un Fondo de Salud Pública. Ejemplos de ellas son las campañas de vacunación, las emergencias epidemiológicas, los programas de promoción y educación en salud, las políticas de planificación familiar, la vigilancia epidemiológica, la información en salud, etc.
Beneficios Universales Garantizados de atención médica a la persona. Son las intervenciones, estudios y medicamentos que se cubren con financiamiento público, a partir de impuestos generales, a través de un Fondo de Aportaciones para Servicios Universales de Salud. Están dirigidas a la persona e incluyen acciones de educación en salud, atención preventiva, atención médica curativa y rehabilitación que son ofrecidos en unidades médicas de primer contacto, centros especializados de atención ambulatoria u hospitales. Incluyen intervenciones de primero y segundo nivel así como de alta especialidad. Las intervenciones deben estar ordenadas por niveles de acceso a servicios de salud en una red de unidades organizadas por niveles de complejidad, y su implementación con eficacia y calidad es responsabilidad de las Instituciones Articuladoras del Sistema. Ejemplo de estas intervenciones son la vacunación individual, atención del embarazo y el parto, la atención de urgencias, lesiones y fracturas, control de la obesidad, prevención y control de síndrome metabólico, diabetes e hipertensión arterial, intervenciones quirúrgicas, rehabilitación, etc.
Intervenciones de atención médica de alto costo. Son las intervenciones, estudios y medicamentos que por su frecuencia y costo se justifica el pago por evento, por lo que se cubren con financiamiento público a partir de impuestos generales a través de un Fondo de Intervenciones de Alto Costo. Las intervenciones incluidas en este grupo están dirigidas a la persona y son implementadas por las Instituciones Articuladoras a través de una red de unidades acreditadas de atención especializada. Ejemplo de estas intervenciones son los trasplantes de órganos y diferentes tratamientos de cáncer como la cirugía especializada, la radioterapia, la quimioterapia, el tratamiento antirretroviral del SIDA, etc.
En el cuadro IV se observa el resumen de los tres grupos de beneficios, la población a la que van dirigidos, su fuente de financiamiento, y los actores del sistema responsables de su implementación y prestación.
Agenda legislativa en salud y seguridad social
La adopción de un enfoque basado en los derechos humanos tiene como objetivo propiciar mejores y más sostenibles avances en el desarrollo de nuestro sistema de salud, analizando y combatiendo las desigualdades, las prácticas discriminatorias y las relaciones de poder injustas que a menudo encierran en su núcleo los problemas del desarrollo.
Este enfoque subraya como el objetivo primordial de todos los programas, políticas y estrategias de salud hacer progresar el ejercicio del derecho a la protección de la salud y otros derechos humanos, integrando y promoviendo sistemáticamente esos derechos.
Un enfoque basado en los derechos humanos debe conceder importancia no sólo a los resultados, sino también a los procedimientos. Las normas y los principios de derechos humanos –como la participación, la igualdad, la no discriminación y la rendición de cuentas– deben integrarse en todas las etapas del proceso de programación de la salud: evaluación y análisis, establecimiento de prioridades, planificación y diseño de programas, ejecución, monitoreo y evaluación, entre otros, todos ellos elementos que se destacan en la propuesta de Funsalud.
]]> Como puede apreciarse, la propuesta de Funsalud está plenamente identificada con el enfoque basado en los derechos humanos que promueven los organismos internacionales y que ha estado marcando una tendencia internacional, ampliamente respetada en nuestro país.Llevar a la práctica muchas de las propuestas descritas requiere revisar y fortalecer el marco jurídico del Sistema Nacional de Salud. En ese sentido, será necesario llevar a cabo una revisión integral de la normatividad aplicable para cada una de las funciones del Sistema Nacional de Salud, para garantizar la sustentabilidad jurídica para el financiamiento, rectoría, articulación y prestación de servicios de salud en un esquema universal.
Asimismo, debe tomarse en cuenta la congruencia de los cambios propuestos frente a otros instrumentos normativos como la Ley de Ingresos de la Federación y la Ley de Presupuesto y Responsabilidad Hacendaria.
La regulación emanada del Congreso de la Unión que norma la actuación de los diferentes organismos y dependencias prestadoras de servicios de salud tiene su sustento en el mandato constitucional que consagra, como derecho fundamental de las personas, el derecho de protección a la salud. La Constitución Política de los Estados Unidos Mexicanos establece la obligación del Estado de promover, respetar, proteger y garantizar los derechos humanos, de conformidad con los principios de universalidad, interdependencia, indivisibilidad y progresividad. El artículo cuarto de la Constitución consagró como derecho fundamental la protección a la salud, correspondiéndose a tal derecho la obligación del Estado a proteger activamente la salud de las personas.42
Dicho artículo dispone que toda persona tiene derecho a la protección de la salud y que la Ley definirá las bases y modalidades para el acceso a los servicios de salud y establecerá la concurrencia de la Federación y las entidades federativas en materia de salubridad general, de conformidad con lo establecido por la fracción XVI del artículo 73 de la Constitución.
Por otro lado, la propia Constitución, en su artículo 123, al disponer la regulación en torno a las relaciones laborales que existen entre los empleadores y sus trabajadores, sean los primeros entes privados o públicos, define a la seguridad social como una garantía constitucional y, formando parte de ella, el seguro de enfermedades y accidentes, como uno de los compromisos más preciados de la Carta Magna.42
Por tal motivo, ha sido objeto de especial atención por parte del Congreso la legislación laboral tanto la Ley Federal del Trabajo, reglamentaria del Apartado A) del artículo 123 Constitucional, como la Ley Federal de los Trabajadores al Servicio del Estado, Reglamentaria del Apartado B) del mismo. Ambas legislaciones contienen disposiciones específicas en cuanto a la protección y atención de la salud de los trabajadores. Por razones similares, se ha extendido esta cobertura y preocupación legislativa a otro tipo de prestadores de servicios al país: los militares y sus familiares derechohabientes de las tres armas, que son el Ejército Nacional, la Fuerza Aérea y la Marina Armada de México.
Las referencias Constitucionales en materia de salud contenidas en los artículos 4 y 123 remiten a la legislación reglamentaria que en cumplimiento de estos preceptos legisle el Congreso de la Unión. En tal sentido fueron propuestas y aprobadas en su oportunidad la Ley General de Salud (LGS), la Ley del Seguro Social (LSS), la Ley del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (LISSSTE) y la Ley del Instituto de Seguridad Social para las Fuerzas Armadas Mexicanas (LISSFAM).43
Dichos instrumentos normativos establecen la naturaleza jurídica, objetivos, estructura, funciones y organización, que en materia de atención de la salud, tanto preventiva como curativa, corresponde a los institutos creados por el legislador, por lo tanto, en una reforma del Sistema Nacional de Salud que implique la separación de funciones, se requerirá la revisión y, en su caso, modificación a estos preceptos legales.
Específicamente en relación con la integración y funciones del Sistema Nacional de Salud, el Título Segundo de la LGS consigna la creación del Sistema y el Capítulo I regula su organización, su estructura y las relaciones de coordinación entre los diversos órdenes de gobierno en la distribución de competencias y responsabilidades en la cobertura de este derecho fundamental.42
]]> Por su parte, el Reglamento Interior de la Secretaría de Salud refiere en su artículo 5 las responsabilidades a cargo de la Secretaría en el marco del Sistema Nacional de Salud, de concertación y conducción de políticas de salud, ejecución de las mismas, integración de acciones interinstitucionales y coordinación sectorial. Este precepto requerirá ser reformado para ampliar las atribuciones de la Secretaría de Salud en relación con la rectoría del Sistema en su concepto más amplio, como ya se refirió en el capítulo anterior.El mismo artículo establece la participación del Instituto Mexicano del Seguro Social y del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado en la ejecución de las políticas de salud y seguridad social del Gobierno Federal, la integración de acciones interinstitucionales, a través de varios Consejos Nacionales y la coordinación sectorial de algunas entidades.
En la definición de funciones de la reforma se requerirán explicitar las atribuciones de las instituciones para la articulación y prestación de los servicios, así como la regulación de instancias globalizadoras de todo el Sistema en el ámbito federal en coordinación con las entidades federativas. En este contexto además, se requiere fortalecer la relación de colaboración para que los programas federales establecidos por la Secretaría de Salud, mediante acuerdos de coordinación y convenios de colaboración celebrados con las entidades federativas, sean desarrollados en sus territorios.
Asimismo, el artículo tercero de la LGS enumera las tareas y responsabilidades que conforman el concepto de salubridad general y el 13° distribuye las competencias entre la Federación y las entidades federativas. Las tareas señaladas en las fracciones I y III del artículo 3°, tienen que ver con la prestación de los servicios de salud en sus diferentes modalidades conforme las distingue el artículo 34, a saber:
I. Servicios públicos a la población en general;
II. Servicios a derechohabientes de Instituciones públicas de seguridad social o los que con sus propios recursos o por encargo del Poder Ejecutivo Federal, presten las mismas instituciones a otros grupos de usuarios;
III. Servicios sociales y privados, sea cual fuere la forma en que se contraten, y
IV. Otros que se presten de conformidad con lo que establezca la autoridad sanitaria.43
En relación con la separación de funciones, también deberá revisarse lo señalado en la fracción I, esto es, los servicios públicos a la población en general, que son los que se prestan en establecimientos públicos de salud a los residentes del país que así lo requieran, y que se rigen por criterios de universalidad y de gratuidad en el momento de usar los servicios, fundados en las condiciones socioeconómicas de los usuarios. Estos servicios y los señalados en las fracciones III y IV constituyen actualmente una responsabilidad directa de la propia Secretaría de Salud y deberán ampliarse a las demás instituciones del Sistema, así como modificarse los que corresponden a la fracción II.
]]> Además de la revisión y modificación a la Ley General de Salud (DOF. 7/02/1984, última reforma 07/06/2012) y el Reglamento de la Ley General de Salud en Materia de Atención Médica, se requieren revisar otros instrumentos normativos en materia de prestación de servicios de atención médica, como los Reglamentos tanto de la Ley General de Salud en materia de Protección Social en Salud, del Consejo Nacional de Protección Social en Salud, así como el propio Reglamento Interno de la Comisión Nacional de Protección en Salud.La Ley General de Salud previó la instalación del Consejo Nacional de Protección Social en Salud, que se constituyó como un órgano colegiado consultivo de las acciones del Sistema de Protección Social en Salud. Dicho órgano está integrado por los titulares de las Secretarías de Salud, Desarrollo Social y de Hacienda y Crédito Público; por los titulares del IMSS y del ISSSTE, por el Secretario del Consejo de Salubridad General y por los titulares de los servicios de salud en cinco estados participantes en el Sistema de Protección Social en Salud y un invitado del Sindicato Nacional de la Secretaría (Art. 77 bis 34). Este instrumento puede ser el que establezca las funciones y competencias de las instituciones del Sistema Nacional de Salud en el esquema universal.
Para el caso de la prestación de los servicios de Seguridad Social en materia de salud a que se refiere la fracción II, del artículo 34 de la ley comentada, es competencia de los institutos públicos, creados en términos de las leyes orgánicas en que sustentan su actuación, atender a sus derechohabientes brindándoles las coberturas de los seguros que las propias normas les ordenen.
En el caso de la Ley del Seguro Social, las personas aseguradas en términos de lo dispuesto en los artículos 12 y 13 de la Ley representan un universo muy amplio: a) las personas que de conformidad con los artículos 20 y 21 de la Ley Federal del Trabajo, presten, en forma permanente o eventual, a otras de carácter físico o moral o unidades económicas sin personalidad jurídica un servicio remunerado, personal y subordinado; b) los socios de las sociedades cooperativas, y c) las personas que determine el Ejecutivo Federal a través del Decreto respectivo.
Además, aquellas que de manera voluntaria se incorporen al régimen obligatorio: a) los trabajadores en industrias familiares y los independientes, como profesionales, comerciantes en pequeño, artesanos y demás trabajadores no asalariados; b) los trabajadores domésticos; c) los ejidatarios, comuneros, colonos y pequeños propietarios; d) los patrones personas físicas con trabajadores asegurados a su servicio, y e) los trabajadores al servicio de las administraciones públicas de la Federación, entidades federativas y municipios que estén excluidas o no comprendidas en otras leyes o decretos como sujetos de seguridad social.
La Ley determina otro segmento de derechohabientes diferente a los ya mencionados, pero que presentan la característica de requerir de una incorporación voluntaria; este es el caso del denominado "Seguro de Salud para la Familia" que, mediante la celebración de un convenio con el IMSS y el pago de la cuota establecida en el artículo 242 de la Ley, los derechohabientes tendrán derecho a las prestaciones en especie del seguro de enfermedades y maternidad.
Finalmente, el IMSS, por acuerdo de su Consejo Técnico, podrá otorgar coberturas de seguros de vida y otras exclusivamente a favor de las personas, grupos o núcleos de población de menores ingresos que determine el Gobierno Federal, como sujetos de solidaridad social con las sumas aseguradas, y condiciones que este último establezca y, asimismo, podrá utilizar su infraestructura y servicios, a requerimiento del Gobierno Federal, en apoyo de programas de combate a la marginación y la pobreza considerados en el Presupuesto de Egresos de la Federación. El Gobierno Federal proveerá oportunamente al Instituto los recursos financieros necesarios con cargo al programa y partida correspondientes para solventar los servicios que le encomiende, haciendo las transferencias y otorgando los subsidios equivalentes al importe de las primas relativas a tales seguros y coberturas.43
De lo anterior se desprende que prácticamente el IMSS está facultado para atender a la población en general en un esquema universal de servicios de salud, recibiendo el financiamiento correspondiente.
En cuanto a la Ley del ISSSTE (LISSSTE), ésta distingue el régimen obligatorio y el voluntario de afiliación al Instituto.43 En materia de salud, se cubren los seguros de a) Atención médica preventiva; b) Atención médica curativa y de maternidad, y c) Rehabilitación física y mental. Además se dará la atención médica que proceda en casos cubiertos por el seguro de riesgos de trabajo. La ley contempla como derechohabiente a los trabajadores, a los pensionados y a los familiares derechohabientes.
Conforme a lo dispuesto en el artículo 200, el trabajador que deje de prestar sus servicios en alguna dependencia o entidad federativa y no tenga la calidad de pensionado, podrá solicitar la continuación voluntaria de los seguros que le interese conservar, cubriendo las cuotas que le correspondan, de manera bimestral o anual.
]]> De igual manera, el Instituto podrá celebrar convenios con los gobiernos de las entidades federativas o de los municipios y sus dependencias y entidades, a fin de que sus trabajadores y familiares derechohabientes reciban los seguros, prestaciones y servicios del régimen obligatorio de la Ley. La incorporación deberá ser total y, en ningún caso, el Instituto podrá otorgar seguros, prestaciones o servicios que no estén previstos en el convenio correspondiente. El artículo 204 establecerá el procedimiento para formalizar dichos convenios. Por supuesto, las cuotas serán cubiertas en los mismos términos en que ocurre en la Administración Pública Federal.43Por lo tanto, se considera necesario modificar la Ley del ISSSTE para que la institución esté en condiciones de prestar servicios de salud universales y, en su caso, desarrollar la función de articulación.
Por lo que corresponde a la Ley del Instituto de Seguridad Social para las Fuerzas Armadas Mexicanas, en ella se establecen las bases y lineamientos para la cobertura de los seguros, dentro de los que se incluye al denominado Servicio Médico Integral y Farmacias Económicas. El capítulo sexto de la Ley regula las características y requisitos para la prestación de estos servicios, mismos que recibirán los militares y sus familiares.
Si bien no existe ningún ordenamiento jurídico que le confiera el mandato de otorgar servicios a población no derechohabiente del instituto, los servicios médicos cuentan con capacidad instalada suficiente y con los procedimientos para atender a población no derechohabiente a través del pago de cuotas de recuperación.
Habrá que revisar además los preceptos legales que rigen a instituciones locales de salud que ofrecen los servicios en las entidades federativas a los trabajadores públicos.
Para el caso de los servicios médicos que de manera particular cubren esta prestación a empleados y trabajadores del sector privado, sea que deriven de un contrato colectivo de trabajo o con el carácter de un seguro contratado con terceros por el patrón, pueden incorporarse a través de contratos públicos en redes plurales de atención, como actualmente se realiza a través de subrogación de servicios.
Caso particular es el que corresponde a la Ley General de Instituciones y Sociedades Mutualistas de Seguros y que rige la actuación de las Instituciones de Seguros Especializadas de Salud (ISES), cuya atribución es la de brindar protección financiera y prestar servicios dirigidos a prevenir enfermedades o restaurar la salud en forma directa, con recursos propios, mediante terceros, o la combinación de ambos, a través de acciones que se realicen en beneficios de los asegurados.
A través de esta Ley se podría establecer el mecanismo para la incorporación de instituciones privadas en la función de articulación de redes plurales. Para ello, también se tendría que adecuar la Ley Federal de Procedimientos Administrativos, Reglas para la Operación y Desarrollo del Ramo de Salud de la SHCP y el Reglamento Interior de la Secretaría de Salud.
Desde luego, cualquier propuesta que se formulara en este sentido habría de acompañarse de un estudio de impacto presupuestal que posibilitara su operación. Lo anterior, sin menoscabo de la necesidad de hacer las reformas que a las leyes aquí comentadas procedieran, a efecto de armonizar dichos dispositivos legales y los intereses que pudieran entrar en conflicto.
Para el financiamiento de los servicios a través de impuestos generales, es pertinente revisar la normatividad existente que concierne a la cuota social44 que, determinada en el monto adecuado, puede ser el mecanismo para la asignación financiera de recursos capitados hacia las instituciones prestadoras de servicios, a través de las instituciones articuladoras.
]]> La LGS dispone la obligación del Gobierno Federal de cubrir anualmente una cuota social por cada persona afiliada al Sistema de Protección Social en Salud, la cual es equivalente a 3.92% de un salario mínimo general vigente diario para el Distrito Federal. La cantidad resultante debe actualizarse anualmente de conformidad con la variación anual observada en el Índice Nacional de Precios al Consumidor. Dicha aportación se entrega a los estados y al Distrito Federal cuando cumplan con lo indicado a continuación (Art. 77 bis 12, de la LGS).Para sustentar el Sistema de Protección Social en Salud, tanto el Gobierno Federal, como los gobiernos de los estados y del Distrito Federal deben realizar aportaciones solidarias por persona beneficiaria. El Gobierno Federal debe transferir a los gobiernos de los estados y el Distrito Federal los recursos que por concepto de cuota social y de aportación solidaria le correspondan, con base en los padrones de familias incorporadas.
Por otro lado, cabe precisar45 que de la cuota social y de las aportaciones solidarias a las que se hizo referencia, la Secretaría de Salud debe canalizar anualmente 8% de dichos recursos al Fondo de Protección contra Gastos Catastróficos (artículo 77 bis 17, de la LGS); y también dicha Secretaría debe canalizar anualmente 3% de dichos recursos para la constitución de una previsión presupuestal anual, aplicando dos terceras partes para atender las necesidades de infraestructura para atención primaria y especialidades básicas en los estados con mayor marginación social, y una tercera parte para atender las diferencias imprevistas en la demanda de servicios durante cada ejercicio fiscal, así como la garantía del pago por la prestación interestatal de servicios (artículo 77 bis 18, de la LGS).
En el caso de la Ley del Seguro Social, la disposición relativa a la cuota social para el pago de seguros de atención médica se describe en el artículo 106 referente a la forma de financiamiento de las prestaciones en especie del seguro de enfermedades y maternidad, aunque no se menciona como cuota social. La fracción III de dicho artículo señala que el Gobierno Federal cubrirá una cuota diaria por cada asegurado, integrándose a la cuota diaria patronal, a la cuota adicional patronal y a la cuota adicional obrera.
En cuanto a la LISSSTE, ésta dispone que el patrimonio del Instituto lo constituye, entre otros bienes, la cuota social al seguro de salud, que junto con los intereses y rendimientos que generen, son patrimonio de los trabajadores (artículo 228 de la LISSSTE). Sobre ello, refiere que la cuota social son los enteros a la seguridad social que debe realizar el Gobierno Federal para cubrir el seguro de salud, con base en las disposiciones establecidas en dicha Ley (artículo 6º de la LISSSTE).
Al respecto, prevé que el Gobierno Federal, para financiar el seguro de salud, tiene la obligación de cubrir mensualmente una cuota social diaria por cada trabajador, equivalente a 13.9% del salario mínimo general para el Distrito Federal vigente al día primero de julio de 1997, actualizado trimestralmente conforme al Índice Nacional de Precios al Consumidor. Dicho porcentaje incluye gastos específicos de administración del seguro de salud (artículo 42 de la LISSSTE).
Además, contempla la creación de una reserva de operación que financie las operaciones e inversiones presupuestadas para cada ejercicio en todos los seguros y servicios. Esta reserva de operación recibe la totalidad de los ingresos por cuotas, aportaciones y cuota social del seguro de salud, que corresponda administrar al ISSSTE, así como la transferencia del Gobierno Federal para cubrir las cuotas y aportaciones que éste debe de enterar.
La Ley del Instituto de Seguridad Social para las Fuerzas Armadas Mexicanas no contiene disposición alguna relativa a una cuota social, y por su parte, el personal que labora en el Instituto Mexicano del Petróleo forma parte de los trabajadores al servicio del Estado, y, en consecuencia, le son aplicables las disposiciones de la LISSSTE, entre otras, las relativas a la cuota social del seguro de salud.44
Para garantizar los fondos para el financiamiento de los servicios de salud, es necesario revisar la Ley de Ingresos de la Federación y la Ley Federal de Presupuesto y Responsabilidad Hacendaria, con el propósito de sustituir los recursos destinados a servicios médicos de la seguridad social por recursos capitados a través de la cuota social, incrementar los ingresos para el financiamiento de la salud y canalizar y etiquetar los ingresos provenientes de impuestos a la manufactura y consumo de productos nocivos a la salud.
En resumen, el desarrollo de la agenda legislativa para impulsar el marco legal indispensable que haga factible la puesta en marcha de las propuestas requiere la revisión de los siguientes aspectos:41
]]>1. Derechos y propósitos fundamentales contenidos en la Constitución Política de los Estados Unidos Mexicanos y en la Ley General de Salud;
2. Sujetos obligados y población derechohabiente en las leyes de los institutos de seguridad social federal y estatales, y en el Sistema de Protección Social en Salud.
3. Propuestas tendientes a establecer en la legislación de salud las atribuciones de las instituciones que conforman el Sistema Nacional de Salud derivadas de la separación de las funciones del sistema.
4. Hacer las propuestas pertinentes para las modificaciones a las leyes del Seguro Social y del ISSSTE, así como la reformulación de las prestaciones de salud de PEMEX y las Fuerzas Armadas.
5. Revisar el marco jurídico y hacer las propuestas de modificación necesarias a Ley General de Salud y los Reglamentos que de ella emanan, así como a la Ley de Ingresos de la Federación y a la Ley Federal de Presupuesto y Responsabilidad Hacendaria.
Escenario de factibilidad
Los procesos de cambio requieren un consenso en relación con la orientación fundamental y los principios de reforma. Una vez que se alcanza dicho consenso, las autoridades deberán tener un mayor grado de libertad para actuar sobre la aplicación concreta de los lineamientos generales. Más que buscar un consenso total desde un principio o tratar de ejecutar simultáneamente todas las acciones que requiere una reforma sistémica, parecería que las probabilidades de éxito se incrementan en la medida en que se adopten estrategias que identifiquen conjuntos de intervenciones coherentes que ataquen los cuellos de botella más críticos en el sistema.
El inicio de un periodo de administración federal es una oportunidad política para emprender la reforma del Sistema Nacional de Salud y contar con un tiempo suficiente para su maduración; para ello, debe establecerse un plan de implantación que considere las diferentes instancias legales y administrativas que requieren ser modificadas y adaptadas para responder a la separación de las funciones del sistema, y a la creación de las reglas de operación para la universalidad de los servicios de salud.
]]> Algunas de las propuestas para la reforma deben hacerse de manera secuencial y otras pueden hacerse en forma simultánea, por lo que su planeación es importante para aprovechar al máximo el tiempo de transición, iniciando desde el primer año de gobierno de la nueva administración. El progreso en la agenda de reforma no se basa únicamente en el diagnóstico preciso de las deficiencias actuales y el diseño riguroso del modelo para mejorar la situación, pues también es necesario considerar las cuestiones relacionadas con su implantación.Con ello en mente, Funsalud plantea un escenario que permitiría la instrumentación de la propuesta de universalidad de los servicios de salud.
Uno de los procesos fundamentales es la reforma hacendaria para transitar del financiamiento de los servicios de salud, a través de cuotas obrero patronales, hacia el financiamiento por impuestos generales.
Ello requerirá que en los primeros seis meses de gobierno se definan los beneficios universales de salud garantizados para todo el sistema, incluida la seguridad social, y llevar a cabo un costeo de las intervenciones para identificar el costo de los servicios y el monto que se requerirá para su financiamiento per cápita con ajuste de riesgos.
Este proceso permitirá medir el importe de los recursos que serán financiados por impuestos generales y definir los montos de los pagos de capitación ajustados por riesgo demográfico y para el pago directo de intervenciones de alto costo. Asimismo, permitirá identificar el porcentaje de aportación que se disminuirá de la obligación del seguro médico en las instituciones de seguridad social.
En el primer año de gobierno, se deberán elaborar las iniciativas de reforma fiscal que se requieren para establecer los fondos para el financiamiento de los beneficios universales de salud garantizados y de salud pública. Para ello, se harán los planteamientos de reforma a la Ley de Ingresos de la Federación y a la Ley Federal de Presupuesto y Responsabilidad Hacendaria necesarios.
Asimismo, se deberán plantear las modificaciones a las leyes del Seguro Social y del ISSSTE para el ajuste de las obligaciones del seguro médico antes mencionado, y para establecer las bases legales para desarrollar en forma explícita la función de articulación para toda la población en ambas instituciones, independientemente de su condición laboral, favoreciendo desde luego la integración jurídica de un fondo único.
De igual manera, se requiere de la revisión de la Ley General de Salud para realizar los ajustes que sean pertinentes para consolidar la separación de funciones en la articulación del Sistema de Protección Social en Salud, y definir la intervención que en esa materia corresponderá a los Servicios Estatales de Salud. Se habrán de revisar también las premisas para el financiamiento y la forma de asignación a partir de un fondo único, que se visualiza coordinado de inicio por la propia Secretaría de Salud.
En ese mismo lapso, se esperaría consolidar la cobertura de protección social en salud, no solamente en la vertiente de afiliación sino en la ampliación de intervenciones de salud del CAUSES y del Fondo de Protección contra Gastos Catastróficos y, asimismo, fortalecer la capacidad de gestión para la asignación de recursos a las entidades federativas y unidades de atención a la salud.
Entre el primero y el segundo año de gobierno, se deberán llevar a cabo cambios estructurales en las instituciones públicas de salud a fin de preparar la plataforma para la separación de las funciones de rectoría, articulación y prestación de los servicios de salud. Paralelamente, se requiere promover la participación activa de las instituciones privadas como proveedores del sistema.
]]> Para asumir la función de articulación, se debe preparar el área médico-administrativa de las instituciones de seguridad social y de protección social, con capacidad técnica para el manejo de los recursos financieros y para la gestión entre el proceso del financiamiento y la prestación de servicios. Deben consolidarse los sistemas de información tanto financiera como de servicios de salud, de rendición de cuentas y de garantía de calidad.Asimismo, se deberán implementar los mecanismos para la afiliación de personas de acuerdo con los parámetros y criterios que señale la función rectora, estableciendo las reglas al más alto nivel para que las personas puedan migrar entre articuladoras con visión a largo plazo y contemplando ajustes de riesgos. Se deberá ajustar la cuota social del gobierno a las instituciones de seguridad social, tomando en cuenta que ellas cobran por familia afiliada.
Las instituciones del sector privado que deseen participar en la función de articulación requerirán ser evaluadas y acreditadas por la institución rectora para desempeñarse como articuladoras, cumpliendo los requisitos relacionados con su capacidad de gestión médica y financiera, y las características de eficacia, eficiencia y calidad de su red de servicios. Habrá que hacer una revisión jurídica del contexto en que se desenvolverían para realizar los ajustes pertinentes.
En el segundo año de gobierno se deberán consolidar la base de datos única para la afiliación, el sistema único de identificación, la utilización eficiente de las guías de práctica clínica, el sistema único de costos de intervenciones en salud, el sistema de información y planeación sobre infraestructura, equipamiento, recursos humanos y servicios de salud, los sistemas de información financiera y de servicios y productividad, de rendición de cuentas y de garantía de calidad, los mecanismos de contraloría social y protección al usuario, así como las herramientas de portabilidad como el expediente clínico electrónico, entre otros.
En el tercer año del sexenio, una vez consolidados todos los elementos de la reforma, implementar los mecanismos para la afiliación de personas de acuerdo con los parámetros y criterios que señale la función rectora, dando inicio formal a la afiliación universal.
De acuerdo con el avance, a partir del segundo semestre del tercer año, se estaría en posibilidad de brindar los beneficios universales de salud, garantizados con financiamiento público mediante impuestos generales, a toda la población mexicana, a través de las instituciones articuladoras y las redes plurales de servicios.
Aún cuando no prospere la reforma fiscal, se pueden implementar las demás propuestas para la reorganización del SNS por funciones.
Para ordenar las funciones del Sistema Nacional de Salud y garantizar su correcta ejecución, la Secretaría de Salud, como institución rectora, deberá elaborar los instrumentos normativos que regularán la operación del Sistema. Entre ellos:
◗ La definición explícita de las funciones del Sistema Nacional de Salud y de las atribuciones de las instituciones del sistema y de los gobiernos federal, estatal y municipal.
]]> ◗ La definición explícita de las responsabilidades y funciones de los Servicios Estatales de Salud y las Jurisdicciones Sanitarias.◗ El establecimiento de una base de datos nacional única de afiliación al Sistema, que permita identificar en tiempo real la afiliación de la persona a una institución articuladora y la asignación de los recursos capitados para la atención de su salud. Esta función, crucial para el éxito de la reforma, puede ser llevada a cabo por un área específica con funciones de administración de los recursos para el financiamiento de los servicios de salud universales, además de tener las funciones del cálculo del valor de los beneficios garantizados, recolección de fondos y asignación a las diferentes articuladoras.
◗ Los mecanismos de contraloría social y protección al usuario que requiere el Sistema para garantizar la universalidad de los servicios de salud.
◗ La regulación del funcionamiento de las instituciones articuladoras, incluidas las privadas.
◗ Los criterios e instrumentos para la acreditación de las instituciones articuladoras del sistema.
◗ La definición de los mecanismos para la transferencia de recursos a las instituciones articuladoras, y para el pago de servicios en las redes de unidades de atención.
◗ La definición y costeo de los beneficios de salud pública, de beneficios universales garantizados y de alto costo.
◗ Los montos de los pagos de capitación ajustados por riesgo demográfico.
◗ Los montos para el pago directo de intervenciones de alto costo.
◗ La definición de los mecanismos de información al público para la afiliación y reafiliación a las instituciones articuladoras del sistema.
]]> ◗ Los sistemas de información sobre infraestructura, equipamiento, recursos humanos y servicios de salud que requiere el sistema.
Colofón
La universalidad habrá de proporcionar servicios eficaces de salud a todos los mexicanos, en todas sus etapas de la vida, atendiendo a sus necesidades, con servicios equitativos, oportunos y de calidad que hagan efectivo el derecho humano a la protección de la salud. La universalidad habrá de avanzar en la generación y perfeccionamiento de mecanismos estructurales y de gestión dentro de las instituciones públicas para el adecuado aprovechamiento de los recursos humanos, físicos, financieros y de información y conocimiento que hagan efectivo el servicio a la población, independientemente de su condición laboral, social o cultural. La universalidad deberá avanzar en el fortalecimiento de las entidades federativas en una equilibrada distribución de competencias de las responsabilidades en materia de salud pública y de atención a la salud de las personas, las familias y las comunidades.
Para lograr lo anterior, se propone que la universalidad avance, en forma contundente, en la adecuada y necesaria separación entre el financiamiento y la prestación de servicios, al tiempo que reafirme la capacidad de elección del usuario a través de mecanismos eficientes y efectivos, basados en una sólida atención primaria y un adecuado sistema de referencia y contrarreferencia. Asimismo, la universalidad deberá avanzar en garantizar los recursos para la salud pública en un balance adecuado con los recursos que se requieren para la atención a la persona, con énfasis en los servicios preventivos.
La universalidad habrá de basarse en el fortalecimiento de los recursos humanos que cuenten con incentivos adecuados para que brinden trato digno, respetuoso, profesional y de calidad, respaldado por la investigación en salud que proporcione la evidencia necesaria para atender las necesidades de salud, al tiempo que impulse la innovación tecnológica que demanda el perfil epidemiológico y demográfico del país.
La universalidad habrá de contar con la valiosa participación del sector privado para desarrollar asociaciones de inversión en infraestructura, abasto de insumos y medicamentos, obra social, sistemas de información y tecnología de comunicaciones, así como en la prestación de servicios.
Finalmente, la universalidad habrá de llegar a la construcción y operación de mecanismos para la evaluación del desempeño y la rendición de cuentas a fin de lograr más salud por el dinero que el país invierte.
La propuesta de Funsalud se orienta a que el esfuerzo a realizar en los próximos seis años se centre en fincar los fundamentos que hagan viable la reforma del Sistema Nacional de Salud para alcanzar la universalidad de los servicios de salud y con ello hacer efectivo el derecho humano de protección al bien público que significa la salud de los mexicanos.
Ello llevará a la necesidad de emprender reformas al marco jurídico de las instituciones de salud del país; de impulsar una reforma fiscal que haga viable el establecimiento del esquema de financiamiento propuesto; de fortalecer la rectoría del SNS; de reorganizar las instituciones de salud para separar las funciones de financiamiento, articulación y prestación de servicios; y de formular los instrumentos normativos, técnicos y financieros que hagan operativo el esquema propuesto.
]]> Se tiene confianza en que existe la voluntad política para forjar las condiciones que lo hagan realidad.
Agradecimientos
Los autores del presente trabajo agradecen las revisiones del Doctor Mauricio Hernández Ávila, titular del Instituto Nacional de Salud Pública y del Doctor José Ramón Cossío Díaz, Ministro de la Suprema Corte de Justicia de la Nación.
Referencias
1. Peña-Nieto E. México, la gran esperanza. Un estado eficaz para una democracia con resultados. México: Grijalbo, 2011. [ Links ]
2. Soberón-Acevedo G. En el umbral de la universalidad del sistema de salud mexicano. Una visión del trascendente reto a vencer. Discurso presentado en Ceremonia de Instalación del Consejo Asesor Científico y Médico del ISSSTE, celebrada en la Secretaría de Salud; 2012 jul 10; México DF, México. [ Links ]
]]>3. Hacia un México más saludable. Reunión del Consejo Directivo con el Presidente de la República. Fundación Mexicana para la Salud. Cuadernos FUNSALUD número 33. Ciudad de México, 8 de mayo de 2001. México: FUNSALUD, 2001. [ Links ]
4. Derecho a la protección de la Salud en México. Borrador para discusión. México: Fundación Mexicana para la Salud, enero 2011.
5. Frenk J, González-Pier E, Gómez-Dantés O, Lezana M A, Knaul F. Health System Reform in Mexico 1, Comprehensive reform to improve health system performance in Mexico. Lancet 2006; 368:1524-1534. [ Links ]
6. Sistema de Protección Social en Salud, Elementos conceptuales, financieros y operativos. 2da. ed. México: Secretaría de Salud, Colección Biblioteca de la salud, Fondo de Cultura Económica, 2006.
7. Sistema de Protección Social en Salud. Informe de resultados 2009. México:Comisión Nacional de Protección Social en Salud, Secretaría de Salud, 2010. [Consultado 2011 junio 17]. Disponible en: http://www.seguro-popular.gob.mx/images/contenidos/Pef/2009/informe_resultados_2009_v3.pdf
8. El IMSS y el SPSS: Cobertura, eficiencia y resultados. México: Instituto Mexicano del Seguro Social, 2010.
9. El Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE) a dos años de la reforma. México, Cámara de Diputados H. Congreso de la Unión, Centro de Estudios de las Finanzas Públicas, 2009. [Consultado 2011 junio 15]. Disponible en: http://www.cefp.gob.mx/intr/edocumentos/pdf/cefp/2009/cefp0482009.pdf
10. Cámara de Diputados del H. Congreso de la Unión. Ley del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado. Nueva Ley publicada en el Diario Oficial de la Federación el 31 de marzo de 2007. [Consultado 2011 junio 15]. Disponible en: http://www.diputados.gob.mx/LeyesBiblio/pdf/LISSSTE.pdf [ Links ]
11. Nueva Ley del ISSSTE, Estudio Teórico Conceptual de Antecedentes Jurídicos, Cuadro Comparativo con Texto Completo de la Ley Abrogada y Datos Relevantes. México, Cámara de Diputados H. Congreso de la Unión, Dirección de Servicios de Investigación y Análisis, 2007. [Consultado 2011 junio 15]. Disponible en: http://www.diputados.gob.mx/cedia/sia/spi/SPI-ISS-13-07.pdf
12. Integración Funcional del Sistema Nacional de Salud. Presentación de la Subsecretaria de Integración y Desarrollo del Sector Salud, Dra. Maki E. Ortiz Domínguez en reunión con la Comisión Rectora de FUNSALUD, celebrada el 21 de abril del 2010. [ Links ]
13. Proyecto Universalidad de los Servicios de Salud. Programa de Trabajo. México: Fundación Mexicana para la Salud, 2010. [ Links ]
14. Consejo Nacional de Población. Informe de México: El cambio demográfico, el envejecimiento y la migración internacional en México. Informe presentado al Comité Especial sobre Población y Desarrollo, XXXII Periodo de Sesiones de la Comisión Económica para América Latina y el Caribe (CEPAL) Santo Domingo, Rep. Dominicana, del 9 al 13 de Junio, 2008. [Consultado 2011 marzo 24]. Disponible en: http://www.conapo.gob.mx/en/CONAPO/25_de_Junio_de_2008
15. Consejo Nacional de Población. Situación Demográfica de México 2010. [Consultado 2010 marzo 24]. Disponible en: http://www.portal.conapo.gob.mx/index.php?option=com_content&view=article&id=301&Itemid=418 [ Links ]
16. Consejo Nacional de Población. Proyecciones de población 2005-2050. [Consultado 2010 marzo 24]. Disponible en: http://www.conapo.gob.mx/es/CONAPO/Proyecciones_de_la_poblacion_de_Mexico_2005-2050 [ Links ]
17. Frenk-Mora J. El Futuro de la Salud en México: Hacia un Sistema Universal. Conferencia dictada en la ceremonia del 50 aniversario de la fundación de la Universidad Autónoma del Estado de Hidalgo. 11 feb 21; Pachuca, Hidalgo, México. [ Links ]
]]>18. Instituto Nacional de Estadística y Geografía. Estadísticas Históricas de México 2009. [Consultado 2011 marzo 28]. Disponible en: http://www.inegi.org.mx/prod_serv/contenidos/espanol/bvinegi/productos/integracion/pais/historicas10/EHM2009.pdf y http://www.inegi.org.mx/prod_serv/contenidos/espanol/bvinegi/productos/integracion/pais/historicas10/Tema4_Salud.pdf) [ Links ]
19. OECD Health Data 2012. Organización para el Desarrollo Económico, Julio 2012. [Consultado 2012 julio 2]. Disponible en: http://www.oecd.org/document/30/0,3746,en_2649_37407_12968734_1_1_1_37407,00.html [ Links ]
20. OECD Health at a Glance 2011. OECD Indicators. Organización para el Desarrollo Económico 2011. [Consultado 2011 julio 22]. Disponible en: (http://www.oecd.org/health/healthpoliciesanddata/49105858.pdf) y (http://stats.oecd.org/index.aspx?DataSetCode=HEALTH_STAT) [ Links ]
21. Diabetes en México. Datos de Encuestas Nacionales (ENSA 2000, ENSANUT 2006 y ENSANUT 2012) Presentación del Dr. Mauricio Hernández, Reunión de trabajo con la Fundación Mexicana para la Salud. México, DF., 6 de septiembre de 2012. [ Links ]
22. Informe del resultado de la Fiscalización Superior de la Cuenta Pública 2009. México: Auditoría Superior de la Federación, Cámara de Diputados. Febrero de 2011. [Consultado 2011 febrero 21]. Disponible en: http://www.asf.gob.mx/Trans/Informes/IR2009i/Indice/iGeneral.htm
23. Estudios de la OCDE sobre los Sistemas de Salud. México. Paris: Organización para la Cooperación y el Desarrollo Económicos, 2005 [ Links ]
24. Sistema de Protección Social en Salud. Informe de resultados enero-junio 2010. México: Comisión Nacional de Protección Social en Salud, Secretaría de Salud, 2010. [Consultado 2011 febrero 17. Disponible en: http://www.seguro-popular.gob.mx/images/contenidos/Informes_Resultados/Informe_Resultados_1sem2010.pdf
25. Anexo 1 Cuadro 3.- Intervenciones del Fondo de Protección contra Gastos Catastróficos. Cuadro 4.- Intervenciones del Seguro Médico para una nueva generación. México: Comisión Nacional de Protección Social en Salud, Dirección General de Gestión de Servicios de Salud,Catálogo Universal de Servicios de Salud, 2010. [ Links ]
]]>26. Anexos Técnicos. Cuadro AT.4 Lista de Enfermedades e intervenciones identificadas por el Consejo de Salubridad General como generadoras de Gastos Catastróficos. Elementos conceptuales, financieros y operativos. 2da. ed. México: Sistema de Protección Social en Salud, 2006. [ Links ]
27. Paris V, Devaux M, Wei L. Health Systems Institutional Characteristics: A Survey of 29 OECD Countries. OECD Health Working Papers, No. 50, OECD Publishing. 2010. [Consultado 2011 agosto 24]. Disponible en: http://dx.doi.org/10.1787/5kmfxfq9qbnr-en
28. Secretaría de Salud, DGPOP. Evaluación del Ejercicio Presupuestal 2009. Enero 2010. [Consultado 2011 febrero 23]. Disponible en: http://www.dgpop.salud.gob.mx/descargas/P1.ppt [ Links ]
29. La Salud en México: 2006/2012, Visión de FUNSALUD. México: Fundación Mexicana para la Salud, 2006. [ Links ]
30. Informe al Ejecutivo Federal y al Congreso de la Unión 2011-2012. Instituto Mexicano del Seguro Social. Julio del 2012. [Consultado 2011 julio 9]. Disponible en: http://www.imss.gob.mx/estadisticas/financieras/Pages/informeejecutivo20112012.aspx [ Links ]
31. Competitividad y Salud, hacia un sistema de salud más eficaz y eficiente. Presentación del Lic. Pablo Escandón Cusi, Presidente del Consejo Promotor de Competitividad y Salud de FUNSALUD. 26 de mayo de 2011 [ Links ]
32. Cubillos L, Escobar ML, Pavlovic S, Iunes R. Universal health coverage and litigation in Latin America, J Health Org Manag 2012;26(3): 390-406. [Consultado 2011 mayo 17]. Disponible en: http://www.emeraldinsight.com/journals.htm?articleid=17032065 [ Links ]
33. Economía y Salud. Propuestas para el avance del Sistema de Salud en México. 2a. ed. Informe final. México: Fundación Mexicana para la Salud, 1995. [ Links ]
34. Observatorio de la Salud. Necesidades, servicios, políticas. México: Fundación Mexicana para la Salud, 1997. [ Links ]
35. Hacia un México más saludable. Una visión del Sector Privado. México: Fundación Mexicana para la Salud, 2001. [ Links ]
36. Londoño JL, Frenk J. Pluralismo Estructurado: Hacia un Modelo Innovador para la Reforma de los Sistemas de Salud en América Latina. Banco Interamericano de Desarrollo. Oficina del Economista Jefe. Documento de Trabajo 353. 1997.
37. Principios fundamentales de acceso efectivo: cobertura poblacional y de servicios. Borrador para discusión. México: Fundación Mexicana para la Salud, 2011. [ Links ]
38. Informe sobre la salud en el mundo. La Financiación de los Sistemas de Salud, el camino hacia la cobertura universal. Ginebra: Organización Mundial de la Salud, 2010. [Consultado 2011 febrero 1]. Disponible en: http://whqlibdoc.who.int/whr/2010/9789243564029_spa.pdf [ Links ]
39. Rodin J, De Ferranti D. Universal health coverage: The third global health transition? Lancet 2012;380. [Consultado 2011 septiembre 8]. Disponible en: http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(12)61340-3/fulltext [ Links ]
40. Perspectivas OCDE: México, Políticas clave para un desarrollo sustentable. Organización para la Cooperación y el Desarrollo, mayo 2010 (http://www.oecd.org/dataoecd/22/2/45391108.pdf) [ Links ]
41. Fundación Mexicana para la Salud. Programa de trabajo 2010-2011. México: Fundación Mexicana para la Salud, 2010. [ Links ]
42. Centro de Estudios de Derecho e Investigaciones Parlamentarias. Información sobre las instituciones que integran el Sistema Nacional de Salud y legislación que regula dichas instituciones. México: Palacio legislativo de San Lázaro, 2011. [ Links ]
43. Centro de Estudios de Derecho e Investigaciones Parlamentarias. Sustento legal de los servicios Médicos del IMSS, ISSSTE, Seguro Popular, Pemex, SEDENA y SEMAR. México: Palacio legislativo de San Lázaro, 2011. [ Links ]
44. Centro de Estudios de Derecho e Investigaciones Parlamentarias. Cuota social para el pago de seguros de atención médica. México: Palacio legislativo de San Lázaro, 2011. [ Links ]
45. Centro de Estudios de Derecho e Investigaciones Parlamentarias. Formas en que se financian el IMSS, ISSSTE y Seguro Popular. México: Palacio legislativo de San Lázaro, 2010. [ Links ]
Fecha de recibido: 15 de noviembre de 2012
Fecha de aceptado: 11 de enero de 2013
Solicitud de sobretiros:
Fundación Mexicana para la Salud, A.C.
Periférico Sur No. 4809, Colonia El Arenal Tepepan, Tlalpan, 14610 México, D.F.
E-mail: www.funsalud.org.mx
]]> Declaración de conflicto de intereses. Durante la elaboración de este trabajo, Mercedes Juan era presidenta ejecutiva de Funsalud. Actualmente es titular de la Secretaría de Salud de México. Alba Moguel Ancheita, Cuauhtémoc Valdés Olmedo, Eduardo González Pier, Gabriel Martínez González, Mariana Barraza Llorens, Nelly Aguilera Aburto, Silvia Trejo Rayón, Guillermo Soberón Acevedo, Julio Frenk Mora, Ignacio Ibarra Espinosa, Gabriel Manuell Lee, Roberto Tapia Conyer, Pablo Kuri Morales, Carlos Noriega Curtis, Fernando Cano Valle y Patricia Uribe Zúñiga declararon no tener conflicto de intereses. ]]>