
Trasplante de córnea. Criterio clínico quirúrgico
Cornea transplantation. Clinic surgical criteria
Hurí Hawa–Montiel*
* Miembro de la Sociedad Mexicana de Oftalmología.
Corneal Fellow of University of Gainesville Florida. Corneal Fellow of Eye Center Santa Maria State of California. Miembro fundador del Centro Mexicano de Córnea. Miembro del Consejo Mexicano de Oftalmología.
Reimpresos
Dra. Hurí Hawa–Montiel
Querétaro No. 80–04
Col. Roma
06700, México, D.F
Tel.: 5574–9200
Correo electrónico: huri14@yahoo.com.mx
El trasplante de órganos y otras piezas anatómicas ha sido uno de los sueños de la medicina desde tiempos remotos, que se ha hecho realidad en los últimos años del siglo XX.
]]> El trasplante de órganos se define como: "la sustitución de un órgano enfermo que ha perdido su funcionalidad, por un órgano sano procedente de un donador, donde la farmacología, la medicina y cirugía convencional han fracasado."• 10,000 años hace que los médicos–brujos de entonces eran capaces de trepanar y horadar el cráneo para aliviar al enfermo. Otra faceta en la que nuestros primitivos antepasados intentaron aliviar un mal muy común fue la de los trasplantes de dientes, de los que se han encontrado restos arqueológicos en Egipto, Grecia y en las culturas precolombinas; aunque parece que no tuvieran mucho éxito.
• 700 a. de C. Susruta Sanhita, hindú, dejó un documento donde indicaba la forma de construir las partes del cuerpo perdidas (orejas, nariz,...) mediante tiras de piel del mismo paciente.
• En el siglo XVI, Tagliacozzi, cirujano italiano, copiando los métodos de los griegos y romanos, forma la base de las reconstrucciones nasales efectuadas en los pacientes que habían perdido la nariz en combate o por la sífilis.
• 1510–1590, Ambroise Paré, cirujano francés, diseña un brazo artificial, que sujeto al muñón mediante ataduras y gracias a una rueda dentada y un retén, fijaba el codo en cualquier posición; otro conjunto de muelles y engranajes permitía abrir y cerrar los dedos.
• En el siglo XVIII, John Hunter, cirujano inglés, reemprende las antiguas técnicas de reimplantación de dientes, empleando para ello dientes del propio paciente o de donantes. En 1770, Missa consigue trasplantar el tendón del músculo extensor del dedo medio al índice, devolviéndole así su movimiento.
• Es el Siglo XIX que marcará una etapa decisiva en la historia de la medicina en general, y sentará las bases del desarrollo científico del trasplante. Dos pilares fundamentales permitirán el avance de las grandes intervenciones. Por un lado el descubrimiento de la anestesia por parte de H. Wells, y por el otro, Morton, que librarán al paciente de horribles y peligrosas horas de angustia en la mesa de operaciones.
• En 1865, Lister entra en el conocimiento de la teoría de Pasteur sobre que la mayoría de las enfermedades estaban producidas por gérmenes, y desarrolla un método químico para tratar de eliminarlos: el ácido fénico.
Con el gran descubrimiento del método antiséptico, por parte de Lister, salvó miles de vidas y sentó las bases de la cirugía antiséptica, que permitiría cada vez más largas y complicadas intervenciones, ya que era frecuente que, tras superar una penosa y dolorosa operación, el paciente muriese de una infección.
• La época propiamente científica de los trasplantes de órganos empieza en el siglo XX. Es en este siglo en el que surge un auge importante en la realización de los trasplantes, gracias a la elaboración de nuevas técnicas quirúrgicas, que coadyuvan a mejorar la calidad en la preservación de órganos in vitro e in vivo, logrando así mejorar la esperanza de vida para gran número de enfermos.
]]>NOMENCLATURA INTERNACIONAL DE TRASPLANTES DE ÓRGANOS EN 1969
• Autogénicos (autotrasplante). Cuando procede del mismo individuo.
• Isogénicos (isotrasplante). Cuando el donante y el receptor son genéticamente idénticos, como en el caso de gemelos univitelinos (gemelos idénticos).
• Alogénicos (homotrasplante o alotrasplante). Cuando procede de un ser de la misma especie.
• Xenogénicos (heterotrasplante o xenotras–plante). Cuando procede de un ser de diferente especie.
En 1906, el oftalmólogo Eduard Konrad Zirm realizó el primer trasplante de córnea penetrante, que se mantuvo trasparente, y quien indica las reglas a seguir para obtener el éxito en la cirugía de trasplante de córnea, una de las principales; que el tejido donador sea humano, joven y saludable, y la cirugía sea realizada con anestesia adecuada y asepsia estricta.
En los años siguientes fueron pocos los galenos que realizaron trasplantes de córnea en forma exitosa:
• En 1930 se publicó una revisión de 176 trasplantes de córnea reportando 20% de éxito.
• En 1937 se da a conocer otra revisión, reportando 58% de éxito, y es a finales de la Segunda Guerra Mundial en que se incrementa la cirugía de trasplantes de córnea.
]]> • En 1940 el Dr. R. Townley Patón, entonces presidente del hospital Manhattan Eye, Ear and Throat de New York City, utiliza córneas donadoras de los prisioneros sentenciados a muerte.• En octubre de 1940 se realiza el primer trasplante de córnea en la Clínica Barraquer en España.
• En Chile, en 1943, el oftalmólogo Dr. Carlos Camino, en el Hospital San Vicente de Paúl en Valparaíso, fue quien realizó el primer trasplante de córnea.
• En México, en 1945, el Dr. Antonio Torres Estrada lleva a cabo el primer trasplante de córnea.
El ojo tiene un sistema óptico equivalente a una cámara fotográfica donde el lente más anterior equivale a la córnea, el lente interno al cristalino y la película fotográfica a la retina, cualquier alteración en la transparencia de estos medios afecta la visión.
La córnea constituye el elemento más importante del sistema óptico ocular.
La córnea es la primera lente transparente del ojo. Ocupa la parte anterior del globo ocular, con su zona más externa de forma elíptica y la más interna de forma circular, tiene un diámetro horizontal de 11.7 mm y un meridiano vertical algo menor debido a la intrusión del limbo. El vértice corneal tiene un radio de curvatura anterior de 7.8 mm, el espesor central es de 0.5 a 0.7 mm y la periferia de 0.7 a 1.1 mm.
La córnea también es una lente convergente de 43 dioptrías de poder refractivo, lo que le confiere 65 a 75% del poder de refracción axial del ojo, y esta función óptica es sólo posible si se mantiene la transparencia de la misma.
El recién nacido tiene muchas células endoteliales, estas células son las que mantienen transparente la córnea. El endotelio es una capa única de células hexagonales que no se reproducen in vivo y consta de 3,500 a 4,000 células por milímetro cuadrado, cifra que disminuye paulatinamente en relación con el aumento de la edad. Es la preservación de la capa de células endoteliales lo más importante para la viabilidad del injerto corneal, por lo que podemos obtener donantes de hasta 70 u 80 años.
La córnea tiene tres funciones principales:
]]> 1. Transmisión de la luz. Que debe lograrse con la mínima distorsión y absorción de la luz.2. Refracción. La principal interfase de refracción es la que existe entre el aire y la película lagrimal precorneal. Esta superficie debe de estar libre de imperfecciones para evitar distorsión de la imagen visual.
3. Protección. De la porción anterior del globo ocular.
Las funciones antes mencionadas han dado como resultado que la córnea sea un tejido avascular, cuyas necesidades metabólicas son satisfechas a través del humor acuoso, que proporciona a las células corneales la glucosa como fuente de energía, y el aporte de oxígeno que proviene en parte del humor acuoso, y principalmente del oxígeno atmosférico disuelto en la película lagrimal, así como una pequeña contribución periférica de los vasos límbicos.
La córnea es la única parte del ojo que puede ser trasplantada (Figura 1).

La cirugía de trasplante de córnea o queratoplastia puede ser de grosor parcial y se denomina trasplante de córnea lamelar, o de espesor total y se denomina queratoplastia penetrante (Figura 2). Consiste en remover la parte central de la córnea dañada y reemplazarla con una córnea transparente obtenida de un ojo donado (Figura 3). Es el recurso terapéutico principal para restaurar la visión disminuida.


En general, los trastornos que se generan en la córnea se deben a una opacidad que dificulta u obstruye el paso de la luz, o a una deformidad en su curvatura, que provoca que la imagen no se forme correctamente en la retina.
Las causas que pueden afectar la córnea y alterar su transparencia que la caracteriza son de origen múltiple:
1. Infecciones. Causadas por bacterias, hongos y virus (herpes). En estos casos infecciosos lo mejor es esperar que el paciente se recupere de la afección y luego realizar el trasplante, de acuerdo con la opacidad secundaria que se presente. En ocasiones la córnea puede llegar a perforarse, por lo que la intervención quirúrgica debe efectuarse de inmediato. Este trasplante tiene la finalidad de curar la infección (se le denomina trasplante tectónico) y luego se realiza un nuevo injerto para que la córnea quede transparente. Si el paciente tuvo una infección provocada por el virus del herpes (Figura 4), las probabilidades de repetición son muy elevadas, por lo que será necesario esperar un periodo de un año sin actividad, y posteriormente realizar el trasplante de córnea.

2. Traumatismos. Golpes, heridas, cicatrices y quemaduras oculares (por ácidos y álcalis), el trasplante se recomienda cuando la lesión ha sido grave o la cicatriz compromete el eje visual (es la línea imaginaria que va desde el objeto hasta la zona central de la retina en donde se forma la imagen).
3. Procedimientos quirúrgicos. Extracción de catarata, cirugía de glaucoma y de retina, donde al fallar los mecanismos que controlan la hidra–tación de la córnea se produce edema, que clínicamente corresponde a una alteración del epitelio (edema circunscrito) o del endotelio (edema difuso). La manifestación secundaria más frecuente es la queratopatía bulosa o ampollosa, resultado de la lesión del endotelio durante la cirugía.
4. Distrofias corneales. Son enfermedades de origen genético que aparecen, por lo general, durante la adolescencia o después de los 20 años y hacen que la córnea se vuelva opaca o se deforme. Pueden clasificarse por su tipo de herencia, y por su localización anatómica en la córnea.
]]> Las manifestaciones clínicas se dan de acuerdo con la presencia de la distrofia que se desarrolle, existen las que afectan predominantemente al epitelio, donde la córnea aparece deslustrada, y hay pérdida de la transparencia con posibilidad de formación de vesículas o vacuolas subepiteliales, al estroma anterior, donde la córnea adquiere una coloración blanco grisácea con formación de estrías radiales y del endotelio, con la presencia de pequeñas gotas que dan un aspecto biomicroscópico de "rocío endotelial" o precipitados endoteliales.5. Degeneraciones marginales de la córnea. Se presenta en ambos sexos y se inicia en la porción superior de la córnea, como una opacidad tenue del estroma periférico, con una vascularización superficial, que progresa hacia el adelgazamiento del estroma de forma arqueada, paralela al limbo, en fases avanzadas, este adelgazamiento puede llevar a la córnea a una ectasia y posteriormente a la perforación.
Las alteraciones corneales de este grupo son:
a) La degeneración marginal de Terrien.
b) La úlcera de Moren.
c) La úlcera marginal asociada a enfermedades de la colágena.
Ectasia corneal
Su representante es el queratocono (Figuras 5 y 6), deformidad típica de la córnea que consiste en una alteración bilateral de su curvatura, se caracteriza por el adelgazamiento y deformación de la porción central e inferior de la córnea con el vértice cada vez más prominente, aparece durante la segunda o tercera década de la vida, el deterioro visual es lento y progresivo, debido a la miopía y astigmatismo cada vez más elevados, inicialmente la corrección es con anteojos, después con lentes de contacto, y finalmente con trasplante de cornea, con éxito quirúrgico de hasta 95%.
]]>

El cirujano oftalmólogo competente puede dominar la técnica de la queratoplastia lamelar y penetrante en muy poco tiempo. No obstante, un injerto de córnea bien practicado técnicamente puede fracasar por falta de una adecuada vigilancia a las alteraciones preoperatorias y a las complicaciones postoperatorias. Es esencial conocer estos problemas para conseguir el éxito del trasplante a largo plazo.
ALTERACIONES PREOPERATORIAS QUE INFLUYEN EN LA ACEPTACIÓN DEL TRASPLANTE DE CÓRNEA
El segmento anterior, si se encuentra en las condiciones más próximas a la normalidad, aumenta las probabilidades de éxito en la queratoplastia penetrante, por ejemplo, el excelente pronóstico en el queratocono, y las reservas en un leucoma adherente con hipertensión intraocular o una córnea muy vascularizada.
El criterio de valoración preoperatorio asertivo da como resultado el éxito definitivo de una queratoplastia penetrante, y está condicionado por el conocimiento en la resolución adecuada de las alteraciones presentes en la córnea receptora, así como la realización de una técnica quirúrgica impecable, en el ojo receptor y en el injerto corneal.
Córneas muy adelgazadas
]]> La aposición borde a borde de un injerto penetrante resultará precaria y se manifestará como edema del injerto. En casos extremos se normalizará el espesor mediante una queratoplastia lamelar previa.
Córneas receptoras engrosadas
El endotelio del injerto y del receptor al no coincidir, podría ser la causa de formación de membranas retrocorneales, sin embargo, si la sutura de la unión huésped–injerto es correcta, la evolución postoperatoria puede ser satisfactoria.
Sinequias posteriores
La existencia de sinequias posteriores (adherencia del iris al cristalino) es signo de una antigua iridociclitis, que puede reactivarse con la intervención quirúrgica. Si las sinequias son escasas, basta intensificar el tratamiento con esteroides locales y efectuar una iridectomia periférica (resección del iris) durante la queratoplastia. Si las sinequias son múltiples es aconsejable practicar una iridectomia en sector para evitar una seclusion pupilar y la administración de corticoides locales y generales.
Vascularización de la córnea
Puede ser superficial, profunda o estar localizada en un cuadrante, si la córnea está muy vascularizada y en peligro de perforarse, se puede realizar en forma inicial un recubrimiento conjuntival y posteriormente una queratoplastia penetrante cuya función será reconstructiva. No se espera que el injerto se mantenga transparente ni avascular.
]]>Glaucoma secundario
Generalmente la hipertensión del ojo es secundaria a goniosinequias postinflamatorias, y es causa de complicaciones graves, como ectasia del injerto, opacificación, etc. La presión intraocular debe normalizarse con tratamiento quirúrgico antes de practicar el trasplante de córnea y una vez que se normaliza, se puede practicar la queratoplastia.
Leucoma adherente
Es la adherencia del iris a la cara posterior de la córnea opaca, actualmente el empleo de los corticosteroides nos permite efectuar la liberación de la sinequia o la resección del iris (en sector o total) simultáneamente a la queratoplastia. Si la sinequia es muy grande o el iris muy atrófico, Paufique aconseja practicar la resección de todo el iris afectado, con lo que se evita la liberación de pigmento iridiano que puede obstruir al ángulo iridocorneal y desencadenar glaucoma.
Ojo seco
La escasa producción de lágrimas es una afección que debe descubrirse antes de la operación, si no es detectada se manifiesta después de la intervención, como defecto epitelial persistente.
Los defectos epiteliales que persisten semanas o meses acaban produciendo la opacificación del estroma corneal, con pérdida de transparencia óptica, reblandecimiento de la córnea, separación de la herida y aflojamiento de las suturas.
]]> El ojo seco moderado se puede tratar con éxito mediante el uso frecuente de lágrimas artificiales o gel lubricante. Sin embargo, los casos graves pueden precisar una tarsorrafia (cierre temporal de los párpados) parcial para proteger la superficie del trasplante corneal.
Inflamación del segmento anterior
Realizar la queratoplastia en un ojo inflamado no es una buena elección, porque el endotelio es muy sensible a la inflamación. Estos ojos pueden desarrollar sinequias anteriores (adherencia de iris a la córnea) provocando glaucoma de ángulo cerrado progresivo e irreversible. La inflamación moderada puede afectar al endotelio, produciendo edema corneal y el fracaso del trasplante corneal, por lo que es importante tratar completamente la afección inflamatoria antes de la intervención quirúrgica.
Cierre de párpados inadecuado
El cierre incompleto de los párpados puede inducir al desarrollo de úlcera y perforación del injerto corneal, en tal caso se procederá al cierre temporal (tarsorrafia) de los bordes de los párpados que puede ser central, interna o externa, y la aplicación tópica de gel y ungüentos lubricantes, protegiendo así el trasplante corneal.
ALTERACIONES POSTOPERATORIAS QUE AFECTAN LA VIABILIDAD DEL INJERTO CORNEAL
Varían en gravedad y pueden ocasionar cambios ópticos y estructurales y ser: transitorios o permanentes, y las alteraciones más frecuentes son:
]]>Rechazo del injerto o reacción inmune
Es el problema postoperatorio más frecuente a la incidencia del rechazo del injerto, se le conoce como la respuesta inmunológica al tejido donante que se ha mantenido transparente durante el postoperatorio inmediato.
Hallazgos clínicos
La reacción inflamatoria puede afectar al epitelio, al estroma o al endotelio del injerto, por separado o todos a la vez.
El rechazo de la capa epitelial puede pasar inadvertido al paciente y al examen médico, a menos que se sospeche. En tal caso, la tinción con fluoresceína en la córnea mostrará un defecto epitelial lineal que día a día aumenta; otra forma de manifestación de rechazo del epitelio son los infiltrados subepiteliales. Esta reacción tiene una respuesta positiva a la medicación frecuente con esteroides tópicos, dexametasona al 0.1%, una gota cada dos horas, durante los dos primeros días en las horas de vigilia. Si se observa mejoría se puede cambiar la frecuencia de la medicación a cada cuatro horas, posteriormente se reducirá a una gota al día, y se continuará con esta frecuencia durante un mes o más tiempo de acuerdo con la evolución del proceso.
El rechazo estromal se observa frecuentemente en ojos con vascularización profunda del huésped. Cuando tiene lugar el edema del injerto se desarrolla un rápido crecimiento hacia dentro de los vasos y las células inflamatorias (linfocitos–células plasmáticas).
El rechazo del estroma suele producirse en etapas avanzadas de la reacción, apareciendo antes de que se haya destruido el endotelio o durante un rechazo total grave y prominente.
El rechazo de la capa endotelial es causado por una reacción inmune mediada por células, contra los antígenos presentes en las células endoteliales corneales. Para mantener la transparencia corneal se requiere como mínimo una capa de células endoteliales funcionante de aproximadamente 1,500 células/ mm cuadrado. El rechazo es muy común y ocurre al menos en 15 a 20% de todos los trasplantes. Su incidencia es alta, dependiendo de la indicación original de la cirugía y de la presencia de inflamación pasada o existente. Cada episodio de rechazo lleva a un daño de la capa de células endoteliales, que acumulativamente puede llevar a falla del injerto.
]]> Inicialmente puede manifestarse en la periferia del injerto, a menudo en el borde del mismo, inmediatamente por detrás de los puntos de sutura, o en la cicatriz, y aparece como una acumulación de células inflamatorias y pigmentadas sobre el endotelio del injerto (precipitados queráticos). Suele transcurrir varios días antes de que estas células de rechazo se observen en forma de opacidad en la parte transparente del trasplante. Por lo que es necesario explorar la periferia del injerto con la lámpara de hendidura, especialmente cuando el riesgo de rechazo es elevado.El tipo lineal de rechazo tiende a migrar de la periferia al centro y a veces de forma circular, ocasionando la destrucción del endotelio y el edema corneal sin que el paciente se dé cuenta por qué el centro puede seguir transparente, cuando el edema es importante (0.58 a 0.60 mm) en el injerto corneal, puede haber múltiples precipitados queráticos sobre una línea de rechazo. Con la lámpara de hendidura puede apreciarse una línea de precipitados celulares que separa la zona transparente de la córnea con la opacidad.
Este tipo de rechazo tiene como síntomas: fotofobia, molestias oculares o lagrimeo, y a veces enrojecimiento. La presión intraocular a menudo está elevada por la inflamación del segmento anterior, lo que puede requerir una vigilancia estrecha y tratamiento.
El diagnóstico de rechazo implica que el tratamiento sea urgente, si la reacción se descubre pronto (en menos de 48 horas), hay muchas posibilidades de recuperar todo el injerto. Idealmente el rechazo del trasplante puede ser prevenido, por ejemplo, en queratoplastias penetrantes de bajo riesgo, como en los casos de queratocono, donde el rechazo endotelial se presenta con una incidencia de 13.5% en los primeros dos años después de la cirugía, o un injerto fallido previo, donde se requiere monitorización cercana a través de la medición del espesor de la córnea con paquimetría, permitiendo de esta forma seguir el comportamiento postoperatorio del injerto.
Es importante reconocer los injertos de alto riesgo, es bien sabido que cuanto mayor sea el diámetro del trasplante de córnea o mas próximo esté al limbo, más fácil es estimular la reacción inmune, y que se opacifique el injerto, por la presencia de células inmunocompetentes. Son factores desencadenantes: la inflamación en el momento de la cirugía del trasplante, injertos de diámetro mayor a 8 mm, neovascularización corneal, afaquia, la presencia de nudos de sutura de nylon expuestos y la aparición de sinequias de iris.
Es poco frecuente el rechazo temprano (de una a tres semanas), y su desarrollo puede indicar la sensibilización por trasplantes corneales previos, debido a la presencia de los antígenos compartidos, este tipo de rechazo precoz, que a menudo es muy grave, está mediado por anticuerpos humorales en lugar de anticuerpos mediados por células, que son los que están presentes en la forma usual de rechazo.
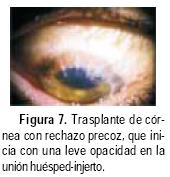
El rechazo del injerto corneal se puede desarrollar después de tres meses (Figura 7), o en cualquier momento durante el primer año posterior a la intervención quirúrgica, a partir de este momento disminuye la incidencia, aunque la reacción inmune puede aparecer incluso ocho o diez años después.
El injerto que presenta rechazo grave afecta en su totalidad la transparencia del botón corneal, y su tratamiento es con esteroides orales (prednisona, 60–80 mg al día durante dos días, y disminución gradual si el ojo responde). Los esteroides tópicos se emplean con una frecuencia de cada hora durante dos o más días, y después se reducen cuando mejora el trasplante para disminuir el edema corneal se aplica gotas hipertónicas a 5%.
]]> Cuando el rechazo se desarrolla dentro de los 10 o 12 meses posteriores a la queratoplastia, y las suturas están todavía en su sitio, la presencia de vasos a su alrededor indica que se pueden quitar sin riesgo a una dehiscencia en la unión huésped–injerto, cuando se observan vasos superficiales alrededor de los puntos de sutura al principio del postoperatorio (tres a cinco meses) no indica que hay que retirarlos, pues los vasos superficiales no suelen inducir el fenómeno del rechazo.Cuando se desarrolla el rechazo en los injertos corneales de alto riesgo: reinjertos, córneas muy vascularizadas o injertos grandes, además de los esteroides orales pueden precisar el empleo de azatioprina 1 mg/kg y localmente ciclosporina al 0.05% conjuntamente con esteroides.
Regeneración defectuosa del epitelio
Se relaciona frecuentemente con un defecto de producción del epitelio a nivel del limbo del receptor, o a las malas condiciones del injerto, que impiden la adherencia del epitelio del receptor a su superficie, eventualmente se puede reemplazar el epitelio de la córnea donadora por la del huésped. La presencia de un defecto epitelial durante la primera semana pos–quirúrgica al trasplante corneal, y con producción normal de lágrimas son sugestivos de posible intolerancia por toxicidad a las gotas tópicas, por lo que será necesaria la interrupción de todos los medicamentos que tengan conservadores e iniciar el tratamiento tópico con antibióticos y esteroides sin conservadores, también se puede requerir el uso permanente de oclusión con ungüentos o geles lubricantes hasta que se recupere la integridad del epitelio corneal.
Es frecuente observar en ojos secos falla epitelial de la córnea, con reacción tóxica a los medicamentos, en cuyo caso la oclusión permanente será, con el empleo de lentes de contacto blandos de alto contenido de agua o tarsorrafia parcial en los ojos muy secos.
Endoftalmitis
Se presenta como consecuencia del empleo de material corneal contaminado con la introducción de gérmenes en el ojo o en el fondo de saco conjuntival, durante o después de la operación. También puede presentarse como complicación de una úlcera corneal en el injerto. El tratamiento se realizará inicialmente con cultivos de la secreción y al mismo tiempo aplicación de antibióticos orales y tópicos de amplio espectro.
]]> Infección en el trasplante de córnea
Se presenta en la unión huésped–injerto (por el mal estado de la córnea del huésped, con defectos del epitelio y/o con ojo seco) alrededor de las suturas corneales (nudos de la sutura expuestos) y en el centro del trasplante de la córnea (por defectos epiteliales persistentes del mismo). Las infecciones bacterianas que se presentan con más frecuencia son: Staphylococcus aureus, Pneumococcus y Streptococcus, y menos frecuente las de origen micótico.
La infección viral herpética puede presentarse semanas o meses después de la queratoplastia y aparece como una zona pequeña, irregular, coloreada, cerca de la cicatriz que se extiende hacia el injerto, puede ser tomada erróneamente como un defecto epitelial. Sin embargo, si el paciente tiene antecedentes de una queratitis herpética previa, también puede desarrollar queratouveítis herpética, y en esta circunstancia hay un alto riesgo de que fracase el injerto por la gran inflamación ocular, acompañada con frecuencia por el aumento de la presiona intraocular. El tratamiento se da con antivirales tópicos y sistémicos en casos iniciales.
Está contraindicado practicar una queratoplastia penetrante mientras esté presente una infección bacteriana o fúngica activa. Sin embargo, cabe la posibilidad de que se tenga que realizar un trasplante de urgencia en infecciones bacterianas o fúngicas por perforación corneal, donde las bacterias se encuentran regularmente en el borde de la úlcera, por lo que un injerto con un margen de varios milímetros de tejido normal suele extirpar toda la parte afectada, pero no ocurre lo mismo con las infecciones fúngicas, pues una trepanación para trasplante de córnea ejecutada en una córnea libre y aparentemente sana puede contener elementos fúngicos. No obstante, estos casos son extremadamente raros.
Dehiscencia de sutura
Se produce cuando se rompen las suturas o se quitan antes de haber completado la cicatrización, si la dehiscencia abarca menos de un cuadrante, se pueden reemplazar las suturas, y el injerto, por lo general, sigue transparente. La separación de la cicatriz con ectasia del injerto consecutiva a la eliminación de la sutura puede suceder incluso un año después de la operación a causa de una cicatrización deficiente provocada por el uso frecuente de esteroides. En estos pacientes es conveniente dejar las suturas más tiempo y quitar unos cuantos puntos cada vez, a intervalos de tres o cuatro semanas.
Los antibióticos sistémicos son necesarios para prevenir la endoftalmitis en los casos de reapertura de la herida con pérdida de humor acuoso. Ante un traumatismo directo al globo ocular se produce la apertura de la cicatriz corneal con la consecuente descompresión del ojo presentándose: prolapso del iris, pérdida del contenido intraocular, daño irreversible al trasplante de córnea, y consecuentemente ptisis bulbi.
Sinequia del iris
]]> Son adherencias del iris a la córnea en la cicatriz del injerto, cuando son pequeñas no se deben tocar si no deforman la pupila, ni tienen tendencia a dispersarse. Sin embargo, muy a menudo las sinequias aumentan alrededor de la cicatriz, y es cuando las adherencias del iris a la cicatriz del injerto pueden actuar como una puerta de entrada al rechazo por lo que es necesario romperlas mecánicamente. Las sinequias que comprometen un sector de más de 60° deben separase en el quirófano, después de haber colocado material viscoelástico en la cámara anterior.
Glaucoma
Los pacientes con historia de glaucoma o riesgo de desarrollarlo requieren la vigilancia y medición frecuente de la presión intraocular, así como el uso de una medicación tópica apropiada para controlarla. El glaucoma grave que no responde al tratamiento tópico se encuentra en ojos con grandes sinequias periféricas o con una combinación de glaucoma de ángulo abierto y amplias sinequias. En estos casos es necesaria la intervención quirúrgica. Se tiene que evitar la lesión del endotelio corneal, provocada por la presión intraocular aumentada y persistente, para que el injerto tenga éxito y no se opacifique. Esta afección suele observarse frecuentemente en ojos afáquicos o pseudoafáquicos.
Astigmatismo alto
Es otra de las complicaciones frecuentes de la queratoplastia, el astigmatismo bajo (cinco dioptrías o menos) se puede tratar con anteojos o lentes de contacto, los de mayor grado suelen ser de difícil tratamiento y requieren algún tipo de intervención quirúrgica o el uso de lentes de contacto rígidos. Una de las formas más simples para reducir la magnitud de la distorsión por astigmatismo (más de cinco dioptrías) es reemplazar los puntos de sutura en el meridiano más plano. Los meridianos alto y bajo se identifican por queratometría, lo ideal es disponer en el quirófano de un microscopio con un queratómetro de proyección, pero si esto no es posible, se darán los puntos de sutura por encima y debajo del eje identificado. Si queda un astigmatismo residual se pueden realizar incisiones relajantes en la cicatriz.
Pronóstico de la queratoplastia penetrante
Es evidente que es importante tanto para el cirujano como para el paciente la evaluación objetiva que se espera posterior a la cirugía de un injerto corneal.
]]> El Dr. Polack propone un índice de diez factores para calificar el pronóstico del trasplante corneal (Cuadro 1).
El pronóstico de éxito (Figura 8) en la queratoplastia penetrante se muestra en el cuadro 2.


El factor de mayor importancia es la córnea donadora, cuya puntuación no deberá ser menor a 8.
]]> BANCO DE OJOS
En 1944, Patón, et al. formaron el primer Banco de Ojos en la Ciudad de Nueva York, elaborándose leyes específicas para la donación de órganos.
En 1975 se crea el primer Banco de Ojos en la Ciudad de México, en el Hospital General de Xoco, inicialmente proveía de tejido corneal a los cirujanos de toda la República Mexicana, a partir de 1995 dejó de existir.
Aunque existen otros bancos de ojos en la República Mexicana, no es posible, a niveles tanto institucionales como privados, obtener suficientes córneas, por lo que es necesario traerlas de EUA, donde existe el Proyecto Internacional de Córnea (ICP), manejado por el Banco de Ojos de San Diego y desde 1984 ha proporcionado córneas a los oftalmólogos a nivel mundial. Anualmente esta institución provee 2,500 córneas al mundo. Desde su inicio a la fecha 30,000 pacientes han sido beneficiados en todo el orbe.
Sólo en Estados Unidos el año pasado se realizaron 47,425 trasplantes de córnea y la demanda de tejido corneal no fue satisfecha, ya que existen más de 5,000 pacientes en lista de espera en todo el país.
Desde 1960 a la fecha se han realizado 700,000 trasplantes de córnea, recuperando la visión más de 90% de los pacientes. El trasplante de córnea es el órgano con mejor pronóstico en el campo de los trasplantes.
En Colombia los oftalmólogos realizan más de 3,000 trasplantes de córnea cada año.
En México una de las instituciones más representativas en el volumen de cirugías de trasplantes de córnea es la "Asociación para Evitar la Ceguera en México", reportan un promedio anual de 1,000 procedimientos quirúrgicos anuales. Con el apoyo de envío de córneas de los Bancos de Ojos de Denver, Mid America y Houston.
En La Fundación "Hospital Nuestra Sra. de La Luz", la Dra. Regina Velazco Ramos, Jefe del Departamento de Córnea, reporta 534 trasplantes de córnea de 1999 a la fecha.
En el Hospital General "Dr. Manuel Gea González" de la SSA, el Dr. Gustavo Aguilar, Director del Banco de Ojos, e iniciador de la cirugía de trasplante de córnea del mismo nosocomio, ha realizado 407 procedimientos quirúrgicos de julio de 1999 a la fecha.
]]> En el Hospital General de México de la SSA la autora inicia en forma regular la cirugía de trasplantes de córnea de 1975 a 1981. Posteriormente la Dra. Leticia Vázquez Maya, actual Jefe de Servicio del Departamento de Córnea, los reinicia llevando a cabo 60 procedimientos quirúrgicos a partir de agosto del 2002 a la fecha, apoyada por el Banco de Ojos de Tampa, Florida.Los autoinjertos constituyen el mejor material disponible para el éxito de una queratoplastia desde todos los puntos de vista. Sin embargo, sólo se dispone de ellos en los raros casos en que coexiste, en un ojo, patología corneal con retina y nervio óptico sanos y, en el ojo contralateral, una córnea normal con ceguera.
En la práctica se emplean los homoinjertos (aloinjertos), frescos o conservados, que procedan de un cadáver.
Aunque el material para homoinjertos puede obtenerse de cadáveres de recién nacidos, niños, jóvenes, adultos o ancianos, no existe acuerdo sobre cuál es la edad óptima. Hay autores que no dan importancia alguna a la edad, raza, sexo, tipo de sangre y color de iris, en todo caso es preferible la córnea de un donante joven. Sin embargo, es evidente que las córneas de los prematuros o de los recién nacidos, por su delgadez, curvatura y flexibilidad se adaptan difícilmente al receptor.
La córnea reúne condiciones excepcionales para un homotrasplante, que se explican porque, es avascular y tiene escasas propiedades antigénicas.
Las queratoplastias lamelares pueden realizarse con homoinjertos frescos o conservados, las queratoplastias penetrantes, para que permanezcan transparentes, precisan necesariamente de un homoinjerto vivo (fresco) con un endotelio viable.
Normas básica en los bancos de ojos
La recolección del material donador debe realizarse en las máximas condiciones de asepsia.
La enucleación se efectúa dentro de las primeras seis a ocho horas posmortem, los ojos donantes se examinaron en la lámpara de hendidura, lo que permite excluir de inmediato las córneas con opacidades, alteraciones de las membranas limitantes, cicatrices, signos de infección o de sufrimiento endotelial.
]]> Conteo de células endoteliales por microscopía especular, con lo que sabemos la población celular por milímetro corneal, así como la detección de alteraciones del endotelio que puedan comprometer la vida del injerto.La córnea debe conservarse en cámara húmeda a + 4 °C, y utilizarla antes de las primeras 24 horas posmortem, cuando no se separó del globo ocular. Cuando se realiza la separación de la córnea, conservarla en medio de McCarey–Kaufman (medio M–K) y en cámara húmeda a + 4 °C, lo que permite alargar el plazo de su utilización, de cuatro a ocho días, para queratoplastias penetrantes. Las córneas donadas son examinadas para excluir aquellas que tienen enfermedades transmisibles. Por ejemplo, es una especial precaución, que a todos los donadores se les realizan exámenes de laboratorio para descartar que son portadores del virus del SIDA, hepatitis o serología (+).
Los bancos de ojos tienen por objeto la obtención, preparación y distribución de globos oculares frescos, o la córnea en medio M–K procedentes de cadáveres, para queratoplastias.
"La donación de órganos es la decisión de ofrecer, sin recompensa alguna, una parte del cuerpo de una persona para la salud y el bienestar de otra persona".
REFERENCIAS
1. Amano S, Kimura C, Sato T, Fujita N, Kagaya F, Kaji Y, Oshika T, Araie M. Long–term effects of topical cyclosporine. A treatment after penetrating. Ophthalmology 2000; 44(3): 302–5. [ Links ]
2. Foulks G. Glaucoma associated with penetrating keratoplasty. Ophthalmol 1987; 94(7): 871–4. [ Links ]
3. Polack FM. Corneal transplantation. Grune & Stratton. Inc.; 1977. [ Links ]
4. McCarey BE, Kaufman HE. Improved corneal storage, Invest. Ophthal 1974; 13: 165. [ Links ]
5. Oliva MS, Taylor H. Complicaciones inminentes en los trasplantes de córnea: diagnostico y manejo parte 1. Highlights of Ophthalmology 2004; 32(4): 2–6. [ Links ]
6. Rumelt S, Bersudsky V, Blum–Hareuveni T, Rehany U. Systemic cyclosporine. A in high failure risk, repeated corneal transplantation. Br J Ophthalmology 2002; 8(9): 9. [ Links ]
7. Spalton DJ, Hitchings RA, Hunter PA. Oftalmología Clínica. 2a. Ed.; 1994. [ Links ]
8. Thompson P, Price R. Risk factors for various causes of failure in initial corneal grafts. Arch Ophthalmol 2003; 121(8): 1087–92. [ Links ]
9. Thompson R, Price M, Bowers P. Long term graft survival after penetrating keratoplasty. Ophthalmol 2003; 110(7): 1396–402. [ Links ]
10. Wilson S, Kaufman H. Graft failures after Penetrating Kerato plasty. Surv. [ Links ]
11. Xic L, Shi W, Wang Z, Bei J, Wang S. Prolongation of corneal allograft survival using cyclosporine in a polylacticde–coglycolide polymer. Cornea 2001; 20(7): 752. [ Links ] ]]>