
Neumotórax bilateral por broncoscopía en un lactante: presentación de un caso
Bilateral pneumothorax due to bronchoscopy in an infant. Case presentation
Ulises Reyes Gómeza, Ofelia Pérez Pachecoa, Ulises Reyes Hernándeza, Armando Jiménez Martíneza, Ignacio Toríz Roldánb, Francisco Javier Avila Cortésa
aDepartamento de Pediatría. Servicio de Cirugía, Broncoscopia y Terapia intensiva. Clínica Diana de Especialidades. Oaxaca.
]]> bFacultad de Medicina. Universidad Autónoma Benito Juárez de Oaxaca.
Resumen
El neumotórax es una de las complicaciones mayores de la broncoscopia. Se reporta el caso de un lactante de 8 meses a quien se le indicó broncoscopia de urgencia por la presencia de un cuerpo extraño en la vía área. Durante el procedimiento presentó neumotórax bilateral condicionado por factores propios del cuerpo extraño, la situación se resolvió con toracotomía bilateral.
Palabras clave: broncoscopia, neumotórax, complicación, niños.
Abstract
Among the bigger complication of bronchoscopy, the neumotorax is one these. You report the case of infant of eight month who have tracheobronchial foreign body aspiration, the indication was bronchoscopy of emergency, during procediment presented bilateral pneumothorax conditioned this for owns factors of foreign body, the treatment was with thoracotomy in both hemitorax.
Keywords: bronchoscopy, complication, children, Pneumotórax.
]]>

Introducción
La broncoscopia es el procedimiento invasivo más usado en la práctica neumológica en el diagnóstico y tratamiento tanto de pacientes adultos como pediátricos, en ella se utilizan broncoscopios rígidos o flexibles. Este procedimiento se documenta desde 1897 con Gustavo Killian quien, utilizando un endoscopio rígido usado en el tracto digestivo, extrajo un hueso de cerdo del bronquio principal derecho de un paciente. Este fue el único instrumento utilizado hasta que C. Jackson lo perfeccionó en la década de los setenta. En 1967 Ikeda introdujo la fibrobroncoscopia flexible. Con los avances tecnológicos se redujo el tamaño y diámetro del fibrobroncoscopio, con lo que se permitió su uso en pacientes pediátricos. La técnica se popularizó cuando Wood y Fink publicaron Applications of flexible fiberoptic bronchoscopies in infants and children en 1978.1-2
La broncoscopia y fibrobroncoscopia permiten valorar a través de la visualización directa, las vías áreas superiores e inferiores con fines diagnósticos y terapéuticos; mientras que con el método rígido sólo es posible la vía oral y se requiere anestesia general; el método flexible puede introducirse a través de todas las vías de abordaje posible: nasal, tubo endotraqueal, máscara laríngea, traqueostomía oral e incluso a través del broncoscopio rígido. La utilidad en el paciente pediátrico, con excepción del cáncer pulmonar, es la misma que con los pacientes adultos y se divide en 2 grandes grupos: por sintomatología respiratoria y evidencias radiológicas. Como todo procedimiento invasivo, no está exento de complicaciones, las menores no ponen en riesgo la vida y no requieren maniobras de resucitación: desaturación de SpO2 no menor de 90% y epistaxis; las mayores son cuando ocurre desaturación de SpO2 menor de 90%, incluidos la hemoptisis masiva, el neumotórax y la muerte.
La aspiración de cuerpo extraño es una de las principales causas de muerte en los niños, especialmente en los menores de 3 años.3 En el Instituto Nacional de Pediatría, la extracción endoscópica de cuerpos extraños aspirados accidentalmente o deglutidos ocupa el tercer lugar de causa de demanda de atención médica en urgencias calificadas ya que se atienden un promedio de 38 casos cada año sin que se hayan observado variaciones significativas. En un estudio4 que abarcó un periodo de 19 años se reportaron 1,125 casos; su población incluyó pacientes con cuerpos extraños en vía aérea y en vía digestiva, aproximadamente 60 casos por año, con una mortalidad de 0.26%.
En el Instituto Nacional de Enfermedades Respiratorias (INER) se realizó una tesis5 que comprendió un periodo de 10 años en el que se reportaron 38 casos, aproximadamente 4 por año (debido a que ese Instituto atiende principalmente a población adulta); la mortalidad reportada fue de 5.2%.
Jamaica6 documenta en 3 años de diagnósticos endoscópicos para cuerpos extraños 30 (6.3%) complicaciones mayores en 7 pacientes (1.5%): desaturación de oxigeno menor de 90% en 5, neumotórax en 1 y hemoptisis masiva y muerte en 1.
La aspiración de un cuerpo extraño por la vía aérea puede causar una gran variedad de síntomas, aunque el diagnóstico temprano se asocia con una exitosa extracción del material aspirado. A pesar de los avances en procedimientos de endoscopia y anestesia, se presenta un gran número de dificultades y complicaciones.
Las complicaciones por la presencia del cuerpo extraño en el árbol bronquial incluyen neumonediastino, neumotórax, atelectasias totales o falla en la extracción del objeto y la necesidad de toracotomía en niños admitidos en unidades de cuidados intensivos. La aspiración de cuerpo extraño es muy común en niños, especialmente tiene una alta incidencia en menores de 3 años (79%). La extracción de cuerpos extraños es una causa fatal de accidentes en niños mayores de 6 años, causa más de 300 muertes por año en los Estados Unidos.2,3,7
]]> Usualmente hay un cuadro clínico manifestado por asfixia, tos, sibilancias y disminución en el flujo de aire, cianosis, fiebre, estridor, algunas veces la aspiración de cuerpo extraño suele ser asintomática, la evolución puede llevar a los pacientes a diferentes grados de distrés respiratorio, atelectasia, tos crónica, neumonía y hasta la muerte. Los objetos aspirados con más frecuencia son: alimentos (75% de los casos), otros materiales orgánicos como huesos, dientes y plantas (7%), materiales no orgánicos como metales o plásticos (13%), rocas (1%) y juguetes o partes de juguetes (1%). La localización de la presentación del cuerpo extraño es en el pulmón derecho del 48-49% de las veces; en el pulmón izquierdo del 39 al 44% de los casos, y entre laringe y tráquea del 4 al 13%. En casos aislados el cuerpo extraño migra o cambia de localización.3,7,8El diagnóstico de aspiración de cuerpo extraño se hace por medio de la historia clínica, la exploración física y hallazgos radiográficos; los indicadores más comunes son: atrapamiento de aire, signos de infección, atelectasias, o el cuerpo extraño radiopaco. Aunque la radiografía de tórax sirve de ayuda, no es lo suficientemente sensible o específica para el diagnóstico de aspiración de cuerpo extraño. La broncoscopia es esencial ante la sospecha de aspiración de cuerpo extraño, ya que confirma el diagnóstico para poder realizar el tratamiento.3 Reportamos el caso de un lactante que presentó neumotórax bilateral durante una broncoscopia flexible que le fue indicada por haber aspirado un cuerpo extraño.

Caso clínico
Paciente varón de 8 meses de edad originario de Asunción Ocotlán, Oaxaca, traído al servicio de urgencias de pediatría con el antecedente de haber tenido un cuadro clínico de 5 dias de evolución, caracterizado por vómitos y evacuaciones liquidas (aproximadamente 6 al día), fiebre no cuantificada y haber sido automedicado por la madre con cápsulas de terramicina de 500 mg por vía oral. En la segunda toma realizada tras un intervalo de 24 horas, el pequeño presentó evento de sofocación aguda con cianosis, perdida de la conciencia y recuperación de ésta en minutos, seguido inmediatamente de estridor espiratorio, datos de dificultad respiratoria que han ido en aumento, tos perruna y disfonía.
Fue llevado horas después a otro hospital en donde se tuvo en observación y se dio de alta por aparente mejoría. A su ingreso presentó quejido audible a distancia Silverman Andersen de 8 (aleteo nasal 1, quejido respiratorio 2, tiraje intercostal 2, disociación toracoabdominal 2, retracción xifoidea 1), acrocianosis, SpO2 menor de 81%, frecuencia cardiaca de 220 x min, frecuencia respiratoria de 58 x min, irritable, tiempo espiratorio prolongado de predominio derecho en campos pulmonares.
La radiografía simple de tórax documentó atrapamiento de aire en el pulmón derecho y diafragmas abatidos. Se asistió con oxígeno, se canalizó y se pasó a quirófano para broncoscopia de urgencia. Con cuadro clínico de más de 12 h de evolución se efectuó la introducción de broncoscopio de 6 mm bajo sedación. Se apreciaba la laringe con mucosa eritematosa, friable y edematosa, que llegó a estar ocluida hasta en un 80% de su luz, por lo que no se pudo introducir adecuadamente el broncoscopio y se introdujo con ayuda del médico anestesiólogo bajo visión directa por laringoscopia, lo que la hizo una canalización difícil.
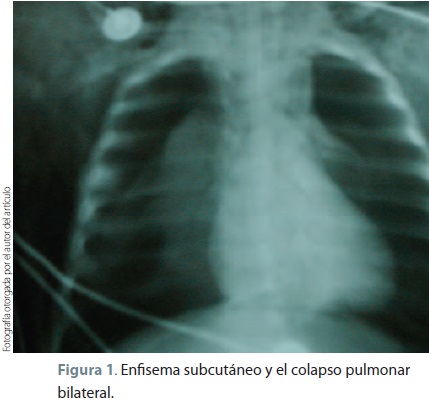
En el trayecto del medio cefálico traqueal se observaron restos de material espeso mucoide y amarillento. Se aspiró la mucosa de esa zona eritematosa, edematosa y friable en el bronquio izquierdo con material espeso impactado en las paredes de las bifurcaciones de las carinas secundarias; se efectuó lavado bronquial con solución salina al 0.9% y dexametasona; sin complicaciones se retiró broncoscopio en la porción distal a la laringe, y en la porción cefálica de la tráquea se efectuó lavado traqueal con misma mezcla de solución (aproximadamente 2.5 ml). En ese momento el paciente comenzó a presentar enfisema subcutáneo a nivel del cuello que se generalizó rápidamente a todo el tórax; se procedió a efectuar aspiración y retirar el broncoscopio; el paciente presentó paro cardiorespiratorio con saturación de oxígeno a 30-35%, se reanimó durante unos minutos y se comprobó el diagnóstico por clínica y por placas de rayos X neumotórax bilateral (figura 1), por ello se colocaron de urgencia 2 punzocats del número 17, uno a cada lado anterior del tórax en la porción superior sobre las líneas claviculares medias; inmediatamente se procedió a efectuar incisión en porción distal de la parrilla costal sobre las líneas axilares medias y colocación de drenaje para sello de agua; se retiraron los punzocats y se valoró por clínica y rayos X la distensión pulmonar bilateral (figura 2).
]]>
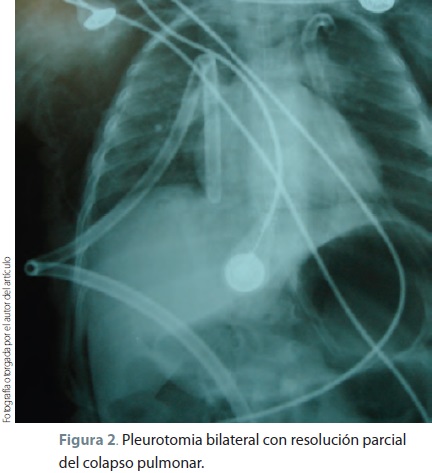
Se realizó intubación endotraqueal y se procedió a efectuar la estabilización del paciente, el cual conservaba el automatismo respiratorio; se aspiraron secreciones orofaríngeas, se recolocaron las sondas nasogástrica y de Foley, se normalizó al paciente en su respiración y oxigenación con SpO2 de 96%, se extubó y se llevó a piso. Fue mantenido con soluciones basales, oxígeno en casco cefálico, analgésicos, esteroides y antibióticos. Su evolución en las siguientes horas fue a la mejoría, las radiografías de control mostraron reexpansión total y resolución del neumotórax, 4 días después se retiraron las sondas de sello de agua (figura 3).
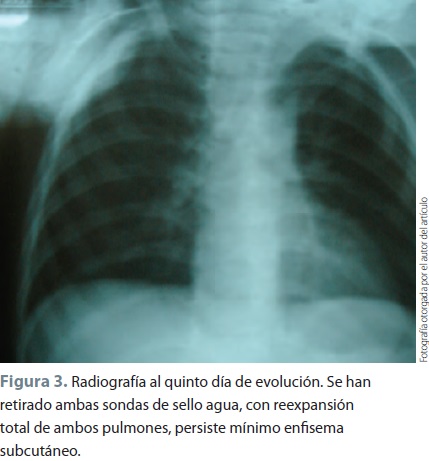
El control en consulta externa mostró al lactante con discreta disfonía que persistió por espacio de 4 semanas hasta su desaparición; se manejó con esteroides orales con esquema de reducción. Su recuperación fue integra sin daño neurológico, actualmente se encuentra en control en la consulta externa del área de pediatría.

Discusión
]]> La aspiración de cuerpos extraños es una entidad frecuente en la práctica pediátrica, sin embargo no siempre es diagnosticada inmediatamente, en particular porque el diagnóstico no se sospecha, pero también porque la aspiración de cuerpo extraño no siempre tiene manifestaciones clínicas específicas. El cuadro clínico puede ser el resultado de una amplia variedad de síntomas de distintos grados de gravedad, o bien puede ser completamente asintomático.3 En este caso la sospecha inmediata se da por el evento de sofocación a la ingesta de la cápsula dada por la madre. Una de las indicaciones más frecuentes de broncoscopia en nuestro medio es la sospecha clínica o la presencia confirmada de cuerpo extraño en la vía área, generalmente dicho procedimiento invasivo se realiza sin ninguna complicación. Sin embargo, pueden ocurrir complicaciones y las más frecuentes son las de tipo menor: la desaturación parcial de oxígeno que se maneja con el retiro del broncoscopio y ventilación asistida del paciente hasta mantener cifras de SpO2 mayores de 95% que son de alta seguridad.9Las complicaciones de la aspiración de cuerpos extraños se pueden dividir en 2 grupos: las relacionadas al cuerpo extraño por sí mismo y las seguidas al procedimiento broncoscópico.3 La aspiración del cuerpo extraño y su evolución pueden llevar a complicaciones como neumomediastino, neumotórax, hidroneumotórax, estenosis bronquial, abscesos, atelectasias, neumonía, bronquiectasias, extracción de cuerpo extraño fallida, y broncoespasmo, la presencia de estas complicaciones en niños es de 22 a 33% y la más común es la neumonía. Además, los pacientes pueden desarrollar complicaciones resultantes de la broncoscopía. Usualmente la extracción del cuerpo extraño es exitosa porque es un procedimiento simple y seguro, sin embargo, las complicaciones se presentan en 6 al 8% de los procedimientos y pueden ser neumomediastino, laceración traqueal, laceración de cuerdas vocales, edema subglótico, que requieren para su resolución de toracotomía, broncotomía o lobectomía. En el presente reporte la toracotomía urgente bilateral resolvió la complicación.
El neumotórax es catalogado como grave, y en no pocas ocasiones como mortal. Consideramos que en este caso ocurrió secundario a los factores condicionantes: la corta edad del paciente (8 meses), la presencia del cuerpo extraño en la vías áreas (polvo de tetracicilina) que originó inflamación importante, y el edema secundario de prácticamente toda la vía área.
Aun cuando la broncoscopia efectuada no requirió de presión positiva durante ésta, el uso de agua estéril (10 ml) en el lavado bronquial, el oxígeno a libre difusión, más la presencia de la punta del broncoscopio, suponemos permitieron un espacio muerto que originó la ruptura súbita importante de un bronquiolo con el hemitórax izquierdo. Esta complicación requirió de inmediato la resolución del caso, la cual se dio en forma satisfactoria primero al colocarle punzocats en ambos hemitórax a la altura del segundo espacio intercostal, esto resolvió el neumotórax a tensión, lo cual permitió que el paciente sobreviviera para poder colocarle después de unos minutos 2 sellos de agua para el manejo de la reexpansión pulmonar. A los 4 días se le retiraron ambas sondas pleurales al corroborar reexpansión clínica y radiológica.
El neumotórax durante la ventilación mecánica es un evento frecuente en las unidades de cuidados intensivos neonatales hasta en un 6.8%, y tiene alta mortalidad, de acuerdo con un reporte reciente de un hospital de tercer nivel, lo que condiciona la gran labilidad de los pacientes a esta edad.10 Dicha complicación es causada por la presión que se ejerce sobre la vía área, y ocurre del 5 a 28% en otros reportes.11
Cualquier procedimiento invasivo no está exento de riesgos, incluso en adultos, como lo documentan Carrillo y cols12 en un reporte reciente de un procedimiento de cirugía laparoscopica con perforación esofágica y mediastinitis secundaria. También se han reportado casos de neumotórax con este procedimiento.13
En resumen, el motivo de este reporte es tener presente que la broncoscopia no está exenta de riesgos como el presente caso. Y más aún cuando existen factores condicionantes como cuerpos extraños en la vía área, lo cual es una causa frecuente de indicación en pediatría para su realización. En este caso otro factor agravante a considerar fue el tiempo entre la aspiración del cuerpo extraño y la broncoscopia realizada tardíamente. Este tipo de complicaciones se deberán tratar oportunamente y resolverse en un quirófano que cuente con los recursos necesarios para eventualidades como esta, para un manejo óptimo del caso.
Finalmente se debe tener presente, al referirnos a cuerpos extraños aspirados, la medicina preventiva, en este caso el desconocimiento total de la madre (ignorancia, bajo nivel cultural) al automedicar a su pequeño lactante con cápsulas, le llevaron a una situación casi fatal. Lo que requerirá por parte del médico de atención primaria, ahondar en educación para la salud.
]]>Referencias bibliográficas
1. A Callejón A, Hernández O, Callejón G. fibrocoscopia pediátrica hoy. Avances Pediátricos BSCP Can Ped. 2004;28:1 [ Links ]
2. Quiroga RA, García MS. Broncoscopía en Pediatría. Neumología y Cirugía de Tórax. 2006;65(S2):7-14. [ Links ]
3. Oliveira FC, Fernando J, Almeida L, Troster EJ, Costa VF. Complications of tracheobronchial foreign body aspiration in children: report of 5 cases and review of the literature. Rev. Hosp. Clin. 2002; 57:3-5. [ Links ]
4. Pérez FL. Enfermedad por deglución o aspiración de cuerpos extraños. En Pediatría Médica México: Editorial Trillas; 1994. p. 652-6. [ Links ]
5. Sánchez SP. Hallazgos en la placa de tórax en pacientes con cuerpo extraño en vía aérea y la relación con su localización y sintomatología de acuerdo con el grupo de edad (tesis). México, UNAM, INER; 2003. [ Links ]
6. Jamaica BL, Nuñez PR, Guerrero ME, Flores HS. Broncoscopía pediátrica. Tres años de experiencia en el Instituto Nacional de Enfermedades Respiratorias Ismael Cosío Villegas. Revista del Instituto Nacional de Enfermedades Respiratorias. 2007;20(2):101-5. [ Links ]
7. Accident facts. Chicago, Nacional Safety council, 1991. p. 24. [ Links ]
8. Geensher J. Aspiration accidents. In: Mcintire MS. Handbook on accidents. Maryland: ed. Harper and Row; 1980. p.49-52. [ Links ]
9. Reyes GU, López CG, Sánchez CNP, Quero HA. Valores de saturación parcial de oxígeno por oximetría de pulso en un grupo de niños que acude a la consulta externa de pediatría. Rev Mex Puer Ped. 2004;2:45-51. [ Links ]
10. López CC, Soto PL, Gutierrez CP, Rodríguez WM, Udaeta ME. Complicaciones de la ventilación mecánica en neonatos. Acta Pediatr Mex. 2007;28(2):63-8. [ Links ]
11. Korones SB. Complications In: Goldsmith JP, Kartotkin EH, Barrer S, editores. Assisted ventilation of neonate. 2a ed. USA: Philadelphia; 1988. p. 245-71. [ Links ]
12. Carrillo ER, Elizondo AS, Sánchez ZM, López MA, Carrillo CR. Perforación esofágica y mediastinitis secundarias a funduplicatura laparoscópica tipo Nissen. Reporte de un caso y revisión de la literatura. Rev Fac Med UNAM. 2008; 51(1):7-11. [ Links ]
13. Bowrey JD, Peters HJ. Minimal access surgery: Laparoscopic esophageal surgery. Surg Clin North Am. 2000;80:115-46. [ Links ]
]]>