Prevalencia de infección del sitio quirúrgico en pacientes con cirugía abdominal
Prevalence of surgical site infection in patients with abdominal surgery
Dr. J. Dolores Velázquez Mendoza, Dr. Sergio Hugo García Celedón, Dr. César Augusto Velázquez Morales,
Dr. Miguel Ángel Vázquez Guerrero, Dr. Alfredo Jesús Vega Malagón
Hospital Regional Salamanca PEMEX
]]>Correspondencia: Dr. J. Dolores Velázquez Mendoza
Cirujano adscrito al servicio de Cirugía General del Hospital Regional de PEMEX Salamanca.
Profesor Titular del Curso de Cirugía General
Avenida San Pedro, Colonia San Pedro, Irapuato, Guanajuato. 36520; Teléfono 01 462 6603725
E-mail: jdvelazquezm@hotmail.com
Recibido para publicación 28 julio 2010
Aceptado para publicación: 23 noviembre 2010
]]> Resumen
Objetivo: Conocer la prevalencia de infección del sitio quirúrgico en pacientes operados por vía abdominal en forma electiva y de urgencia en un servicio de cirugía general de un centro de 2do nivel de atención.
Sede: Hospital Regional Salamanca de PEMEX.
Diseño: Estudio prospectivo, transversal, descriptivo y observacional.
Análisis estadístico: Medidas de tendencia central.
Pacientes y métodos: Se trata de un estudio en el que se incluyeron los pacientes postoperados por vía abdominal en el servicio de Cirugía General, en el periodo comprendido entre julio y diciembre del 2007. Se analizaron los pacientes que presentaron infección del sitio quirúrgico. Se excluyeron a los pacientes que no fueron intervenidos en este hospital. Las variables analizadas fueron edad, género, tipo de cirugía, patologías asociadas y complicaciones quirúrgicas.
Resultados: En el periodo de estudio se analizaron un total de 105 procedimientos quirúrgicos. Hubo 55 mujeres (52.4%) y 50 hombres (47.61%), con edad promedio de 43 ± 26.5 años con un rango de 3 a 83 años. Fueron 75 pacientes de cirugía electiva y 30 se operaron como urgencia. Las cirugías realizadas fueron, en orden de frecuencia, colecistectomía, apendicectomía, plastías inguinales con colocación de malla, colocación de catéteres de Tenckhoff, laparotomías exploradoras, plastías umbilicales y funduplicaturas. Del total de procedimientos realizados se presentaron 6 pacientes (5.7%) con infección del sitio quirúrgico.
Conclusión: La prevalencia de infección de la herida quirúrgica en este estudio es similar a la reportada por otros autores. Es importante contar con protocolos de prevención y tratamiento de las infecciones de las heridas quirúrgicas. Además, se debe conocer la microbiología propia de la institución y de cada servicio de atención, para un manejo adecuado y óptimo de los antibióticos.
Palabras clave: Infección del sitio quirúrgico, herida quirúrgica, infección nosocomial.
]]> Abstract
Objective: To know the prevalence of surgical site infections in patients subjected to either elective or emergence abdominal surgery at a General Surgery service in a second level health care center.
Setting: PEMEX Regional Hospital at Salamanca . Second level health care center.
Design: Prospective, transversal, descriptive and observational study.
Statistical analysis: Central tendency measures.
Patients and methods: We included those patients subjected to abdominal surgery at the General Surgery service, between the month of July and December 2007. We analyzed those that presented infection of the surgical site. We excluded those patients that were not operated in this hospital. Analyzed variables were age, gender, type of surgery, associated pathologies, and surgical complications.
Results: In the study period, we analyzed a total of 105 surgical procedures. There were 55 women (52.4%) and 50 men (47.61%), average age of 43 ± 26.5 years with a range of 3 to 83 years. Elective surgery was done in 75 patients, and 30 patients corresponded to emergency surgery. Performed surgeries were, in order of frequency, cholecystectomy, appendicectomy, inguinal plasties with mesh placement, placement of Tenckhoff catheter, exploratory laparotomies, umbilical plasties, and fundoplications. Of the total of procedures performed, six patients (5.7%) coursed with infection of the surgical site.
Conclusion: Prevalence of surgical wound infection in this study is similar to that reported by other authors. It is important to count upon prevention and treatment protocols for infections of surgical wounds. Besides, the characteristic microbiology of the institution and of each service has to be known for an adequate and optimal management of antibiotics.
Key words: Surgical site infection, surgical wound, nosocomial infection.
]]> Introducción
La infección nosocomial es un padecimiento local o general, que surge como resultado de una reacción adversa a agentes infecciosos o sus toxinas, y no está presente en el momento del ingreso hospitalario.1 Las enfermedades infecciosas son una de las principales causas de morbilidad en los pacientes quirúrgicos, muy en especial a los que podemos denominar como de alto riesgo: recién nacidos, inmunocomprometidos y los que se encuentran en cuidados intensivos. La infección nosocomial tiene varias localizaciones; entre ellas se pueden citar el tracto respiratorio, tracto urinario, las cateterizaciones intravasculares, así como las heridas quirúrgicas.2 El término de herida quirúrgica anteriormente fue utilizado para referirse al sitio donde ocurría la infección. Desde 1992, los CDC (Centers for Disease Control and Prevention, Atlanta, GA) modificaron la definición de infección de herida quirúrgica, cambiando este término por el de ''infección del sitio quirúrgico'' (ISQ), para englobar varias condiciones que antes se consideraban de manera aislada. Esta denominación tiene varias ventajas, como incluir en un mismo término infecciones que ocurren a diferentes niveles anatómicos, pero que, en realidad, tienen una misma causa, un diagnóstico similar y un tratamiento relacionado. Fue necesario acuñar algunas definiciones, agrupadas por sitios anatómicos e incluir los siguientes criterios: ISQ incisional superficial: Infección que compromete solamente la piel y el tejido celular subcutáneo; ISQ incisional profunda: Infección que compromete los tejidos blandos profundos (fascia y músculo). ISQ de órgano/espacio: Infección que está relacionada con el procedimiento y compromete cualquier parte de la anatomía (órganos o espacios) diferentes a la incisión. Estas definiciones permiten diagnosticar y clasificar las infecciones nosocomiales con criterios uniformes.3
Para establecer un diagnóstico de infección nosocomial se deben correlacionar los hallazgos clínicos obtenidos del examen directo del paciente, o de su historia clínica, con los resultados de laboratorio, microbiología o inmunología, y los estudios de imagen (radiografías, ecografías, TAC, resonancia nuclear magnética o gammagrafía). No debe existir ninguna evidencia de que dicha infección estuviera presente, o se estuviera incubando, en el momento del ingreso.
Datos del Sistema de Vigilancia Epidemiológica de los Estados Unidos (NNISS) señalan que las ISQ representan entre el 15 y el 18% de todas las infecciones hospitalarias reportadas, mientras que, en algunos hospitales, ocupan el primer lugar con una distribución proporcional del 38%.4,5
En México, la Norma Oficial Mexicana de Emergencia, NOM-EM-002-SSA2-2003, entró en vigor para llevar a cabo la vigilancia epidemiológica, prevención y control de las infecciones nosocomiales, que afectan la salud de la población usuaria de los servicios médicos prestados por los hospitales, estableciendo plenamente los criterios para su diagnóstico. Los lineamientos relacionados a la infección de heridas quirúrgicas se describen en el apartado 6.12 de dicha Norma.6 Las heridas quirúrgicas de acuerdo al grado de contaminación se han clasificado como limpias: son heridas atraumáticas en las que no existe inflamación, no se interrumpe la técnica estéril y no se penetra ninguna víscera hueca; limpias contaminadas: son idénticas, excepto que se penetra alguna víscera; contaminadas: se producen por traumatismo por alguna fuente limpia o por derramamiento menor de materiales infectados; sucias o infectadas: se producen por traumatismo con una fuente contaminada o derrame importante de material infectado a la incisión. Los datos del National Nosocomial Infection Surveillance System (NNISS) revelaron índices de infección de 2.1, 3.3, 6.4, y 7.1% para las heridas limpias, limpias contaminadas, contaminadas y sucias o infectadas, respectivamente.4
La mayoría de las ISQ se originan durante el procedimiento quirúrgico y pocas de ellas son las que pueden adquirirse en el postoperatorio, especialmente si la herida ha sido cerrada antes de que el paciente abandone la sala de operaciones. Muchas heridas pueden verse afectadas a partir del transoperatorio, por lo cual ha cobrado vital importancia la preparación prequirúrgica, con el fin de disminuir la carga microbiana. Para ello se debe tener en cuenta el procedimiento quirúrgico a realizar y la flora endógena asociada. En forma predominante, una ISQ originada desde la piel tendrá microorganismos Gram (+) por ejemplo, Staphylococcus, y si se origina en el sistema gastrointestinal estará compuesta por un número mixto de microorganismos, incluyendo patógenos entéricos y bacilos Gram (-) como E. coli , anaerobios como B. fragilis y microorganismos Gram (+) como Staphylococcus y enterococos. Las fuentes exógenas incluyen el medio ambiente del quirófano y el personal del hospital, especialmente el que se desempeña en las áreas quirúrgicas.7,8
Los cuatro principales factores de riesgo considerados en el Study of Efficacy of Nosocomial Infection Control (SENIC) son cirugía de área abdominal, cirugía con tiempo mayor a dos horas, cirugía contaminada o sucia, y tres o más diagnósticos al egreso de la institución (es decir patología agregada o complicación del acto quirúrgico). En el National Nosocomial Infection Surveillance Sistem (NNISS) se estudian los tres criterios pronósticos más importantes: clasificación ASA III, IV o V, cirugía con herida contaminada y tiempo de cirugía mayor de dos horas.9-11
Los factores que pueden influir en la aparición de una ISQ pueden ser atribuibles tanto al propio paciente por la presencia de diabetes, uso de esteroides, desnutrición, estancia hospitalaria preoperatoria prolongada, colonización con Staphylococcus aureus o transfusiones preoperatorias; así como a la preparación general de la intervención quirúrgica, que incluye el baño preoperatorio, rasurado de la zona a intervenir, preparación del campo quirúrgico, lavado de manos del personal que participa y la profilaxis con antibióticos; también intervienen las características de toda el área del quirófano, como son la ventilación y limpieza, esterilización del material quirúrgico, vestimenta del personal quirúrgico, técnica quirúrgica y, finalmente, los cuidados postoperatorios que incluyen el cuidado de la herida durante la hospitalización y posterior a su egreso.
El propósito de este estudio es conocer la prevalencia de infección del sitio quirúrgico en pacientes operados por vía abdominal en forma electiva o de urgencia en el servicio de Cirugía General del Hospital Regional Salamanca PEMEX, y agrupar las heridas infectadas en cirugía abdominal de acuerdo a los criterios del Centro de Control de Enfermedades de los Estados Unidos (CDC).
Pacientes y métodos
]]> Se trata de un estudio prospectivo, transversal, descriptivo y observacional en el que se analizó a los pacientes postoperados por vía abdominal, de manera electiva o de urgencia, en el servicio de Cirugía General del Hospital Regional Salamanca, PEMEX, en el periodo comprendido entre julio y diciembre del 2007. Todos los procedimientos fueron efectuados en el área de quirófano. Se analizaron las variables como edad, género, tipo de cirugía, patologías asociadas y complicaciones quirúrgicas. Se analizaron los pacientes que presentaron infección del sitio quirúrgico. Se excluyeron a los pacientes que no fueron intervenidos en este hospital.Se efectúa el cálculo del tamaño de la muestra para estudios descriptivos para una sola proporción, utilizando el programa estadístico Epi Info versión 3.3.2 del año 2005. De acuerdo a los reportes en la literatura, el índice de infección del sitio quirúrgico en cirugía abdominal es de 15% y el valor esperado de infección en el presente estudio fue de 8%; por lo tanto, el tamaño de la muestra calculado con un nivel de confianza del 95% fue de 99 pacientes como mínimo aceptable. En la definición de variables de estudio se consideró:
1. ISQ (Infección del sitio quirúrgico) incisional superficial. Infección que ocurre dentro de los 30 primeros días después del procedimiento quirúrgico y que compromete solamente la piel y el tejido celular subcutáneo y, al menos una de las siguientes condiciones: a) drenaje purulento de la incisión superficial, con o sin comprobación microbiológica; b) organismos aislados de un cultivo de fluidos o tejido de la incisión superficial obtenido de manera aséptica; c) al menos uno de los siguientes signos y síntomas: dolor o sensibilidad, edema localizado, enrojecimiento, calor; d) herida quirúrgica abierta por el cirujano, aunque el cultivo sea negativo. 2. ISQ incisional profunda: Infección que ocurre dentro de los 30 primeros días después del procedimiento quirúrgico si no se ha dejado un implante, o dentro del primer año si se ha dejado algún implante; está relacionada con el procedimiento y compromete los tejidos blandos profundos (fascia y músculo) y al menos una de las siguientes condiciones: a) hay drenaje purulento de la incisión profunda pero no del componente órgano/espacio del sitio quirúrgico; b) una dehiscencia espontánea de la incisión profunda, o que es abierta por el cirujano cuando el paciente tiene algunos de los siguientes signos y síntomas: fiebre mayor de 38oC, dolor localizado, sensibilidad en la región afectada; c) absceso u otra evidencia de infección que compromete la incisión profunda descubierta por examen directo, durante la reintervención o por examen radiológico o histopatológico; d) diagnóstico de ISQ por el cirujano o el médico que atiende. La infección que compromete el sitio superficial y profundo se clasifica como profunda. La infección de órgano/espacio que se drena por la herida espontáneamente se clasifica como de sitio incisional profundo.
3. ISQ de órgano/espacio: Infección que ocurre dentro de los 30 primeros días después del procedimiento quirúrgico si no se ha dejado un implante o dentro del primer año si se ha dejado algún implante; está relacionada con el procedimiento y compromete cualquier parte de la anatomía (órganos o espacios) diferentes a la incisión y el cual fue abierto o manipulado durante el procedimiento, y al menos una de las siguientes condiciones: a) drenaje purulento a través de un dren ubicado en el órgano/espacio; b) organismos aislados de un cultivo de fluidos o tejidos del órgano/espacio; c) absceso u otra evidencia de infección que compromete el órgano/espacio y que se encuentra por examen directo, durante la reintervención o por examen radiológico o histopatológico; d) diagnóstico de ISQ por el cirujano o el médico que atiende. La infección del sitio alrededor de una canalización para drenaje no se considera ISQ
Para el análisis de los casos de ISQ se tomó en cuenta la clasificación de la herida quirúrgica de acuerdo al grado de contaminación en limpia, limpia-contaminada, contaminada y sucia. De acuerdo al sistema SENIC, (Study on the efficacy of nosocomial infection control) se tomaron como factores de riesgo: la herida contaminada o sucia, operación abdominal, duración de la intervención con tiempo mayor de dos horas, y tres o más diagnósticos asociados al egreso.
Los pacientes hospitalizados fueron evaluados al siguiente día de la intervención y fueron instruidos en la identificación de signos de infección, para que continúen con autoevaluación en su domicilio, posterior al egreso hospitalario. Los pacientes de cirugía ambulatoria recibieron instrucciones para una autoevaluación de la herida quirúrgica. Todos los pacientes fueron revisados nuevamente en la consulta externa a los 7, 14 y 30 días después de la cirugía.
El protocolo fue aprobado por el Comité Local de Investigación en Salud. Se respetó en todo momento la confidencialidad de la información obtenida de los Registros Hospitalarios.
En el análisis estadístico para variables cualitativas se utilizaron frecuencias y para variables cuantitativas se utilizaron medidas de tendencia central como media y medidas de dispersión como rango y desviación estándar. Para el análisis de los datos se utilizó el paquete estadístico Epi Info versión 3.3.2, año 2005.
Resultados
En el periodo de estudio se operaron un total de 105 pacientes de cirugía abdominal. Hubo 55 mujeres (52.4%) y 50 hombres (47.61%) con una relación, respectivamente, de 1.1:1, la media de edad fue de 43 ± 26.56 años, con un rango de edad entre los 3 y 83 años. Del total de pacientes, fueron intervenidos en forma electiva 75 y se operaron como urgencia 30.
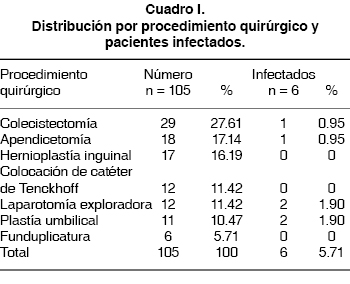
]]> Las cirugías realizadas fueron, en orden de frecuencia, colecistectomía (27.61%), apendicectomía (17.14%), plastías inguinales con colocación de malla (16.19%), colocación de catéteres de Tenckhoff (11.42%), laparotomías exploradoras (11.42%), plastías umbilicales (10.47%) y funduplicaturas (5.71%).Del total de pacientes operados, se presentó infección del sitio quirúrgico en seis pacientes (5.71%). La edad promedio de los pacientes con infección fue de 46.33 ± 18.24 años, con un rango de 18 a 71 años y, en relación al procedimiento quirúrgico, el tiempo operatorio fue de 127.86 (± 62.9) minutos, (60 a 240 min.). Las intervenciones quirúrgicas que se efectuaron en estos pacientes fueron, una colecistectomía abierta, dos plastías umbilicales, una apendicectomía y dos laparotomías exploradoras. Todos los casos correspondieron a infecciones del sitio quirúrgico superficial, detectándose en la primera o segunda semana después del procedimiento quirúrgico, comprometiendo piel y tejido celular subcutáneo (Cuadro I). A todos los pacientes se les realizó cultivo con antibiograma, específico del sitio quirúrgico, resultando el Staphylococcus aureus positivo para los seis casos detectados con infección del sitio quirúrgico superficial.

Con relación a los factores predictivos de infección, enunciados por el SENIC en los pacientes infectados, la operación abdominal fue practicada en el 100% de los pacientes (seis casos), cirugía con tiempo mayor de dos horas en dos pacientes (33.33%), ningún paciente tuvo cirugía contaminada, y ningún paciente presentó más de tres diagnósticos a su egreso; por lo que se consideró que la población en estudio fue de bajo riesgo. No se reportaron complicaciones médicas, quirúrgicas, ni fallecimientos en los pacientes atendidos durante el periodo de estudio.
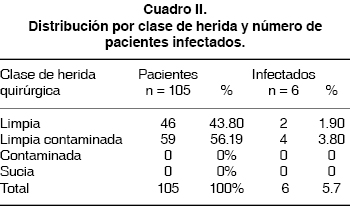
De acuerdo a la clasificación del Centro de Control de Enfermedades de Estados Unidos (CDC) se agruparon a los pacientes por tipo de herida, observando que la distribución que se presentó en este estudio fue de la siguiente manera: las heridas limpias en 46 pacientes (43.80%) y las limpias contaminadas en 59 pacientes (57.20%), no se presentaron casos de heridas contaminadas o sucias. Los pacientes que presentaron infección del sitio quirúrgico fueron dos casos (1.90%) con heridas limpias y cuatro casos (3.80%) con heridas limpias contaminadas (Cuadro II).
]]>
Discusión
La infección del sitio quirúrgico es la infección hospitalaria más frecuente, se presenta en promedio, en el 3 al 7.5% de las cirugías según la literatura internacional.12,13 Constituye una importante causa de morbilidad y es determinante a la hora de evaluar la calidad de la atención médica.
En el presente estudio se encontró que la incidencia de infección del sitio quirúrgico en pacientes operados por vía abdominal en el servicio de cirugía general fue del 5.71%. Al estudiar las variables universales, la proporción de hombres y mujeres evaluados es similar; manteniéndose la misma proporción en los pacientes que tuvieron infección del sitio quirúrgico.
Al comparar la tasa de infección de nuestro hospital con la reportada en la literatura nacional se encontró dentro de rangos similares, ya que Rocha Almazán y cols.14 informan una tasa de infección del sitio operatorio en cirugía abdominal no traumática de 3.98% con una mortalidad de 0.75%, de toda la población estudiada, mientras que Vargas Domínguez y cols.15 reportan los resultados de tres grupos de estudio, en 1,930 pacientes en total, el primero que abarca el año de 1995, con una incidencia de ISQ de 4%; el segundo, el año 1996 con 1.4% y el tercero, el año 1997, encontrando una incidencia de ISQ de 1.06%.
]]> En la evaluación de las heridas por clase, se observó que en el grupo de estudio hay predominio de heridas limpias contaminadas (56.19%) sobre las heridas limpias (43.8%), no se presentaron casos de heridas contaminadas o sucias; de tal manera que la infección del sitio quirúrgico también predominó en las heridas limpias contaminadas. La incidencia de infección de las heridas limpias fue de 1.90%; mientras que en las heridas limpias contaminadas la tasa de infección es de 3.80% y, al igual que las heridas limpias, la tasa sigue siendo aceptable, pero el doble de las primeras, siendo éste un factor de riesgo para la infección del sitio quirúrgico. La colecistectomía, las apendicectomías y las plastías inguinales fueron los procedimientos quirúrgicos que con más frecuencia se realizaron en el hospital. Walz y cols.16 realizaron un estudio en pacientes sometidos a cirugía de intestino delgado, colon o recto, considerándose este tipo de cirugías como limpias contaminadas. El resultado obtenido fue una incidencia de 8.7% de ISQ; mientras que para las heridas limpias, la tasa de infección fue de 7.9%; para las heridas contaminadas o sucias, las tasas de infección fueron de 12.0% y de 20.4%, respectivamente. En este estudio, la transfusión perioperatoria se encontró como un factor independiente para ISQ, y la profilaxis antibiótica careció de efectividad. La profilaxis antibiótica en heridas limpias contaminadas y contaminadas está bien definida en estudios prospectivos y aleatorizados, sin embargo no está bien definida en heridas abdominales limpias. Pessaux y cols.,17 en su estudio, demuestran la eficacia de la profilaxis antibiótica en cirugía limpia, dividiendo a los pacientes en un grupo de bajo riesgo y otro de alto riesgo, comparando la profilaxis antibiótica con placebo. En los pacientes con bajo riesgo, la profilaxis no reduce significantemente la tasa de infecciones, por lo que considera que su administración no es necesaria; mientras que en los pacientes de alto riesgo, las tasas de ISQ disminuyeron con la profilaxis; por lo que se sugiere profilaxis antibiótica en pacientes de riesgo alto; en pacientes con cirrosis, con presencia de otra enfermedad (falla cardiaca crónica, falla respiratoria crónica y falla renal crónica).En relación a los microorganismos que causan infecciones del sitio operatorio se han señalado, en orden de frecuencia, al Staphylococcus aureus , estafilococos coagulasa-negativo, enterococo sp, Escherichia coli , Pseudomona aeruginosa , enterobacterias sp. Esto quiere decir que la flora bacteriana que se encuentra en la piel continúa infectando las heridas quirúrgicas.
En el presente estudio, el germen que se aisló en todos los casos fue el Staphylococcus aureus , coincidiendo con el estudio de Kaye y cols.,8 en donde reportan que el germen patógeno aislado con mayor frecuencia fue el Staphylococcus aureus (n = 275, 51.6%) y en más de la mitad de los casos fue meticilino-resistente; ciertamente que la contaminación es un factor de riesgo, se debe considerar también que la mayoría de las infecciones del sitio operatorio, se pueden atribuir a la propia flora del paciente. En particular, la piel, las membranas mucosas y las vísceras huecas son colonizadas frecuentemente por flora endógena.
Pryor18 trató de determinar si el uso rutinario de altas concentraciones de oxígeno fraccionado inspirado (FIO2) durante el periodo perioperatorio altera la incidencia de ISQ en pacientes sometidos a cirugía abdominal. La incidencia de ISQ fue de 18.1%, siendo significantemente más alta en el grupo que recibió FIO2 de 0.80 que el de 0.35 (25% vs 11.3%; P = 0.2), concluyendo que el uso rutinario de altas concentraciones de FIO2 en el preoperatorio no reduce la incidencia general de ISQ.
Se ha cuestionado también la práctica de la eliminación del vello en el preoperatorio y su relación con la infección del sitio quirúrgico. Para responder a esta controversia, The Joanna Briggs Institute19 con metodología basada en evidencias y mediante una revisión sistemática demostró que el vello del sitio operatorio no tiene que ser necesariamente eliminado para reducir el riesgo de infección. Sin embargo, la decisión de eliminar el vello del sitio operatorio debe considerar el acceso al sitio quirúrgico y el campo de visión. Los puntos analizados y las conclusiones fueron los siguientes: Rasurado versus no eliminación del vello, si es posible realizar la cirugía sin eliminar el vello, esto es preferible a eliminarlo con una cuchilla (categoría IB). Rasurado versus corte con maquinilla, la maquinilla es el mejor método de eliminación del vello para prevenir infecciones del sitio operatorio (categoría IA). Rasurado versus depilación, en pacientes que se someten a cirugía abdominal limpia, se prefiere la depilación al rasurado para prevenir infecciones del sitio operatorio (categoría IB). El momento de la eliminación preoperatoria del vello con maquinilla debe realizarse tan próximo como sea posible al momento de la operación, preferiblemente menos de dos horas antes de la misma, para que se considere como factor en la prevención de infecciones del sitio operatorio (categoría IB).
Los programas de vigilancia de heridas quirúrgicas4,20 son importantes porque sirven como modelos de comparación entre hospitales, servicios de atención e inclusive, entre los cirujanos. También es de utilidad clasificar a las heridas quirúrgicas para mantener una vigilancia más estricta en aquéllas que tengan un mayor riesgo de infección, inclusive aplicar criterios de profilaxis con antibióticos o tratamiento antimicrobiano preoperatorio. Estos programas también son de utilidad para los médicos residentes de la especialidad, ya que les permite conocer las tasas de infección y de complicaciones de las heridas quirúrgicas, así como los factores de riesgo que intervienen y pudieran servir, además, de estímulo para continuar con investigaciones que puedan beneficiar a los pacientes sometidos a intervenciones quirúrgicas.
Con base en nuestros resultados, podemos concluir que la incidencia de infección en el sitio quirúrgico en pacientes operados por vía abdominal en el servicio de Cirugía General, en nuestro Hospital, es similar a la reportada por otros autores. Las heridas limpias contaminadas presentaron infección del sitio quirúrgico con más frecuencia. Es importante contar con protocolos de prevención y tratamiento de las infecciones de las heridas quirúrgicas. Además, es importante conocer la microbiología propia de la institución y del servicio de atención, para manejar adecuadamente los protocolos de profilaxis y de tratamiento con antibióticos. Concluimos, que la vigilancia epidemiológica es útil y ofrece una visión clara sobre las enfermedades nosocomiales.
REFERENCIAS
1. Horan T, Gaynes R, Culver D. National Nosocomial Infections Surveillance (NNIS) System, CDC. Development of predictive risk factors for nosocomial surgical site infections (SSI). Infect Control Hosp Epidemiol 1994;15: P46 (M72). [ Links ]
2. Mangram AJ, Horan TC, Pearson ML, Silver LC, Jarvis WR. Guideline for prevention of surgical site infection, 1999. Hospital Infection Control Practices Advisory Committee. Infect Control Hosp Epidemiol 1999; 20: 250-278. [ Links ]
3. Horan T, Gaynes R, Martone WJ, Jarvis WE, Emori TG. CDC definitions of nosocomial surgical site infections, 1992: a modification of CDC definitions of surgical wound infections. Infect Control Hosp Epidemiol 1992; 13: 606-608. [ Links ]
4. National Nosocomial Infections Surveillance (NNIS) System. Report, data summary from January 1992 through June 2003, issued August 2003. Am J Infect Control 2003; 31: 481-498. [ Links ]
5. Fajardo-Rodríguez HA, Quemba-Gordillo, J, Eslava-Schmalbach J. Escalas de predicción e infección de sitio quirúrgico en 15625 cirugías 2001-2003. Rev Salud Pública (Bogota) 2005; 7: 89-98. [ Links ]
6. Norma Oficial Mexicana de Emergencia NOM-EM-002-SSA2-2003, para la vigilancia epidemiológica, prevención y control de las infecciones nosocomiales. [ Links ]
7. Bratzler DW, Houck PM, Richards C, Steele L, Dellinger EP, Fry DE, et al. Use of antimicrobial prophylaxis for major surgery: baseline results from the National Surgical Infection Prevention Project. Arch Surg 2005; 140: 174-182. [ Links ]
8. Kaye K, Anderson D, Sloane R, Chen L, Choi Y, Link K, et al. The effect of surgical site infection on older operative patients. J Am Geriatr Soc 2009; 57: 46-54. [ Links ]
9. Haridas M, Malangoni MA. Predictive factors for surgical site infection in general surgery. Surgery 2008; 144: 496-503. [ Links ]
10. Pessaux P, Msika S, Atalla D, Hay JM, Flamant Y. French Association for Surgical Research. Risk factors for postoperative infectious complications in noncolorectal abdominal surgery: a multivariate analysis based on a prospective multicenter study of 4718 patients. Arch Surg 2003; 138: 314-324. [ Links ]
11. Imai E, Ueda M, Kanao K, Kubota T, Hasegawa H, Omae K, et al. Surgical site infection risk factors identified by multivariate analysis for patient undergoing laparoscopic, open colon, and gastric surgery. Am J Infect Control 2008; 36: 727-731. [ Links ]
12. Poon JT, Law WL, Wong IW, Ching PT, Wong LM, Fan JK, et al. Impact of laparoscopic colorectal resection on surgical site infection. Ann Surg 2009; 249: 77-81. [ Links ]
13. Manniën J, Wille JC, Snoeren RL, Van den Hof S. Impact of postdischarge surveillance on surgical site infection rates for several surgical procedures: results from the nosocomial surveillance network in The Netherlands. Infect Control Hosp Epidemiol 2006; 27: 809-816. [ Links ]
14. Rocha Almazán M, Sánchez Aguilar M, Belmares Taboada J, Esmer Sánchez D, Tapia Pérez JH, Gordillo Moscoso A. Infección del sitio operatorio en cirugía abdominal no traumática. Cir Ciruj 2008; 76: 127-131. [ Links ]
15. Vargas-Domínguez A, Ortega-León LH, Rodríguez-Báez A, López-López JM, Zaldívar-Ramírez FR, Montalvo-Javé E. Vigilancia epidemiológica de infección del sitio operatorio superficial. Estudio comparativo de tres años. Cir Ciruj 2001; 69: 177-180. [ Links ]
16. Walz JM, Paterson CA, Seligowski JM, Heard SO. Surgical site infection following bowel surgery: a retrospective analysis of 1,446 patients. Arch Surg 2006; 141: 1014-1018. [ Links ]
17. Pessaux P, Atallah D, Lermite E, Msika S, Hay JM, Flamant Y, et al. Risk factors for prediction of surgical site infections in ''clean surgery''. Am J Infect Control 2005; 33: 292-298. [ Links ]
18. Pryor KO, Fahey TJ 3rd, Lien CA, Goldstein PA. Surgical site infection and the routine use of perioperative hyperoxia in a general surgical population: a randomized controlled trial. JAMA 2004; 291: 79-87. [ Links ]
19. The Joanna Briggs Institute. The impact of preoperative hair removal on surgical site infection. Best Practice 2003 Vol 7 Iss 2, Blackwell Publishing Asia, Australia. [ Links ]
20. Manniën J, Van den Hof S, Muilwijk J, Van den Broek PJ, Van Benthem B, Wille JC. Trends in the incidence of surgical site infection in the Netherlands. Infect Control Hosp Epidemiol 2008; 29: 1132-1138. [ Links ]
]]>