 , Luis Felipe Alva–López
, Luis Felipe Alva–López , Roberto Sotelo–Robledo
, Roberto Sotelo–Robledo , Margarita Salcedo–Chávez*
, Margarita Salcedo–Chávez*
Bronquio traqueal derecho y persistencia de conducto arterioso diagnosticados por tomografía axial computarizada en un enfermo con síntomas sugestivos de asma
Computerized axial tomography in the diagnosis of a right tracheal bronchus and patent ductus arteriosus in a patient with an asthma–like syndrome
Rosario del Carmen Vásquez Romero*, Victoria Falcón–Solís , Luis Felipe Alva–López
, Luis Felipe Alva–López , Roberto Sotelo–Robledo
, Roberto Sotelo–Robledo , Margarita Salcedo–Chávez*
, Margarita Salcedo–Chávez*
* Médico Neumopediatría, INER.
 Jefe de Imagenología, INER.
Jefe de Imagenología, INER.
 Jefe de Imagenología, Hospital ABC.
Jefe de Imagenología, Hospital ABC.  Médico Radiólogo, INER.
Médico Radiólogo, INER.
Correspondencia:
Dra. Rosario del Carmen Vásquez Romero
Departamento de Imagen. Instituto Nacional de Enfermedades Respiratorias.
Calzada de Tlalpan 4502, México, D.F., 14080.
Teléfono (52–5) 56664539, extensión 190.
e–mail: dra_vasquez_neumopediatra@yahoo.es
]]> Trabajo recibido: 05–1–2005
RESUMEN
Un varón de 12 años, con sintomatología respiratoria desde los tres meses de vida fue manejado como asmático desde los cinco años, con esteroides y agentes beta dos inhalados, además de inmunoterapia específica durante 18 meses, sin mejoría. La tomografía computada de tórax reveló disminución de calibre de la tráquea con emergencia, por debajo de la misma, de un bronquio traqueal (BT) en la pared lateral derecha de la tráquea, independizando el lóbulo superior derecho del árbol bronquial. Se observó también la persistencia del conducto arterioso (PCA) y una variante anatómica hepática. Estudios de reconstrucción multiplanar, broncoscopía virtual, cateterismo hemodinámico y broncoscopía confirmaron los diagnósticos. No se encontró Tetralogía de Fallot como defecto cardiaco congénito más comúnmente asociado a la variante del BT para lóbulo superior derecho. Posteriormente al cierre programado de PCA, egresó por mejoría clínica.
Palabras clave: Broncoscopía virtual, bronquio traqueal, cateterismo cardiaco, persistencia del conducto arterioso, reconstrucción multiplanar, Tetralogía de Fallot.
ABSTRACT
A 12 year old male had symptoms suggesting asthma since the third month of age; he was managed with inhaled steroids and bronchodilatadors and specific immunotherapy for 18 months, without improvement. Conventional computed tomography (CT) showed tracheai narrowing and a bronchi emerging from the right lateral wall of the trachea, separating the right upper lobe from the tracheobronchial tree. The CT also revealed a patent ductus arteriosus and an anatomic variant of the liver. Helical CT scans, virtual bronchoscopy, cardiac catherization and bronchoscopy confirmed the diagnoses. In this case, Fallot's tetralogy, the commonest cardiac anomaly associated with tracheai bronchi to the right upper lobe, was not found. Symptoms improved after surgical division of the patent ductus arteriosus.
Key words: Fallot's tetralogy, multiplanar reconstructions, patent ductus arteriosus, tracheai bronchi, virtual bronchoscopy.
]]>INTRODUCCIÓN
El bronquio traqueal (BT) es definido como un bronquio que tiene su origen en la pared lateral de la tráquea, casi exclusivamente derecha, que puede localizarse en cualquier sitio entre el cartílago cricoides y la carina, aunque es mucho más frecuente arriba de ésta. Es una variante anatómica encontrada en cerca del 2% (0.5–5%) de humanos, con predominio en el sexo masculino (58.1 %)1,2.
Se han descrito casos sin repercusión clínica o en asociación con otros defectos congénitos. La Tetralogía de Fallot es la cardiopatía congénita más comúnmente asociada a la variante del BT para el lóbulo superior derecho.
El caso que presentamos enmascaró el defecto congénito bronquial y uno cardiaco bajo síntomas de asma.
CASO CLÍNICO
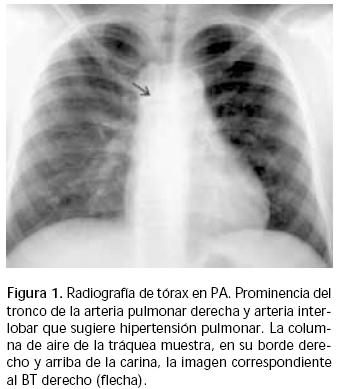
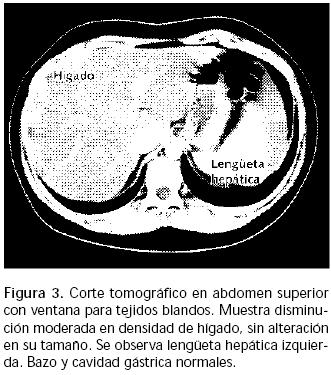
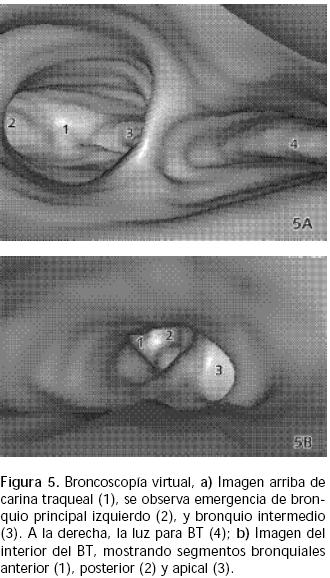
Masculino de 12 años, alérgico a penicilina, con rinitis alérgica. A los tres meses inició tos seca; desde los cinco años cursó con infecciones respiratorias frecuentes y fatiga al ejercicio; se trató como asmático con agentes beta dos y esteroides inhalados, además de antileucotrienos, sin mejoría. Tuvo pruebas cutáneas positivas para Dermatophagoides pteronyssinus, polvo casero, polen y recibió inmunoterapia específica durante 18 meses. Por persistir los síntomas, se realizó broncoscopía que mostró "estenosis en el tercio inferior de tráquea y bronquio principal izquierdo", por lo que se envió al Instituto Nacional de Enfermedades Respiratorias (INER) para concluir estudios, los cuales incluyeron placa simple de tórax (Figura 1) y tomografía computada de tórax y abdomen superior con contraste endovenoso (Figuras 2 y 3). A su ingreso pesó 64 kg, talla 1.66 m, TA 100/70 mmHg, FC 76 por minuto, FR 20 por minuto, SatO2(21%) 95%, examen físico normal, pH 7.43, PCO233.4 mmHg, PO267.4 mmHg, HCO322.2. Se practicó broncoscopía encontrando: comprensión extrínseca de bronquio principal izquierdo y carina traqueal, con disminución de calibre del 30% de tráquea (anillo 13); por debajo de esta compresión nacía un BT hacia el lóbulo superior derecho; lavado broncoalveolar sin desarrollo. Se realizaron estudios de reconstrucción multiplanar y broncoscopía virtual (Figuras 4 y 5), PPD negativo.


]]>
Cateterismo cardiaco: Situs solitus, levocardia, conexión AV y VA concordantes, sin anomalías valvulares o estructurales; cortocircuito de izquierda a derecha a través de PCA de 6.26 mm.
Presión de arteria pulmonar 28 mmHg, presión aórtica 99/65 mmHg, aorta normal.
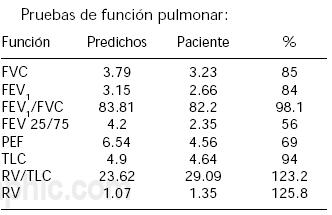
Interpretados como: obstrucción periférica de vía aérea, con aumento de volumen residual.
Se realizó cierre quirúrgico de PCA de 1 cm x 0.8 mm. Egresó a los siete días, asintomático.
]]>DISCUSIÓN
El árbol traqueobronquial concluye su formación a las 16 semanas de gestación y, a las 24 semanas, existen 17 generaciones bronquiales. Se mencionan dos teorías de la formación del BT: la primera sugiere la existencia de una yema traqueal que no experimenta regresión, y la segunda sugiere la implantación de mesénquima bronquial dentro de la tráquea. Aunque se describen defectos bilaterales y en la pared lateral izquierda, suceden de manera casi exclusiva en su pared derecha3,4.
El BT ha sido clasificado en tres tipos: a) divertículo traqueal, b) BT con segmento apical, y c) BT con segmentación bronquial funcional5.
Las anomalías traqueobronquiales se asocian a otros defectos congénitos, particularmente en el síndrome de Down y VACTER (anomalías vertebrales, atresia anal, fístula traqueoesofágica con atresia esofágica, anomalías renales y radiales)6,7; también puede haber membranas laríngeas, pectum excavatum, síndrome de Klippel–Feil, hipoplasia pulmonar, adenoma bronquial, malformación adenomatoide quística, carcinoma, quistes broncogénicos, y se ha relacionado, asimismo, con secuestro pulmonar4.
Para las anomalías de las vías aéreas, la broncoscopía es el método convencional de diagnóstico, con la desventaja y riesgo que representa la sedación en pacientes pediátricos; sin embargo, la broncoscopía flexible permite valorar la anatomía bronquial y visualizar otras lesiones, como las fístulas esofagotraqueales.
De los estudios de imagen, la radiografía de tórax puede visualizar o hace sospechar la emergencia del BT, pero la tomografía computada (CT) es hoy el método preferido para valorar la vía aérea, resolviendo en los pacientes pediátricos, problemas de sensibilidad y especificidad por su precisión diagnóstica8.
También en la edad pediátrica, la tomografía helicoidal tiene la ventaja de la reconstrucción multiplanar que ofrece la posibilidad de valorar estructuras vasculares y bronquiales en varias dimensiones, al mismo tiempo que permite la realización de broncoscopía virtual, reduciendo u obviando los inconvenientes de la sedación. La duración del estudio se reduce al 50% comparado con los tomógrafos convencionales, y permite la liberación de material de contraste en el momento preciso de visualizar estructuras vasculares, con la oportunidad de reducir la cantidad de material de contraste en un 25%. El proceso es relativamente silencioso, dada la técnica, lo que permite tranquilidad y colaboración en niños mayores. Cada intervalo de la exploración puede ser reconstruido de manera que se evitan nuevos periodos de radiación. La calidad de la reconstrucción multiplanar (coronal, sagital y curva), con tercera dimensión, disminuye el efecto de artefacto por movimiento, permite la rotación óptima de la imagen, facilita el análisis de puntos específicos seleccionados y precisa información anatómica, hecho de gran importancia para el cirujano.
Mediante la broncoscopía virtual es posible recorrer la luz de tráquea, bronquios principales, lobares y segmentarios, para valorar lesiones dentro de éstos y áreas de estenosis, que incluso no son alcanzados por el endoscopio debido al pequeño diámetro de la vía aérea infantil.
Utilizando la tomografía con emisión de positrones2, se han valorado pacientes con defectos cardiacos congénitos quienes, además, tienen defectos del árbol traqueobronquial, encontrando trifurcación bronquial bilateral (91%), BT para el lóbulo superior (29%) y el situs inversus bronquial (16%) como las variantes más frecuentes. La estenosis traqueal es más común en el caso del BT (31%), en la variante de divertículo traqueal.
]]> El isomerismo atrial es el defecto cardiaco asociado a la trifurcación bronquial bilateral, y la Tetralogía de Fallot al BT para el lóbulo superior derecho; el isomerismo atrial izquierdo y la doble salida del ventrículo derecho han sido asociados a situs inversus bronquial.La manifestación clínica del BT no es distinguible de otros padecimientos inflamatorios o infecciosos de la vía aérea, expresándose como estridor por estenosis o malacia del BT, tos, neumonías recurrentes o aspiración de cuerpo extraño.
Las repercusiones pulmonares del BT incluyen atelectasias recurrentes, infecciones recurrentes por drenaje deficiente, formación de bronquiectasias, defectos ventilatorios en pacientes intubados durante procedimientos quirúrgicos o en unidades de terapia intensiva (neumotorax), de manera que el diagnóstico de BT debe ser considerado en pacientes intubados con complicaciones en el lóbulo superior derecho.
El tratamiento del BT depende de la severidad de los síntomas. Cuando hay infecciones respiratorias recurrentes, con formación de bronquiectasias, está indicada la resección del lóbulo y bronquio anómalo. El manejo expectante es considerado en pacientes asintomáticos.
El diagnóstico del BT debe considerarse en pacientes con neumonías recurrentes del lóbulo superior derecho o atelectasia persistente del mismo, intubación difícil durante procedimientos de anestesia, particularmente en niños con defectos congénitos asociados. Los estudios de imagen ofrecen el beneficio diagnóstico, poco invasivo, en todo paciente pediátrico que no responda a la terapia convencional de síntomas respiratorios recurrentes, y en quienes se sospeche la presencia de anomalías congénitas pulmonares y de los grandes vasos.
Nuestro enfermo egresó asintomático siete días después de la interrupción quirúrgica del conducto arterioso, lo que hace prematuro asociar la desaparición de las manifestaciones de irritación, infección y obstrucción bronquial a los defectos congénitos, motivo de esta comunicación.
REFERENCIAS
1. O'Sullivan B, Frassica J, Rayder S. Tracheal bronchus. A cause of prolonged atelectasis in intubated children. Chest 1998:113:537–540. [ Links ]
2. Chen SJ, Lee WJ, Wang JK, Wu MH, Liu KL. Usefulness of the three–dimensional electron beam computed tomography for evaluating tracheobronquial anomalies in children with congenital heart disease. Am J Cardiol 2003:92:483–486. [ Links ]
3. Freeman SJ, Harvey JE, Goddard PR. Demonstration of supernumerary tracheal bronchus by computed topographic scanning and magnetic resonance imaging. Thorax 1995:50:426–427. [ Links ]
4. Setty S, Michaels A. Tracheal bronchus: case presentation, literature review and discussion. J Trauma 2002:49:943–945. [ Links ]
5. Doolittle A, Mair E. Tracheal bronchus: classification, endoscopic analysis and airway management. Otolaryngol Head Neck Surg 2002:126:240–243. [ Links ]
6. Kairamkonda V, Thorburn K, Sarginson R. Tracheal bronchus associated with VACTER. Eur J Pediatr 2003:162:165–167. [ Links ]
7. Clements B. Congenital malformations of the lungs and airways. In: Taussig L, editor. Pediatric respiratory medicine. Boston: Mosby; 1999.p.1117. [ Links ]
8. Garcia PP. Helical chest CT. In: Lucaya J, Strife J, editors. Pediatric chest imaging. New York: Springer: 2002.p.33–34. [ Links ] ]]>