Alimentación enteral en el recién nacido pretérmino y de término con bajo peso: estado actual en México
Enteral nutrition in the preterm and term newborn with low birth weight
Enrique Udaeta–Mora,ª* Georgina Toussaint Martínez–de–Castro,b Pompeyo Pérez–Marín,c Mauricio Carmona–Rodríguezc
ª Departamento de Neonatología del Instituto Nacional de Pediatría, México, D. F., México
b Hospital Infantil de México Federico Gómez, México, D. F., México
]]> c Hospital Infantil Morelia, Mich. México
*Correspondencia y solicitud de sobretiros:
Dr. Enrique Udaeta.
Departamento de Neonatología Instituto Nacional de Pediatría,
Insurgentes Sur 3700–C, Col. Insurgentes Cuicuilco, Delegación Coyoacán,
México DF 04530.
Tel. 10840900 Ext. 1352
Dirección electrónica: enriqueudaeta@hotmail.com
]]> Recibido en su versión modificada: 8 de noviembre de 2004
Resumen
La práctica de inicio de la alimentación enteral es realizada lentamente y varía entre las unidades de cuidado intensivo neonatal (UCIN). El objetivo del estudio fue documentar las prácticas en la alimentación enteral del recién nacido de pretérmino y de término postulando que éstas variarían entre instituciones en México.
Material y métodos: Se realizó una encuesta en forma abierta anónima a médicos de diferentes UCIN del área metropolitana y estados circunvecinos. La encuesta, adaptada de la Vermont Oxford Neonatal Network, contenía 290 preguntas: inicio, progresión, métodos, tipo y suplementación de la alimentación neonatal. Las respuestas fueron de acuerdo al grupo de peso, considerando a neonatos de peso extremadamente bajo (menores de 999 g), muy bajo (1000 a 1499 g) y bajo (1500 a 2499 g).
Resultados: Se realizaron 116 encuestas a 86 médicos adscritos y a 30 residentes de Neonatología en 17 hospitales con UCIN Nivel II o Nivel III. Las formas, métodos y prácticas de introducir, aumentar, modificar o suspender la alimentación neonatal tuvieron mucha variación en el recién nacido pretérmino y de término con peso bajo. Sin embargo, existió una mayor uniformidad en los criterios al tratarse de neonatos de extremadamente peso bajo o en casos de neonatos con problemas graves como asfixia al nacer, requerir de apoyo ventilatorio, con apnea importante, hipotensión arterial o con datos clínicos abdominales anormales. Las formas, métodos y prácticas de introducir, aumentar, modificar o suspender la alimentación neonatal tuvieron mucha variación.
Conclusiones: Se requiere unificar los criterios de alimentación en las instituciones sobre todo en los aspectos que en la actualidad se han definido como los mejores.
Palabras clave: Encuesta, prácticas de alimentación enteral del neonato, nutrición neonatal, bajo peso al nacer
]]> Summary
Nutritional practices vary dramatically among neonatal intensive care units (NICU) in other countries. In many hospitals, nutrition is introduced gradually over the first weeks of life because the risk of necrotizing enterocolitis or nutrient intolerance is considered inevitable. Enteral nutrition practices among premature and near term infants with low birth weight were investigated. We hypothetized these practices would be very different among facilities and among staff at these same facilities.
Methods: We carried out a survey in public and private neonatal care units in urban and peri urban areas of Mexico City. An adapted version of the Vermont Oxford Neonatal Network was administered. We included 290 questions on practices, initiation, progression, methods, type and cessation of feedings. We also included milk feeds supplementation and written protocols.
Results: 116 surveys were administered in seventeen second and tertiary care facilities to 86 neonatologists and 30 neonatology residents.
Conclusion: We found great variability in progression, methods, type, suspension and supplementation among NICU and among staff. There is an urgent need to standardize nutritional criteria among physicians and medical facilities.
Key words: Enteral feeding practices, neonatal nutrition, low birth weight
Introducción
El estándar con el que se juzga la eficiencia de la nutrición en el neonato es igualar la tasa de crecimiento intrauterino.1–3 Al nacer los neonatos presentan un período de transición en el que existe la pérdida de peso corporal, sobre todo en neonatos pretérmino con bajo peso y críticamente enfermos. En ellos el aporte energético total se logra a los 12–15 días de vida con la pérdida diaria de al menos 1% de los depósitos de proteínas en los primeros días y déficit total de 8 a 24 gramos de proteínas a los 40 días de vida extrauterina; con la disminución de la masa muscular, compromiso de los mecanismos de defensa y complicaciones que éstos originan.4 En las unidades de cuidados intensivos neonatales (UCIN),5,6 las prácticas nutricionales varían en forma dramática. La alimentación enteral se proporciona en forma gradual durante los primeros días de vida por temor a la enterocolitis necrosante (ECN) y el riesgo de intolerancia alimentaria. Este período de deficiencia nutricional se considera como ineludible y puede llevar a una desnutrición temprana que prolonga la estancia hospitalaria y favorece el riesgo de infección. El uso de fórmulas diluidas, glucosa, e incluso agua en el inicio de la alimentación, continúa empleándose a pesar de la clara evidencia de que estas prácticas no disminuyen el riesgo de ECN y retardan la maduración motora gastroduodenal cuando se comparan con fórmulas sin diluir.7-9 En nuestro país no se tiene información sobre las prácticas de alimentación enteral del recién nacido pretérmino y a término con bajo peso. El objetivo de la encuesta fue documentar si existe diversidad en las prácticas de alimentación enteral del recién nacido pretérmino y de término con peso bajo en las UCIN del área metropolitana de la Ciudad de México y algunos estados circunvecinos, bajo la hipótesis de que no hay uniformidad en estas prácticas entre instituciones, así como entre individuos de una misma institución.
]]> Material y métodos
Para tener un mejor panorama de la información recolectada se invitó a participar en una encuesta abierta a 20 hospitales públicos y privados del área metropolitana de la Ciudad de México y de tres estados circunvecinos. La encuesta fue adaptada de un cuestionario abierto realizado por Vermont Oxford Neonatal Network en Washington DC10y traducido al español por uno de los autores. Para la selección de las instituciones participantes se tomó en cuenta que tuvieran UCIN Nivel II o III11 por más de 15 años y/o fueran hospitales que formaran residentes de neonatología. Para la selección de los médicos se incluyó a médicos neonatólogos adscritos y jefes de servicio encargados del cuidado intensivo e intermedio neonatal, y en el caso de los hospitales con escuela de neonatología se incluyó a médicos residentes de neonatología en su segundo año de entrenamiento por considerar que ya tenían experiencia e información para la toma de decisiones. La encuesta fue entregada directamente a los médicos participantes a través de los jefes de servicio de cada unidad y llenada en forma personal y anónima. Los datos fueron recolectados por dos de los autores en el hospital participante. La muestra programada fue de 150 médicos tomando como referencia que en ese momento se valoraría a 33% de los médicos certificados en neonatología en el país. Para el análisis sólo se incluyeron las encuestas en que se respondió el total de las preguntas.
La encuesta contenía 290 preguntas que contemplaban aspectos sobre: cómo se inicia y mantiene la alimentación, los métodos utilizados, el tipo de alimento seleccionado, y en caso necesario la suplementación del alimento. Se incluyeron las condiciones clínicas que podían influir en el inicio de la alimentación como la asfixia al nacer manifestada por u na valoración de Apgar igual o menor a tres a los cinco minutos, presencia de enfermedad respiratoria (independientemente del tipo de patología), que requiriera el apoyo respiratorio con oxígeno inhalado, presión positiva a la vía aérea nasal o nasofaríngea (CPAP) o incluso ventilación mecánica; persistencia del conducto arterioso, apnea o hipotensión arterial. Otros factores que se tomaron en cuenta porque podían ser utilizados para decidir el inicio de la vía oral fueron el uso de catéteres umbilicales, el de indometacina, ausencia de evacuación, residuo gástrico, y sangre en evacuaciones, así como radiografía de abdomen catalogada como anormal. Además se consideraron los criterios para suspender y reiniciar la alimentación (Cuadro I).
Para facilitar el llenado y una mayor confiabilidad, la encuesta fue dividida en secciones que contenían: seis preguntas con 48 probabilidades para la sección de inicio de la alimentación, dos preguntas con siete probabilidades para la sección de progresión de la alimentación, una pregunta con 10 probabilidades para la sección de métodos de alimentación, una pregunta con seis probabilidades para la sección de tipo de alimentación, una pregunta con 18 probabilidades para la sección de suspensión de la alimentación, seis preguntas con 21 probabilidades para la sección de suplementación y alimentación modular y por último seis preguntas con 23 probabilidades para la sección de misceláneas. Para el análisis de las encuestas se dividieron en tres grupos de acuerdo al peso de los neonatos al momento de iniciar la vía enteral: grupo I aquéllos de peso extremadamente bajo (PEB) o igual o menores de 999 g, Grupo II a aquéllos de peso muy bajo (PMB) o entre 1000 y 1499 g y Grupo III a los de peso bajo (PB) o entre 1,500 y 2,500 g.
El análisis de las encuestas se realizó a través de frecuencias, porcentajes, mediana y moda con el paquete estadístico SPSS/PC.12
Resultados
De un total de 150 médicos programados para contestar las encuestas se obtuvo respuesta en 132 de ellos, de los cuales sólo se incluyeron 116 encuestas completas (86 neonatólogos y 30 residentes de Neonatología). Los hospitales participantes fueron: de la Ciudad de México 17, de los cuales 12 correspondieron al sector público y cinco al privado, y tres hospitales de los estados circunvecinos del sector público. El tiempo que se tardó para realizar la encuesta en los diferentes hospitales fue de seis meses.
En relación a las respuestas a la encuesta por sección se mencionan a continuación:
Sección 1. Inicio de la vía oral en el recién nacido de término y postérmino de peso bajo al nacer.
]]> a) Contraindicaciones para el inicio de la vía oral en la primera semana de vida del neonato.Los encuestados consideraron a la asfixia al nacer como una condición para mantener el ayuno por 24 horas en más de 78% de los casos en todos los grupos de peso. En el 53% de los neonatos con PEB deciden por el ayuno de más de 24 horas y menos de 72 horas en el 45 y 35% en los neonatos con PMB y con PB, respectivamente. El porcentaje de neonatos en ayuno durante 72 horas se reduce a 34% en los de PEB, 21 % en los de PMB y15% en los de PB (Cuadro I).
La taquipnea como contraindicación absoluta por sí misma para el inicio de la vía enteral especialmente en PEB es considerada en 34% de las veces, aumentando este porcentaje al tener mayor frecuencia respiratoria. Para el caso de los neonatos de PMB fue de 22% y para los de PB fue de 14%, aumentando el porcentaje en todos los grupos al incrementar la frecuencia respiratoria. En los tres grupos los médicos consideraban en más de la mitad de las veces a la taquipnea mayor de 80 por minuto como contraindicación absoluta para no iniciar la vía oral. (Cuadro I).
En caso de apoyo respiratorio por la presencia del uso de ventilación mecánica convencional 48% de los encuestados no iniciaría la vía oral en los neonatos de PEB, disminuyendo este porcentaje en 40% en los de PMB y en 28% en los de PB. Es de hacer notar que más del 50% de los médicos inicia la vía oral a pesar de estar el paciente así ventilador. En caso del uso de CPAP nasal o nasofaríngeo más de la mitad de los encuestados no inician la vía oral especialmente en el neonato de PEB (65%) disminuyendo el porcentaje a 51% en los de PB. El uso de oxígeno en cualquier concentración y en casos de mayor de 40% sólo 12% de los encuestados continúan el ayuno. El antecedente de extubación reciente (< 24 horas) 56% de las veces en los neonatos de PEB, 45% en los de PMB y en 32% de los de PB los encuestados mantienen el ayuno (Cuadro I).
En los neonatos de PEB la presencia de apnea y/o bradicardia con uno a dos eventos por día, justifica en los encuestados un ayuno en 38% de los casos, cuando la frecuencia de los eventos es <5 al día el porcentaje se incrementa 53% y en casos de >5 eventos al día aumentan 71 %. El mismo criterio ocurre en los de PMB en que uno a dos eventos justifica en 28%, de tres a cinco en 53%, y cuando aumentan a más de cinco al día el porcentaje se incrementa 65%. Para los neonatos de PB el porcentaje es de 19, 42 y 62% respectivamente. La presencia de apnea con repercusión hemodinámica incrementa importantemente la decisión del ayuno hasta en 80% de las veces en los tres grupos. En cambio la presencia de sólo hipotensión arterial justifica el ayuno sólo entre 50 a 44% de las veces. El empleo de indometacina para el manejo de la persistencia del conducto arterioso sintomático es justificante por sí sola de ayuno entre 43 y 36% de las veces (Cuadro I).
Desde el punto de vista abdominal, la presencia de signos para decidir no alimentar tales como ausencia de evacuaciones en <24 horas, sólo el 9% de los médicos en el neonato de PEB lo harían, aumentando la frecuencia a 19% cuando esta ausencia es en las primeras 48 horas y hasta en 37% de las veces cuando el tiempo es en las primeras 72 horas. Para el neonato con PM B, la frecuencia es de 5, 13 y 33% en <24 horas, <48 horas y <72 horas, respectivamente. Para el caso de los recién nacidos de PB, la frecuencia es de 3, 11 y 29%, respectivamente.
Cuando existe distensión abdominal se decide el ayuno con más frecuencia variando de 70% en el de PEB hasta 60% en el de PB. La ausencia de peristaltismo lleva a decidir al médico el ayuno en 58% de las veces en el neonato de PEB, 50% en el de PMB y 47% en el de PB. Cuando existe el reporte de sangre microscópica el ayuno es de 33% de las veces en el de PEB, disminuyendo a 27 en el de PMB y sólo 21 % en el de PB. En caso de que se reportara sangre macroscópica los porcentajes se aumentan importantemente hasta de 78 a 69%, siendo él más alto en los de PEB (Cuadro I).
Cuando se interrogó si la presencia de acidosis metabólica justificase un ayuno sólo 3% de los médicos la tomaría en cuenta independientemente del peso. Y en el caso de hipocalcemia sólo 2% lo haría.
b) Valoración previa al inicio de la vía oral.
Cuando se interrogó cuál o cuáles prácticas se realizan en forma rutinaria antes de decidir la alimentación enteral se encontró que cerca de 90% realiza la exploración física de abdomen, 50% busca residuo gástrico, 40% toma una radiografía de abdomen previa, y 37% busca sangre en estómago y sólo 27% en heces. Las características de las evacuaciones son contempladas sólo en 60% de los médicos. Cuando se toma en cuenta el peso se modifican los porcentajes siendo mayores para los de PEB (Cuadro II).
]]> c) Día de vida más temprano para iniciar la alimentaciónSi no existe contraindicación decidirían iniciar la alimentación el primer día en 74% de las veces en el neonato de PB, en 57% en el de PMB, sin embargo en el neonato de PEB iniciarían entre el primer y segundo día de vida casi en el mismo porcentaje (33%) y sólo 19% prefiere iniciar hasta el tercer día. Prácticamente en la mayoría de las veces se inicia en los primeros tres días de vida en todos los grupos de peso (Cuadro III).
d) Tipo de sustancia con la que se inicia la vía oral
Existe un pequeño grupo de médicos que todavía inicia la vía oral con agua estéril (14 a 7%), con solución con glucosa a 5% un poco más de 21% y con glucosa a 10% menos de 7%. El 43% inicia con leche materna o fórmula diluida en el neonato de PEB y el de PMB, y en el neonato de PB en 33%. Se invierten estos porcentajes en los grupos de peso para iniciar con leche sin diluir (Cuadro IV).
e) Meta principal al iniciar la alimentación
En relación a la alimentación trófica (entendida como alimentación con leche que proporciona menos de 25 Kcal/Kg día), 73% de los médicos deciden iniciar en el neonato de PEB disminuyendo la frecuencia para el grupo de PMB a 34%, sin embargo, 20% lo hace hasta con el de PB. Las respuestas se invierten cuando se decide iniciar alimentación nutritiva a 84% en el de PB, 76% en el PMB y 40% en el de PEB.
Sección 2. Progresión del alimento
a) Días para alcanzar los requerimientos hídricos y energéticos.
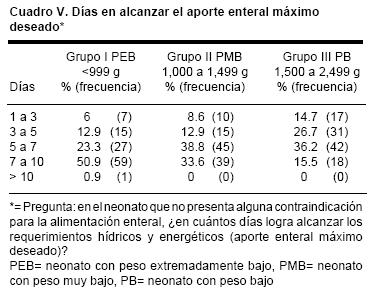
Como se observa en el cuadro V para el grupo de PEB la mayoría de los encuestados prefiere alcanzar el aporte enteral máximo entre el día siete a 10, y para los de PMB y PB entre el día cinco a siete.
]]>
b) Forma de incrementar el alimento para conseguir el aporte máximo deseado.
En el caso de que se iniciara la alimentación con fórmula diluida o leche materna diluida la mayoría (39%) de los médicos incrementa en forma alterna volumen y concentración, aunque 28% prefiere aumentar primero volumen y después concentración, 11% incrementa simultáneamente volumen y concentración, y sólo 6% incrementa primero concentración y posteriormente volumen. De los médicos que deciden diluir la leche, el 58% diluye la leche materna y 86% diluye la fórmula láctea para iniciar la alimentación.
Sección 3. Métodos de alimentación
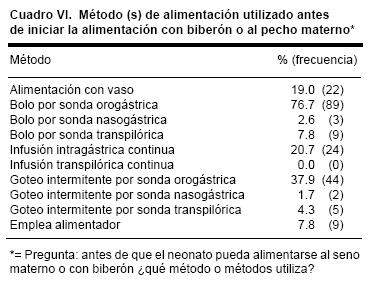
En el cuadro VI se observa que los médicos deciden alimentar antes de iniciar la alimentación por succión al seno materno o con biberón en 77% de las veces por bolo con sonda orogástrica; después sigue en frecuencia la alimentación por goteo por sonda orogástrica (38%) y la infusión intragástrica continua (21%). El porcentaje que utiliza la alimentación a través de la nariz en cualquiera de sus formas en muy bajo.

Sección 4. Tipo de alimento
Cuando se ha conseguido el aporte máximo la mayoría de los médicos (85%) prefiere la leche materna, sigue en frecuencia la fórmula para prematuro (15%). La utilización en la UCIN varía dependiendo de la disponibilidad y en la mayoría de las unidades no existen todas las alternativas de alimentación modular.
Sección 5. Suspender la alimentación
]]> Al interrogar de cuáles serían las indicaciones para suspender una alimentación enteral completa con datos anormales se reportó que menos de 7% nunca la toma en cuenta, hasta 22% tampoco nunca toma en cuenta a la presencia de hipo o hiperglicemia, inestabilidad térmica o presencia de sangre en evacuaciones. La mayoría de las respuestas fueron "suspende algunas veces" (Cuadro VII).Sección 6. Suplementos de la leche materna
Alrededor de 35% de los médicos complementa a la leche materna con triglicéridos de cadena media, 11% con azúcares y 5% con aceite vegetal y con fortificadores sólo 6%.
Misceláneos
En cuanto a la succión no nutricional 67% de los médicos la utiliza prefiriendo el chupón 44% de ellos y proporciona masaje en maseteros 15%.
También se interrogó cuándo inicia la suplementación con hierro en la alimentación encontrando que utilizan tanto las semanas de vida empezando la mayoría (28%) en la tercera semana con margen de la primera a la octava semana de vida, como también utilizando las semanas de edad de gestación corregida entre la 32 (10%) a la 40 (8%).
Además se preguntó qué tanto percibía de variabilidad en criterios en su UCIN en cuanto a la alimentación encontrando que 80% consideró que diferían significativamente entre sus miembros, 12% que diferían poco y 8% eran idénticas. Por último se preguntó si existían protocolos escritos para la alimentación, a lo que sólo 26% contestó positivamente. Así mismo, 90% de los encuestados consideró que debe estudiarse y esclarecerse más sobre la nutrición neonatal.
Discusión
]]> Se conoce de la diversidad en las prácticas de alimentación enteral en las Unidades de Cuidados Intensivos Neonatales. Sin embargo, en nuestro país esta diversidad no se encuentra documentada. En México se ha intentado en algunas instituciones13 introducir criterios para el manejo nutricional del neonato de alto riesgo a través de un programa de enseñanza.Analizando los criterios para mantener el ayuno para algunos de los encuestados sólo seis condiciones se consideraban contraindicaciones absolutas para el inicio de la vía enteral, mientras que para otros 30 de las condiciones incluidas eran por sí mismas contraindicación para iniciar la alimentación. Cuando se trata de asfixia grave al nacer14 dos terceras partes de los médicos proporcionan un ayuno de al menos 24 horas después del evento y la mitad continúa el ayuno hasta las 72 horas particularmente en el neonato de PEB. Se puede interpretar que ante asfixia grave se tiene más temor al desarrollo de ECN a menor peso al nacer.
Ante la presencia de problemas respiratorios, son pocos los neonatológos que contraindican la vía enteral cuando la frecuencia respiratoria se encuentra en 60 x minuto; sin embargo, las opiniones se dividen cuando la frecuencia respiratoria se encuentra en 80 x min, sobre todo en el grupo de 1500 a 2500 gramos. Si bien una pregunta aislada dificulta para el clínico tomar una decisión correcta, es de llamar la atención que una taquipnea importante (> 80 x min.) se considera presencia de dificultad respiratoria. El temor del uso de la ventilación mecánica ha ido disminuyendo porque más de la mitad de los médicos sí decidiría iniciar la vía oral en el neonato de PEB y casi 75% lo haría con el de PB. Esta actitud es similar para el uso de CPAP nasal al igual que la extubación reciente. La presencia de apneas en mayor frecuencia produce mayor número de decisiones de dejar en ayuno, especialmente cuando producen repercusión hemodinámica; sin embargo, ante la presencia de hipotensión arterial, este criterio no se iguala. Los datos anormales intestinales como la distensión y la sangre macroscópica en heces condicionan un ayuno en casi el 75% de las veces.
Cuando se interrogó qué evaluación clínica se realiza de manera rutinaria antes de alimentar al neonato llama la atención que no todos llevan a cabo una exploración física o un análisis de las evacuaciones, residuo gástrico, sangre o sustancias reductoras particularmente en el neonato con PEB y de mayor riesgo para ECN.15
En cuanto al inicio de la vía oral en días existe la tendencia de que al menos se inicie entre los primeros dos de vida postnatal en forma de alimentación enteral mínima por las ventajas y bajo riesgo que ésta representa, en especial en el recién nacido de menos de 1,000 g.16 En esta encuesta se encontró que sólo 30% de los médicos iniciaría la vía oral en el neonato de PEB en el primer día de vida, y acumulando las frecuencias hasta el tercer día de vida 80% de ellos lo harían, pero todavía algunos prefieren extender el periodo de ayuno más de cinco días, aun con el detrimento energético que representa, especialmente por la atrofia intestinal.6,17 Con relación al tipo de alimento iniciado, aun 15% de los médicos comienza con agua y 28% con glucosa 5%, aun que esto retrasa la motilidad intestinal y no incrementa el riesgo de ECN7–9,18 y por otro lado se reduce el aporte calórico y se afecta el crecimiento y el desarrollo. Afortunadamente cada vez es mayor el número de médicos cuya meta al iniciar la alimentación enteral en el neonato de PEB es la estimulación trófica, pero el porcentaje se reduce importantemente tratándose del neonato de PMB, aunque debiera incluirse en ese método.19
Relacionado al incremento progresivo del alimento 50% de las veces los médicos tardan hasta 10 días en alcanzar a cubrir el aporte nutricio adecuado para favorecer un crecimiento adecuado en los neonatos de PEB, siendo menor tiempo al incrementar el peso al nacer. Está demostrado que el aumento de leche rápido versus lento no aumentan el riesgo de enterocolitis necrosante.20 La ECN se ha relacionado en su fisiopatología entre otras cosas con la manera de proporcionar el alimento, particularmente cuando se da la leche en volumen alto o en concentración elevada,21 probablemente esto explica el temor de no aumentar la leche rápidamente ni la concentración, porque cerca de una tercera parte de los médicos decide primero aumentar volumen que concentración de la leche y cerca de 40% alterna incrementos de volumen y concentración.
En los médicos encuestados, a excepción de un porcentaje de 3%, el resto prefiere como método principal a la alimentación orogástrica; más de 75% la utiliza en bolo y el resto en goteo intermitente o continuo. La medicina basada en evidencia indica hasta el momento que no queda claro cuál es el mejor método aunque existe mayor ventaja hacia el método en bolos.22 Es de hacer notar que sólo 19% utiliza el vaso y 8% el alimentador para proporcionar la leche antes de pasar a la succión.
La mayoría de los médicos prefiere como primera alternativa a la leche humana cuando se ha conseguido el aporte enteral máximo. Es un hecho no discutible que la leche humana es hasta el momento el mejor alimento para el neonato.23
Las indicaciones clínicas para suspender la alimentación enteral completa son principalmente el incremento en residuo gástrico, vómito, y sangre en evacuaciones, pero los porcentajes no rebasan 75% de las veces. Aparentemente el médico toma en cuenta la suma de factores para hacer su decisión, ya que existió mucha variabilidad en las respuestas.
Un dato importante es que un alto porcentaje complementa a la leche humana con módulos de nutrimentos para aumentar la densidad energética, y muy pocos utilizan los fortificadores para este fin, los cuales han sido más estudiados y se reconoce su efecto benéfico.24
]]> Como se puede apreciar en los cuadros, muchas de las condiciones clínicas frecuentes en las UCIN continúan sin definirse y los manejos difieren en forma drástica incluso dentro de las mismas instituciones (datos no incluidos).No se realizó análisis estadístico para buscar diferencias significativas en el manejo de las diversas instituciones ya que el objetivo de la encuesta no fue identificar estas diferencias sino documentar la diversidad en las prácticas de alimentación enteral en las Unidades de Cuidados Intensivos y que sea este el sustento para buscar unificar criterios de manejo nutricional en estos pacientes.
Es claro que existe bastante conocimiento sobre los requerimientos nutricionales del neonato de peso bajo, también es evidente que muchos, quizás todos, experimentan pobre o no–crecimiento en las primeras semanas de vida, y que cuando comienzan a crecer ya tienen deficiencias de magnitud suficiente que hacen virtualmente imposible que alcancen su crecimiento ideal, y este problema afecta el crecimiento y desarrollo neurológico a largo plazo.25
Se considera con estos datos la urgente necesidad de establecer programas que permitan unificar en la medida de lo posible los criterios aceptados sobre la nutrición neonatal, para mejorar la supervivencia de estos pacientes, así como la necesidad de continuar con el proceso de investigación a gran escala para un manejo nutricional más agresivo.
Hospitales participantes
Instituto Nacional de Pediatría SSA, Hospital Infantil de México SSA, Instituto Nacional de Perinatología SSA, Hospital Infantil de Peralvillo DDF, Hospital del Niño Morelense SSA, Hospital Infantil de Morelia SSA, Hospital para el Niño IMIEM, Centro Médico Nacional "Siglo XXI" IMSS, Centro Médico Nacional "La Raza" IMSS, Hospital A. López Mateos ISSSTE, Clínica de Especialidades de la Mujer SEDENA, Hospital Central Sur PEMEX, Hospital Infantil Privado, Hospital Santa Elena, Hospital Ángeles México, Médica Sur, Hospital Español.
Referencias
1. American Academy of Pediatrics. Committee on Nutrition. Nutritional needs of low birth–weight infants. Pediatrics, 1977; 60: 519–530. [ Links ]
2. American Academy of Pediatrics. Committee on Nutrition. Nutritional needs of low birth–weight infants. Pediatrics, 1985; 75:976–86. [ Links ]
3. American Academy of Pediatrics. Committee on Nutrition. Nutritional needs of the preterm infant. Pediatric Nutrition Handbook. Fifth Edition, 2003: 23–46. [ Links ]
4. Heird WC. The importance of early nutritional management of low–birth weight infants. Neo Reviews. 1999. pp. 43–44. [ Links ]
5. Simon J. Enterable feeding of the micropremie. Clin of Perinatol 2000; 27:221–234. [ Links ]
6. Thureen–JP. Early Aggressive Nutrition in the Neonate. Pediatr Rev 1999; 20(9): e45–e55 [ Links ]
7. Berseth CL. Effect of early feeding on maturation of the preterm infant's small intestine. J Pediatrics 1992; 120(6): 947–953 [ Links ]
8. McClure–RJ, Newll–SJ. Randomized controlled trial of trophic feeding and gut motility. Arch Dis Child Fet Neon 1999; 80:54–58. [ Links ]
9. Baker JH, Berseth CL. Duodenal motor response in preterm infants fed formula with varying concentrations and rates of infusion. Pediatr Res 1997; 42:618–622. [ Links ]
10. A Survey of Enteral Feeding Practices in Extremely low Birth Weight Infants" Vermont–Oxford Neonatal Network. Ross Special Conference. Hot Topics in Neonatology. Washington DC. 1995. pp 245–51. [ Links ]
11. American Academy of Pediatrics: Organization of Perinatal Health Care. In Guidelines for Perinatal Care. Ed. American Academy of Pediatrics, The American College of Obstetricians and Gynecologists. Fifth Edition. 2002. pp. 196–197. [ Links ]
12. Statistical Package for Social Sciences Inc. Base 9.0 EUA. Chicago Illinois 2000. [ Links ]
13. Contreras LJ, Flores–Huerta S, Cardona PJA, Martínez VJM. Taller de alimentación enteral del recién nacido de pretérmino. División de Salud Infantil de la Coordinación de Salud Reproductiva del Instituto Mexicano del Seguro Social 2003. [ Links ]
14. American Academy of Pediatrics. Care of the neonate. In Guidelines for Perinatal Care. Ed. American Academy of Pediatrics, the American College of Obstetricians and Gynecologists. Fifth Edition. 2002. pp. 196–197. [ Links ]
15. Snyder CL, Gittes GK, Murphy JP, Sharp RJ, Ashcraft KW, Amoury RA. Survival after necrotizing enterocolitis in infants weighing less than 1000 g: 25 years experience at a single institution. J Pediatr Surg 1997; 32(3):434–437. [ Links ]
16. Berseth CL. Minimal enteral feedings. Clin Perinatol 1995; 22:195–205. [ Links ]
17. Ziegler E. Malnutrition in the preterm infant. Acta Paediatr Scan. 1991; 374:58–66. [ Links ]
18. Currao WJ, Cox C, Shapiro DL. Diluted formula for beginning the feeding of premature infants. Am J Dis Child 1988; 142:730–731. [ Links ]
19. McClure RJ, Newell SJ. Randomized controlled study of clinical outcome following trophic feedings. Arch Dis Child Fet Neon 2000; 82: 29–33. [ Links ]
20. Rayyis SF, Ambalavanan N, Wrigth L, Carlo W. Randomized trial of "slow" versus "fast" advancements on the incidence of necrotizing enterocolitis in very low birth weight infants. J Pediatrics 1999; 134:293–297. [ Links ]
21. Neu J, Weiss MD. Necrotizing enterocolitis: Pathophysiology and prevention. J Parent Ent Nutr 1999; 23:S13–S17. [ Links ]
22. Kennedy KA, Tyson JE, Chamnanjanikij S. Continuous nasogastric milk feeding versus intermittent bolus milk feeding for premature infants less than 1,500 grams. The Cochrane Library Issue 3 2000 Oxford Update Software. [ Links ]
23. Schanler RJ. Idoneidad de la leche humana para el lactante con peso bajo al nacer. Clin Perinat 1995; 22:197–211. [ Links ]
24. Lucas A, Fewtrell MS, Morley R, Lucas PJ, Baker BA, Liste RG, Bishop NJ. Randomized outcome trial of human milk fortification and developmental outcome in preterm infants. Am J Clin Nutr 1996; 64:142–151. [ Links ]
25. Hay WW, Lucas A, Heird WC, Ziegler E, Levin E, Grave GD, et al. Workshop Summary: Nutrition of the extremely low birth weight infant. Pediatrics 1999; 104 (16):1360–1368. [ Links ] ]]>