Introducción
El desarrollo del láser permite la disponibilidad de esta tecnología en múltiples dispositivos utilizados en nuestra vida diaria y en aplicaciones más específicas. La mayoría de las lesiones asociadas a láser suelen estar relacionadas con accidentes con punteros láser de baja potencia (< 5 mW)1. Se han descrito distintos tipos de lesiones en la retina, aquellas que implican la fóvea o áreas yuxtafoveales como lesiones hipopigmentadas en forma de anillo, defectos en la ventana por alteraciones del epitelio pigmentario de la retina, cicatrices retinianas, hemorragia intra y subretiniana, hemorragia vítrea y premacular (principalmente por láser de colorante de pulsos) y agujero macular2. Es importante destacar la formación de hemorragias premaculares por el daño ocular grave que puede producir. Se han descrito diferentes formas de tratamiento que van desde la observación hasta la vitrectomía.
Caso clínico
Paciente de sexo masculino de 26 años, originario y residente de la Ciudad de México, dedicado a la producción de luz y sonido para espectáculos en eventos sociales. Antecedentes heredofamiliares, personales patológicos y no patológicos negados, únicamente indica el antecedente oftalmológico de uso de refracción aérea desde la adolescencia. Refiere haber visto accidentalmente una luz proyectada por una consola de láser durante unos segundos mientras se encontraba realizando una compra de un equipo para la producción de luces, con posterior pérdida visual súbita y no dolorosa del ojo izquierdo de un día de evolución. El paciente no recuerda el color de la luz del láser.
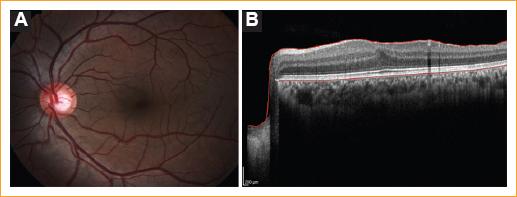
A la exploración física se encontró agudeza visual en el ojo derecho de 20/200, con capacidad visual 20/20, y en el ojo izquierdo de 20/800, con capacidad visual 20/400; y refracción en el ojo derecho de −3.00 = −1.25 × 1704 y en el ojo izquierdo de −2.75 = −1.25 × 1804. El segmento anterior de ambos ojos se observó sin alteraciones, con reflejos pupilares conservados y presión intraocular normal. El fondo de ojo derecho se observó sin cambios patológicos, mientras que en el ojo izquierdo se detectó una hemorragia prerretiniana macular de 2 diámetros de disco aproximadamente con una excavación del 45% del nervio óptico (Fig. 1). La angiografía con fluoresceína mostró hipofluorescencia por bloqueo en el ojo izquierdo a nivel de la hemorragia (Fig. 2). Se realizaron exámenes generales de laboratorio, entre los cuales se incluyeron biometría hemática, química sanguínea, tiempos de coagulación y perfil viral, que se encontraron normales. En la imagen de tomografía de coherencia óptica de dominio espectral se observa una lesión en forma de domo que corresponde a una hemorragia subhialoidea, divida por una línea de reflectividad media que corresponde a la membrana limitante interna y que separa la hemorragia subhialoidea de la hemorragia sublimitante interna (Fig. 3). Se realiza vitrectomía pars plana calibre 23, con pelado de la limitante interna asistida por azul brillante. El paciente presentó una evolución favorable, con una capacidad visual en ambos ojos de 20/20 a los 6 meses de su seguimiento (Fig. 4).

Figura 1 Foto del fondo del ojo derecho, sin cambios patológicos (A), y del ojo izquierdo, donde se observa una hemorragia prerretiniana macular de 2 diámetros de disco, aproximadamente, con una excavación del 45% del nervio óptico (B).

Figura 2 Angiografía con fluoresceína del ojo derecho sin alteraciones en el trayecto vascular (A) y del ojo izquierdo con hipofluorescencia por bloqueo a nivel de la hemorragia (B).

Figura 3 Tomografía de coherencia óptica de dominio espectral del ojo izquierdo del paciente, donde se observa una lesión en forma de domo que corresponde a una hemorragia subhialoidea, divida por una línea de reflectividad media que corresponde a la membrana limitante interna y que separa la hemorragia subhialoidea de la hemorragia submembrana limitante interna.
Discusión
Las primeras publicaciones referentes a lesiones por láser se asocian a la exposición accidental a láser de militares o en laboratorios. En 2004, se estimaba una frecuencia de lesiones por láser en todo el mundo < 15 casos3. Sin embargo, debido al aumento de la disponibilidad del láser de uso comercial, la frecuencia de estas lesiones ha aumentado.
Aunque las lesiones por láser pueden aparecer de forma bilateral, la mayoría se producen de forma unilateral debido a que ocurren a distancias cortas4, y se producen de forma accidental o autoinfringidas con punteros láser, cuya potencia de salida es habitualmente de 1 a 5 mW. Lesiones más graves se han asociado a los láser Q-switched4-6. El reflejo de parpadeo y la respuesta de aversión limitan el tiempo de exposición a 0.15-0.25 segundos2. Se ha demostrado que, con longitudes de onda corta y exposición prolongada, el daño en los tejidos es mayor, incluso con un láser de baja potencia7-9.
La retina es el tejido ocular más sensible a las lesiones por láser debido al enfoque de la luz y la irradiación que se amplifica en 5 a 6 órdenes de magnitud. Una aberración cromática y la miopía leve producen un foco anterior para el láser que también aumentan la susceptibilidad de la retina10.
La mácula es especialmente susceptible, debido a la mayor absorción de energía del láser por la presencia de pigmentos como melanina, pigmento xantófilo y hemoglobina10.
Los mecanismos a través de los cuales el láser ejerce su acción son el efecto fotoquímico, fotoablación, fotocoagulación y fotodisrupción óptica, y estos dos últimos son los que producen disrupción sobre un vaso retiniano y producen hemorragias autolimitadas11.
En México no hay organizaciones que regulen la manufactura de los láser comerciales, lo que ha producido un aumento en la aparición de casos en nuestro medio12. Asociaciones como la American National Standard for Safe Use of Lasers los clasifican con base en su seguridad como: potencialmente dañino para el ojo cuando la potencia de salida es mayor 5 mW y capaces de producir daño ocular grave a los que tienen una potencia de salida de más de 500 mW. Además establecen la exposición máxima permisible de 25.4W/m2 por un periodo de 250 milisegundos, equivalentes a 1 mW en un diámetro pupilar de 7 mm13,14.
Los láser para espectáculos de luces comercialmente disponibles por lo general son de 800 mW a 3 W de potencia, suelen tener escáner de supresión u otros sistemas de escaneo para las proyecciones de gráficos y haces complejos11. En este caso, el paciente desconoce el color y la potencia del láser, sin embargo, por el mecanismo de padecimiento actual y el tipo de consolas de láser utilizadas en espectáculos, se considera que pudo haberse tratado de un láser clase 3B, que comúnmente utilizan láser verde con 50 mW de potencia (con longitud de onda alrededor de los 532 nm) o rojo de 120 mW (con longitud de onda alrededor de los 650 nm).
El objetivo del tratamiento es la eliminación de la hemorragia15 y prevenir complicaciones, como formación de membranas y vitreorretinopatía proliferativa16, así como efectos tóxicos destructivos para el tejido por la exposición prolongada. Cabe recordar que la hemorragia submembrana limitante izquierda tiende a permanecer más tiempo que la subhialoidea17.
Se han utilizado diferentes opciones de tratamiento, como la observación2,11,18; sin embargo, requiere de una vigilancia estrecha y, a mayor extensión de la hemorragia, tiende a una reabsorción más lenta, además no todos los pacientes recuperan su capacidad visual19. El YAG-láser permite que la sangre drene a la cavidad vítrea y se reabsorba en un promedio de 6 semanas. Se recomienda en aquellas hemorragias mayores a 3 diámetros de disco, pero su asociación a agujero macular ha limitado su uso2,20. La vitrectomía con o sin el pelado de la limitante interna ha demostrado producir una mejora visual significativa e inmediata y puede prevenir complicaciones como la ambliopía o miopía en niños, así como aquellas derivadas de la ausencia de valoración adecuada de capas más profundas2,12,20. Se han descrito otras técnicas como la hemólisis y el pneumodesplazamiento15, sin embargo, requieren del uso de fármacos de difícil manejo y están descritas principalmente para el tratamiento de hemorragias subretinianas.
Conclusión
Los láser pueden producir daño ocular grave. Debido al aumento de casos, especialmente en nuestro medio, reitera la importancia de regular el uso y comercialización de los láser no solo los punteros, sino aquellos utilizados en nuestra vida diaria. La vitrectomía es una técnica eficaz para la resolución de hemorragias premaculares con pocas complicaciones.











 nueva página del texto (beta)
nueva página del texto (beta)