Introducción
La hemorragia premacular en un ojo previamente sano es una causa poco frecuente de disminución de la agudeza visual (AV). Puede ser causada por neovascularización retiniana secundaria a retinopatía diabética proliferativa o secundaria a oclusión de la vena de la retina, trauma, síndrome de Terson, ruptura de un macroaneurisma retiniano y por retinopatía de Valsalva (RV)1.
La RV es un término acuñado por Duane2 en 1972 y fue utilizado para describir las hemorragias secundarias a la ruptura de los capilares superficiales de la retina debido a la realización de la maniobra de Valsalva, la cual produce aumento de la presión venosa intratorácica con el consiguiente aumento de la presión venosa ocular3. Las hemorragias retinianas descritas en la RV incluyen la hemorragia subhialoidea, la hemorragia vítrea y, por último, las producidas por debajo de la membrana limitante interna (sub-MLI), como en nuestro caso4,5.
Presentación del caso clínico
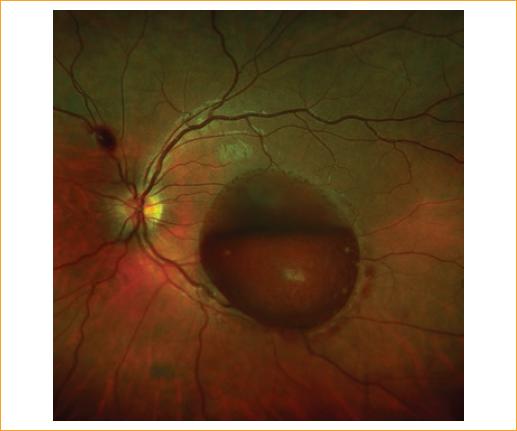
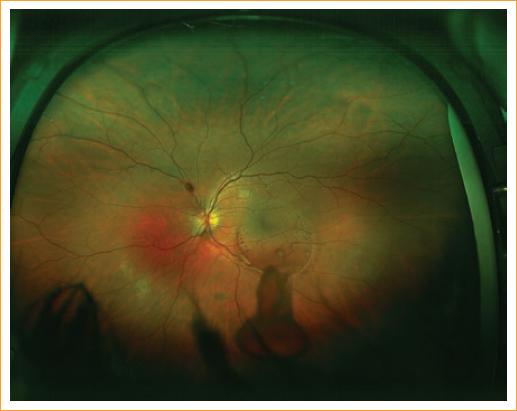
Paciente varón de 19 años con diagnóstico de bulimia nerviosa y en tratamiento por episodios recurrentes de vómitos autoinducidos. Acude a la consulta por disminución brusca de la AV del ojo izquierdo (OI) acontecido tras un nuevo episodio de vómito. A la exploración destacan: AV de 20/20 en el ojo derecho (OD) (optotipo Snellen letras, 6 metros) y visión de movimiento de manos en el OI. Se realiza autorrefractometría que revela -0,50 en el OD y +3,50 en el OI. El polo anterior de ambos ojos era normal. La presión intraocular en ambos ojos era de 12 mmHg. El polo posterior del OD no presentó alteraciones; sin embargo, en el fondo del OI se observó una gran hemorragia de ubicación central, premacular y con afectación del haz papilomacular y parte de la arcada temporal inferior, con un área de 14 diámetros de papila (DP) y que presentaba nivel inferior (Figs. 1 y 2, retinografías de la hemorragia). Se realizó estudio por imágenes utilizando una tomografía de coherencia óptica (OCT) de dominio espectral (Fig. 3), donde se evidenció la localización sub-MLI de la hemorragia. El diagnóstico fue de hemorragia sub-MLI secundaria a RV en el contexto de bulimia nerviosa.
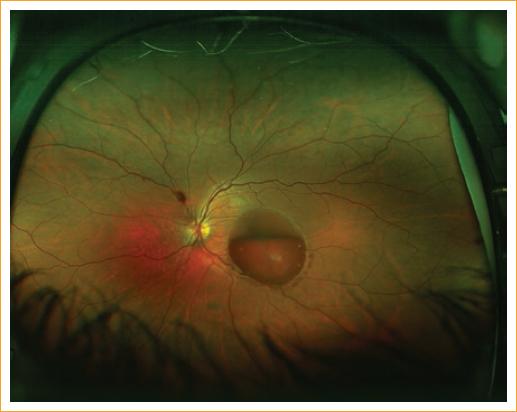
Figura 1 Hemorragia premacular sub-MLI ocupando fóvea y parte de la arcada vascular temporal inferior. Área de hemorragia: 14 diámetros de papila.
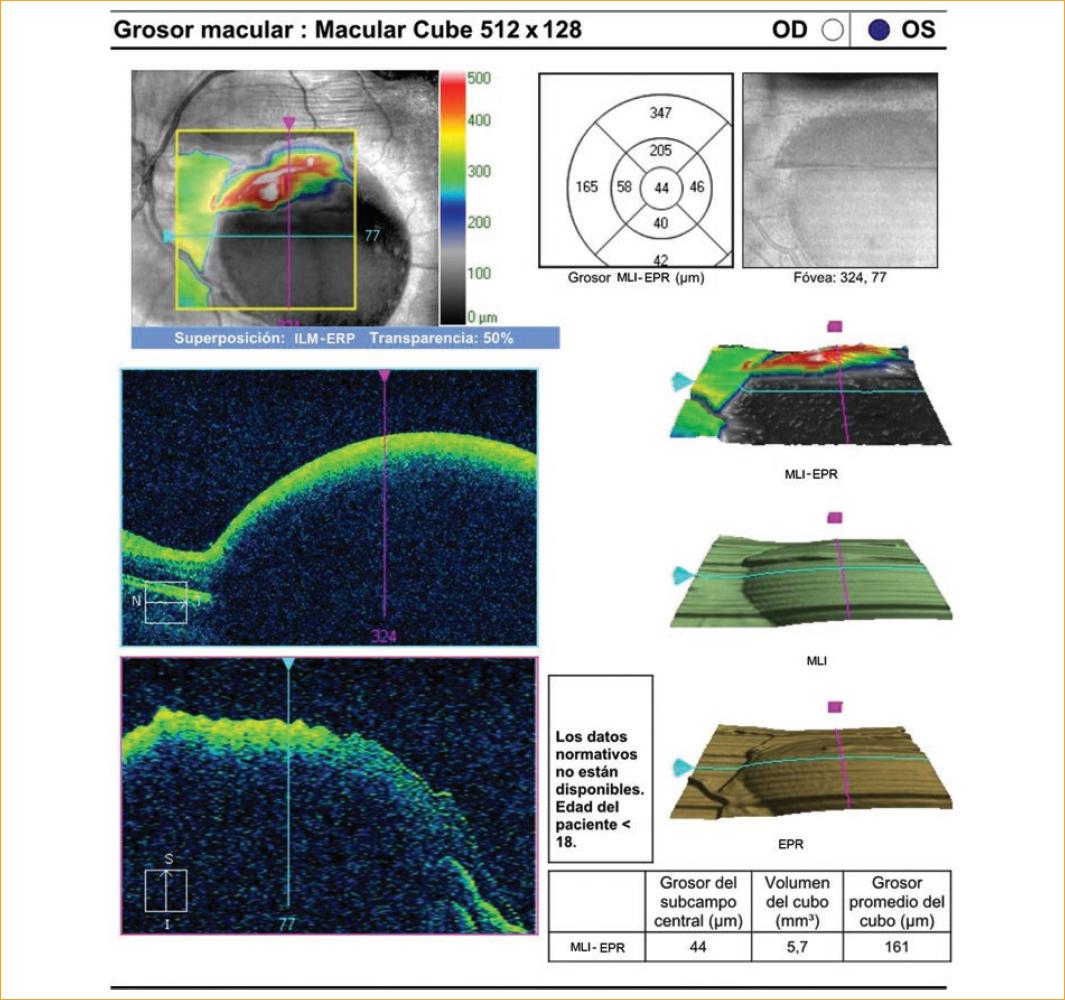
Figura 3 OCT macular que corresponde a la hemorragia premacular vista en retinografías previas. Se observa una línea hiperreflectiva, gruesa y brillante, que se continua con la retina adyacente y corresponde a la MLI, mientras que el espacio hiporreflectivo por debajo de la misma se corresponde con el domo hemorrágico.
El manejo inicial fue expectante, vigilando la hemorragia a la espera de su reabsorción. Sin embargo, al cabo de 2 semanas, la hemorragia se encontraba intacta, sin presencia de decoloración amarillenta que nos oriente hacia la presencia de coágulos, y el paciente no presentaba cambios en la AV. Después de verificar que el paciente no presentara enfermedades sistémicas o discrasias sanguíneas que contraindiquen el procedimiento, se decidió tratar mediante láser Nd-YAG utilizando una lente de contacto para el polo posterior. Se realizó un disparo único de láser sobre la hialoides posterior y MLI, en el punto central de la hemorragia y a una altura coincidente con el nivel inferior de sangre formado. La potencia utilizada fue de 7,5 mJ. Se registró el proceso mediante retinografías seriadas (Fig. 4, primer disparo). Se obtuvo el drenaje completo de la hemorragia (Figs. 5 y 6) al final del procedimiento. El paciente recuperó su AV previa, y llegó a 20/20 sin corrección inmediatamente después del procedimiento. La sangre depositada en la cavidad vítrea se absorbió a las dos semanas (Fig. 7). A los seis meses del tratamiento continuó con la AV conservada, sin mostrar complicaciones.
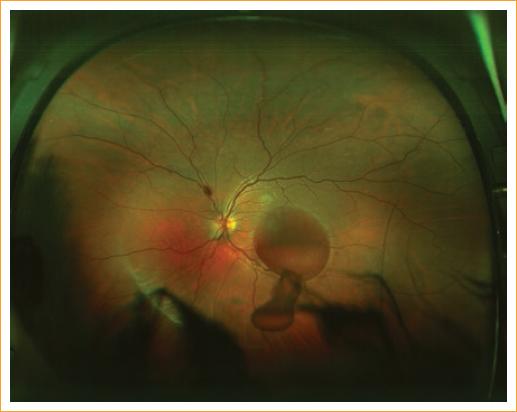
Figura 4 Disparo único de Nd-YAG (7,5 mJ de potencia) sobre el punto más cóncavo de la bolsa hemorrágica. Se observa salida inicial de la hemorragia, persiste el nivel inferior.
Discusión
Existe controversia acerca de la ubicación de la hemorragia premacular en los casos de RV. Si la hemorragia se encuentra a nivel subhialoideo, al fondo de ojo se observará un anillo tenue, de poco brillo y sin pliegues; mientras que si la hemorragia se ubica por debajo de la MLI, se observará un domo elevado de apariencia consistente y brillante, anillo bien definido y presencia de estrías en la superficie6. Si la sangre se encuentra repartida en ambos niveles, se observará el signo del anillo doble4, donde el anillo externo proviene de la hemorragia subhialoidea y el interno de la sub-MLI.
Por otra parte, la OCT nos sirve de gran ayuda para confirmar dicha ubicación. Si se trata de una hemorragia sub-MLI, la sangre se observará como un espacio hiporreflectivo por debajo de una línea gruesa hiperreflectiva, brillante, de bordes no interrumpidos y bien diferenciada, correspondiente a la MLI. Sin embargo, la hialoides posterior se observará como una línea débilmente hiperreflectiva, discontinua y delgada6,7. En nuestro caso, la OCT (Fig. 3) muestra que la hemorragia se encuentra por debajo de una línea hiperreflectiva, brillante y compacta, que se continúa con el resto del tejido retiniano adyacente, por lo que se trataría de una hemorragia de ubicación sub-MLI.
Está descrito que la resolución espontánea de la hemorragia retiniana causada por RV se puede dar varios meses después de su debut; tal exposición crónica a la hemoglobina y al hierro, componentes oxidativos de la sangre, puede producir aumento del tejido fibrovascular en la interfase vítreo-retina y proliferación del epitelio pigmentario3,4,8, así como la expresión de una membrana epirretiniana y toxicidad sobre los fotorreceptores, con la consiguiente disminución de la AV de forma permanente9-11.
Fueron Faulborn en 1988 y Gabel en 1989 los primeros en reportar el uso de Nd-YAG para producir una apertura en la superficie anterior de la hialoides posterior o de la MLI, con la consiguiente salida de la sangre hacia el vítreo12,13. Es importante tomar en cuenta algunas consideraciones a la hora de realizar la técnica de la membranotomía láser debido al riesgo de daño retiniano; la convexidad que adopta la hialoides posterior y la MLI con contenido hemorrágico permite que el impacto del láser sea más seguro y lejano a la retina, por lo que se recomienda que el disparo impacte sobre la mayor cantidad de volumen posible, en el sector más inferior y lejos a la fóvea4,8,14. Ulbig, et al., en un estudio con 21 ojos con hemorragia premacular subhialoidea tratados con Nd-YAG concluyeron que el tamaño de seguridad mínimo necesario para realizar el procedimiento era de 3 DP15. Durukan agrega 1 DP a los 3 de Ulbig para la realización de la membranotomía con un aceptable perfil de seguridad16. En cuanto a la potencia del láser, se ha descrito que puede ser de hasta de 50 mJ para estos casos4,8.
El momento de realización del procedimiento es determinante para su éxito, ya que el drenaje completo de la hemorragia depende de su capacidad de fluir a través del agujero realizado. La mayoría de autores refiere un drenaje exitoso antes de las 3 semanas del episodio, probablemente debido a la aún conservada fluidez de la sangre y a la inestabilidad de los coágulos ya formados3,4,14,15,17.
Las potenciales complicaciones del procedimiento incluyen la aparición de una membrana epirretiniana, el aumento localizado del grosor de la MLI y la persistencia de una cavidad subhialoidea mínima3,11,17.
Conclusiones
La realización de una membranotomía con Nd-YAG es un alternativa eficaz al tratamiento clásico de la hemorragia premacular secundaria a RV, ya que permite la recuperación temprana de la visión y presenta un perfil de seguridad aceptable, y esta es una maniobra de realización cómoda y accesible en la mayoría de consultas. Asimismo, previene el daño potencial de la sangre en contacto con la retina.











 nova página do texto(beta)
nova página do texto(beta)