Introducción
Las neoplasias primarias múltiples (NPM) se definen como dos o más tumores primarios de diferente origen en un mismo individuo. Si el tiempo de diagnóstico entre la primera y la segunda neoplasia es menos de seis meses, se llama sincrónico y si este es mayor se llama metacrónico. La incidencia de NPM varía dependiendo de la población estudiada y puede estar entre el 0.5 y el 17% del total de pacientes con neoplasias1,2.
Actualmente debido a la mayor sobrevida de pacientes con cáncer y mejores técnicas de diagnóstico, existen más pacientes detectados con NPM. La causa de las NPM no se ha identificado en todos los casos, sin embargo, puede deberse a factores ambientales, estilos de vida, factores genéticos (como en el síndrome de Li-Fraumeni, el cáncer colorrectal hereditario no polipósico y otros síndromes de predisposición genética al cáncer [SPGC]) y relacionado con terapia oncológica, como radioterapia y distintos agentes quimioterápicos2,3.
Presentamos el caso de una paciente mujer de 75 años que ha presentado ocho tumoraciones primarias (cinco malignas y tres benignas), con tratamiento satisfactorio y que actualmente se encuentra en controles en nuestra institución.
Reporte de caso
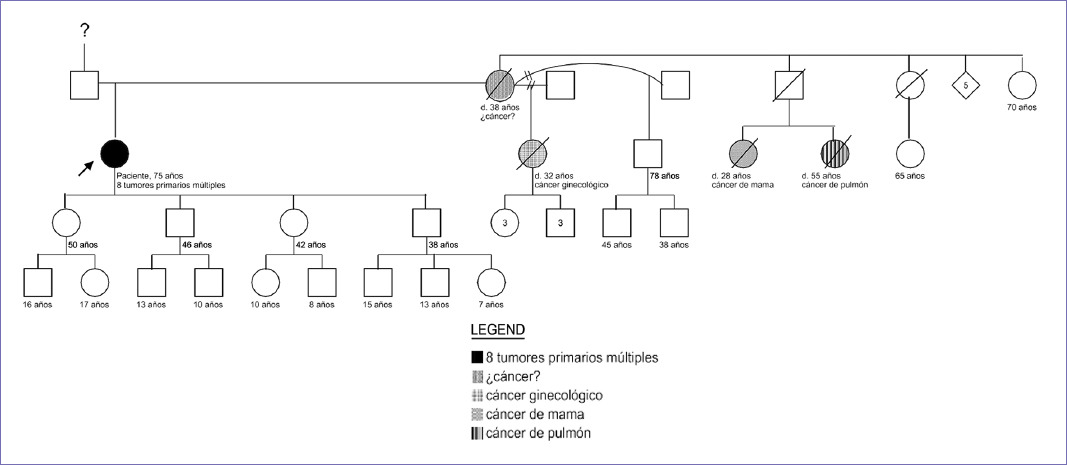
Se presenta el caso de una paciente mujer de 75 años, con antecedente de familiar de segundo grado fallecida a los 32 años por cáncer ginecológico no especificado (Fig. 1).
A los 53 años presentó tumoración abdominopélvica palpable de 15 x 15 cm, por lo que fue sometida a laparotomía exploratoria con extirpación de una tumoración dependiente de ovario derecho y salpingectomía ipsilateral. El resultado anatomopatológico fue de cistoadenoma seroso papilar, tumoración de carácter benigno.
En controles regulares, a los 59 años se evidenció a nivel del cuello uterino una tumoración polipoide de 3 cm, extirpada por completo y cuyo resultado anatomopatológico reveló que se trataba de un carcinoma epidermoide, por lo que recibió tratamiento con radioterapia externa y braquiterapia de tasa de dosis alta con 5,000 cGy en 25 fracciones.
Al año del último tratamiento, con 60 años, presentó una masa en muslo derecho dependiente del músculo sartorio, que se introducía hacia el retroperitoneo, de 17 x 12 x 10 cm, la cual se sometió a resección local del tumor retroperitoneal pélvico con extensión a tercio superior del muslo derecho. El resultado anatomopatológico determinó que se trataba de un liposarcoma bien diferenciado. Posteriormente recibió tratamiento complementario con radioterapia a dosis de 6,000 cGy en 30 sesiones, el que ocasionó como complicación secundaria una trombosis venosa profunda a nivel poplíteo y femoral superficial izquierdo, recibiendo tratamiento antitrombótico hasta la actualidad.
A los 62 años presentó una tumoración en la glándula suprarrenal izquierda de 25 mm, por lo que fue sometida a adrenalectomía izquierda (2009), con resultado anatomopatológico de adenoma cortical adrenal, tumoración de carácter benigno.
A los 66 años presentó una tumoración en mama izquierda asociada a adenopatía axilar, fue sometida a tumorectomía y biopsia de ganglio centinela. El resultado anatomopatológico determinó que se trataba de un carcinoma ductal infiltrante con ganglio centinela negativo. Recibió de tratamiento anastrozol y radioterapia a dosis de 5,000 cGy en 25 sesiones y boost de 1,600 cGy en ocho sesiones con electrones.
A los 72 años se sometió a colonoscopia control, donde se le encuentra una lesión elevada pediculada de aproximadamente 3.5 x 2.3 cm de superficie irregular y mamelonada en colon sigmoides a 25 cm del canal anal, la cual se extirpó, siendo el resultado anatomopatológico un adenoma tubular asociado a displasia de bajo grado con focos de displasia de alto grado y bordes no comprometidos.
A los 73 años, en control regular se evidenció inicialmente en radiografía y posteriormente en tomografía de tórax, una lesión sólida en lóbulo inferior izquierdo de 0.8 cm, la cual se sometió a resección de nódulo pulmonar izquierdo mediante cirugía torácica mínimamente invasiva. El resultado anatomopatológico determinó un adenocarcinoma pulmonar predominantemente acinar, con tratamiento complementario quirúrgico mediante lobectomía inferior izquierda, sin evidencia de neoplasia residual.
A los 74 años presentó sangrado vaginal, debido a engrosamiento endometrial y probable pólipo endometrial, por lo cual se le realizó histerectomía, con resultado anatomopatológico de adenocarcinoma endometrioide de endometrio FIGO G1 (Tabla 1).
Tabla 1 Edad, tipo histológico y tratamiento de las neoplasias presentadas por la paciente
| Edad | Neoplasia benigna | Neoplasia maligna | Tratamiento |
|---|---|---|---|
| 53 años | Cistoadenoma seroso papilar de ovario | ----- | Cirugía |
| 60 años 1 mes | ----- | Carcinoma epidermoide de cuello uterino | RT |
| 60 años 10 meses | ----- | Liposarcoma bien diferenciado de muslo derecho | Cirugía + RT |
| 62 años | Adenoma cortical de glándula suprarrenal | ----- | Cirugía |
| 66 años | ----- | Carcinoma ductal infiltrante de mama derecha | Cirugía + hormonoterapia + RT |
| 72 años | Adenoma tubular asociado a displasia de bajo grado con focos de displasia de alto grado en colon | ----- | Resección por colonoscopia |
| 73 años | ----- | Adenocarcinoma pulmonar acinar | Cirugía |
| 74 años | ----- | Adenocarcinoma endometrioide de endometrio | Cirugía |
RT: radioterapia.
Debido a la presentación de NPM se le realizó el panel Invitae Multi-cancer®, secuenciamiento y test de deleción/duplicación de los siguiente genes: ALK, APC, ATM, AXIN2, BAP1, BARD1, BLM, BMPR1A, BRCA1, BRCA2, BRIP1, CASR, CDC73, CDH1, CDK4, CDKN1B, CDKN1C, CDKN2A, CDKN2A, CEBPA, CHEK2, CTNNA1, DICER1, DIS3L2, EPCAM, FH, FLCN, GATA2, GPC3, GREM1, HRAS, KIT, MAX, MEN1, MET, MLH1, MSH2, MSH3, MSH6, MUTYH, NBN, NF1, NF2, PALB2, PDGFRA, PHOX2B, PMS2, POLD1, POLE, POT1, PRKAR1A, PTCH1, PTEN, RAD50, RAD51C, RAD51D, RB1, RECQL4, RET, RUNX1, SDHAF2, SDHB, SDHC, SDHD, SMAD4, SMARCA4, SMARCB1, SMARCE1, STK11, SUFU, TERC, TERT, TMEM127, TP53, TSC1, TSC2, VHL, WRN, WT1; y solo secuenciamiento de los genes EGFR, HOXB13, MITF, NTHL1 y SDHA. El estudio no detectó variantes patogénicas.
Actualmente la paciente ha cumplido un año en controles de seguimiento sin presentar diagnóstico oncológico nuevo.
Discusión
La paciente presentó su primera neoplasia maligna a los 59 años, similar a lo reportado en otros estudios de pacientes con NPM malignas, en los que el promedio de edad de inicio de neoplasias múltiple está entre 56 y 60 años. Los sitios más comunes de la neoplasia primaria en pacientes con NPM metacrónicos son en orden de frecuencia: mamas, órganos ginecológicos y sistema digestivo3-6; siendo el sitio de la neoplasia maligna primaria en nuestra paciente el cérvix, el cual representa alrededor del 10% de las neoplasias primarias en pacientes con NPM metacrónicos4,5,7.
La media de tiempo de aparición entre la primera y segunda neoplasia maligna en los pacientes con NPM es de 31 a 60 meses5,6, sin embargo, el tiempo en nuestra paciente fue de 9 meses, siendo este un tiempo muy corto, lo que nos puede indicar que la aparición de la segunda neoplasia se dio de manera simultánea a la primera.
Respecto a la tercera neoplasia, los sarcomas de tejidos blandos de alto grado, principalmente el sarcoma pleomórfico indiferenciado, se han relacionado con NPM malignas tanto en su aparición como primero o segundo primario, sin embargo, nuestro paciente presentó liposarcoma bien diferenciado8,9, que en algunos casos se ha relacionado con síndromes de predisposición genética al cáncer como el síndrome de Li-Fraumeni10.
Sobre pacientes que presentan más de tres neoplasias malignas, no existe evidencia suficiente que señale un patrón de presentación constante, además la paciente presentó tres neoplasia benignas, que individualmente son frecuentes; sin embargo, no se han reportado en conjunto, siendo además imposible determinar si todas las neoplasias corresponden o no a una causa en común.
En el estudio genético realizado en nuestra paciente, en genes de predisposición a cáncer no se detectó ninguna variante patogénica. Sin embargo, no podemos descartar completamente su existencia, debido a limitaciones del estudio de NGS, como de los genes estudiados hasta la fecha. Si bien la historia familiar de cáncer no es muy clara, no se tuvo información sobre la familia del padre que pueda ayudarnos a saber si existió historia familiar de cáncer.
Respecto al seguimiento de la paciente, existen pocos casos reportados de pacientes con cinco neoplasias a más, y en todos los casos siempre se ha descrito el colon como uno de los órganos afectados9-17, y ya que nuestra paciente no ha presentado un tumor maligno en este sitio hasta la actualidad, nos obliga a mantener una estrecha vigilancia de este órgano pese a no existir ninguna guía que lo recomiende.











 nueva página del texto (beta)
nueva página del texto (beta)