Introducción
Los sarcomas uterinos (SU) son tumores malignos provenientes del mesodermo, poco frecuentes, que corresponden al 1% de las patologías malignas uterinas, así como el 3-7% de todos los tumores uterinos; de estos, solo el 5% son diferenciados1. Por otra parte, los sarcomas uterinos indiferenciados (SUI) son un subtipo de SU agresivo que carece de evidencia morfológica e inmunofenotípica de diferenciación celular, estos pueden surgir en el endometrio o miometrio y consisten en células altamente atípicas dispuestas en láminas y patrones estoriformes o en espiga2. Hasta ahora, el principal desafío clínico en el manejo de los SU sigue siendo el diagnóstico, debido a que los síntomas son inespecíficos y en la mayoría de los casos son hallazgos incidentales después de la histerectomía3.
La recurrencia de los SU suele ser frecuente y aunque tienden a limitarse a la pelvis, las pacientes pueden desarrollar metástasis a distancia después de largos intervalos sin tumor, siendo el pulmón el sitio más comúnmente afectado con una incidencia que varía del 7 al 28%, y pueden ocurrir incluso 27 años después de la histerectomía4. Las imágenes radiológicas tampoco son específicas, ya que pueden generar desde un patrón miliar hasta cavitaciones de pared delgada, consolidación con broncograma aéreo y opacidad en vidrio esmerilado peritumoral5. Lo anterior, sumado a una clasificación errónea previa del tipo de tumor uterino, convierte a la metástasis pulmonar de SU en un reto para el clínico, por lo que a continuación se presenta el caso de una paciente de 63 años que tuvo sintomatología respiratoria dos años después de ser sometida a histerectomía por diagnóstico inicial de adenocarcinoma endometrial y en la que se diagnosticó posteriormente metástasis pulmonar de SUI.
Presentación de caso
Mujer de 63 años procedente de zona rural de Santander, quien consulta por cuadro clínico de dos semanas de evolución caracterizado por tos productiva de aspecto mucoide, asociada a dolor severo pleurítico izquierdo progresivo de tres horas con irradiación a región dorsal. Entre los antecedentes médicos se encontró formula obstétrica G14A4M1P9, hipotiroidismo tratado y adenocarcinoma endometrial pobremente diferenciado resuelto con histerectomía radical modificada y salpingo-ooforectomía dos años antes, sin terapias complementarias por decisión de la paciente. Al examen físico se encontró en buen estado general, con taquicardia (107 lpm), adecuada saturación sin necesidad de oxígeno suplementario y demás signos vitales en rangos normales. Se auscultaron ruidos respiratorios disminuidos, crépitos en base pulmonar izquierda y ruidos cardiacos taquicárdicos. A la inspección de las extremidades se visualizaron acropaquias bilaterales y edema grado II en miembros inferiores. Se decidió hospitalizar para tomar laboratorios de extensión que reportaron anemia leve microcítica, hipocrómica, heterogénea, trombocitosis sin leucocitosis, proteína C reactiva elevada, función renal y hepática conservadas, gases arteriales sin alteraciones, tiempo parcial de tromboplastina ligeramente aumentado, tiempo de protrombina normal, hemoglobina glucosilada en valores de prediabetes e hipoalbuminemia moderada (Tabla 1).
Tabla 1 Paraclínicos
| Resultados de laboratorio | |||
|---|---|---|---|
| Hb | 10.7 | Albúmina | 2.92 |
| Hematocrito | 35.1 | TTP | 37.90 |
| Leucocitos/mm3 | 8.54 | TP | 15.5 INR: 1.09 |
| Neutrófilos x103/ul | 6.45 | ALT | 9.20 |
| Linfocitos x103/ul | 1.18 | AST | 13.30 |
| Plaquetas x103/mm3 | 587 | BUN | 12.70 |
| PCR | 90.30 | Creatinina | 0.72 |
| HbA1c | 6.25 | Bilirrubina total | 0.23 |
PCR: proteína C reactiva (mg/dl); HbA1c: hemoglobina glucosilada; ALT: alanina aminotransferasa (U/l); AST: aspartato aminotransferasa (U/l); Hb: hemoglobina (g/dl); TTP: tiempo de tromboplastina parcial; TP: tiempo de protrombina; INR: ratio internacional normalizado; BUN: nitrógeno ureico en sangre.
El Doppler venoso de miembros inferiores no reportó cambios, por lo que se descartó trombosis venosa profunda, la ecografía transtorácica evidenció fracción de eyección ventricular izquierda del 63%, con desplazamiento del mediastino debido a masa pulmonar izquierda, e importante derrame pleural izquierdo cuantificado en 1,817 cc e insuficiencia tricuspídea leve. Ecografía abdominal normal.
En la tomografía computarizada (TC) se encontró desviación del cardiomediastino; adicionalmente, en pulmón izquierdo se evidenció una gran masa pulmonar de 14 x 12 x 10 cm en lóbulo inferior (Fig. 1) con alteración del bronquio fuente hacia el lóbulo inferior y derrame pleural izquierdo. En pulmón derecho se hallaron granulomas calcificados en lóbulo inferior y hacia el lóbulo superior segmento anterior, relacionados con metástasis. Se realizó estudio citoquímico de líquido pleural donde se encontró exudado linfocítico (Tablas 2 y 3) por lo que se decidió realizar biopsia pulmonar percutánea, con reporte de inmunohistoquímica de tumor maligno pobremente diferenciado con marcado pleomorfismo compatible con compromiso metastásico por SUI. Se consideró estadio IV, por lo que se derivó a la paciente para manejo paliativo y quimioterapia protocolo de asistencia a la muerte. Tres meses después del diagnóstico la paciente falleció.
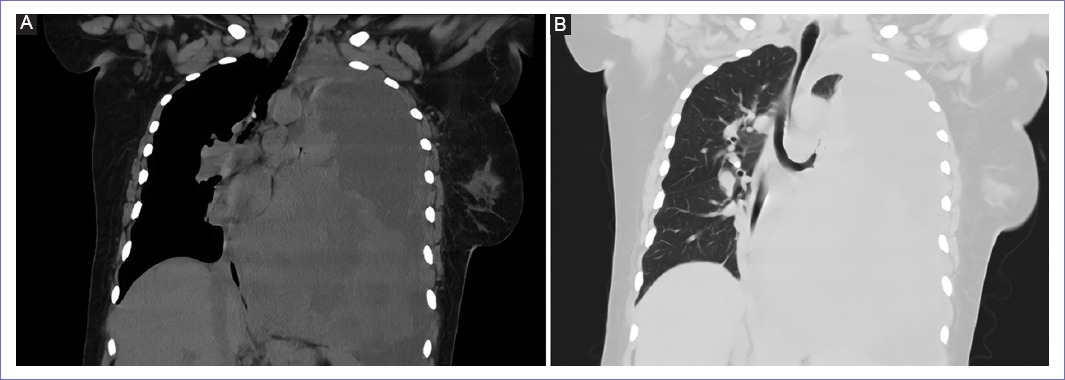
Figura 1 Tomografía computarizada de tórax, corte coronal. Evidencia de masa pulmonar izquierda en ventana pulmonar (A) y ósea (B).
Tabla 2 Estudio citoquímico de líquido pleural
| Líquido pleural: examen físico y citoquímico | |||
|---|---|---|---|
| Antes de centrifugar | Después de centrifugar | ||
| Color | Amarillo | Color | Amarillo |
| Aspecto | Turbio | Aspecto | Transparente |
| Coágulo de fibrina | Ausente | Examen químico | |
| Recuento de células | Glucosa | 129.9 mg/dl | |
| Glóbulos rojos Normales Crenados |
Toda la cámara 90% 10% |
LDH | 258 U/l |
| Glóbulos blancos Segmentados Mononucleares |
819 x mm3
35 x mm3 783 x mm3 |
Proteínas | 4.26 g/dl |
LDH: lactato deshidrogenasa.
Discusión
El SUI presenta diferentes variantes histológicas, las tres más comunes son el sarcoma endometrial maligno mixto, el tumor mülleriano o carcinosarcoma y el leiomiosarcoma. Los sitios más comunes de metástasis son los pulmones, el hígado y la cavidad peritoneal6. En el caso presentado, la paciente inició con una metástasis pulmonar con inmunohistoquímica con diagnóstico de SUI dos años después de una histerectomía.
La incidencia del SU es del 3-7% de todas las patologías malignas uterinas y está asociado a un pobre pronóstico comparado al carcinoma endometrial7. El 60-70% de los SU son leiomiosarcomas y el 10% van a ser SUI y los sarcomas del estroma endometrial de alto y bajo grado8. Los SU generalmente se diagnostican en mujeres posmenopáusicas que consultan por metrorragia, forma similar de presentación del adenocarcinoma endometrial9. En un estudio retrospectivo de una cohorte de 122 casos de SU, publicado en 2020, la mayoría de las mujeres tenían más de 60 años y fueron diagnosticadas en estadios avanzados, lo que está asociado con tipología histológica de peor pronóstico10. En nuestro caso, el sarcoma se diagnosticó en una mujer de 62 años en estadio IVB.
Generalmente, las pacientes no tienen factores de riesgo identificables; sin embargo, hay mutaciones en la línea germinal, incluyendo p53 y Rb, que están asociadas con un aumento en el riesgo para leiomiosarcoma y otras neoplasias. Adicionalmente, algunos estudios sugieren como factores riesgo para SU antecedentes de obesidad, diabetes mellitus, menarquia temprana o exposición a tamoxifeno; en nuestro caso no fue posible identificar alguno de estos11,12. En cuanto a las manifestaciones clínicas, no hay síntomas patognomónicos propios de la enfermedad, algunas mujeres son asintomáticas, pero suele iniciar con síntomas como sangrado uterino anormal (56%), masa pélvica palpable (54%) dolor/distensión abdominal o pélvico (22%), constipación, síntomas urinarios y descargas vaginales anormales que no diferencian entre diagnóstico de sarcoma o adenocarcinoma13,14. En nuestro caso, previo a la histerectomía de la paciente con diagnóstico inicial de adenocarcinoma endometrial pobremente diferenciado, presentó por cuatro meses hemorragia uterina anormal, sin embargo, el diagnóstico de SU solo fue posible después de que hubo metástasis pulmonar, lo cual confirma la inespecificidad del cuadro clínico de las pacientes con SU.
El diagnóstico preoperatorio del SU es un desafío para el clínico, partiendo del hecho de que los síntomas primarios son bastante inespecíficos15. Debido a lo anterior, la enfermedad se diagnostica muy a menudo solo en el postoperatorio después del examen de la muestra de útero o cuando la enfermedad ya está muy extendida y aparecen síntomas secundarios como disnea (debido a metástasis a distancia del sarcoma en los pulmones)16. Este fue el caso de nuestra paciente, donde inicialmente se realizó un diagnóstico de adenocarcinoma endometrial pobremente diferenciado (realizándose histerectomía total), y después presentó un cuadro con sintomatología respiratoria debido a la metástasis pulmonar que presentaba. Posteriormente, en el reporte de inmunohistoquímica del pulmón izquierdo realizado por biopsia percutánea se reporta compromiso por tumor maligno pobremente diferenciado compatible con compromiso metastásico por SUI. Aunque no existen modalidades diagnósticas preoperatorias eficaces para el SU, varios informes sugieren que se presenta como una masa uterina heterogénea en la ecografía. Las imágenes Doppler color muestran un índice de resistencia al flujo sanguíneo bajo del tumor, y en la resonancia magnética una alta intensidad de señal intratumoral en las imágenes ponderadas en T1 (hemorragia intratumoral y necrosis coagulativa) y una masa heterogénea en las imágenes ponderadas en T2. En cuanto a los biomarcadores, los niveles elevados de lactato deshidrogenasa (LDH) y antígeno de cáncer 125 (CA 125) son útiles para el diagnóstico preoperatorio17.
A pesar de que hoy en día se cree que la ecografía pélvica seguida de una resonancia magnética es la mejor estrategia de imagen para el diagnóstico oportuno de SU, estos hallazgos no son lo suficientemente precisos para hacer un diagnóstico preoperatorio y, en la práctica, la histerectomía y el examen histopatológico son necesarios para diferenciar el SU, principalmente del mioma uterino (tumor ginecológico más común) y otros9,18. Incluso hay algunos autores que afirman que aunque la TC no diferencia de manera confiable entre leiomiomas y SU, es una mejor modalidad de diagnóstico que la resonancia magnética para la estadificación. Debido a la relevancia de excluir otras afecciones que causan sintomatología en mujeres con sangrado uterino anormal, la biopsia endometrial sería una buena opción para excluir la hiperplasia o el carcinoma endometrial, presentando una sensibilidad de la muestra de endometrio de aproximadamente el 35% para el diagnóstico de leiomiosarcoma, y aproximadamente el 25% para el sarcoma del estroma endometrial19.
En cuanto a las metástasis por SUI, el pulmón es el sitio más comúnmente afectado, como en nuestro caso, con una incidencia que varía del 7 al 28%, y pueden ocurrir incluso 27 años después de la histerectomía4. Las presentaciones de la metástasis pulmonar son las cavitaciones, calcificaciones, hemorragia alrededor de los nódulos metastásicos, neumotórax, broncograma aéreo, masas solitarias y dilatación de vasos sanguíneos5. En el presente caso, la radiografía de tórax confirmó opacidad de hemitórax izquierdo en relación con derrame pleural masivo y consolidación en la región parahiliar derecha. También presentaba desviación de cardiomediastino hacia la derecha, infiltrados alveolares en base pulmonar y parahiliar derecha con broncograma aéreo, mientras que en la TC se encontró una imagen de alta probabilidad de masa que compromete el lóbulo inferior izquierdo, alteración del bronquio fuente hacia el lóbulo inferior izquierdo, granulomas calcificados en el pulmón derecho localizados en lóbulo inferior y hacia el lóbulo superior segmento anterior, relacionados con metástasis.
El tratamiento de elección para los SUI es la histerectomía total con salpingo-ooforectomía bilateral y la alta incidencia de metástasis hace que la quimioterapia adyuvante sea una opción atractiva, aunque existe poca evidencia en la literatura que apoye el uso de esta última debido a la rareza del SU20. En nuestro caso, se realizó el procedimiento quirúrgico descrito anteriormente y se indicó radioterapia externa, la cual fue rechazada por la paciente. No se han realizado estudios prospectivos de tratamientos coadyuvantes, no obstante, en los casos en que se han informado, pocos estudios han incluido el sarcoma endometrial estromal y el SU de alto grado en el análisis, además se proporciona información muy limitada sobre el valor de la radioterapia o la quimioterapia coadyuvante7.
El pronóstico del SU es peor en comparación con el cáncer de endometrio común, y su comportamiento clínico tiende a ser más agresivo con la diseminación linfovascular temprana, que se asocia con una tasa de supervivencia a cinco años de menos del 30% para casos avanzados21. En nuestro caso, después de un periodo de dos años posterior a tratamiento quirúrgico sin terapia adyuvante, la paciente tuvo una supervivencia inferior a un año posdiagnóstico metastásico. De acuerdo con estudios más amplios, el único factor pronóstico que se correlacionó significativamente con el pronóstico fue el estadio de la enfermedad en el momento del diagnóstico22. La paciente se encontraba en estadio FIGO (International Federation of Gynecology and Obstetrics) IVB debido a la metástasis pulmonar, que finalmente fue el factor determinante para el deterioro acelerado de este caso.
Conclusiones
Los SU indiferenciados son poco frecuentes. Presentamos un caso en el que el diagnóstico tardío es un factor determinante para el pronóstico de la paciente, teniendo en cuenta la proporcionalidad entre la estadificación FIGO y el pronóstico. Debido a la imprecisión de los síntomas y la similitud con otras patologías, se resalta la dificultad del clínico al realizar un diagnóstico exclusivo en las pacientes con SU y se plantea la necesidad de investigar acerca de esta enfermedad, así como el planteamiento de la terapia coadyuvante para disminuir el porcentaje de recurrencias y metástasis para seleccionar mejor a las pacientes que podrían beneficiarse de ella.











 nueva página del texto (beta)
nueva página del texto (beta)


