Introducción
El aldosteronoma es tumor de corteza suprarrenal que secreta aldosterona y que es quirúrgicamente tratable1. La resistencia a los antihipertensivos y la hipertensión refractaria son características comunes atribuibles a la presencia de aldosteronoma. Normalmente este tipo de adenomas se presentan en forma aislada, pero en raras ocasiones pueden ser bilaterales. Los aldosteronomas generalmente son menores de 2 cm de diámetro, dentro de un rango de 1.5 a 2 cm2.
El hiperaldosteronismo primario (AP), también denominado síndrome de Conn, se caracteriza clínicamente por hipertensión arterial intratable e hipopotasemia2.
Caso clínico
Mujer de 52 años de edad con los siguientes antecedentes: un hermano con leucemia y uno con sarcoma. Tres embarazos, dos partos, una cesárea y ningún aborto. Padecimiento actual: inició con hipertensión arterial de 28 años de evolución tratada con losartán e hidroclorotiazida (50 mg/12.5 mg, una tableta cada 12 horas), hipopotasemia de 9 años, se agregó espironolactona (100 mg, 1 tableta cada 24 horas) y suplementos de potasio (372 mg, dos tabletas cada 24 horas); hace 9 años se agrega debilidad muscular progresiva que llega a requerir hospitalización en tres ocasiones por debilidad 3/5 en la escala MRC (Medical Research Council) modificada3. Se la trató en tres servicios de medicina interna, con mejoría parcial, por lo que fue referida al Servicio de Endocrinología, en donde se le diagnosticó aldosteronoma derecho en el año 2017. La exploración física mostró ECOG (Eastern Cooperative Oncology Group) de 0, tórax sin alteración, abdomen sin tumor palpable y resto sin datos de interés.
Se realizaron exámenes de laboratorio, con los siguientes resultados: renina < 0.50 uUl/ml (paciente de pie, normal: 4.4-46.1 uUI/ml), aldosterona: 483 pg/ml por método ELISA (Enzyme-Linked ImmunoSorbent Assay) (normal: < 200 pg/ml), relación renina-aldosterona (RRA): 966 (normal: 20-40), potasio sérico 2.21 mmol/l (normal: 3.5-5.1), resto normal. Se realizó una tomografía axial computarizada (TC) contrastada de abdomen, encontrando lesión en glándula suprarrenal derecha de 18 x 18 mm (Fig. 1).

Figura 1 Tomografía axial computarizada coronal que muestra lesión suprarrenal derecha de 18 x 18 mm (flecha).
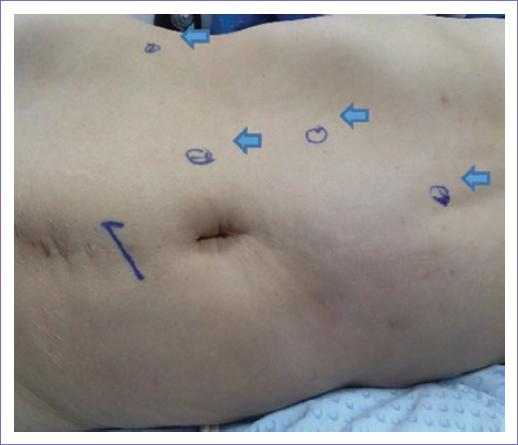
Se concluyó que se trataba de un probable aldosteronoma y se decidió realizar suprarrenalectomía laparoscópica derecha el día 7 de marzo del 2017 (Fig. 2), con tiempo quirúrgico de 127 minutos, sangrado transoperatorio de 50 ml, sin complicaciones transoperatorias. Reporte de patología: lesión benigna de tipo adenoma de corteza suprarrenal de 3 x 1.9 cm. Una-dos mitosis por 50 campos de alto poder, grado nuclear bajo, sin necrosis, sin invasión vascular ni linfática (Fig. 3). Inmunohistoquímica positiva a sinaptofisina, Mart1, PS100 y enolasa neuroespecífica (Fig. 4).

Figura 3 Lesión de 3 cm de eje mayor x 1.9 cm, homogénea, amarilla, de forma ovoide y consistencia media, bien delimitada.
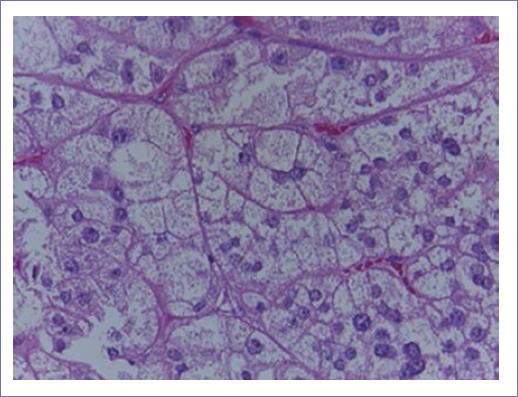
Figura 4 Una-dos mitosis por 50 campos de alto poder, grado nuclear bajo, necrosis no identificada, sin ILV ni capsular.
Actualmente, tensión arterial normal (130/90 mmHg), controles de potasio sérico de 6.4 mmol/l, aldosterona plasmática de 15.2 pg/ml, renina sérica < 0.5 uUI/ml, hormona adrenocorticotropa de 24.2 pg/ml y cortisol sérico de 4 µg/dl. No requiere antihipertensivos ni suplementos de potasio.
Discusión
El AP representa una de las causas comunes de la hipertensión arterial secundaria. Está causado siempre por un adenoma productor de aldosterona o hiperplasia suprarrenal bilateral, también conocido como hiperaldosteronismo idiopático4. Su prevalencia exacta no está clara. Los pacientes candidatos a ser examinados muestran uno de los siguientes datos: hipertensión grave (grado 3), hipertensión resistente a medicamentos, hipertensión asociada con hipopotasemia intermitente o permanente, o se puede hallar incidentalmente en estudios de gabinete (incidentaloma adrenal). La forma familiar del aldosteronoma incluye: edad joven, historia familiar de hipertensión o accidente cerebrovascular4.
La prevalencia de AP es del 11.3 al 20.9% en pacientes con hipertensión resistente en una cohorte de 1,616 pacientes con esta entidad5.
Diagnóstico
La RRA es la prueba recomendada para el diagnóstico de AP. La evidencia de 20 años muestra que la RRA es el parámetro con mayor sensibilidad (68-94%) para el diagnóstico, en comparación con otras variables biológicas (incluyendo potasio sérico y aldosterona plasmática o urinaria)6. El valor predictivo negativo de la RRA incluso se aproxima al 100% para el diagnóstico de adenoma de Conn6.
Ante la sospecha de AP, el primer paso diagnóstico debe ser calcular la RRA mediante la medición simultánea de aldosterona plasmática y la actividad de la renina plasmática o la renina directa6.
La prueba de RRA se debe realizarse en la mañana 2 horas después de haber despertado, después de estar 5-15 minutos sentado, previa indicación de dieta normosódica, tener valor normal de potasio sérico, haber suspendido antihipertensivos por dos semanas previas y estrógenos-progestina por 6 semanas previas7.
El valor normal de RRA es de 20 a 40 en las condiciones (postura, hora del día, técnica del ensayo utilizado) estandarizadas. En estudios de al menos 1,000 pacientes con diagnóstico de aldosteronoma, el umbral de RRA osciló entre 20 y 40 ng/dl/ng.ml-1.h-1 o 554 y 1.108 pmol/l/ng.ml-1.h-1 6-8.
Para eliminar la elevación de RRA básicamente debida a una concentración de renina muy baja, un valor de 5 mUI/l debe atribuirse a cualquier resultado de renina directa menor de 5 mUI/l; por ejemplo, el presente caso tuvo un valor de renina de 0.50 uUI/ml, por lo que se asigna la constante de 5 mUI/l, entonces al dividir la aldosterona plasmática entre renina (483 pg/ml: 5 mUI/l) se obtiene un valor de 96.6, que es mayor al umbral establecido (20-40), lo cual establece el diagnóstico de aldosteronoma6.
Cuando la aldosterona plasmática está por debajo 240 pmol/l (90 pg/ml o bien 9 ng/dl) en dos mediciones, se descarta el AP y no está justificada una investigación complementaria9. El AP puede ser diagnosticado sin pruebas dinámicas con una RRA elevada y una aldosterona plasmática por arriba de 550 pmol/l (20 ng/dl) medida en dos ocasiones9.
Si el valor de aldosterona sérica está entre 90-220 pg/ml con RRA alta, se recomienda realizar una prueba de confirmación dinámica con solución salina isotónica de 300-500 ml/h por 4 horas, para descartar un falso positivo. La presencia de AP puede confirmarse demostrando la ausencia de supresión de los niveles de aldosterona tras la carga de sal9,10.
El diagnóstico etiológico se realiza mediante muestreo de vena suprarrenal (MVS) o adrenal (MVA) y tiene como objetivo distinguir un AP con y sin secreción lateralizada. Esta prueba discrimina los candidatos a adrenalectomía (AP lateralizado) y aquellos no lateralizados en los que la cirugía no sería util11.
La TC tiene una sensibilidad y especificidad del 39 y el 64% respectivamente para el diagnóstico de aldosteronoma. Se define un nódulo unilateral típico como aquel nódulo hipodenso con menos de 10 HU (Hounsfield Unit) con un tamaño mayor a 8 o 10 mm con adrenal contralateral normal. En esta situación el no realizar un MVA conlleva un riesgo de cirugía innecesaria debido a un adenoma no secretor, sin embargo antes de los 35-40 años de edad es muy probable que se trate de adenoma secretor de aldosterona11,12. El MVS se puede omitir en este rango de edad. No se recomienda realizar MVA en pacientes no candidatos a cirugía, es el estándar de oro en quienes se realizará la adrenalectomía.
Al menos el 10% de los casos se presentan con este binomio (nódulo típico y edad joven). El aspecto puede ser de suprarrenales normales, nódulos bilaterales o nódulo unilateral (menor a 8 o 10 mm) o asociado con una suprarrenal contralateral anormal, a falta de un MVS implica una pérdida del 19-35% de los casos de aldosteronoma11.
Cuando se indica un MVA, ambas venas deben ser muestreadas simultáneamente. Un índice de selectividad mayor o igual a 2 y un índice de lateralización mayor o igual a 4, sin estimulación de la hormona adrenocorticotropa, establece el diagnóstico; se sugiere realizar MVS en candidatos para cirugía a pacientes mayores de 35 años, independientemente de los hallazgos de imagen con un nivel de evidencia moderado11.
En el presente caso no se realizó el MVS debido a que reunía varios criterios diagnósticos de un adenoma productor de aldosterona: nódulo típico, hipopotasemia, hipertensión persistente, RRA elevada y como un cuadro clínico que inició a los 24 años de edad (< 35 años).
Tratamiento
En la actualidad la adrenalectomía por laparoscopia se ha establecido como una técnica quirúrgica estándar para AP unilateral. El abordaje puede ser transperitoneal o retroperitoneal, con o sin robot, de acuerdo con el perfil del paciente y las preferencias del cirujano13.
Antes de operar el paciente debe saber que el tratamiento quirúrgico es comparable con el tratamiento médico en la corrección de la hipopotasemia, reducción de la presión arterial y prevención de la morbilidad y mortalidad cardiovascular y renal con un nivel de evidencia débil13.
Las alternativas de manejo con crioablación, termoablación, embolización, inyección de etanol o ablación por radiofrecuencia se reportan con resultados inciertos. Las principales contraindicaciones son lesiones grandes (> 2 a 4 cm) y lesiones inaccesibles a la laparoscopia o en contacto con una estructura de riesgo, como aorta o riñón. Estas intervenciones alternativas a la adrenalectomía deben realizarse únicamente en estudios de investigación13.
Se han publicado modelos y nomogramas para ayudar a calcular la probabilidad de cura de la hipertensión después de la adrenalectomía, como el modelo de Zarnegar (que incluye cuatro predictores y estima la cura según tres categorías) y el nomograma de Takanobu, et al., con una exactitud más alta que el modelo de Zarnegar14,15.
En un hospital japonés se encontraron los siguientes factores de riesgo para una hipertensión incurable después de cirugía: edad mayor, sexo masculino, índice de masa corporal alto y diabetes mellitus16.
Tras la extirpación del tumor se requiere monitorización cuidadosa durante al menos cuatro semanas de las cifras de potasio sanguíneo ante el hipoaldosteronismo subsecuente. En más del 95% de los casos se resuelve la hipopotasemia, la tasa de cura de la hipertensión es de alrededor del 40% y resuelve entre una y tres semanas después de la extracción del tumor10,13. Por lo tanto, el AP se debe sospechar en pacientes con hipertensión de larga evolución asociada a hipopotasemia; en un 10% de pacientes se presentará con el binomio de edad joven y nódulo típico, así como datos clínicos de aldosteronoma, como sucedió en el presente caso. El diagnóstico precoz y el tratamiento oportuno del aldosteronoma es importante para maximizar los beneficios de la adrenalectomía laparoscópica y minimizar la progresión del daño vascular mediado por la hipertensión.
Conclusiones
La adrenalectomía por laparoscopia en manos experimentadas es segura y se asocia con mejores resultados posoperatorios que una adrenalectomía abierta, con una baja morbilidad (< 10%) y baja tasa de conversión (0-3%)1. El abordaje laparoscópico se ha convertido en el estándar para todos los tumores suprarrenales, ya sean secretores o no secretores. El tamaño máximo del tumor considerado resecable por vía laparoscópica varía con la experiencia del equipo quirúrgico de 8 a 15 cm, un umbral de 8 cm parece ser un límite superior razonable y prudente17. No obstante, el abordaje laparoscópico es ideal para el adenoma de Conn, que es típicamente pequeño y benigno18, como en nuestro caso, en el cual tras la resección de la lesión se obtuvo la normalización de la presión arterial y la paciente ya no requirió suplementación de potasio.











 nova página do texto(beta)
nova página do texto(beta)