Introducción
El síndrome Mayer-Rokitansky-Küster-Hauser (MRKH) se define como la hipoplasia congénita severa de las estructuras que derivan de los conductos müllerianos, incluyendo los dos tercios superiores de la vagina, útero y trompas de Falopio. Se presenta en mujeres con adecuado desarrollo de los carácteres sexuales secundarios, las cuales generalmente presentan un cariotipo 46XX, función ovárica y genitales externos normales, con desarrollo de mamas y vello púbico Tanner 5, y conducto vaginal de 2 a 7 cm1,2.
La incidencia reportada de este síndrome es de 1 en 4,000 a 5,000 nacimientos femeninos y representa la segunda causa de consulta por amenorrea primaria. Aunque la mayoría de los casos son esporádicos, existen reportes de casos en familiares2.
Este síndrome se ha subdividido en dos tipos: tipo 1, aislado o secuencia Rokitansky, y tipo II o asociación MURCS (de las siglas en inglés Müllerian duct aplasia, Renal dysplasia and Cervical Somite anomalies).
En el tipo I o secuencia Rokitansky solo se observa malformación en útero y vagina. El tipo II, que constituye la presentación más habitual del síndrome, se presenta con malformaciones renales (40%), vertebrales (20%), cardíacas y sordera (25%); las más comunes son: agenesia renal unilateral (23-28%), malformaciones vertebrales cervicotorácicas, con fusión de cuerpos vertebrales, asimetría y escoliosis (20%), ectopia renal uni o bilateral (17%) y riñón en herradura (4%). Las malformaciones cardíacas se reportan como las menos comunes y se ha documentado asociación con tetralogía de Fallot y estenosis valvular pulmonar1-3.
La etiología del síndrome MRKH no ha sido identificada, aunque el espectro de malformaciones sugiere defecto en el desarrollo de órganos asociados durante la embriogénesis. Se ha atribuido a una afección en el mesodermo hacia el final de la cuarta semana de gestación, que culmina en una alteración en el blastema de las somitas cervicotorácicas y los conductos pronéfricos. Estas alteraciones inducirán cambios en el mesonefros y en los conductos de Wolf y Müller2.
Recientemente se han identificado múltiples genes involucrados en el desarrollo de los conductos müllerianos y las estructuras óseas y renales, de los cuales los genes HOXA y WNT4 son los más importantes.
El gen HOXA 10 representa el área de desarrollo uterino, HOXA 11 está relacionado con el desarrollo del segmento uterino inferior y cérvix, y HOXA 13 con el desarrollo vaginal; además, los genes HOX están asociados con el desarrollo normal de los riñones, huesos y estructuras vasculares. Por otro lado, la familia de genes WNT (entre ellos WNT4, WNT5 y WNT7) son expresados a grandes niveles durante el desarrollo del tracto genital en modelos murinos. La inactivación homocigótica de estos genes ha resultado en todos los casos en defectos de los conductos de Müller; el WNT4 ha sido identificado en la diferenciación y crecimiento celular y en nefrogénesis. Por todo ello, es biológicamente plausible que las expresiones de estos genes resulten en las anomalías de MRHK1-3.
Existen reportes de casos de tumor anexial en pacientes con MRHK. En 2012, Sözcükler (en Turquía) reportó un tumor limítrofe del ovario de 12 x 9 cm, originado en el anexo izquierdo en una paciente de 43 años con MRHK4. En 2013, Sook Bae (en Korea) reportó el caso de una paciente con MRHK que se presentó con un tumor anexial de 11.8 x 8.3 cm constituido por dos cuerpos uterinos rudimentarios, dos ovarios aparentemente normales y un ovario supernumerario con células de carcinoma seroso papilar5. En 2010, Silva (en Sri Lanka) publicó un caso similar en una paciente de 47 años con un tumor de 15 x 12 cm, con resultado de cistadenocarcinoma papilar de ovario6. Existen dos publicaciones más antiguas en las cuales se reporta un caso de cáncer de ovario y otro de tumor de senos endodérmicos del ovario, ambos en pacientes con MRHK7,8.
Caso clínico
Mujer de 20 años de edad, con antecedente de amenorrea primaria, síndrome de MRHK asociado a ano imperforado, ausencia de ventrículo derecho, riñón en herradura izquierdo con doble sistema colector, cariotipo 46XX. Antecedentes quirúrgicos relacionados a corrección de malformaciones: descenso colorrectal, colostomía, procedimiento de Glenn y ligadura de hemiácigos.
Inicia padecimiento en 2013 con dolor abdominal generalizado, tipo cólico, para el cual recibió tratamiento sintomático, sin mejoría. Posteriormente presenta aumento de intensidad del dolor, durante periodos más prolongados. Valorada inicialmente con tomografía computarizada (TC), en la que se reporta tumor anexial de 6.9 cm y Ca 125 sérico de 216 U/ml, motivo de envío a nuestra institución. Dichos estudios solo referidos, no se contó con imagen o reporte.
En la exploración física, paciente con Eastern Cooperative Oncology Group (ECOG0), Karnofsky 100%, neurológicamente íntegra y bien conformada. Presenta soplo holosistólico, auscultable en todos los focos cardíacos. Cicatriz quirúrgica en tórax, línea media. Mamas péndulas, simétricas, sin lesiones palpables. Abdomen plano, depresible, blando, con tumor palpable en meso e hipogastrio de 13 cm de eje mayor, no doloroso, de bordes regulares. Dedos de manos en palillo de tambor (Fig. 1). Tacto vaginal con canal vaginal de 3 cm. No se palpa cérvix.
De acuerdo con las guías de práctica clínica (Dodge, et al., 2012; NCCN, 2015)9-11 y los recursos de nuestra institución, la paciente fue valorada con Ca 125, el cual se reportó en 286 U/ml, y una TC simple y con contraste intravenoso, en la cual se identificó: lesión multiquística en pelvis (Fig. 2), con presencia de septos gruesos, de 7.4 x 13 cm, de aspecto neoplásico, ectopia renal, doble sistema colector, no se observó útero (Fig. 3).
Dentro de la valoración se utilizó el índice de riesgo de cáncer de Ovario (RMI) propuesto por Jacobs, Tingulstad y las Guías NICE12-14, en el cual se da valor a las características del ultrasonido, estado menopaúsico y nivel de Ca 125, de tal forma que aplicando el índice de riesgo (RMI = U x M x Ca 125) a nuestra paciente, RMI = 3 x 1 x 286 = 858. Según los reportes de Jacobs y Tingulstad, con un corte de 200 este índice de riesgo tiene una sensibilidad y especificidad del 85 y 97% y del 71 y 92%, respectivamente12,13.
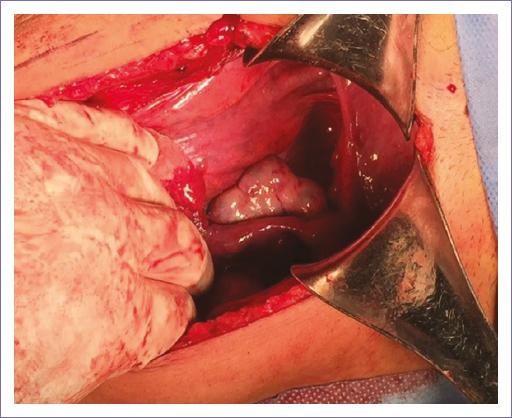
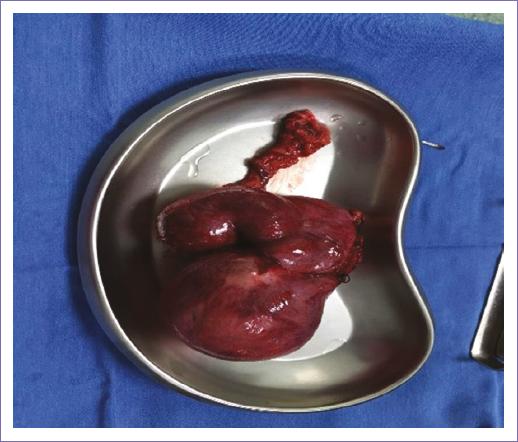
La paciente fue tratada con laparotomía exploradora con examen transoperatorio de acuerdo con las guías de práctica clínica10,11, con hallazgo de útero rudimentario sin continuidad a genitales externos. Anexos derecho sin datos macroscópicos de malignidad (Fig. 4). Se realizó salpingooforectomía izquierda, con histerectomía de útero rudimentario (Fig. 5). Reporte de examen transoperatorio: quiste endometriósico multiloculado de 7 x 3.5 x 4 cm compatible con cuerpo uterino.
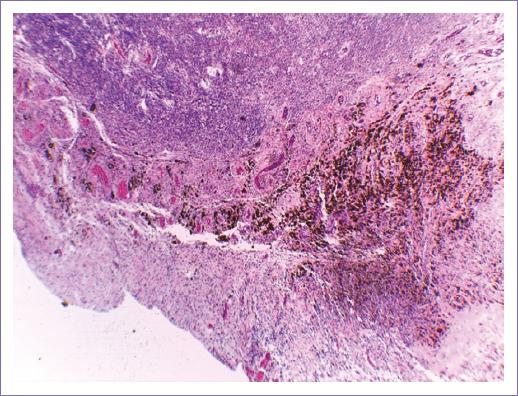
Reporte histopatológico definitivo: quiste endometriósico de cuerpo uterino (Fig. 6).
Discusión
El síndrome de MRKH es raro, solo se presenta en 1 de cada 4,000 a 5,000 nacimientos femeninos, y se caracteriza por agenesia o hipoplasia de la vagina superior y el útero (tipo I o secuencia Rokitansky), y en la mayoría de los casos asociado a otras malformaciones, principalmente renales, óseas y cardíacas (tipo II). No se ha identificado la causa de este síndrome, aunque por investigaciones genéticas se ha sugerido que participan los genes HOX y WNT, los cuales están estrechamente relacionados con la embriogénesis renal, vascular y de los conductos müllerianos. Aunque existen reportes en los cuales se presentan pacientes con MRKH y tumores anexiales, no existe relación entre estas dos patologías, por lo que el síndrome no confiere un riesgo elevado para neoplasias de anexos; sin embargo, estas pacientes por lo general expresan un cariotipo de 46XX, con función ovárica normal, por lo que presentan el mismo riesgo para cáncer de ovario que la población general.
Conclusión
Se presenta una paciente de 20 años con MRHK y tumor anexial palpable, con elevación de Ca 125 y características sospechosas de malignidad por TC. De acuerdo con el RMI (858), tiene gran riesgo de cáncer de ovario. El tratamiento estándar en estas pacientes debe ser igual al de aquellas con tumores anexiales sin comorbilidades, mismos que están descritos en las guías de práctica clínica.











 nueva página del texto (beta)
nueva página del texto (beta)