Introducción
En las ciencias de la salud, un área importante de la investigación se dirige a establecer y determinar el pronóstico de las enfermedades; es decir, a dar información sobre los posibles sucesos o desenlaces esperados a consecuencia de una lesión. En particular, asentar si existen intervenciones terapéuticas que disminuyan o eviten consecuencias desagradables y, preferentemente, promuevan una supervivencia con calidad de vida.1
Para establecer pronósticos certeros, se necesita primero definir las condiciones presentes al momento de su predicción, delimitar el desenlace a predecir (las cinco D más adelante explicadas) y el tiempo que debe considerarse, el cual depende de la velocidad de progresión de la enfermedad, si es aguda o crónica.
Aunque los estudios de pronóstico pueden estar disponibles para los investigadores clínicos a través de información obtenida de registros o expedientes de pacientes, una planeación y análisis inadecuados generarán resultados incorrectos, de ahí la importancia de mostrar algunos conceptos básicos para la asertiva ejecución y análisis de la validez de sus resultados.2,3 El presente artículo tiene como objetivos describir los propósitos de los diferentes tipos de estudios pronóstico, así como los conceptos y estrategias metodológicos por considerar para su investigación. En una revisión posterior mostraremos las estrategias estadísticas para su análisis y presentación.
Estudios pronósticos
En la práctica clínica, el término pronóstico significa predicción y se refiere al riesgo de resultados futuros de la salud en personas con una enfermedad determinada. Con el término anterior en mente, pueden definirse los estudios pronósticos como la investigación que estima el riesgo o probabilidad de resultados futuros (desenlaces) en las personas con una enfermedad establecida en un momento determinado de su evolución.4 Los estudios pronósticos dan respuesta a preguntas frecuentes en la práctica clínica como ¿cuáles pueden ser los desenlaces en un paciente con una determinada enfermedad?, ¿cuándo podrán ocurrir estos desenlaces?, ¿cuál o cuáles factores o condiciones pudieron influir en desenlaces específicos? o ¿existen factores o marcadores que permitan predecir las probabilidades de algún desenlace?4,5
Entre los propósitos principales de los estudios de pronóstico se incluyen describir la historia natural o el curso clínico de las enfermedades, investigar las variables o factores asociados a los distintos desenlaces de interés, construir escalas para estimar las probabilidades individuales para desarrollar dichos desenlaces y establecer las consecuencias de intervenciones posteriores a su implementación.2
Estudios pronóstico-exploratorios
Con los estudios pronóstico-exploratorios se pretende estudiar una enfermedad de la que se conoce poco sobre su curso clínico y los factores relacionados con la recuperación, agravamiento o muerte por la misma,6 por ejemplo, los primeros informes sobre las neumonías asociadas a COVID-19. Dependiendo del propósito del estudio, se podrían enunciar dos tipos de estudios exploratorios.
Descriptivos: su finalidad es describir el curso y el desenlace de los pacientes con la enfermedad de interés, la proporción de casos asintomáticos, leves o graves; el porcentaje de enfermos recuperados, muertos o sobrevivientes con secuelas; y establecer los tiempos a la presentación de complicaciones o a la recuperación.
De asociación: con base en experiencias previas con enfermedades semejantes, por conocimientos fisiopatológicos o surgidos de avances tecnológicos o científicos, se busca identificar posibles factores relacionados con una evolución favorable o la recuperación sin secuelas, o con evolución desfavorable como la resolución con secuelas o fallecimiento (factores pronósticos), por ejemplo, presencia de obesidad, enfermedades degenerativas, edades extremas, condiciones agudas (como inmunocompromiso), entre otros. En especial se opta por este tipo de estudios cuando no están claramente establecidas las variables importantes para predecir un resultado en la población en cuestión.
Estudios pronóstico-explicativos
Posterior a encontrar algunos factores pronóstico asociados al resultado esperado, quizá el interés se dirija a establecer mejor la asociación de alguno en particular. Un estudio pronóstico explicativo se construye con la búsqueda de un factor (máximo dos) de interés para determinar su impacto sobre un desenlace específico. El factor por considerar idealmente debe cumplir con los siguientes criterios:
Ser un potencial determinante en el resultado (tener plausibilidad biológica) o un marcador de alguna condición fisiopatológica asociada al desenlace.
Estar presente en más de 30 % de los pacientes, de lo contrario no tendrá impacto en la clínica.
Estar disponible en los escenarios clínicos (costo, tiempo y acceso) o no será útil.
Una vez seleccionado el factor o marcador por estudiar, se necesita establecer si este será tomado en un solo momento (inicio del seguimiento) o en diferentes tiempos. Es decir, es un factor estático no dependiente del tiempo (por ejemplo, edad al inicio del seguimiento, el sexo, enfermedad crónica o cirugía previa, etcétera) o uno cambiante o dependiente del tiempo (por ejemplo, ingesta de alcohol o medicamentos, fumar, etcétera). En la última situación, recomendamos registrar los tiempos (fechas) de los cambios, lo cual facilitará el análisis posterior de los resultados. De encontrarse una asociación pronóstica del factor considerado, surgen varias posibilidades:
Si es un factor de agravamiento o asociado a muerte, su eliminación reducirá esta posibilidad; si no es eliminable, constituirá un marcador para acciones paliativas.
Si es un factor de mejoría o recuperación y es modificable, es decir, incorporable al paciente (por ejemplo, dietas especiales), generará maniobras terapéuticas. De no ser incorporables, serán marcadores para red cir acciones o la angustia.
Estudios pronóstico-predictivos
Su objetivo es generar escalas para predecir la probabilidad de desenlaces específicos (por ejemplo, muerte). Las escalas son construidas con la incorporación de variables medidas en los enfermos en momentos preestablecidos. Se busca encontrar la combinación con el menor número de variables (parsimonia) que mejor prediga la probabilidad del desenlace. Para lograr esto, las variables pueden ser modificables en su escala de medición y su participación en el modelaje estadístico puede ser también modificado (por ejemplo, como un exponente). La utilidad de las escalas pronósticas es su predicción individual, que permite informar al paciente o sus familiares sobre la evolución de la enfermedad.
Aspectos metodológicos en los estudios de pronóstico
Para comenzar, es importante mencionar el carácter cambiante de un pronóstico. La probabilidad en un paciente de presentar un determinado desenlace puede incrementarse o disminuir en presencia o desaparición de una o más condiciones en el entorno. Por ello, todo estudio de pronóstico debe ser fijado en un tiempo predeterminado en el curso de una enfermedad. A partir de ese instante, se establecen la frecuencia y el momento en el cuál surgen los desenlaces de interés. Con esta premisa, el diseño por excelencia de los estudios pronóstico son las cohortes.4,5
Un estudio de cohorte se define por la agregación de individuos con una condición común (la enfermedad en cuestión), sin el desenlace de interés (por ejemplo, una falla cardiaca) presente al momento de su integración y seguidos por un tiempo específico para determinar quiénes desarrollan el o los desenlaces de interés.5,7 En la mayoría de las ocasiones, las cohortes son retrospectivas (información obtenida de registros en expedientes) por su practicidad y fácil aplicación, pero son más confiables las prospectivas (información obtenida durante la elaboración del estudio), porque los desenlaces pueden ser evaluados con mayor confiabilidad; es decir, mediciones planeadas y controladas en su ejecución.
En la planeación de un estudio pronóstico es fundamental establecer cuatro componentes esenciales: momento de inicio de la cohorte, el o los desenlaces de interés, el tiempo de seguimiento y los posibles factores relacionados con el pronóstico.5
Una vez establecida la enfermedad por estudiar, el primer paso en el diseño de un estudio pronóstico es definir claramente el momento de la enfermedad a partir de cual se predecirán sus consecuencias; este momento se denomina “tiempo cero o de inicio de cohorte”. Todos los pacientes deben encontrarse en el mismo momento de la evolución clínica, por ejemplo, inicio de la sintomatología, al momento de la confirmación diagnóstica, al inicio del tratamiento, posterior a la conclusión de primer esquema terapéutico, entre otros.2,8
El siguiente componente corresponde a determinar el o los desenlaces de interés. Aunque estos pueden ser numerosos, es factible clasificarlos en cinco tipos (en inglés, 5 Ds)9
Defunción (death), la cual puede deberse directamente a la enfermedad o a cualquier causa.
Enfermedades asociadas (disease) o complicaciones inherentes a la no resolución de la enfermedad, o como consecuencia directa del tratamiento.
Discapacidad (disability) consecuente a secuelas por pérdida de órganos o disfuncionalidad de estos posterior a la resolución de la enfermedad.
Disgusto (discomfort) o inconformidad que afecte la calidad de vida.
Angustias (distress) o preocupaciones por el impacto económico.
En un estudio es factible analizar más de uno, porque un pronóstico favorable para un desenlace pudiera no ser igual para otro. Sin embargo, cada desenlace requerirá un análisis por separado.10 La selección del o los desenlaces puede determinarse a partir de lo siguiente:
La trascendencia de este. En general, el pronóstico más evaluado es la letalidad de una enfermedad, pero las otras opciones se convierten en importantes ante una condición no fatal.
La información previa, quizá el pronóstico sobre la letalidad, complicaciones o secuelas, ya haya sido suficientemente determinado, pero existe escasa evidencia sobre el impacto en la calidad de vida.
Independientemente del desenlace seleccionado, es necesario definirlo operacionalmente con un método objetivo y confiable.4,10
El tercer componente es el tiempo de seguimiento, el cual debe ser acorde a las expectativas de la frecuencia de aparición del desenlace que se pretende analizar: si es muy corto, el desenlace pudiera no evidenciarse; pero si es muy prolongado, pudiera perderse su relación con la enfermedad. En enfermedades agudas, el seguimiento en general será en días o meses; pero en crónicas se espera en años o décadas.
El último componente por considerar en un estudio de pronóstico es la definición del o los factores que se desean asociar al desenlace. Los factores pronósticos de preferencia deben cumplir con los siguientes criterios5,11
Ser potencialmente determinantes para el resultado (plausibilidad biológica).
Su determinación debe ser accesible a en el tiempo, costo o requerimientos.
No ser redundantes en la información.
Estar medidos con métodos confiables y reproducibles.
Ser medibles con escalas cuantitativas, de preferencia.
Una vez establecido el o los factores pronósticos por estudiar, se buscan sus “factores pronósticos de confusión”. Un factor confusor es aquel causal del desenlace y asociado (causal o no) al factor pronóstico, siempre y cuando no sea un componente en la vía de su efecto.6 Al igual que para establecer el o los factores pronósticos de estudio, sugerimos analizar los más importantes, porque a mayor número de factores de confusión, mayor número de participantes en el estudio.
Diseños metodológicos
Como se mencionó previamente, los estudios de cohorte son los mejores para evaluar pronósticos. En general, las cohortes pueden ser definidas como abiertas y cerradas. Las primeras son más frecuentemente empleadas en estudios retrospectivos y la segunda, en prospectivos. La Figura 1 esquematiza la construcción de una cohorte abierta. En su ensamble se consideran todos los pacientes que cumplieron los criterios de selección durante un periodo (periodo devengado). Es conveniente realizar el corte a un tiempo mínimo de seguimiento, para asegurar la presentación del desenlace de interés. Todos los pacientes son seguidos o evaluados hasta una fecha de culminación del estudio (tiempo seguimiento o serial time) o cuando sucede el desenlace de interés. Como se muestra en la figura, los participantes pueden aportar tiempos diferentes de seguimiento. El supuesto teórico es la continuidad en los riesgos en todo el tiempo de seguimiento, situación no siempre válida.5,6
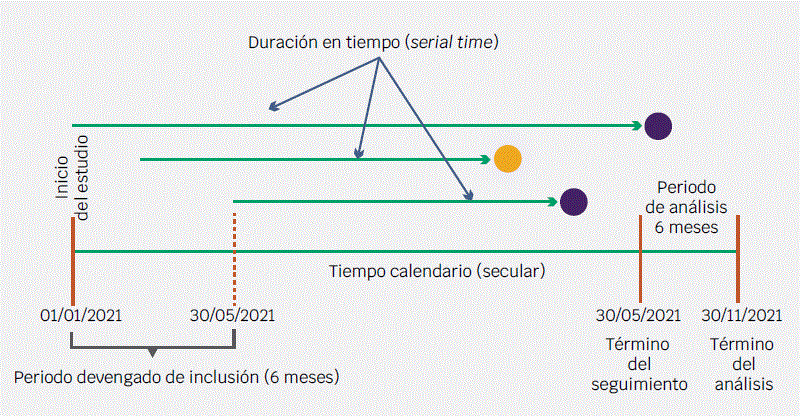
Figura 1 Esquema de una cohorte abierta. Cada línea horizontal representa el seguimiento de un paciente individual. El círculo amarillo indican presencia del desenlace y los morados, término del seguimiento sin el desenlace esperado.
En la Figura 2 se esquematiza una cohorte cerrada al tiempo de seguimiento. Estas cohortes son diseñadas para dar seguimiento a los pacientes por periodos de tiempo predeterminados, por ejemplo, una semana, seis meses, tres años. El tiempo prefijado es determinado por la enfermedad en cuanto a las expectativas de presentación del o los desenlaces de interés.
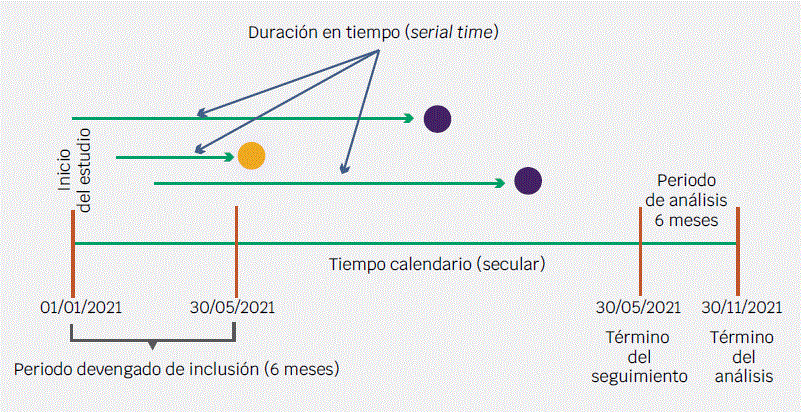
Figura 2 Esquema de una cohorte cerrada. Cada línea horizontal representa el seguimiento de un paciente. El círculo amarillo indica presencia del desenlace y los círculos morados, tér- mino del seguimiento sin el desenlace esperado.
En ambos tipos de cohorte, idealmente los pacientes son seguidos hasta que se presenta el desenlace de interés (puntos negros) o se llegue a fecha de terminación del estudio, pero no es infrecuente que algunos se pierdan o abandonen (withdrawals) antes de estos dos acontecimientos. El inconveniente de estas pérdidas es que no se podrá determinar si estos pacientes desarrollaron el evento o desenlace de interés, fenómeno denominado “información censurada o censura”.
En la Figura 3 se muestran cinco escenarios distintos de término individual de un seguimiento.12 Un paciente fue ingresado en el tiempo acordado y durante su seguimiento presentó el desenlace. Aquí no existe censura porque no hay duda de la presencia y momento del desenlace. Otro paciente fue ingresado en el tiempo cero predeterminado y hasta el término del estudio continuó sin presentar el desenlace (“sin evento durante el estudio”), razón por la cual no es posible definir si después lo presentará, por ello, es definido como censurado a la derecha por fin del estudio. Otro paciente entró al seguimiento, pero se retiró antes de culminar el tiempo estipulado (cohorte cerrada) sin presentar el desenlace, es decir, su retiro fue prematuro.
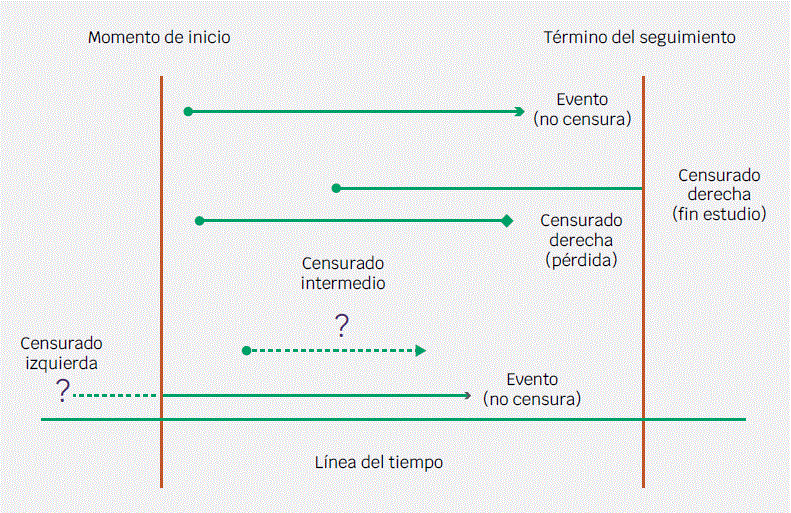
Figura 3 Ejemplos de un seguimiento individual. Cada línea horizontal repre- senta el seguimiento de un paciente . La fleche indica presencia del desenlace, el rombo señala el término del seguimiento sin la ocurrencia del desenlace esperado.
Nuevamente estamos ante una censura a la derecha, dado que no hay certeza de permanecer sin el desenlace en el tiempo previamente estipulado. Un tipo de censura o falta de información particular se muestra en otro caso. En este ejemplo, la línea discontinua representa que no se sabe con precisión cuándo aconteció el desenlace, solo que se presentó en el periodo de tiempo señalado. Esta censura, denominada “intermedia”, sucede en seguimientos en los que la vigilancia se hace en periodos y no de forma continua, o cuando no se tiene un registro del momento del evento (por ejemplo, fecha de defunción). Finalmente, en cohortes abiertas, algunos estudios incluyen pacientes con tiempos cero iniciados antes de comenzar el estudio; si la información es correcta de este tiempo, se dice que hay una censura (falta de información) sobre el momento de inicio en el paciente. Lo más recomendable es no incluirlos.
Tanto para los estudios de pronóstico-exploratorios como para los estudios de pronóstico-explicativos existen dos modelos muy útiles para determinar y evaluar factores pronósticos.13
Modelo caso-cohorte
Asumamos que deseamos establecer si la condición de ser asmático (factor pronóstico de interés) influye en la mortalidad hospitalaria temprana (30 días) asociada a COVID-19 (modelo explicativo). El impacto pronóstico de ser asmático en la mortalidad será establecido al ingreso a urgencias (momento de inicio de un seguimiento); solo se analizará en ese momento dada su condición perenne.
Como se muestra en la Figura 4, como factores pronósticos confusores para la posible asociación se establecen en este instante la edad, el sexo, tener hipertensión pulmonar (HP) y la severidad del episodio de COVID-19 al ingreso. Tener diabetes mellitus pudiera influir en la mortalidad, situación cierta, pero al momento no se ha establecido su asociación con el asma, por lo tanto no se consideraría como un factor confusor. Nuevamente, podrían incluirse más confusores potenciales, pero debe recordarse su impacto en el incremento de la población requerida para el estudio. Como se muestra en la figura, el seguimiento de los pacientes de interés es la supervivencia a 30 días.
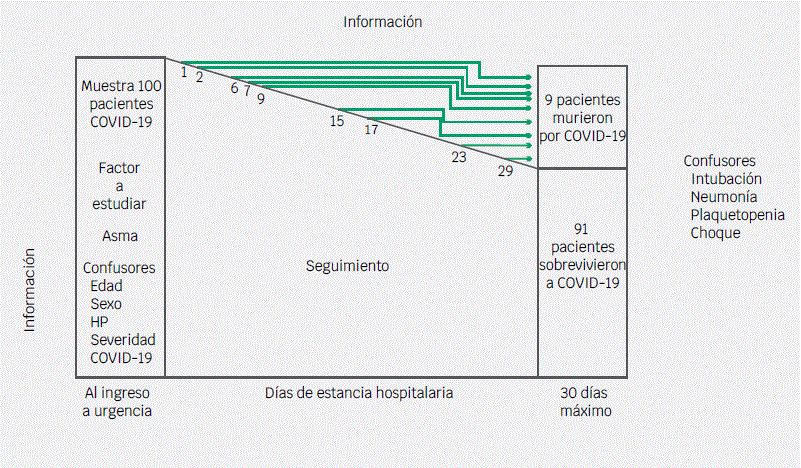
Figura 4 Esquema de un diseño caso-coherte. Los números señalan los pacientes con el desenlace que finalmente formaran el grupo de casos. Los controles son supervivientes (todos o un grupo aleatorio) al final del studio.
En este modelo, los casos son obtenidos de las defunciones (desenlace de interés) acontecidas durante el tiempo de seguimiento, sin considerar el momento cuando este sucedió. Los controles serán los supervivientes a los 30 días posteriores al ingreso. De cada grupo se determina la proporción de pacientes con asma (información basal). Si existe mayor proporción en el grupo fallecido contra los supervivientes, independientemente de las otras condiciones, se concluye que “padecer asma es un riesgo pronóstico para fallecer”. Debido a que los controles son obtenidos de la misma cohorte, este modelo recibe el nombre de caso-cohorte.
Para un estudio pronóstico-exploratorio se incluyen todos los factores presentes al inicio del seguimiento. Al final, solo aquellos con diferencia en sus proporciones entre los grupos se considerarán de pronóstico, tanto favorable como desfavorable.
Modelo caso-control anidado en una cohorte
En este modelo, el objetivo principal es conocer el impacto de padecer asma (factor de interés) en la situación crítica cercana a los decesos (modelo pronóstico-explicativo). Los casos son obtenidos en el momento en que un paciente muere y su o sus controles son seleccionados entre los individuos con el “mismo” tiempo de seguimiento, pero aún sobreviven (Figura 5, líneas verticales). Los confusores ahora son condiciones presentadas por el paciente al momento de su deceso, es decir, situaciones o confusores cambiantes, tales como intubación, presencia neumonía, plaquetopenia, choque u otros factores, los cuales también se indagarán en los controles.
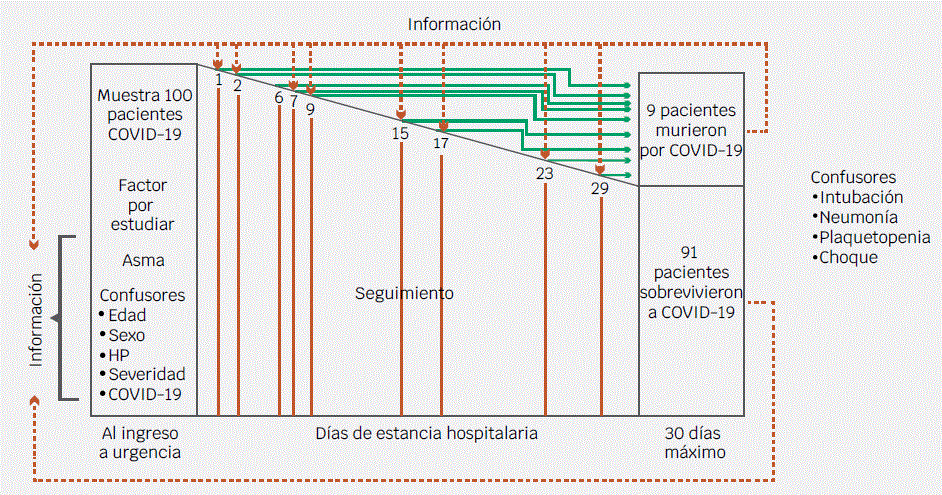
Figura 5 Esquema de un diseño caso-control anidado en una cohorte. Los casos son señalados con números, acontecidos en diferentes momentos. Los controles serán los supervivientes (uno o más) hasta el momento de aparecer un caso (líneas verticales).
Puede escogerse uno o más controles por caso y la selección puede ser aleatoria o pareada por algunos confusores, según los objetivos del estudio. En un diseño pronóstico-exploratorio nuevamente se incluyen todas las condiciones de interés.
El primer modelo caso-cohorte se recomienda para factores no dependientes del tiempo o perennes desde el inicio, porque permite estimar el impacto de un factor en el tiempo al evento (velocidad de presentación de la complicación); el segundo modelo es más útil para eventos tiempo-dependientes, cambiantes y controlados por el tiempo al evento.
Diseños para estudios pronóstico-predictivos
Para este tipo de estudios es necesario considerar la necesidad de generar dos muestras de pacientes. La primera tendrá como propósito la construcción de la escala y la segunda, la validación de la escala. Ambos grupos deben provenir de la misma población y criterios de selección. Idealmente, los pacientes deben ser incluidos aleatoriamente para ser parte de cualquiera de las dos muestras. El número de participantes por muestra puede ser el mismo, pero es aceptado usar un número menor para la validación, siempre y cuando no sea menor a 50 % del obtenido para la muestra derivativa.5,11 Se debe clarificar cuál es el desenlace por predecir y a qué tiempo. Los factores para estudiar pueden ser amplios (datos clínicos, resultados de laboratorio, de imagen, tratamientos, subescalas, etcétera), pero la escala tendrá mayor potencialidad de uso entre menor sea su número. Para cada propósito pronóstico (exploratorio, explicativo y predictivo), el modelaje estadístico será distinto y dependerá de las escalas de medición. En un próximo artículo se presentarán las estrategias de modelaje estadístico, sus indicaciones y métodos para su informe.
Conclusiones
Los estudios pronósticos permiten establecer posibles desenlaces de las enfermedades, la investigación sobre ellos puede ser descriptiva, asociación pronóstica con factores de interés o para construir herramientas de predicción. El diseño más adecuado para su análisis es el estudio de cohortes, en el cual es fundamental establecer el tiempo de inicio, el periodo de seguimiento y el o los desenlaces de interés.











 nueva página del texto (beta)
nueva página del texto (beta)



