Antecedentes
La leche de vaca (LV) representa la primera proteína extraña en ser introducida en la dieta de un lactante; la alergia a la proteína de leche de vaca (APLV) es la más frecuente en niños y ha sido implicada en una variedad de reacciones de hipersensibilidad, mediadas o no por inmunoglobulina E (IgE).1 En los últimos años se ha observado aumento en la prevalencia de alergia alimentaria en el mundo,2 la APLV es de 17 % según los autorreportes3,4 y de 0 a 3 % definida por una prueba de provocación oral positiva.3,5,6 La anafilaxia es la manifestación clínica más grave de alergia alimentaria y su diagnóstico puede llegar a ser un reto, principalmente en lactantes menores, por lo bizarro del cuadro clínico.
Resultados
Niña evaluada por primera vez por alergología a los seis meses y 20 días de edad. A los cuatro meses y medio de edad, después de cinco minutos de la administración de cereal preparado con leche de vaca presentó erupciones periorales, lesiones micropapulares generalizadas, pruriginosas, asociadas con episodios de vómito abundante y estridor inspiratorio. Fue llevada a urgencias por la madre, donde se administró adrenalina intramuscular y antihistamínicos intravenosos, sin necesidad de tratamiento adicional. Previamente recibía lactancia materna con buena tolerancia (la madre sin restricciones alimentarias), aunque había presentado erupciones en región perioral en dos ocasiones tras el contacto tópico accidental con LV, no asociadas con síntomas sistémicos. Se realizó diagnóstico clínico de alergia a la proteína de la LV (anafilaxia).
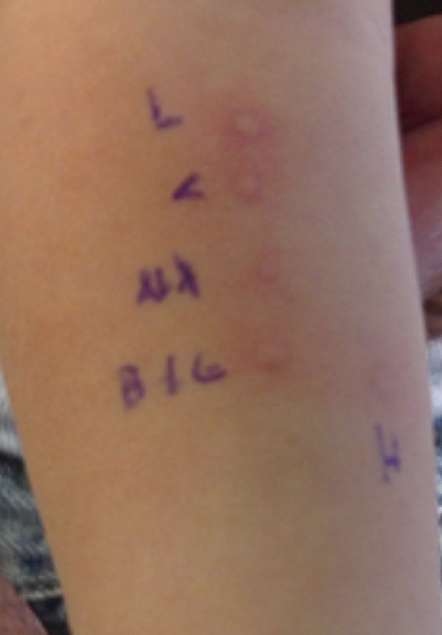
La paciente recibió lactancia materna exclusiva durante los primeros cuatro meses de vida. A los siete meses de edad fue evaluada nuevamente por alergología, con resultados de IgE específicas por InmunoCAP: caseína 2.5 kU/L, soya 0.01 kU/L, betalactoglobulina 6.1 kU/L, leche 7.9 kU/L, así como con una prueba intraepidérmica para leche, que resultó positiva: leche 4 mm, caseína 4 mm, alfalactoalbúmina 4 mm, betalactoglobulina 4 mm, histamina 5 mm; el control negativo fue de 0 mm (figura 1).
Se prescribió fórmula hidrolizada de arroz, alimentación complementaria y portación ambulatoria de 0.1 mg de adrenalina intramuscular en caso de emergencia. A los 17 meses de edad se realizó prueba de provocación oral con alimentos horneados que contenían lácteos, con resultado negativo. A los dos años se realizó nuevo control de IgE específicas: leche 1.34 kU/L, caseína 0.6 kU/L y betalactoglobulina 0.17 kU/L. Desde los 17 meses de edad tolera los productos con leche horneados, pero ha presentado episodios accidentales de angioedema facial y erupciones tras la ingesta accidental de mantequilla o contacto tópico con leche.
Discusión
La APLV se debe principalmente a dos tipos de reacciones inmunológicas: las mediadas por IgE, caracterizadas por un inicio rápido de los síntomas (de minutos a dos horas) posterior al consumo del alimento, y las no mediadas por IgE, en las cuales están involucrados mecanismos celulares y se caracterizan por reacciones tardías.7 Un mecanismo mixto también puede estar implicado hasta en 5 % de los casos.2,8,9
Las pruebas cutáneas en APLV tienen un alto valor predictivo negativo que llega a 99 % y un valor predictivo positivo de 56 % en lactantes menores de un año.3,10,11 En cuanto a la determinación de IgE específicas séricas, estas permiten evaluar de forma objetiva y cuantitativa la sensibilización a un alérgeno y son de interés pronóstico al predecir el desarrollo de tolerancia cuando se observa un descenso en los títulos.5 En la paciente, la APLV mediada por IgE fue demostrada tanto por criterios clínicos como por pruebas de laboratorio.
En la APLV, la aparición de los síntomas suele coincidir con la introducción de la leche de fórmula, tras un periodo de lactancia materna en los primeros meses de vida. Los síntomas pueden aparecer incluso luego de la primera ingesta y la mayoría de las reacciones mediadas por IgE se manifiestan con síntomas cutáneos, como urticaria o angioedema; sin embargo, es importante resaltar la presencia de anafilaxia como reacción potencialmente fatal, entre 1 y 4 % de los casos.5 En los lactantes, la anafilaxia puede manifestarse con letargia, cianosis, hipotensión, irritabilidad, convulsiones, somnolencia, regurgitación, sin síntomas cutáneos, por lo que en ocasiones es difícil su diagnóstico.12
Los principales alérgenos implicados en la APLV son la caseína y las proteínas del suero: alfalactoalbúmina y betalactoglobulina. Esta última es una de las proteínas implicada con mayor frecuencia en las reacciones alérgicas a la LV; se absorbe a través de la mucosa intestinal debido a que resiste la hidrólisis ácida y la acción de las proteasas, además, los procesos como la pasteurización no son suficientes para desnaturalizarla, incluso aumentan su alergenicidad.1 En modelos de animales sensibilizados a betalactoglobulina se han observado reacciones alérgicas sistémicas más intensas y rápidas.10
La betalactoglobulina es un alérgeno que no se encuentra en la leche materna, sin embargo, puede excretarse en pequeñas cantidades tras el consumo de productos lácteos por la madre. Esto fue demostrado en un estudio realizado en Tailandia, en donde se encontró que la betalactoglobulina puede ser detectada en leche materna hasta siete días después de una dieta libre de LV en la madre. La excreción de esta proteína en leche materna puede ser suficiente para producir una sensibilización en el lactante y desencadenar reacciones de hipersensibilidad inmediata, incluyendo anafilaxia durante el primer consumo de leche de fórmula.13
Según la European Academy of Allergy and Clinical Immunology, la anafilaxia se define como una reacción de hipersensibilidad generalizada o sistémica grave que amenaza la vida.14 En América Latina, la alergia a alimentos en el grupo etario de uno a cuatro años es el principal desencadenante de anafilaxia y el principal alimento implicado es la LV.15 Por lo tanto, una historia clínica altamente sugestiva de anafilaxia o síntomas multisistémicos inmediatos deben llevar al médico a diagnosticarla y manejarla de forma oportuna.
El curso natural de la APLV ha sido recientemente revisado: en la alergia medida por IgE, la resolución es superior a 50 % en los niños entre los cinco y 10 años de edad.16 La mayoría de los pacientes con reacciones no IgE mediadas, como la proctocolitis por proteínas de la leche de vaca, se han resuelto entre los nueve y 12 meses de edad.17
Conclusión
Aunque la anafilaxia es una de las manifestaciones clínicas de la APLV (hasta 4 % de los casos), los lactantes ameritan un alto índice de sospecha y de intervención inmediata. Este reporte representa un punto de interés clínico, ya que la anafilaxia puede ser la primera y última manifestación de una alergia alimentaria. Una educación adecuada a los padres acerca de la evitación estricta de leche y el entrenamiento en el uso de la adrenalina intramuscular puede traducirse en un mejor pronóstico para el paciente, al igual que un seguimiento por alergología con IgE específicas seriadas, que permitan definir el momento indicado para la introducción de productos horneados, lo cual parece estar en relación con el desarrollo de tolerancia.











 nueva página del texto (beta)
nueva página del texto (beta)