Antecedentes
La espirometría es una prueba que sirve para valorar la mecánica pulmonar. Los esfuerzos para conocer y estudiar la capacidad pulmonar iniciaron durante el siglo II a. C. con Galeno. En 1844, John Hutchinson construyó el primer espirómetro y describió los términos de capacidad vital, volumen corriente, volumen de reserva inspiratorio, volumen reserva espiratorio y volumen residual.
En 1925, Fleisch diseñó el primer neumotacógrafo, que permite obtener mediciones precisas de flujo. En 1947, Tiffeneau describió el volumen espiratorio forzado en el primer segundo (VEF1), nueve años más tarde la Sociedad Británica de Tórax publicó la importancia de la relación entre VEF1 y la capacidad vital forzada (CVF) y explica el flujo espiratorio forzado 25-75 % (FEF25-75 %).
En 1979, la Sociedad Americana de Tórax (ATS) emite los lineamientos para estandarizar la técnica espirométrica, un año después Taussing et al. hicieron lo propio para el grupo pediátrico.1,2
Espirómetros
La ATS y la Sociedad Europea Respiratoria (ERS) establecen los estándares mínimos para el buen funcionamiento de los espirómetros resumidos en el cuadro 1. Existen dos tipos de espirómetros, de acuerdo con su funcionamiento: de volumen y flujo.3
Cuadro 1 Estándares para el equipo espirométrico
| Capacidad para medir un volumen ≥8L. |
| Volumen acumulado de 10-15 segundos.4 |
| La resistencia al flujo aéreo debe ser ≤ a 1.5cm H2O/litro/segundo a flujo de 12-14L/segundo*.3 |
| La exactitud de lectura deberá ser de 3% o ≥50mL con flujos entre 0-14L/segundo.5 |
| Corrección de presión saturada con vapor de agua |
Espirómetros de volumen
También llamados de circuito cerrado, registran la cantidad de aire que se desplaza a través de la vía aérea en una inhalación o exhalación en un tiempo determinado, obteniendo el volumen directamente y el flujo por diferenciación, lo que permite el registro de la curva de volumen/tiempo al instante. Se puede añadir un circuito electrónico o digital para obtener también la curva de flujo/volumen.4 Su limpieza debe ser cuidadosa y adecuada, dado que existe el riesgo de colonización por microorganismos. Su calibración tiene mayor exactitud y es sencilla. Debido a su peso y tamaño, su uso en atención primaria es limitado. De acuerdo con su mecanismo se dividen en:
Húmedos: cuentan con un compartimento en forma de campana sumergido en agua que se desplaza de acuerdo con las variaciones de volumen de la exhalación del paciente; se conectan a un inscriptor que registra la curva en tiempo real.5
Secos: están integrados por una cámara en forma de fuelle que se distiende con la exhalación forzada, en uno de sus extremos cuentan con un inscriptor que censa la curva conforme se lleva a cabo el movimiento.
Espirómetros de flujo
Son los más utilizados actualmente, llamados también de circuito abierto. Pueden ser bidireccionales, es decir, registrar flujo espiratorio e inspiratorio. Miden directamente la velocidad del flujo ventilatorio y por integración el volumen a través de un sensor mediante digitalización. Algunos disponen de una pantalla donde se observa el trazo de las curvas en tiempo real, otros se pueden conectar a un ordenador para poder visualizarlas y los esfuerzos pueden grabarse y utilizarse posteriormente. Son livianos y fáciles de transportar, el riesgo de contaminación disminuye al tener boquillas, filtros y, en algunos casos, sensores de flujo desechables.5,6,7 Existen diferentes sistemas, los más utilizados son los flujómetros de turbina y los neumotacógrafos:
Flujómetros de turbina: se componen por un cabezal con una hélice que gira con el flujo exhalado, son frágiles y de menor calidad.5
Neumotacógrafos: miden la diferencia de presiones antes y después de atravesar una resistencia neumática existente en la boquilla, llamada neumotacómetro, que puede presentar dos variantes: tipo Fleisch, que cuenta con una estructura cilíndrica formada por varios tubos capilares; y tipo Lilly, compuesto por una membrana plástica o metálica.5
Variables de corrección
El aire circulante en los pulmones generalmente se encuentra a una temperatura de 37 °C, con una saturación a 100 % de vapor de agua en el medio ambiente. Al salir de los pulmones hacia el espirómetro, el aire se enfría y disminuye su volumen hasta en 6 a 10 %, por lo que los valores deben corregirse de acuerdo con las variables de temperatura corporal y presión saturada con vapor de agua para obtener el valor real del paciente. Por lo general, los espirómetros realizan esta conversión automáticamente y de no ser así se debe calcular manualmente.7
El equipo espirométrico requiere cuidados específicos para un óptimo desempeño, como el uso de filtro antimicrobianos, actualizaciones periódicas de recursos materiales y de programas operativos y la calibración que comparan los flujos reales contra lo que registra el sensor.3
Parámetros espirométricos
Capacidad vital forzada: cantidad máxima de aire exhalado forzadamente partiendo de una inhalación total; recibe también el nombre de volumen espiratorio forzado. Se compone por la suma del volumen corriente, volumen de reserva inspiratorio y volumen de reserva espiratorio. El valor normal es ≥ 80 %.8,9,10
Pico espiratorio flujo (PEF): es el flujo instantáneo máximo de la maniobra CVF; se expresa en litros.11
Volumen espiratorio forzado en el primer segundo (VEF 1 ): cantidad del aire exhalado abruptamente en el primer segundo después de una inhalación máxima. El valor normal es ≥ 80 %.
Índice VEF 1 /CVF: es la fracción de aire que exhala un individuo en un segundo respecto a su capacidad vital forzada. Este indicador es determinante para detectar obstrucción, mas no para dar seguimiento a la progresión de la enfermedad, ya que VEF1 tiende a disminuir proporcionalmente con el deterioro del CVF. El valor normal es ≥ 70 % o de acuerdo con el límite inferior de normalidad.4,12-16
Volumen espiratorio forzado en seis segundos (VEF 6 ): este parámetro ha sido utilizado como sustituto de CVF, ya que implica menos esfuerzo por parte el paciente, es más repetible que CVF en pacientes con obstrucción y tiene menor posibilidad de que exista fatiga u otras complicaciones como síncope, sin embargo, existe poca información acerca de los predichos de este volumen.8,9,13
Índice VEF 6 /CVF: puede utilizarse en sustitución del índice VEF1/CVF.9,13
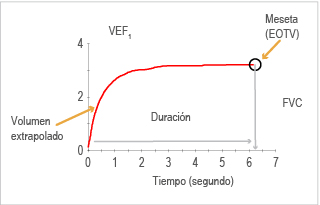
Volumen extrapolado: cantidad de aire liberado accidentalmente antes de iniciar la exhalación abruptamente; se relaciona con espirómetros de circuito abierto o inseguridad del paciente al realizar la maniobra.2,6
Indicaciones y contraindicaciones
Entre las indicaciones para la realización de la espirometría se encuentran sospecha de enfermedad pulmonar con síntomas como tos, disnea, sibilancias, estertores, estridor, deformidad torácica; estimación de la gravedad, pronóstico y seguimiento de las enfermedades respiratorias; evaluación del riesgo para procedimientos quirúrgicos, tamizaje de sujetos con probabilidad de presentar enfermedad pulmonar por exposición a factores laborales, ocupaciones, medicamentos o toxicomanías. Las contraindicaciones pueden ser absolutas o relativas, como se menciona en el cuadro 2.
Cuadro 2 Contraindicaciones para espirometría
| Absolutas2,8,15,16 | |
| Inestabilidad hemodinámica. | Aneurisma en la aorta torácica de gran tamaño (>6 cm). |
| Tromboembolismo pulmonar masivo. | Hipertensión intracraneal. |
| Hemoptisis. | Desprendimiento agudo de retina. |
| Infecciones respiratorias activas. | Síndrome coronario agudo. |
| Infarto de miocardio reciente: menos de siete días. | Preeclampsia. |
| Angina inestable. | Hipertensión severa: sistólica >200mmHg, diastólica >120mmHg, tensión arterial media >130mmHg. |
| Relativas2,8,15,16 | |
| Dolor torácico o abdominal independiente de la causa. | Cirugía de cerebro: 3-6 semanas. |
| Niños < 5 años. | Cirugía de oídos. |
| Demencia o alteraciones de la conciencia. | Cirugía ocular: 1 semana-6 meses. |
| Incontinencia de esfuerzo. | Diarrea o vómitos agudos, estado nauseoso. |
| Traqueotomía. | Problemas bucodentales o faciales que impidan o dificulten la colocación y sujeción de la boquilla. |
| Infecciones óticas. | Derrame pleural: 24 horas posteriores a la toracocentesis. |
| Cirugías de tejidos blandos: 3-12 meses. | Neumotórax reciente: dos semanas después de la reexpansión. |
| Cirugía abdominal o torácica. | Infarto al miocardio: un mes y bajo tratamiento y monitorización. |
| Contraindicaciones para uso de beta2-agonista16 | |
| Tirotoxicosis, taquidisrritmias, falla cardiaca, hipertensión. | |
*La resistencia total deberá medirse con fi ltros, boquillas o cualquier otro instrumento que se encuentre entre el espirómetro y el individuo.
Curvas
Son representaciones gráficas del tiempo, los flujos y los volúmenes exhalados:17,18

Figura 1 Curva flujo-volumen. Se observan criterios de aceptabilidad de inicio y término; maniobra libre de artefactos. PEF = pico espiratorio flujo.
Criterios de aceptabilidad
Al realizar una prueba espirométrica, el individuo deberá realizar como máximo ocho esfuerzos con un intervalo de uno a dos minutos cada uno para evitar complicaciones; de estos por lo menos tres deben cumplir con los criterios para considerarse aceptables:17,18,19
Criterios de inicio (figura 1).
Curva flujo-volumen: inicio abrupto y vertical seguido del pico espiratorio flujo (PEF).
Curva volumen-tiempo: inicio vertical, volumen extrapolado > 150 mL o 5 % de la CVF o VEF6; en niños de seis a 12 años, el volumen extrapolado puede ser > 100 mL si CVF es > 1000 mL.20
Libre de artefactos: tos, cierre de la glotis, fugas de aire.
Criterios de terminación (figura 2).
Curva flujo-volumen: duración de seis segundos en pacientes > 10 años y de tres segundos en pacientes menores de esa edad.
Curva volumen-tiempo: en la meseta del volumen, al final de la espiración debe existir una variación > 25 mL por al menos un segundo.6
Criterios de repetibilidad
Una vez que contamos por lo menos con tres maniobras aceptables, corresponde verificar que sean repetibles. Debe existir una diferencia > 150 mL (0.15 L) en adultos y a 100 mL (0.10 L) en los niños entre los valores más altos de VEF1 y CVF, independientemente de que pertenezcan a esfuerzos diferentes. A partir de estos valores se gradúa la calidad de la espirometría (cuadro 3).17,18,19,20
Interpretación
Los parámetros fundamentales para la interpretación de la espirometría son VEF1, CVF y el índice FVC/VEF1, que se comparan con los valores de referencia o predichos, los cuales se obtienen a partir de individuos sanos no fumadores y se ajustan por sexo, edad, talla, peso y origen étnico. Existen diferentes ecuaciones según las variables anteriores, las que más se adecuan a la población mexicana son las realizadas por Pérez-Padilla et al. con población latinoamericana > 40 años, NHANES III con el perfil mexicanoamericano a partir de los ocho años y las PLATINO, que abarcan población latinoamericana de 40 a 80 años.21,22,23
El patrón obstructivo se caracteriza por un valor del índice VEF1/CVF o VEF1/VEF6 menor al valor fijo de 70 % respecto al predicho o menor al límite inferior de referencia que establece ERS/ATS en el contexto de la disminución de la función pulmonar que inicia entre la tercera y cuarta década de la vida. El VEF1 gradúa la severidad de la obstrucción. Se valora la CVF de no existir obstrucción; si se encuentra por debajo de 80 % respecto al valor predicho es sugerente de restricción, en caso contrario se considera una espirometría normal (figura 3).24,25
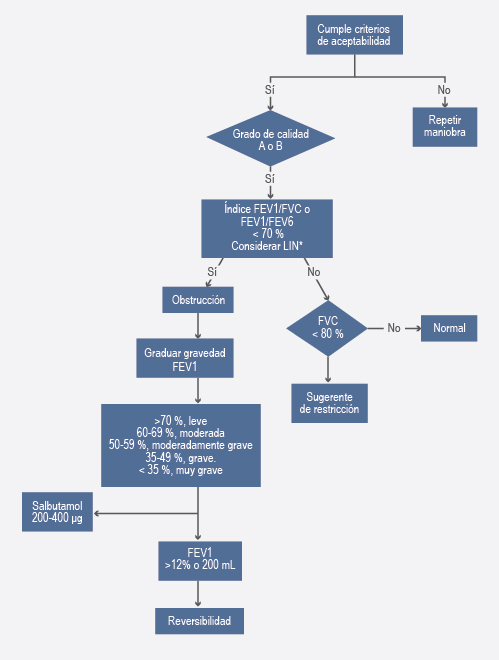
Figura 3 Flujograma que explica el procedimiento para la interpretación de la espirometría, que abarca criterios de aceptabilidad, grados de calidad, graduación de la gravedad y definición de patrones, así como la aplicación de beta2-agonista y la respuesta al broncodilatador o reversibilidad.
El FEF25-75 se considera un parámetro sensible para la detección de obstrucción en la vía aérea pequeña y mediana en el contexto anterior; un valor bajo se ha asociado con severidad y persistencia de los síntomas de asma.26,27
Para el seguimiento del paciente lo más adecuado es comparar los resultados con las mediciones previas del mismo sujeto; esta lectura longitudinal es más sensible y se considera representativa cuando el VEF1 presenta una disminución de 15 % entre diferentes maniobras (figura 4).4,28,29
Reversibilidad
La prueba con aplicación de broncodilatador se realiza con un beta2-agonista de corta acción, en este caso salbutamol, con una dosis de 400 μg en adultos y 200 μg en niños, con intervalo de 30 segundos entre disparos; se administran a través de una cámara espaciadora adecuada para el paciente y se deja que actúe durante 20 minutos en reposo antes de reiniciar la prueba. En los individuos que presenten efectos secundarios con la administración de este fármaco se propone como alternativa el anticolinérgico bromuro de ipatropio en dosis de 160 μg.8,30,31,32
En maniobras con obstrucción se considera respuesta al broncodilatador un incremento de 12 % o 200 mL respecto a VEF1, lo que se llama reversibilidad. Se debe tener en cuenta que la prueba puede alcanzar valores normales o continuar con algún grado de obstrucción pese a esta intervención, lo que debe registrarse en el reporte (figura 5).











 text new page (beta)
text new page (beta)