Introducción
La presencia de reactividad cruzada entre alérgenos constituye un reto diagnóstico y terapéutico para el médico. Ocurre cuando un alérgeno condiciona una respuesta a otro con el que está estructuralmente relacionado, en un paciente previamente sensibilizado.
La Organización Mundial de Alergia (WAO) señala que una proteína puede tener reactividad cruzada con un alérgeno si comparten al menos 35 % de similitud en un fragmento de 80 aminoácidos o un péptido idéntico de 6 a 8 aminoácidos. Esto ocurre de forma independiente a su relación filogenética.1
El síndrome látex-fruta (SLF), descrito en 1991, es un ejemplo de reactividad cruzada. Los pacientes con SLF presentan de forma simultánea alergia al látex del hule (Hevea brasiliensis) y otros alimentos de origen vegetal.2,3
La prevalencia de alergia al látex en la población general se estima en 4.3 %. Las poblaciones con mayor riesgo son los trabajadores de la salud y los pacientes con antecedentes de múltiples cirugías, particularmente aquellos con defectos del tubo neural, malformaciones urinarias y cardiopatías congénitas. El SLF se presenta en 80 % de los pacientes con alergia al látex.4
El SLF se asocia con mayor frecuencia a la ingesta de aguacate, plátano, castaña y kiwi; se ha reportado reactividad cruzada también con la ingesta de papaya, piña, tomate, jícama y pepino, entre otros.5,6
La papaya es una planta originaria de América; México se encuentra entre los primeros cuatro productores de papaya (Carica papaya) en el mundo, con una producción anual que alcanza un millón de toneladas. La planta consta de distintas partes con composición química variable (Figura 1), incluyendo sustancias con actividad alergénica que predominan en el látex, sustancia acuosa coloidal blanquecina que se observa al corte del fruto, durante su cosecha y consumo.5,7

Figura 1 La papaya (Carica papaya) es una planta originaria de América que pertenece a la familia Caricaceae. En cada parte varía la composición química y las sustancias alergénicas, que predominan en la fruta, látex y polen.
Las proteínas de la papaya con actividad alergénica son papaína (alérgeno mayor, Car p 1), quimopapaína, caricaína (proteinasa 3 de papaya) y una glicilendopeptidasa (proteinasa 4 de papaya); todas son endopeptidasas de cisteína.8
Se han encontrado quitinasas clase I, localizadas en el fruto y polen, que tienen actividad alergénica por reactividad cruzada con quitinasas clase I de otras plantas, como el látex del hule. También se describen quitinasas clase II presentes en el látex de la papaya, pero no se ha demostrado su actividad alergénica.9,10,11
Es posible que la explicación para entender la reactividad cruzada látex-papaya sea la presencia de los 15 alérgenos del látex del hule que han sido identificados y que se clasifican en panalérgenos y alérgenos constitutivos.5,12
Los panalérgenos del látex del hule de mayor relevancia clínica son Hev b 1 y Hev b 3 en pacientes con espina bífida; Hev b 5, Hev b 6 y Hev b 15 en los trabajadores de la salud; y Hev b 2, 4, 7, 8, 11, 12 y 13, asociados con reactividad cruzada y SLF.5,12,13
El alérgeno Hev b 6.02 es una proteína relacionada con quitinasas y comparte 50 % de homología con quitinasas de plátano, aguacate y castaña, entre otras. El Hev b 11 es una quitinasa clase I, con una posible participación en este síndrome. Ambas quitinasas se proponen como responsables en la reactividad cruzada de látex-papaya.5
La anafilaxia sucede de forma más frecuente en pacientes con SLF comparados con pacientes alérgicos solo al látex del hule, posiblemente por epítopos de alta similitud estructural entre la heveína y las quitinasas clase I de las frutas.14,15
La alergia a papaya fue descrita en 1975 como una alergia ocupacional debido a la actividad proteolítica de la papaína, que se utiliza en la industria alimenticia, cervecera, farmacéutica y cosmética.16-18
También se ha demostrado actividad alergénica de la quimopapaína, utilizada anteriormente en la quimionucleolisis del cartílago intervertebral en pacientes con hernia de disco, quienes eventualmente desarrollaron sensibilización a la enzima, lo que contribuyó a que se descontinuara el procedimiento desde 2002.19
Considerando lo anterior, encontramos mayor frecuencia de anafilaxia en pacientes con SLF, relacionada con los alérgenos Hev b 2, Hev b 6.02, Hev b 7, Hev b 8, Hev b 11 y Hev b 12 y quitinasas clase I, tanto del látex como de diversas plantas.5-7
La similitud estructural entre estos epítopos de heveína y quitinasas clase I en la papaya puede explicar el cuadro clínico que presentan los pacientes con SLF asociado con papaya (síndrome látex-papaya).
No contamos con una casuística nacional sobre la prevalencia de reacciones alérgicas secundarias a papaya y existe escasa información sobre su importancia como alérgeno asociado relacionado con SLF. El objetivo de este artículo fue describir las características clínicas de una cohorte de pacientes con síndrome látex-papaya.
Métodos
Estudio observacional, descriptivo y transversal en la Clínica de Alergia a Medicamentos y Alimentos del Servicio de Alergia e Inmunología Clínica, Hospital de Especialidades, Centro Médico Nacional Siglo XXI, en el que se evaluaron a todos los pacientes que acudieron entre marzo de 2016 y febrero de 2017 para protocolo de estudio de alergia al látex.
En la muestra se incluyeron 11 pacientes con diagnóstico de alergia al látex y antecedente de reacción alérgica secundaria al contacto con papaya. Este último se estableció con lo referido por el paciente durante el interrogatorio y la nota de referencia del servicio de urgencias de sus respectivos hospitales generales de zona. En los casos compatibles con anafilaxia por papaya se integró el diagnóstico según la definición de la WAO y se clasificó la gravedad con base en la puntuación de Sampson.20
El diagnóstico de alergia al látex incluyó la historia clínica con el antecedente de reacción adversa a este y se corroboró con pruebas por punción cutánea, realizadas con extracto estandarizado de látex del laboratorio ALK® 500 μm/mL (Figura 2).20,21
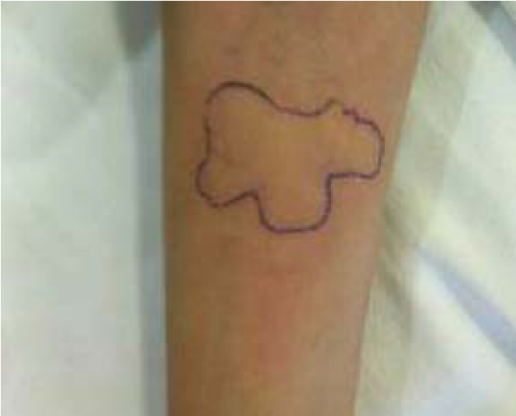
Figura 2 Prueba positiva a punción cutánea con látex. Se observa una erupción de 36 ˣ 25 mm en antebrazo izquierdo de una paciente de 19 años de edad, a quien se la aplicó prueba cutánea con extracto de látex estandarizado. La prueba se consideró positiva en todos los pacientes con lesiones > 3 mm al control negativo.
Los resultados de las pruebas cutáneas con látex fueron interpretados de acuerdo con las guías internacionales. No se realizó prueba de punción cutánea con exposición directa a papaya fresca, dado el antecedente de anafilaxia, de acuerdo con las recomendaciones de las guías internacionales.5,22
Los pacientes que presentaron anafilaxia durante las pruebas cutáneas a extracto de látex fueron diagnosticados, clasificados y tratados de acuerdo con las guías de la WAO y Guía de Actuación en Anafilaxia 2016 (GALAXIA 2016).20,23
Todos los resultados fueron analizados con estadística descriptiva usando el programa SPSS versión 22.
Resultados
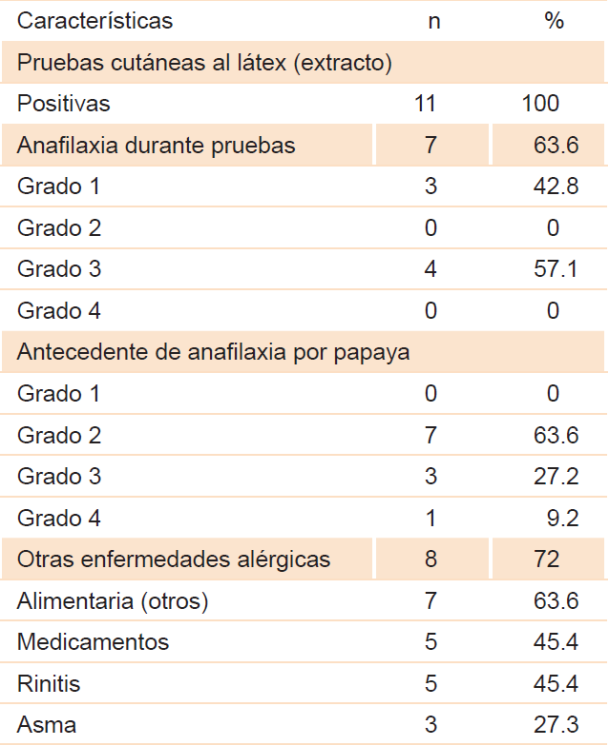
Se evaluaron 11 pacientes con síndrome látex-papaya; 72.7 % de los pacientes fue del sexo femenino, con un rango de edad entre los siete y 46 años; 100 % tenía antecedentes clínicos de hipersensibilidad a papaya, caracterizada por alergia oral, urticaria, angioedema y disnea, que en conjunto establecen el diagnóstico de anafilaxia; un paciente presentó choque anafiláctico. Por los antecedentes de anafilaxia con pruebas cutáneas a extracto de látex no se realizó punción cutánea con exposición directa a papaya fresca, debido al riesgo de un nuevo evento de anafilaxia. En todos los pacientes se corroboró alergia al látex mediante pruebas cutáneas por punción; 63.3 % de los pacientes presentó anafilaxia durante las pruebas (Cuadro 1). No se reportaron reacciones bifásicas.
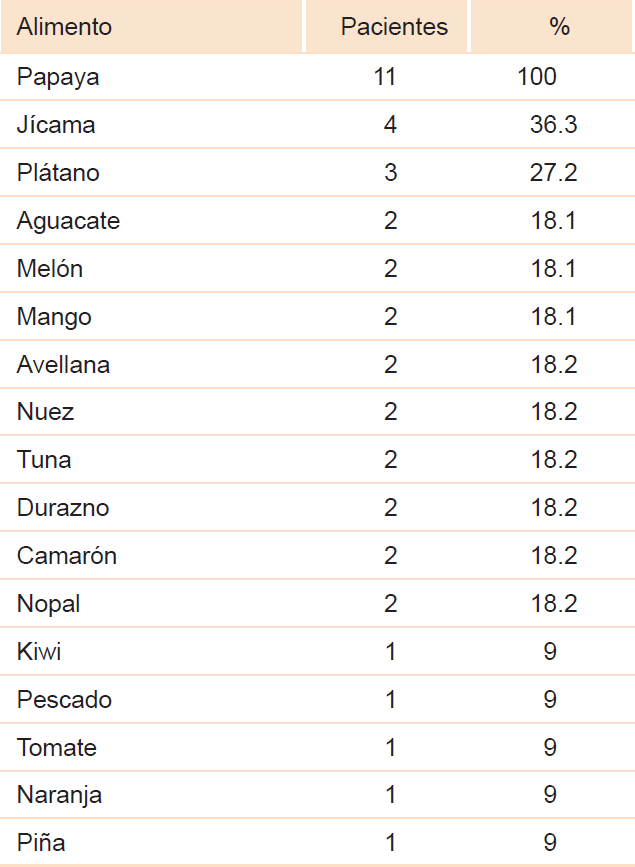
Los factores de riesgo identificados en estos pacientes fueron antecedentes quirúrgicos, atopia y la ocupación (Cuadro 2); 72 % de los pacientes contaba con al menos otra enfermedad alérgica, entre las que se encontraron alergia a otros alimentos, alergia a medicamentos, rinitis alérgica y asma (Cuadro 1 y 2). Los alimentos asociados con otras alergias alimentarias se resumen en el Cuadro 3.
Cuadro 2 Pacientes con síndrome látex-papaya
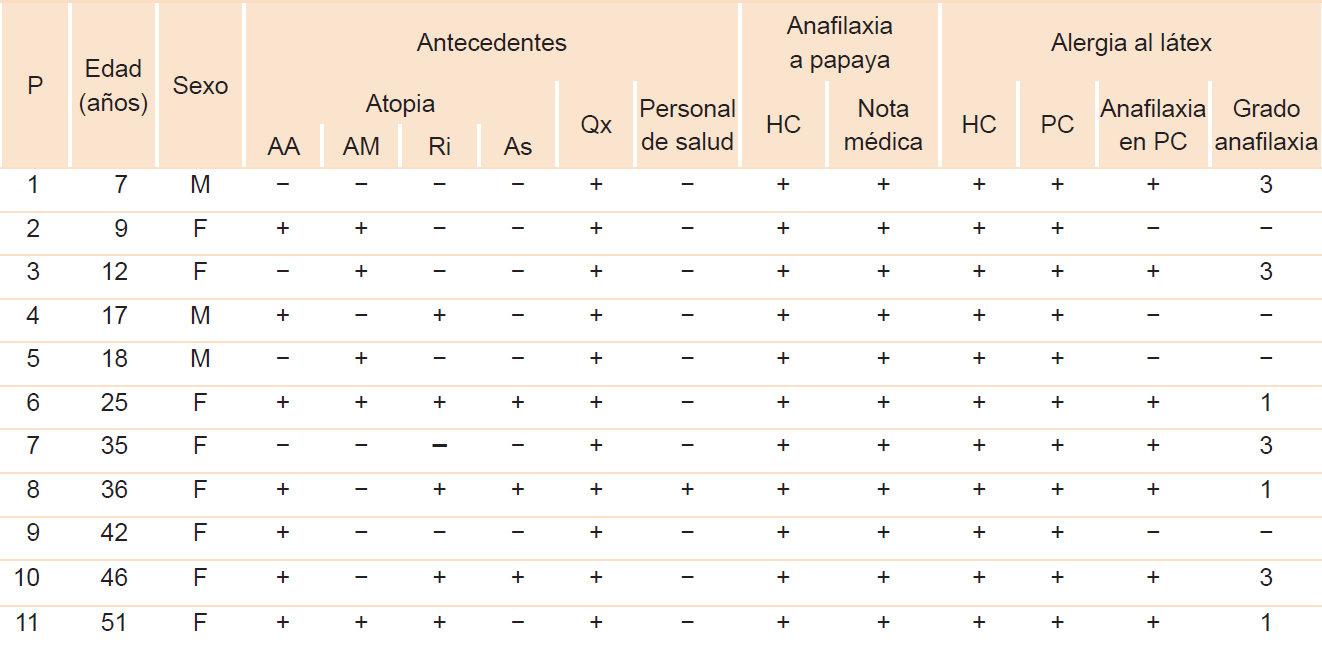
P = paciente, M = masculino, F = femenino, AA = alergia a otros alimentos, AM = alergia a medicamentos, Ri = rinitis alérgica, As = asma,
Qx = antecedentes quirúrgicos, HC = historia clínica, PC = pruebas cutáneas (punción con extracto estandarizado a látex ALK®)
Discusión
El SLF es una reactividad cruzada relevante que se presenta hasta en 80 % de los pacientes con alergia al látex. Es relevante la asociación de este síndrome con la papaya, particularmente en nuestro país, uno de los principales productores y consumidores del mundo.
En el grupo de 11 pacientes con SLF asociado con papaya, llama la atención la mayor frecuencia del sexo femenino (72.7 %) y anafilaxia en 63 % de los pacientes durante la realización de pruebas cutáneas con látex. Ningún paciente presentó reacción bifásica ni ameritó hospitalización; todos recibieron educación para la prevención de anafilaxia y un kit para la autoadministración de adrenalina (Figura 3).

Figura 3 El equipo personal para manejo de anafilaxia con autoadministración de epinefrina consiste en un estuche metálico que contiene: A) Un ámpula de epinefrina de 1 mg/mL. B) Aguja de 20 G/3Z8 mm. C) Jeringa graduada de 1 mL. D) Torunda alcoholada. Este equipo es integrado en el propio servicio, ya que en México no se cuenta con autoinyectores de adrenalina.
En nuestro estudio se observó alta frecuencia de anafilaxia en pacientes con alergia a papaya: un paciente presentó anafilaxia grado 4, como dato de alta morbilidad en esta asociación.24
De acuerdo con la literatura, los alérgenos que probablemente se encuentran relacionados son Hev b 1, Hev b 8 y papaína, por lo que una opción diagnóstica es la determinación de IgE sérica específica para estas proteínas o el diagnóstico por componentes moleculares.
Entre los antecedentes alérgicos de los pacientes, 63 % tenía diagnóstico de alergia alimentaria. Después de la papaya, los alimentos responsables más frecuentes fueron jícama y plátano. En contraste con la literatura, la jícama no se ha reportado como un alimento frecuente en el síndrome látex-fruta.
Todos los pacientes tenían al menos un antecedente de cirugía previa; la de vías urinarias fue la más frecuente (25 %). Lo anterior corresponde a los informes en la literatura, donde las múltiples cirugías son un factor de riesgo para la sensibilización a látex, especialmente en los individuos con malformaciones congénitas.
Conclusiones
La frecuencia de alergia a papaya y de SLF asociado se desconoce en México. Los procedimientos quirúrgicos constituyeron el factor de riesgo más frecuente en nuestra población, especialmente de tipo urinario. Los datos clínicos son la herramienta diagnóstica principal para determinar SLF, por lo su conocimiento entre la comunidad médica puede prevenir resultados fatales. Una vez hecho el diagnóstico se requiere vigilancia estrecha, educación para la prevención y manejo de anafilaxia con autoadministración de adrenalina. Se concluye que la hipersensibilidad a papaya incrementa el riesgo de anafilaxia en pacientes con SLF.











 nueva página del texto (beta)
nueva página del texto (beta)