Introducción
Los coronavirus generalmente causan síntomas de resfriado común, pero dos betacoronavirus, el SARS-CoV y el síndrome respiratorio de Oriente Medio coronavirus (MERS-CoV), pueden causar neumonía, insuficiencia respiratoria y muerte. A fines de 2019, se informó la infección con un nuevo betacoronavirus, posteriormente llamado SARS-CoV-2, en personas que habían estado expuestas a un mercado en Wuhan, China. Desde entonces, ha habido una rápida propagación del virus, lo que ha provocado una pandemia mundial de COVID-19.1
Gestión del ventilador
Las guías actuales recomiendan que los médicos sigan el paradigma de tratamiento desarrollado durante las últimas dos décadas para el síndrome de insuficiencia respiratoria aguda (SIRA). Esta estrategia tiene como objetivo prevenir la lesión pulmonar inducida por el ventilador, evitando la sobredistensión alveolar, la hiperoxia y el colapso alveolar.2
Para prevenir la sobredistensión alveolar, los médicos deben limitar tanto el volumen corriente administrado por el ventilador como la presión máxima en los alvéolos al final de la inspiración. Para hacer esto, los médicos deben configurar el ventilador para administrar un volumen corriente de 6 mL por kilogramo de peso corporal previsto; este enfoque se denomina «ventilación protectora de los pulmones». Se permite un volumen corriente de hasta 8 mL por kilogramo de peso corporal previsto si el paciente se siente angustiado e intenta tomar volúmenes corrientes más grandes. Los médicos deben iniciar una pausa al final de la inspiración de medio segundo, lo que permite que la presión en el circuito de la vía aérea se equilibre entre el paciente y el ventilador. La presión en el circuito de las vías respiratorias al final de la pausa -«la presión de meseta»- se aproxima a la presión alveolar (relativa a la presión atmosférica). Una presión de meseta más alta sin el desarrollo de una lesión pulmonar inducida por el ventilador puede ser posible en pacientes con obesidad central o paredes torácicas no compatibles.3,4
Establecer suficiente presión positiva al final de la espiración (PEEP) en el ventilador puede prevenir el colapso alveolar y facilitar el reclutamiento de regiones pulmonares inestables. Como resultado, la PEEP puede mejorar el cumplimiento del sistema respiratorio y permitir una reducción de la FiO2.5,6
Los sedantes y analgésicos deben dirigirse a prevenir el dolor, la angustia y la disnea. También se pueden utilizar para mitigar el impulso respiratorio del paciente, lo que mejora la sincronía del paciente con la ventilación mecánica.7
Hipoxemia refractaria
Los médicos deben considerar la posición de decúbito prono y bloqueo neuromuscular durante la ventilación mecánica en pacientes con hipoxemia refractaria (PaO2/FiO2 de 150 o menor).8
Poder mecánico e intensidad ventilatoria
La ventilación mecánica por sí misma puede dañar los pulmones, provocando lo que se conoce como lesión pulmonar inducida por el ventilador (VILI); el médico establece directamente algunos factores en el ventilador, como el volumen corriente (VT), la presión de conducción (ΔP), el flujo de aire (V’), la frecuencia respiratoria (FR) y la presión positiva al final de la espiración (PEEP). Otros dependen en el sistema respiratorio del paciente o en la interacción paciente-ventilador, como pico y meseta presiones, así como ΔP.9
La contribución de la energía y poder aplicados al parénquima pulmonar durante la ventilación resulta en VILI, y se le conoce como ergotrauma. El trabajo de la respiración y energía son expresados en la misma unidad (J). La energía se ha calculado como volumen tidal (mL) × driving pressure (cmH2O), el cual es expresado en unidad como mL/cmH2O. (Para convertir de mL/cmH2O a joules, todas las variables deben ser transformadas a unidades SI). El poder es la velocidad de gasto energético (energía × frecuencia respiratoria).10
Cómo se calcula el poder mecánico
La cantidad de energía transferida del ventilador al paciente se mide en julios (J), mientras que la potencia se define como la cantidad de energía transferida por unidad de tiempo (J/min). Hay al menos tres formas diferentes de calcular la potencia mecánica (energía por respiración multiplicada por la frecuencia respiratoria) con diferentes grados de complejidad. El primer método se basa en un análisis de las curvas PV cuasiestáticas del sistema respiratorio. La estimación de la potencia mecánica con este método depende en gran medida de la técnica utilizada para realizar la curva PV.11
Existen diferentes ecuaciones disponibles para calcular el poder mecánico. Se incluyen propiedades de resistencia; en la primera sólo la resistencia del tubo endotraqueal es agregada a la resistencia aérea del paciente; mientras que en la segunda condición, el total de la resistencia engloba el total del circuito del ventilador, incluyendo el tubo endotraqueal. Para calcular correctamente el poder mecánico, la resistencia de ambos (tubo endotraqueal y ventilador) se debe sustraer o ser contabilizada de otra manera.
La ecuación compleja inicialmente descrita por Gattinoni es:
Poder mecánico (J/min) = 0.098 × frecuencia respiratoria
Donde 0.098 es el factor de conversión a unidades, Ers es la elastancia del sistema respiratorio, I:E es el radio entre tiempo inspiratorio y espiratorio, y Raw es la resistencia de la vía aérea.12
Un beneficio importante de usar esta compleja fórmula es que habilita la cuantificación de la contribución relativa de cada componente (volumen tidal, frecuencia respiratoria, driving pressure, elastancia, PEEP, I:E, y flujo aéreo). Donde el punto de corte establecido es considerado como normal menor a 13.
La fórmula más simple, que incluye propiedades tanto elásticas como resistivas, y está diseñada para su uso en pacientes críticamente enfermos, se compone de volumen corriente, Ppico, frecuencia respiratoria y ΔP.13
Poder mecánico (J/min) = 0.098 × volumen tidal × frecuencia respiratoria × (P-1⁄2×ΔP)
También se ha propuesto el concepto de intensidad, que es la distribución de la potencia mecánica por unidad de superficie pulmonar o distensibilidad estática del sistema respiratorio (C, RS = volumen corriente/ΔP, RS).14,15
Para la fórmula antes mencionada, la intensidad (J/min) se da como = 0.098 × volumen corriente × frecuencia respiratoria × (Ppico - 1⁄2 × ΔP, RS)/volumen corriente/ΔP, RS.16,17
Material y métodos
Estudio de cohorte, observacional, retrospectivo, realizado en el área de contingencia COVID-19 del Hospital de Especialidades Unidad Médica de Alta Especialidad (UMAE) No. 25, Centro Médico Nacional (CMN) Noreste Instituto Mexicano del Seguro Social (IMSS), Monterrey, Nuevo León.
El objetivo fue evaluar el poder mecánico y su asociación con mortalidad en pacientes con SIRA por COVID-19.
Dentro de los objetivos específicos se comparó la mortalidad al alta de cuidados intensivos, alta hospitalaria y a los 28 días de egreso entre dos grupos de estudio, así como la mortalidad asociada a escalas específicas como la de APACHE II y su asociación con poder mecánico e intensidad ventilatoria y, finalmente, establecer un valor de poder mecánico e intensidad ventilatoria como rango de seguridad en la ventilación mecánica en pacientes con SIRA secundario a COVID-19.
Criterios de inclusión: pacientes de ambos géneros, individuos entre 15 y 100 años, sujetos que cursaron con diagnóstico de COVID-19, necesidad de ventilación mecánica en caso de insuficiencia respiratoria aguda con una relación P/F de ≤ 300 mmHg; e infiltración bilateral determinada por radiografía de tórax, no contar con esquema de vacunación. Se excluyeron a quienes cursaron con derrame pleural > 50%, neumotórax o hemotórax al momento del ingreso, enfermos que estén fuera del grupo de edad y pacientes que no requieren de ventilación mecánica. Se eliminaron a los sujetos que no cumplan criterios de COVID-19, que hayan requerido ventilación mecánica, pero sin cumplir criterios de SDRA por índice de PaO2/FiO2 y sujetos con esquema de vacunación completo o incompleto.
El cálculo del tamaño de muestra se realizó en el programa de MedCalc con una fórmula para estudios de curvas ROC, propuesta por Hanley, considerando un intervalo de confianza de 95%, con un poder de 80%, un margen de error de 5%. Con una AUC esperada de 0.775 del driving pressure y el poder mecánico ventilatorio para la predicción de mortalidad, obteniendo una n = 60 participantes de fallecidos y 60 supervivientes.
Con una técnica de muestreo no probabilístico, el análisis estadístico se realizó en el programa SPSS v.25 para MAC, y consistió en una parte descriptiva y otra inferencial. Para el análisis descriptivo de los resultados, se utilizaron frecuencias absolutas y porcentajes para variables cualitativas. Para las variables cuantitativas se utilizaron medias con desviaciones estándar o medianas con rango intercuartilar (según la distribución de los datos).
Para determinar si el driving pressure y el poder mecánico ventilatorio se asocian significativamente con la mortalidad, se compararon sus valores entre pacientes fallecidos y supervivientes. También se estimó el área bajo la curva (AUC) de cada parámetro para mortalidad, mediante curvas ROC.
Resultados
Se incluyó un total de 56 pacientes divididos en grupos etarios, de los cuales tres fueron menores de 40 años (Tabla 1), el grupo etario de 40 a 60 años fue en donde se incluyeron 31 pacientes, y en el de más de 60 años se incluyeron 22, todos ellos no vacunados. En su mayoría se trató de pacientes masculinos, sin embargo, se intentó mantener un equilibrio de la muestra con el género femenino cubriendo 47% de la muestra. El peso promedio de los pacientes fue de 81 kg (± 15.3), y se tomó en cuenta el índice de masa corporal, en donde la mayoría se trató de pacientes con obesidad (48%).
Tabla 1: Características demográficas y antropométricas de los pacientes (N = 56).
| Característica | Valores |
|---|---|
| Edad [años] | 57.9 ± 11.7 |
| < 40 | 3 (5.4) |
| 40-60 | 31 (55.4) |
| > 60 | 22 (39.3) |
| Sexo | |
| Femenino | 26 (46.4) |
| Masculino | 30 (53.6) |
| Peso [kg] | 81.4 ± 15.3 |
| Talla [cm] | 152.1 ± 48.3 |
| IMC [kg/m2] | 29.7 ± 6.1 |
| Peso bajo | 0 (0.0) |
| Normopeso | 12 (21.4) |
| Sobrepeso | 17 (30.4) |
| Obesidad | 27 (48.2) |
Al ingreso se tomaron en cuenta las manifestaciones clínicas y anormalidades bioquímicas al ingreso de los pacientes, dentro de las cuales se presentó la disnea en 46 pacientes, taquipnea en 42 pacientes de ellos, una saturación de oxígeno medida por oximetría de pulso menor a 90% al aire ambiente en 41 pacientes. Se tomó en cuenta la escala CURB 65 mayor a dos puntos como positivo para nuestro estudio en donde 26 pacientes presentaron el puntaje mencionado. Se requirió ventilación mecánica invasiva al ingreso en 55 pacientes (98.2%), y en 53 la radiografía de tórax mostró infiltrados pulmonares mayores a 50% en 53 pacientes.
Al ingreso y a las 48 horas se tomaron muestras de laboratorio y se buscaron anormalidades bioquímicas. El dímero D (tomado en cuenta como mayor a 1.5 veces del valor de referencia), en donde 32 pacientes al ingreso presentaron una elevación del dímero D, mientras que 20 pacientes a las 48 horas presentaron un aumento del nivel de dímero D sobre el 50% del nivel basal al ingreso. La ferritina sérica mayor a 300 μ/L fue encontrado en 24 pacientes de la muestra al ingreso. La proteína C reactiva ultrasensible se encontró mayor a 100 mg/L al ingreso en 25 pacientes, mientras que se elevó al 50% del nivel basal al ingreso en 20 pacientes igualmente. El nivel de deshidrogenasa láctica (DHL) se encontró mayor a 1.5 veces el valor superior de referencia al ingreso en 15 pacientes. La linfopenia (< a 800 cel/μL) se encontró en 37 pacientes (representando 66% de la muestra y la anormalidad bioquímica más común registrada en nuestra muestra). También se tomó en cuenta el nivel de creatinfosfocinasa (CPK) mayor a dos veces el nivel superior de referencia encontrándose en 20 pacientes al ingreso.
Finalmente, se realizó un cálculo de la escala de APACHE II al ingreso, encontrando una media de puntaje de 17.6 ± 7.4 al ingreso, lo cual representa una mortalidad predicha aproximada de 25% (Tabla 2).
Tabla 2: Manifestaciones clínicas y anormalidades bioquímicas al ingreso (N = 56).
| Manifestación o anormalidad | n (%) |
|---|---|
| Manifestación clínica | |
| Disnea | 43 (76.8) |
| Frecuencia respiratoria ≥ 30/min | 42 (75.0) |
| Oximetría de pulso < 90% al aire ambiente | 41 (73.2) |
| CURB 65 > 2 puntos | 26 (46.4) |
| PaO2/FiO2 < 300 mmHg | 55 (98.2) |
| Requerir ventilación mecánica invasiva | 55 (98.2) |
| Infiltrados pulmonares > 50% de campos pulmonares | 53 (94.6) |
| Anormalidades bioquímicas | |
| Dímero D > 1.5 veces del valor de referencia | 32 (57.1) |
| Ferritina sérica > 300 μ/L | 24 (42.9) |
| Proteína C reactiva ultrasensible > 100 mg/L | 25 (44.6) |
| DHL > 1.5 veces del valor superior de referencia | 15 (26.8) |
| Linfocitos < 800 cel/μL | 37 (66.1) |
| ↑ CPK al menos dos veces el nivel superior de referencia | 13 (23.2) |
| ↑ a las 48 horas con respecto al basal > 50% PCRus o dímero D | 20 (35.7) |
| Puntaje APACHE II | 17.6 ± 7.4 |
↑ = CPK elevada.
Una caída de 3% de la oximetría basal, o necesidad de incrementar el oxígeno suplementario debido a hipoxia o necesidad de oxígeno suplementario para mantener una saturación > 91% fue tomada en cuenta como factor de riesgo para este estudio (Tabla 3).
Tabla 3: Duración de la ventilación mecánica de los pacientes (N = 56).
| Característica | Valores |
|---|---|
| Días de ventilación mecánica | 8.2 ± 6.4 |
| 1-5 | 26 (46.6) |
| 6-10 | 17 (30.4) |
| 11-15 | 9 (16.1) |
| 15 | 4 (7.1) |
Además por una tomografía en la que se haya presentado un incremento > 50% en las 48 horas previas al ingreso del paciente al estudio. Expresado como media ± DE (Tabla 4).
Tabla 4: Factores independientemente asociados a mortalidad por análisis multivariado.*
| Factor | ORa | IC95% | p |
|---|---|---|---|
| Poder mecánico > 15 J/min | 9.9 | 1.1-88.5 | 0.039 |
| Puntaje APACHE-II | 1.1 | 1.0-1.2 | 0.030 |
* Método Enter, con prueba de Hosmer Lemeshow. ORa = odds ratio.
Se hizo el cálculo de la intensidad ventilatoria y del poder mecánico en los primeros siete días de ventilación mecánica (Figura 1).
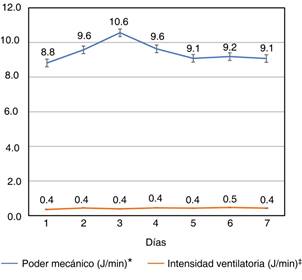
Figura 1: Valores de poder mecánico e intensidad ventilatoria en los primeros siete días de ventilación mecánica. * p = 1.000; ‡ p = 1.000.
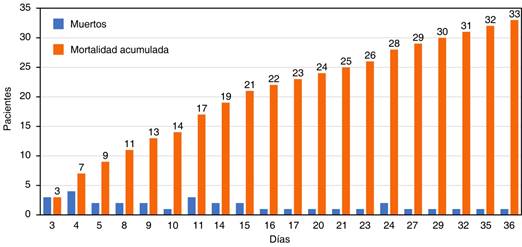
La mortalidad de los pacientes durante su estancia en UCI y a los 30 días fue de 60.7%. En las Figuras 2 y 3 se muestra la mortalidad acumulada.
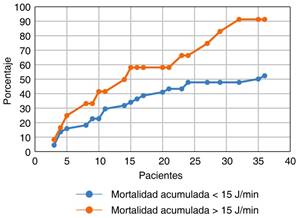
Figura 3: Comparación de la mortalidad acumulada de los pacientes con COVID-19 en aquéllos con más y menos de 15 J/min de poder mecánico.
Comparación de la mortalidad en aquellos con más y menos de 15 J/min de poder mecánico al inicio de la ventilación mecánica (Figura 4)

Figura 4: Curva ROC del poder mecánico, el puntaje APACHE y un modelo combinado de ambos para la predicción de mortalidad.
La mortalidad en pacientes con un poder mecánico basal > 15 J/min fue de 91.7% y en aquellos con un poder mecánico basal 15 J/min fue de 10.0 (IC95% 1.2-84.6).
Factores independientemente asociados a mortalidad
Al analizar los factores independientes asociados a mortalidad por regresión logística binaria, se introdujeron aquellos que en el análisis bivariado tuvieron un valor de p.
Discusión
Recientemente se introdujo el término médico de ergotrauma en la ventilación mecánica como un mecanismo de lesión pulmonar inducida por el ventilador. El poder mecánico (PM) y la intensidad ventilatoria (IV) han sido propuestos para la valoración del ergotrauma durante la ventilación mecánica.
El objetivo primario de nuestro estudio fue evaluar la asociación del poder mecánico e intensidad ventilatoria con la mortalidad en pacientes con COVID-19 grave, mediante la realización de un estudio observacional, de cohorte, retrospectivo realizado en pacientes con COVID-19 grave.
Como ya se mencionó anteriormente, dentro de la muestra se incluyeron 56 pacientes de edad media 57.9 ± 11.7 años (46.4% femeninos/53.6% masculinos). Los resultados de nuestro estudio arrojaron que la intensidad ventilatoria no fue distinta entre fallecidos y supervivientes, pero sí lo fue entre el poder mecánico, fue significativamente mayor en fallecidos.
La mortalidad global fue de 60.7%, en pacientes con un PM > 15 J/min fue de 91.7% y en aquellos con un PM 15 J/min fue 10.0 (IC95% 1.2-84.6). En el análisis multivariado, el PM continuó asociándose independiente y significativamente a mortalidad. El AUC del PM para predecir mortalidad fue 0.627, de la IV fue 0.527, de la puntuación APACHE fue 0.721 y de un modelo combinado de PM+APACHE II fue 0.774.
El resultado de nuestro estudio llama la atención porque en la literatura médica el poder mecánico mayor a 13 J/min ha sido asociado con mayor mortalidad; sin embargo, nuestro resultado es mayor a 15 J/min, lo cual podría ser un resultado interesante pudiendo ser un poco más liberales en el manejo del poder mecánico, y además cabe mencionar que se incluyeron en el análisis multivariado las anormalidades bioquímicas y el cálculo de la escala de APACHE II al ingreso como potenciales distractores; aun así el poder mecánico mayor a 15 J/min continúo asociándose como un predictor de mayor mortalidad.
Dentro de las deficiencias de nuestro estudio, consideramos el hecho de tratarse de un estudio retrospectivo, con una muestra pequeña, unicéntrico y además de que no se tomaron en cuenta a los pacientes vacunados; no obstante, consideramos que nuestro análisis puede ser el preámbulo para motivar la investigación del poder mecánico en estudios prospectivos, con un mayor número de muestras y en pacientes vacunados.
Conclusiones
Un PM > 15 J/min se asoció significativamente con mayor mortalidad en pacientes con COVID-19 grave y en combinación con el puntaje APACHE II al ingreso mejoran su capacidad predictiva.
La intensidad ventilatoria no se asoció con aumento o disminución en mortalidad en pacientes con COVID-19 grave.
Se requiere realizar nuevos estudios prospectivos y multicéntricos para confirmar el hallazgo de este estudio.











 nueva página del texto (beta)
nueva página del texto (beta)