Introducción
La sepsis se define como la disfunción orgánica que pone en riesgo la vida. Es causada por una respuesta desproporcionada del huésped a un proceso infeccioso, mientras que el choque séptico es un subconjunto de la sepsis asociado a una disfunción circulatoria, celular y metabólica con riesgo mayor de mortalidad.1
El choque séptico es la causa principal de falla circulatoria, representa 62% de los pacientes que ingresan a la Unidad de Cuidados Intensivos seguida del choque cardiogénico y hemorrágico en 16 y 17%, respectivamente.2 En Estados Unidos se identificaron 10,319,418 casos de sepsis durante un periodo de 22 años de 1979 a 2000 con un aumento de la incidencia de 8.5% aproximadamente por año, 164,000 casos (82.7 por 100,000 habitantes) de cerca de 660,000 pacientes.3
A medida que la sepsis progresa de una infección localizada a choque séptico existe lesión endotelial, lo cual provoca que se incremente la adhesión de leucocitos, el estado procoagulante y la pérdida de la función de la barrera y edema intersticial.4
Además de las alteraciones hemodinámicas y sistémicas hay alteración de la microcirculación y disfunción en el intercambio de oxígeno, hipoxia celular y disfunción orgánica.5
Los mecanismos que conducen a estas alteraciones de la microcirculación son numerosos, entre ellos el tono vasomotor y la regulación del flujo sanguíneo, desequilibrio entre la vasoconstricción y las sustancias vasodilatadoras. La vasoconstricción que ocurre bajo la influencia de una liberación excesiva de sustancias vasoconstrictoras como la endotelina y la producción local de óxido nítrico puede verse afectada en el choque séptico.6
Como consecuencia de estas alteraciones la homeostasis fracasa, la cual se define como una incapacidad del organismo para mantener el equilibrio interno ajustando sus procesos fisiológicos en condiciones fluctuantes en respuesta a una infección. Existen mecanismos efectores que regulan el metabolismo celular para eliminar invasores o constituyentes celulares endógenos que ya no pueden contribuir a la estabilidad interna celular con procesos de reciclado de sustratos. El sistema inmunitario puede regular directamente la inmunopatología como en el caso TNF-alfa mediador del choque séptico; sin embargo, el huésped podría ser susceptible a la infección al encontrarse inmunosuprimido, por lo tanto la inmunidad conserva la homeostasis estableciendo un equilibrio entre la inmunopatología y la inmunosupresión.7
La homeostasis perturbada evoca la autofagia, un proceso que elimina o recicla proteínas y organelos dañados, cuando la autofagia resulta insuficiente, la activación de la inmunidad innata inicia la inflamación a través de patrones moleculares asociados al daño (DAMPs o alarminas) derivados de productos intracelulares. Éstos son detectados por el genoma codificado por el ácido retinoico inducible de receptores de tipo gen 1 (RLR) y oligomerización de unión a nucleótidos (NLRs), proceso que conduce al ensamblaje de «inflamasomas», complejos citosólicos que mediante la activación de la caspasa-1, producen IL-1 e IL-18 activadas para la secreción en el espacio extracelular. Un paso clave en el montaje de inflamación es la fosforilación de ARN doble-dependiente proteína quinasa (PKR, también conocida como EIF2AK2), un proceso desencadenado por los DAMPs patógenos y los patrones moleculares asociados a patógeno (PAMP).8
Los productos endógenos de la lesión celular, IL-1 e IL-18 se convierten en DAMP extracelulares y en conjunto con los PAMP derivados de productos externos estimulan los receptores (TLR), receptores de lectina de tipo C (CLR) y receptor de productos finales de glicación avanzada (RAGE) para catalizar la formación de señales de superficie celular. Los DAMP están implicados en la patogénesis de la sepsis, incluyendo el grupo de alta movilidad proteína B1 (HMGB1), proteínas S100 y ARN extracelular, ADN e histonas. La activación de los «inflamasomas» para mediar el inicio de la apoptosis, el retículo endoplásmico (ER) y otras respuestas metabólicas, la proliferación celular y expresión de genes que codifican TNF-alfa y otras citoquinas «inflamasomas» ayudan a mediar la liberación de HMGB1, IL-1b e IL-18, que se secretan en el espacio extracelular y la función para amplificar la respuesta inmunitaria innata.9
La resolución de la inflamación es esencial para mantener la homeostasis de la inmunidad. Los mecanismos que promueven la resolución incluyen la liberación de mediadores antiinflamatorios que suprimen la inflamación. El despliegue de receptores de señuelo que interfieren con la actividad mediadora inflamatoria y la secreción de resolvinas aceleran el flujo de las células inflamatorias y los desechos. La retroalimentación del sistema nervioso suprime la liberación de mediadores inflamatorios y estimula la liberación de resolvinas.10
La escala de SOFA fue desarrollada por la Sociedad Europea de Cuidado Intensivos en 1994 para generar un puntaje o escala que evaluara la falla orgánica relacionada con la sepsis, los objetivos de esta escala incluyen: la capacidad para cuantificar y realizar una descripción objetiva de la disfunción y/o falla en el tiempo en grupos de pacientes e individualmente, conocer mejor la historia natural de la disfunción orgánica y su interdependencia de los diferentes sistemas, así como medir el efecto de nuevas intervenciones en la progresión de la falla orgánica.11
Actualmente se sabe que en el choque séptico existe alteración de la microcirculación, con heterogeneidad en el flujo circulatorio con el consiguiente aumento de la distancia entre los capilares y las células que provocan que haya hipoxia celular de forma precoz. Una de las principales manifestaciones de heterogeneidad es la aparición de áreas con flujo de estasis vascular y derivación de flujo de la circulación arterial a la venosa, particularmente en las vellosidades intestinales, hígado, diafragma, musculoesquelético y la microcirculación sublingual así como déficit de perfusión.12
Todo lo anterior puede derivar en un fallo de los mecanismos de autorregulación. Debido a una expresión alterada del óxido nítrico sintetasa inducible (iNOS) en algunas áreas del lecho vascular y en regiones donde la iNOS es deficiente, la vasodilatación puede verse comprometida a tal grado que no sea suficiente para garantizar la perfusión.13
El choque séptico es una forma de insuficiencia circulatoria aguda asociada a una desigualdad entre la disponibilidad de oxígeno (DO2) y el consumo de oxígeno (VO2) que resulta en hipoxia tisular.14
Saturación venosa central
La ScVO2 refleja el equilibrio entre la demanda y la oferta de oxígeno. Una ScVO2 baja representa una alta extracción de oxígeno (O2ER) con el fin de mantener el metabolismo aeróbico y el VO2 constante en respuesta a una disminución aguda en la DO2. Sin embargo, cuando la DO2 cae por debajo de un valor crítico, la O2ER ya no es capaz de mantener el VO2 y la hipoxia tisular global aparece con la subsecuente formación de acidosis láctica.15
Los valores de ScVO2 altos pueden deberse a la heterogeneidad de la microcirculación que genera una derivación capilar y/o daño mitocondrial responsable de las alteraciones de la extracción de oxígeno de los tejidos, asociado a niveles altos de ScVO2 con incremento de mortalidad en pacientes con choque séptico.16
Como se ha mencionado, el estudio de Rivers en pacientes con sepsis grave o choque séptico demostró que la resucitación temprana guiada con ScVO2, junto con la medición de PVC, los PAMP y la diuresis horaria, disminuyó la mortalidad de 46 a 30%.
El grupo monitorizado con ScVO2 utilizó más líquidos hemoderivados durante las primeras seis horas.17
Según refieren en su estudio el Dr. Ducrocq y cols., la elevación de lactato y la disminución de ScVO2 están relacionados con peor pronóstico en pacientes con choque séptico.18
Lactato
Dentro de los biomarcadores de hipoperfusión tisular se encuentra la medición del lactato en pacientes con choque séptico para medición del metabolismo anaeróbico, debido a la disminución de la disponibilidad de O2.19 La concentración de lactato arterial depende del equilibrio entre la producción y el consumo. En general, esta concentración es inferior a 2 mmol/, la producción diaria de lactato es en realidad 1,500 mmol/L. En condiciones fisiológicas el lactato es producido por los músculos (25%), la piel (25%), el cerebro (20%), el intestino (10%) y las células sanguíneas rojas (20%) que carecen de mitocondrias. El lactato es esencialmente metabolizado por el hígado y el riñón.20
El lactato es producido por el citoplasma de la célula de acuerdo con la siguiente ecuación: PIRUVATO+NADH+H <=> LACTATO+NAD. Por lo tanto, el lactato se eleva porque la producción de piruvato excede la cantidad que las mitocondrias utilizan. El piruvato se produce esencialmente a través de la glucólisis y un aumento de ésta provoca que los niveles de lactato se eleven. El piruvato es metabolizado por la vía de oxidación aeróbica mitocondrial a través del ciclo de Krebs. Esta reacción conduce a la producción de grandes cantidades de ATP (36 moléculas de ATP por cada molécula de piruvato). El lactato generado puede transformarse en oxaloacetato o alanina a través de la vía del piruvato o puede ser utilizado directamente por los hepatocitos periportales (60%) para producir glucógeno y glucosa (neoglucogénesis; ciclo de Cori). El riñón también participa en el metabolismo del lactato (30%) mediante la neoglucogénesis y la médula renal como productora de lactato.21
Durante la hipoxia se inhibe la fosforilación oxidación mitocondrial con el bloqueo de la síntesis de ATP, lo que conduce a una disminución de la ATP/ADP y a un aumento de la relación NADH/NAD. Una reducción en el índice ATP/ADP induce una acumulación de piruvato que no puede usarse para estimular la fosfofructoquinasa con disminución de piruvato mediante la inhibición de piruvato carboxilasa, que convierte el piruvato en oxaloacetato. Un incremento de la relación NADH/NAD también eleva el piruvato inhibiendo la piruvato-deshidrogenasa (PDH) y por lo tanto, su conversión en acetil-CoA. En consecuencia, se utiliza la vía anaeróbica como resultado de una acumulación de piruvato que se convierte en lactato procedente de alteraciones en el potencial redox. Esta conversión permite la regeneración de algunos NADPy la producción de ATP por glucólisis anaeróbica, aunque claramente menos eficiente desde el punto de vista energético (dos moléculas de ATP producidas en comparación con 36). Es importante considerar que la modificación del potencial redox inducida por un aumento de la relación NADH/NAD activa la transformación del piruvato en lactato y en consecuencia la relación lactato / piruvato se incrementa.22
Durante el choque séptico se presenta la acidosis láctica por alteración entre la disponibilidad y el consumo de oxígeno por debajo del punto crítico de entrega de oxígeno.23
Según Houwink AP y cols. los niveles de lactato sérico mayores de 4.9 mmol/L son sensibles para pronosticar la mortalidad, pero con un valor predictivo positivo muy bajo, ya que no todos los pacientes con cifras superiores al valor de corte fallecen, aun cuando tengan un valor predictivo muy alto porque se observó que los valores inferiores a 4.9 mmol/L se relacionan con una baja probabilidad de muerte.24
El Dr. Aletta y cols. refieren en su estudio que la elevación de lactato en las primeras 24 horas de ingreso a la UCI está relacionada con el incremento de mortalidad.25
Delta de CO2
El CO2 se transporta disuelto en sangre, en combinación con proteínas y se disuelve 20 veces más que el oxígeno (O2). En consecuencia, el aumento de oxígeno reduce la afinidad de hemoglobina para H+ y la concentración de CO2 en la sangre (efecto Haldane). El CO2 se excreta rápidamente de la circulación por difusión pasiva en la membrana alveolo-capilar y su producción a nivel mitocondrial coincide con el PCO2 eliminado durante la ventilación.26
En estudios se demostró una relación entre la acidemia y la elevación del dióxido de carbono venoso (PvCO2) en pacientes con paro cardiaco. A partir de entonces, los incrementos de la relación del dióxido de carbono venoso-arterial (PvaCO2) se utilizan en el choque séptico como marcador de hipoperfusión tisular.27
La Pv-aCO2 identifica los pacientes sépticos que han sido reanimados de forma inadecuada, siendo un biomarcador fidedigno para determinar la disminución de perfusión gracias a las alteraciones del flujo sanguíneo e incluso para detectar la generación de CO2 del metabolismo anaerobio.28
En condiciones de hipoxia tisular hay una generación aumentada de iones H+ de una generación excesiva de ácido láctico debido a una aceleración de la glucólisis anaeróbica y a la hidrólisis de fosfatos de alta energía. Estos iones H+ que conforman bicarbonato existentes en las células producirán CO2 de la generación anaeróbica.29
En condiciones normales, el rango de P (v-a) CO2 se encuentra entre 2 y 6 mmHg y los rangos superiores presentes en la falla circulatoria se atribuyen a una disminución del flujo sanguíneo con incremento del metabolismo y CO2 anaeróbico, actualmente usado para determinar la existencia de hipoxia tisular.30
Según la doctora Ocelotl Pérez y cols. el incremento persistente de delta CO2 > 6 mmHg durante más de 12 horas eleva la mortalidad y por lo tanto es un biomarcador fidedigno para determinar si existe alteración de la microcirculación de los pacientes con choque séptico.30
Déficit de base
Dos sistemas de diagnóstico se utilizan comúnmente para interpretar ácido-base de datos. El primero se centra en la concentración de bicarbonato plasmático y el «anión gap» (AG) y por otro lado, el «déficit de base» (BE). En los pacientes con choque séptico hay alteración de los sistemas Buffer, entre ellos los «tampones de no bicarbonato» en el plasma sanguíneo son las proteínas plasmáticas y el segundo es el sistema de fosfato inorgánico (Pi). Entre las proteínas plasmáticas se encuentra la albúmina sérica que regula el equilibrio químico que determina el estado ácido-base de plasma, llevando una carga negativa neta variable a valores de pH compatible con la vida. El exceso de base enfoque déficit de base es un indicador que se asocia al incremento de mortalidad en choque séptico secundario a las alteraciones metabólicas presentes en este último.
Según Wittayachamnankul y cols. la ScVO2, lactato y delta de PCO2 son parámetros aceptables para predecir la gravedad y el pronóstico de los pacientes con choque séptico.31 En su estudio demuestran que la EBM tiene una sensibilidad de 76% en pacientes con choque circulatorio relacionado directamente con el incremento de mortalidad en estos pacientes.32
El estudio realizado por Boulain y cols. reveló que el pH arterial, PaCO2, SaO2 arterial y lactato son factibles para valorar la falla circulatoria, pero se demostró que a estos determinantes les falta precisión, así que se requieren estudios más amplios para corroborar su eficacia.33
Se sabe que puede existir un estado de choque, aun cuando los parámetros evaluados indiquen baja mortalidad, por tal motivo la escala SOFA no es objetiva para evaluar alteraciones de la microcirculación. Actualmente existen biomarcadores de la microcirculación como el delta de CO2, el déficit de base, el lactato y la SVO2 central que sirven como biomarcadores de hipoperfusión tisular y que por separado permiten determinar la mortalidad de los pacientes con choque séptico. Por lo anterior se presume que con la suma de estos parámetros podrá crearse una escala pronóstica.
Material y métodos
La realización de este estudio se programó en la UCI de un hospital de la Ciudad de México en un periodo comprendido de 2014 a julio de 2017.
Se trata de un estudio comparativo, ambispectivo, observacional y descriptivo que requirió la valoración de expedientes desde el año 2014 para obtener las gasometrías arterial y venosa central de los pacientes que cumplieron con los criterios de inclusión al ingreso a terapia intensiva. A partir de 2017 a todos los pacientes que ingresaron a terapia intensiva se les realizó toma de gasometría arterial y venosa central, previa asepsia y antisepsia con colocación de guantes, bata y cubrebocas estéril con técnica de Seldinger. La gasometría arterial fue tomada y procesada de forma simultánea en el mismo equipo de gasómetro. Los resultados obtenidos (lactato, delta de CO2, déficit de base y ScVO2) se registraron en la hoja de recolección de datos, se tomaron en cuenta los días de estancia hospitalaria así como el género, edad, comorbilidades, días de estancia en la UCI y etiología del choque séptico.
Los pacientes se dividieron por género, los resultados obtenidos se colocaron en una gráfica de pastel y posteriormente se determinó la edad de estos dos grupos de pacientes con cálculo de medidas de tendencia central.
En una gráfica de pastel se agruparon los pacientes que presentaron comorbilidades al ingreso a la UCI y en una gráfica de barras se clasificaron las comorbilidades y etiologías principales de choque séptico.
Una vez que se obtuvieron estos datos se asignó un puntaje a cada uno de los biomarcadores, basándose en estudios anteriores y se creó una nueva escala de valoración, a la que se integraron los biomarcadores, llamada «escala de biomarcadores de microcirculación» (EBM). De acuerdo con el puntaje obtenido se asignó un porcentaje de mortalidad, el cual se comparó con la mortalidad de la escala de SOFA ya predeterminada para pacientes con choque séptico.
En el grupo de pacientes dados de alta por mejoría se calculó el porcentaje de mortalidad en un periodo de 30 días, según la escala de SOFA y la escala de biomarcadores de microcirculación (EBM) y se asignó un porcentaje de mortalidad acorde al puntaje correspondiente.
Los resultados obtenidos de estas escalas se agruparon en gráficas de correlación de Pearson como variables cuantitativas, en el eje de las abscisas se colocaron los días de estancia hospitalaria y en el eje de las ordenadas el puntaje obtenido.
Posteriormente se realizó una asociación con escalas de Pearson entre el puntaje obtenido en las escalas y el porcentaje de mortalidad de cada una de las escalas obteniendo una correlación lineal en las dos escalas; sin embargo, se crearon tablas de correlación entre la escala de SOFA y EBM con el porcentaje de mortalidad en un periodo de 30 días.
Análisis de resultados
Para realizar este estudio se incorporaron pacientes que ingresaron a terapia intensiva de un hospital de la Ciudad de México con diagnóstico de choque séptico en un periodo comprendido de marzo de 2014 a julio de 2017.
Se obtuvo un total de 63 pacientes que cumplieron con los criterios de inclusión, de los cuales 38 pacientes (60%) pertenecen al género masculino y 25 pacientes (40%) al femenino.
De acuerdo con la edad de los pacientes del género masculino se observó un rango de edad máximo de 77 y mínimo de 19 con un intercuartil de 25, media: 44, mediana 53, moda 60, DE 15.35, obteniendo una varianza de 285.33. En el grupo de pacientes del género femenino se obtuvo un máximo de edad de 75 años y un mínimo de 27 con un rango intercuartil de 48, media: 48, mediana 55, moda 40 y desviación estándar 14.02 así como una varianza de 196.6.
De los 63 pacientes que se incluyeron en el estudio se encontró que 29 (46%) no contaban con comorbilidades asociadas y 34 (54%) padecían enfermedades crónicodegenerativas, el grupo que presentó diabetes e hipertensión arterial sistémica al ingreso a la UCI corresponde a 13 pacientes (38%), seguido de quienes sólo presentaron hipertensión arterial sistémica y diabetes mellitus como entidades separadas (11 pacientes [32%]) y siete pacientes (20%), respectivamente.
Las principales etiologías de los pacientes que ingresaron a la UCI con diagnóstico de choque séptico fueron de origen abdominal con 27 pacientes (43%), de origen pulmonar con 26 pacientes (41%), de origen urinario con siete pacientes (11%) y tejidos blandos con tres pacientes (5%).
Los pacientes se dividieron en dos grupos. En el primero se incluyeron los pacientes que fueron dados de alta por mejoría de la Unidad de Cuidados Intensivos [47 pacientes (75%)] y los que fueron egresados por defunción [16 pacientes (25%)].
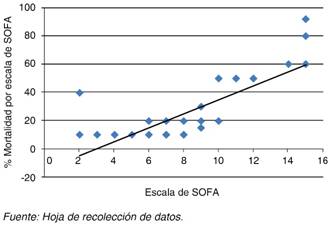
De acuerdo con la gráfica de Pearson de la escala de SOFA correlacionada con los días de estancia hospitalaria en la UCI se observa una dispersión con una (r = 0.078) a diferencia de la escala de biomarcadores de la microcirculación, en la cual se detecta una tendencia de dispersión lineal ascendente (r = 0.932).
Los resultados de los biomarcadores de la microcirculación (déficit de base, delta de CO2, lactato y ScVO2) tuvieron correlación con los días en UCI por separado, observando una r mayor de 0 y menor de uno que demuestra una correlación lineal en todos los casos.
De acuerdo con estos resultados se apreció que el aumento del déficit de base tiene mayor correlación con los días de estancia en la UCI con una r = 0.756 seguida del delta de CO2 (r = 0.688), lactato (r = 0.629) y ScVO2 (r = 0.286).
Se observó mayor correlación con el porcentaje de mortalidad en la escala de biomarcadores de microcirculación con una r = 0.944, en comparación con la escala de SOFA que presentó r = 0.818 (Figuras 1 y 2).
La escala de SOFA es poco sensible y más específica para predecir la mortalidad; sin embargo, la escala EMB resultó con sensibilidad de 100% y especificidad de 76% para pronosticar la muerte (Cuadro I).
Cuadro I: Sensibilidad y especificidad de escalas de SOFA y EBM.
|
Escala de SOFA |
Mortalidad |
Total |
|
|---|---|---|---|
| Muerto | Sano | ||
| Positivo | 1 | 6 | 7 |
| Negativo | 15 | 41 | 56 |
| Total | 16 | 47 | 63 |
| Sensibilidad = (a/a + c) × 100 | 0.0625 | 6.25% | |
| Especificidad = (d/b + d) × 100 | 0.8723 | 87.23% | |
| VPP = (a/a + b) × 100 | 0.142 | 14.28% | |
| VPN = (c/c + d) ×100 | 0.267 | 26.78% | |
|
Escala de EBM |
Mortalidad |
Total |
|
| Muerto | Sano | ||
| Positivo | 16 | 11 | 27 |
| Negativo | 0 | 36 | 36 |
| Total | 16 | 47 | 63 |
| Sensibilidad = (a/a + c) × 100 | 1 | 100% | |
| Especificidad = (d/b + d) × 100 | 0.76 | 76% | |
| VPP = (a/a + b) × 100 | 0.592 | 59.25% | |
| VPN = (c/c + d) × 100 | 0 | 0 | |
Fuente: Hoja de recolección de datos.
Discusión
El choque séptico es una entidad patológica en la que el género masculino tiene mayor predisposición a generar alteraciones metabólicas, celulares y circulatorias según la literatura internacional,34 en comparación con los resultados obtenidos en el presente estudio que corroboran estos resultados, ya que de los 63 pacientes que ingresaron a terapia intensiva con el diagnóstico de choque séptico 38 pacientes pertenecían al género masculino que representa 60% de la población estudiada.
En relación con el grupo de edad se detectó un rango de 19 a 79 años de edad, lo cual difiere de la edad de presentación que se observa en otros estudios.35-37 El presente estudio incluyó pacientes con patología traumática (pacientes jóvenes), por lo cual se amplió el rango de edad.
Greg y cols. refieren en su estudio que las comorbilidades más frecuentes asociadas al choque séptico son la diabetes y la hipertensión3 corroborando estos resultados con los obtenidos en nuestro estudio, en el que se observó mayor prevalencia en pacientes que presentaron estas dos patologías de forma simultánea.
La causa más frecuente de choque séptico en la UCI del Hospital General La Villa fue de origen abdominal, seguido del de origen pulmonar, esto difiere de estudios previos, los cuales refieren que la causa más frecuente de choque séptico es el origen pulmonar.38 Esta situación se originó porque en este estudio se incluyeron pacientes con trauma de abdomen al que durante su estancia hospitalaria se agregó un proceso infeccioso, por el cual se solicitó el ingreso a terapia intensiva.
En esta área de terapia intensiva el choque séptico representa una de las patologías de mayor mortalidad por alteraciones de la macrocirculación y microcirculación secundarias a un proceso infeccioso que lleva al paciente a la hipoperfusión tisular,4 en comparación con este estudio en el que se tomaron en cuenta 63 pacientes, de los cuales 16 fallecieron durante su estancia hospitalaria en la UCI, representando 25% de los pacientes que ingresaron a terapia intensiva con diagnóstico de choque séptico.
En el choque séptico hay pérdida de la homeostasis secundaria a alteraciones de la microcirculación como refiere Yasser Sakr y cols.39 Sin embargo, actualmente Seymour y cols. refieren que la escala de SOFA y qSOFA pueden utilizarse para valorar el ingreso a terapia intensiva así como para determinar la mortalidad en los pacientes con diagnóstico de choque séptico.40 A diferencia este estudio demostró que la escala de SOFA es poco sensible para pronosticar la mortalidad en comparación con la escala de EBM que puede usarse para determinar los días de estancia en la UCI y predecir la mortalidad de forma más sensible que la escala de SOFA.
Según Vincent y cols. la valoración de la macrocirculación puede no predecir adecuadamente alteraciones circulatorias mediante la evaluación de la hemodinámica global y persistir un estado de choque aun cuando las variables globales se encuentran dentro de parámetros normales. Es posible que la persistencia de alteraciones microcirculatorias esté asociada al desarrollo de disfunción orgánica múltiple (DOM), por lo tanto se requiere la valoración de marcadores de microcirculación para poder tratar a los pacientes y así disminuir la morbilidad en pacientes con diagnóstico de choque séptico.41 En concordancia con este estudio se evaluaron biomarcadores de la microcirculación y se demostró que sus alteraciones están directamente correlacionadas con el incremento de mortalidad así como con los días de estancia hospitalaria y por lo tanto pueden utilizarse para determinar la mortalidad de los pacientes con diagnóstico de choque séptico.
Entre los biomarcadores de microcirculación están el lactato, déficit de base, delta de CO2 y SVO2 según refieren Backer y cols.,5 los cuales fueron tomados de referencia en este estudio para valorar la mortalidad en pacientes con choque séptico.
Mutschler y cols. demostraron que el déficit de base está relacionado directamente con falla circulatoria. Por esta razón propusieron una escala de hipoperfusión con base en este biomarcador que mostró una sensibilidad de 75%.42 El presente estudio demostró correlación directa significativa del incremento del déficit de base con los días de estancia en UCI.
En este trabajo se encontró una relación directa de cada uno de los biomarcadores de la microcirculación con los días de estancia en la UCI; sin embargo, el biomarcador que tuvo una r con mayor significancia fue el déficit de base. Se han realizado diversos estudios como el de Wittayachamnankul y cols. en los que se compara la utilización de biomarcadores (ScVO1, lactato y delta de PCO2), observando que éstos son fidedignos para predecir la gravedad y el pronóstico de pacientes con choque séptico.31
El incremento del delta de PaCO2 tuvo una relación directa con la prolongación de los días de estancia hospitalaria. Como se menciona en los estudios de Ocelotl Pérez y cols.
Cuschieri y cols. refieren en su artículo que el incremento del delta del CO2 está relacionado con falla circulatoria, hipovolemia así como la sepsis.43
En comparación con este estudio se demostró que el aumento del delta de CO2 está relacionado no sólo con la mortalidad del paciente en terapia intensiva, sino también con los días de estancia hospitalaria, aunque entre las patologías que podrían alterar este resultado están los pacientes con diagnóstico de EPOC o de insuficiencia cardiaca, motivo por el que es necesario asociar a otros biomarcadores que puedan proporcionar una valoración más fidedigna.
En la «Campaña para sobrevivir a la sepsis» publicada en 2012, los primeros biomarcadores que se tomaron en cuenta en la reanimación del paciente con choque séptico fue el lactato y ScVO2 con el fin de establecer metas en la reanimación de pacientes con sepsis en la Unidad de Cuidados Intensivos.16
Sin embargo, en 2014 se publicó el estudio de ARISE, ProCCES y posteriormente en 2015 el estudio ProMISe en los que se comparó la reanimación guiada por metas con la reanimación no convencional demostrando que no había mejoría en la mortalidad de los pacientes que fueron reanimados según las pautas propuestas por el Dr. Dellinger y cols. poniendo en duda la validez de los biomarcadores como ScVO2 y lactato,16,35-37 resultados que difieren de este estudio, ya que la mortalidad y los días de estancia hospitalaria están en relación directamente con la ScVO2 y el lactato.
En 2016 Shankar-Hari y cols. plantearon una nueva definición de choque séptico refiriendo que se trata de un subconjunto de la sepsis, en el cual hay alteraciones metabólicas, celulares y circulatorias, caracterizado por hipotensión que requiere vasopresor para mantener una presión arterial media igual o mayor de 65 con incremento persistente de lactato sérico mayor de 2 mmol/L después de una reanimación adecuada con líquidos.44 A diferencia de los resultados obtenidos en este estudio concordamos que la elevación de lactato es de vital importancia para el diagnóstico y pronóstico de pacientes con choque séptico; no obstante, no puede tomarse como un valor aislado, ya que hay patologías de base que van desde desórdenes genéticos, comorbilidades asociadas así como medicamentos que pudieran alterar la medición del lactato y que en determinado momento pudieran disminuir la especificidad de la prueba, por tal motivo nosotros planteamos que además de la medición del lactato es necesario medir otros biomarcadores para reducir el sesgo y hacer una predicción más fidedigna de la mortalidad.
En la «Campaña para sobrevivir a la sepsis» de 2016 se hace referencia a la definición y las pautas de tratamiento propuestas por Shankar-Hari y cols., pero carecen de validez por haberse fundamentado en estudios realizados en 2001, que definen el choque séptico como el subconjunto de la sepsis asociado a una disfunción circulatoria, celular y metabólica con un riesgo mayor de mortalidad.1 En concordancia con este estudio, en el cual se demostró que se requiere la determinación de biomarcadores de la microcirculación para descartar disfunción celular y metabólica para establecer las bases en el diagnóstico, tratamiento y pronóstico.
Posterior a estas guías internacionales se han publicado estudios que relacionan los niveles de lactato con la mortalidad de pacientes con choque séptico. En el estudio del Dr. Aletta y cols.25 se demostró una tendencia al incremento de mortalidad en pacientes con reporte de lactato mayor de 2 mmol/L, lo que se correlaciona con el presente estudio en el que se encontró que niveles de lactato mayores de 2 mmol muestran una relación directa con los días de estancia en la UCI y el incremento de mortalidad.
Además del lactato la disminución de la ScVO2 se correlaciona con el aumento de mortalidad en pacientes con choque séptico como se menciona en el estudio de Ducrocq y cols.18 en comparación con este estudio que demostró que existe una correlación directa entre la ScVO2 y los días de estancia en la UCI; sin embargo, se evidenció que de los biomarcadores estudiados, la ScVO2 fue la que obtuvo menor correlación, lo cual coincidió con la literatura universal.
A diferencia del estudio realizado por Boulain y cols. que refieren que aún se necesitan estudios más amplios que determinen si estos biomarcadores de microcirculación son específicos,33 en este estudio se dio un puntaje a cada uno de los biomarcadores de microcirculación y se le asignó un porcentaje de mortalidad con base en estudios previos. Se agruparon en una nueva escala llamada escala de biomarcadores de microcirculación (EBM), la cual demostró que la elevación del puntaje se relaciona con la prolongación de los días de estancia hospitalaria y el incremento de mortalidad en los pacientes con choque séptico.
Entre las condiciones que pudieron sesgar este estudio se encuentran las patologías de base que alteran la medición del lactato, déficit de base, delta de CO2, y SvCO2, aun cuando se agruparon estas variables para dar una valoración más fidedigna que se correlacionó directamente con la prolongación de los días de estancia hospitalaria y la mortalidad de los pacientes con choque séptico.18,43
Conclusiones
Se observó que aunque la capacidad de pronosticar la muerte es más significativa en la escala de SOFA, es poco sensible y más específica, en tanto que la escala de EMB resultó con una sensibilidad de 100% para pronosticar la muerte con una especificidad de 76%, por lo que se considera una escala válida para determinar el porcentaje de mortalidad en terapia intensiva.
El choque séptico es una entidad patológica en la que el género masculino tiene mayor predisposición a generar alteraciones metabólicas, celulares y circulatorias.
El grupo de edad de presentación del choque séptico va de 17 a 77 años de edad.
Las comorbilidades más frecuentes asociadas al choque séptico son la diabetes y la hipertensión arterial sistémica presentándose con más frecuencia de forma simultánea.
La principal etiología de choque séptico es de origen abdominal seguida del pulmonar.
Los pacientes con diagnóstico de choque séptico no superaron los 30 días de estancia en terapia intensiva con un porcentaje de mortalidad de 25%.
La suma de los biomarcadores de microcirculación (déficit de base, delta de CO2, lactato y ScVO2) se correlacionan directamente con los días de estancia hospitalaria, a diferencia de la escala de SOFA que tiene menor correlación estadística.
El incremento del déficit de base es un biomarcador confiable de hipoperfusión tisular y puede servir como un determinante de mortalidad en pacientes con choque séptico.
El incremento del delta de CO2 mayor de 6 mmHg está relacionado con la alteración en la hipoperfusión tisular así como con la prolongación de los días de estancia en la UCI.
La elevación de lactato está relacionada con los días de estancia hospitalaria y con el incremento de la mortalidad en la UCI.
La ScVO2 es un marcador fidedigno en la microcirculación, ya que su elevación se asoció a la prolongación de los días de estancia hospitalaria y al incremento de mortalidad en pacientes con choque séptico.











 nova página do texto(beta)
nova página do texto(beta)