Introducción
El choque séptico es la principal causa de choque en la unidad de cuidados intensivos (62% de todos los casos), su mortalidad es alrededor de 40 a 50%. El reconocimiento temprano de la hipoperfusión tisular es vital para su abordaje.1,2 Las guías actuales para el manejo del choque séptico recomiendan el uso de marcadores de metabolismo global e hipoxia tisular como objetivos de reanimación.3 La hipoperfusión tisular resulta no sólo de la disminución de la presión de perfusión atribuida a la hipotensión, sino también de la distribución anormal del flujo sanguíneo en la microcirculación; por lo tanto, la adecuada reanimación requiere atención de la perfusión global y regional. Las anormalidades de la microcirculación son la alteración principal en el choque séptico y representan un objetivo terapéutico prometedor.4
Mantener una adecuada disponibilidad y consumo de oxígeno a nivel tisular es la piedra angular en el tratamiento de los pacientes críticamente enfermos. Esto se logra en tres niveles principalmente: global, regional y la microcirculación.5 La óptima macrocirculación es indispensable para una correcta perfusión microcirculatoria; sin embargo, la adecuada hemodinamia global no significa que exista perfusión regional óptima, situación observada en individuos críticamente enfermos. Por lo tanto, todas nuestras intervenciones deben estar destinadas a mejorar la perfusión microvascular.6 Al evaluar la microcirculación (densidad de la función capilar, perfusión capilar y heterogeneidad de la perfusión) podemos incluir transporte, intercambio, permeabilidad; idealmente, se debe realizar de manera directa usando técnicas de imagen o evaluándola en términos de calidad de la perfusión (oxigenación).7
La mala perfusión tisular conlleva a disoxia celular -caracterizada por un aumento del metabolismo anaerobio-, acúmulo de lactato, iones de hidrógeno y fosfatos inorgánicos en la célula. No reconocer la hipoperfusión tisular contribuye a la falla orgánica múltiple y, evidentemente, a la muerte de los enfermos.8 Existen diferentes métodos disponibles para detectar hipoperfusión tisular que pueden guiar la reanimación hemodinámica, desde la clínica del sujeto con hipotensión, piel moteada, acrocianosis, llenado capilar lento o disminución de la temperatura; marcadores de hipoxia tisular global y regional como son lactato, saturación venosa central o mixta de oxígeno (SvcO2 y SvO2), diferencia venoarterial de dióxido de carbono (ΔP(v-a)CO2), diferencia venoarterial de dióxido de carbono entre contenido arteriovenoso de oxígeno (ΔP(v-a)CO2/C(a-v)O2) hasta tonometría gástrica, capnometría sublingual, espectroscopia (NIRS), videomicroscopia: orthogonal polarization spectral (OPS) y sidestream dark field imaging (SDF). La reanimación hemodinámica con la optimización de parámetros macrocirculatorios y, en especial, microcirculatorios resulta atractiva y ha demostrado su valor pronóstico.9 Es un reto hasta el día de hoy determinar los criterios más adecuados para la reanimación óptima en el paciente con choque séptico a fin de evitar complicaciones de la misma. Incluir parámetros que valoren la adecuada perfusión en la microcirculación durante la reanimación debe ser nuestro objetivo.
Objetivo general. Utilizar la saturación venosa central de oxígeno (SvcO2) y la diferencia venoarterial de dióxido de carbono entre el contenido arteriovenoso de oxígeno (ΔP(v-a)CO2/C(a-v)O2) para clasificar la perfusión tisular en individuos con choque séptico.
Objetivos específicos. Utilizar la saturación venosa central de oxígeno (SvcO2) y la diferencia venoarterial de dióxido de carbono entre el contenido arteriovenoso de oxígeno (ΔP(v-a)CO2/C(a-v)O2) para predecir mortalidad en personas con choque séptico.
Hipótesis. La saturación venosa central de oxígeno (SvcO2) y la diferencia venoarterial de dióxido de carbono entre el contenido arteriovenoso de oxígeno (ΔP(v-a)CO2/C(a-v)O2) medidos a las 24 horas de ingreso son útiles como pronósticos de mortalidad en sujetos con choque séptico.
Material y métodos
Estudio de cohorte, prospectivo, longitudinal, descriptivo y analítico, que incluyó pacientes con diagnóstico de choque séptico según las guías de la Campaña Sobreviviendo a la Sepsis del año 2012 ingresados en la Unidad de Cuidados Intensivos (UCI) de junio de 2015 a junio de 2016.
El estudio fue autorizado por el Comité Institucional del Hospital. No se realizó consentimiento informado debido a que se trató de un estudio de riesgo mínimo.
Criterios de inclusión: Personas que hubieren ingresado a la unidad de cuidados intensivos con diagnóstico de choque séptico según las guías de la Campaña Sobreviviendo a la Sepsis del año 2012. Enfermos con gasometría arterial y venosa a las 24 horas de su ingreso. Pacientes con catéter venoso central (posición correcta corroborada por radiografía de tórax). Individuos mayores de 18 años.
Criterios de exclusión: Sujetos con limitación del esfuerzo terapéutico. Personas con disfunción del catéter venoso central.
Criterios de eliminación: Enfermos que murieran antes de las 24 horas de su ingreso. Pacientes con expedientes y datos incompletos para su análisis.
Metodología. A las 24 horas posteriores al ingreso se obtuvieron gasometrías arterial y venosa a un mismo tiempo procesadas en equipo GEM Premier 3000; se tomaron en ese momento muestras de sangre para medir las variables necesarias para el estudio, se realizó el registro de las mismas. Se anotaron variables hemodinámicas: presión arterial sistólica, diastólica, media, frecuencia cardiaca, índice de choque; se calculó la dosis de norepinefrina, dobutamina y levosimendán. Se obtuvo el balance de líquidos. Fue considerado sobreviviente el individuo al ser dado de alta de la unidad de cuidados intensivos o al llegar al día 30 de estancia.
Se calculó la (ΔP(v-a)CO2/C(a-v)O2) utilizando las siguientes fórmulas:
CaO2 = (1.34 × SaO2 × Hb) + (0.003 × PaO2)
CvO2 = (1.34 × SvO2 × Hb) + (0.003 × PvO2)
C(a-v)O2= CaO2-CvO2
ΔP(v-a)CO2 = PvCO2-PaCO2
ΔP(v-a)CO2/C(a-v)O2 = (PvCO2-PaCO2)/(CaO2-CvO2)
La distribución de los sujetos se realizó en cuatro grupos 24 horas tras su ingreso según la SvcO2 y (ΔP(v-a)CO2/C(a-v)O2). Grupo 1: SvcO2 > 70% y (ΔP(v-a)CO2/C(a-v)O2) < 1.4. Grupo 2: SvcO2 > 70% y (ΔP(v-a)CO2/C(a-v)O2) > 1.4. Grupo 3: SvcO2 < 70% y (ΔP(v-a)CO2/C(a-v)O2) < 1.4. Grupo 4: SvcO2 < 70% y (ΔP(v-a)CO2/C(a-v)O2) > 1.4.
Análisis estadístico: Los datos obtenidos se presentan como medidas de tendencia central y dispersión. Las variables cuantitativas se analizaron con χ2 o prueba exacta de Fisher en caso de frecuencias esperadas < de 5. Para la comparación de variables cualitativas, se utilizó prueba de t de Student en caso de distribución normal y U de Mann-Whitney en caso contrario. Se realizó análisis bivariado inicial y se corrió posteriormente el análisis multivariado de regresión logística una vez corroborado un adecuado ajuste del modelo. Se reportó razón de momios, OR e IC de 95% asociado a la presentación de mortalidad. Se consideró un valor significativo de p < 0.05. Se realizó análisis de supervivencia a 30 días para cada grupo de evaluación, incluyendo gráfico de Kaplan-Meier.
Resultados
Durante el periodo de estudio (junio 2015 a junio 2016), un total de 40 individuos ingresaron a la Unidad de Cuidados Intensivos con choque séptico; 37 fueron incluidos en el estudio. Los tres sujetos eliminados fallecieron antes de 24 horas de estancia. En las características basales de la población, el promedio de edad fue 53 ± 16 años; 54% fueron hombres y 46% fueron mujeres, la media del SAPS II fue de 63 puntos. El foco infeccioso que originó el choque séptico con mayor frecuencia fue el abdominal, con 38%. Los días de ventilación mecánica fueron cuatro (3-6), la mediana de estancia en la unidad de cuidados intensivos fue de cinco días (3-8). Se utilizó terapia de reemplazo renal en 13.5% de las personas; la mortalidad global de la población de estudio fue de 38% (Cuadro I).
Cuadro I: Características basales.

Abreviaturas: DE = Desviación estándar. RI = Rango intercuartil. SAPS II = Simplified Acute Physiology Score II. UCI = Unidad de cuidados intensivos.
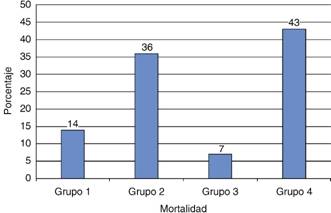
La Figura 1 muestra el diagrama de flujo donde se estratifican los pacientes acorde a la SvcO2 y la (ΔP(v-a)CO2/C(a-v)O2) 24 horas posteriores a su ingreso. El grupo 1 incluyó 11 individuos, con 14% de la mortalidad (n = 2); el grupo 2 tuvo 14 sujetos, con 36% de la mortalidad (n = 5); el grupo 3 comprendió a cinco personas, con 7% de la mortalidad (n = 1), y el grupo 4 abarcó siete enfermos, con 43 % de la mortalidad (n = 6).
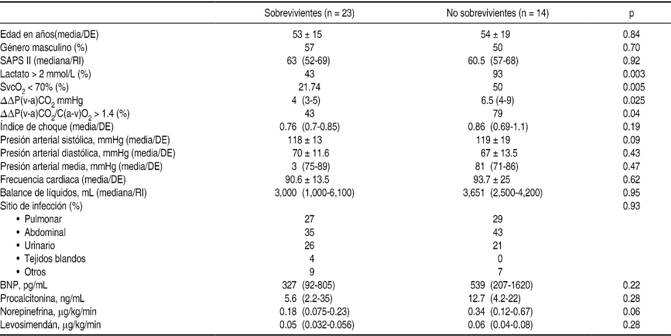
En el análisis bivariado de supervivencia a las 24 horas no se encontraron diferencias estadísticamente significativas entre sobrevivientes y no sobrevivientes en las variables edad, género, SAPS II, índice de choque, presión arterial sistólica, presión arterial diastólica, presión arterial media, frecuencia cardiaca, balance de líquidos, sitio de infección, BNP, procalcitonina, norepinefrina y levosimendán. La diferencia estadísticamente significativa se observó entre el grupo de sobrevivientes y no sobrevivientes en las variables ΔP(v-a)CO2 4 (3-5) versus 6.5 (4-9) p = 0.025, lactato > 2 (43%) versus (93%) p = 0.003, SvcO2 < 70% (21.7%) versus (50%) p = 0.005 y (ΔP(v-a)CO2/C(a-v)O2) > 1.4 (43%) versus (79%) p = 0.04, respectivamente (Cuadro II).
Cuadro II: Análisis bivariado de supervivencia a las 24 horas.
Abreviaturas: DE = Desviación estándar. RI = Rango intercuartil. SAPS II = Simplified Acute Physiology Score II al ingreso. SvcO2 = Saturación venosa central de oxígeno. ΔΔP(v-a)CO2 = Diferencia venoarterial de dióxido de carbono. ΔΔP(v-a)CO2/C(a-v)O2 = Diferencia venoarterial de dióxido de carbono entre el contenido arteriovenoso de oxígeno. TRR = Terapia de reemplazo renal. BNP = Péptido natriurético cerebral.
El análisis multivariado de supervivencia a las 24 horas de las variables que tuvieron relevancia estadística en el análisis bivariado mostró a dos variables incluidas en el modelo final, SvcO2 -la cual fue analizada como variable dicotómica estableciendo que un valor > 70% se asoció con un OR 0.23 (IC95% 0.047-1.15) p = 0.07, mostrando un efecto protector- y la (ΔP(v-a)CO2/C(a-v)O2), también analizada como variable dicotómica > 1.4; se asoció con un OR 5.49 (IC95% 1.07-28.09) p = 0.04, siendo un predictor independiente de riesgo de mortalidad (Cuadro III).
Cuadro III: Análisis multivariado de regresión logística de supervivencia a las 24 horas.
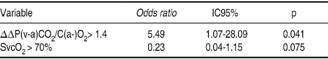
Abreviaturas: IC = Intervalo de confianza. ΔΔP(v-a)CO2/C(a-v)O2: Diferencia venoarterial de CO2 entre el contenido arteriovenoso de O2. SvcO2 = Saturación venosa central de oxígeno.
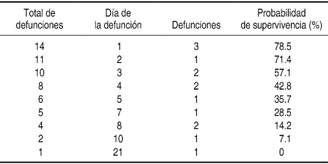
En la Figura 2 se muestra la mortalidad por grupos relacionada a la SvcO2 y (ΔP(v-a)CO2/C(a-v)O2) al día 30. Grupo 1 (14%) de la mortalidad, grupo 2 (36%), grupo 3 (7%) y grupo 4 (43%). En los Cuadros IV y V se observa la probabilidad de supervivencia global y la probabilidad de supervivencia por grupos al día 30, respectivamente.
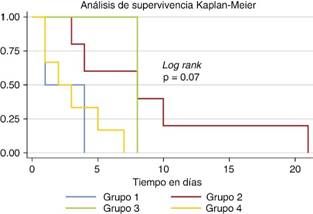
Se realizó curva de Kaplan-Meier para análisis de supervivencia a 30 días relacionando las variables SvcO2 y (ΔP(v-a)CO2/C(a-v)O2), reportando log rank test con p = 0.07 (Figura 3).
Discusión
A pesar de los avances respecto al conocimiento fisiopatológico del choque séptico, su mortalidad permanece elevada; puede estar relacionada con mala reanimación en la fase inicial o disfunción mitocondrial en fases más avanzadas. La relación DO2/VO2 como objetivo de reanimación ha sido uno de los conceptos más estudiados.10-12 En nuestro trabajo se reportó una mortalidad de 38%, con predominio en el grupo 4, con SvcO2 < 70% y ΔP(v-a)CO2/C(a-v)O2 > 1.4. La disminución de la SvcO2 y el incremento del ΔP(v-a)CO2/C(a-v)O2 hacen alusión al metabolismo anaerobio persistente en este grupo de pacientes, además de mala perfusión global y regional.
La adecuada reanimación en el choque séptico es una decisión de maniobra correcta en el momento correcto; consideremos que una misma intervención puede ser buena o mala dependiendo del momento en que se realiza. Intervenir en cada una de las etapas de la reanimación (salvar: 1 hora, optimizar: 1-6 horas, soportar 6-24 horas y desescalar > 24 horas) es uno de los aspectos más importantes para influir en los índices de mortalidad.13 En el presente estudio consideramos que la combinación de SvcO2 y ΔP(v-a)CO2/C(a-v)O2 es útil para predecir resultados en el individuo con choque séptico, pues es el reflejo de la persistencia de hipoperfusión tisular y/o metabolismo anaerobio.
Disponemos de muchas técnicas para la monitorización de la macrocirculación, pero la monitorización de la microcirculación está menos desarrollada. Diferentes estudios han demostrado que es pobre la correlación entre la macro- y microcirculación, que las alteraciones microcirculatorias están presentes antes del descenso de la presión arterial, del gasto cardiaco, y que la densidad de vasos perfundidos es independiente de estos parámetros.14-16 El análisis bivariado de supervivencia a las 24 horas entre los grupos de sobrevivientes y no sobrevivientes muestra que los parámetros macrocirculatorios, como son presión arterial sistólica 118 ± 13 versus 119 ± 19 (p = 0.09), presión arterial diastólica 70 ± 11.6 versus 67 ± 13.5 (p = 0.43), presión arterial media 83 (75-89) versus 81 (71-86) (p = 0.47), frecuencia cardiaca 90.6 ± 13.5 versus 93.7 ± 25 (p = 0.62), índice de choque 0.76 (0.7-0.85) versus 0.86 (0.69-1.1), no tienen significancia estadística, pero los parámetros que se correlacionan con la microcirculación, ΔP(v-a)CO2 4 (3-5) versus 6.5 (4-9) p = 0.025, lactato < 2 (43%) versus (93%) p = 0.003, SvcO2 < 70% (21.7%) versus (50%) p = 0.005 y (ΔP(v-a)CO2/C(a-v)O2) > 1.4 (43%) versus (79%) p = 0.04, si presentan diferencia estadísticamente significativa entre los grupos de sobrevivientes y no sobrevivientes. Por lo anterior, no nos queda duda de que la correlación entre macro- y microcirculación es pobre y que la reanimación del sujeto con choque séptico debe ir dirigida a optimizar la microcirculación.
Las determinaciones de lactato, SvcO2, ΔP(v-a)CO2 y (ΔP(v-a)CO2/C(a-v)O2) nos ayudan a evaluar de manera indirecta la perfusión y la microcirculación.17 La hiperlactatemia ha sido reconocida como un indicador de hipoxia tisular global durante décadas, pero su fisiopatología durante la insuficiencia circulatoria también puede implicar disfunción mitocondrial, inhibición de la piruvato deshidrogenasa, una mayor glucólisis aeróbica (por ejemplo, administración de catecolaminas) o disminución del aclaramiento. La hiperlactatemia se asocia con peores resultados en todo tipo de choque, con un valor de corte entre dos y cuatro mmol/L.18 El aclaramiento del lactato puede indicar resolución de la hipoxia tisular global y se asocia con disminución de la mortalidad.19 El análisis bivariado de supervivencia a las 24 horas mostró lactato de 1.4 (1.0-2.2) versus 3.6 (2.4-4.9) p = 0.003 para el grupo de sobrevivientes y el de no sobrevivientes, respectivamente; esta tendencia coincide con algo bien descrito y asociado al valor pronóstico. La SvcO2 tiene una vida media muy corta (segundos) para su correcta interpretación y se encuentra influida por disponibilidad, extracción y consumo de oxígeno (SaO2, hemoglobina, gasto cardiaco y VO2). Estudios han demostrado resultados similares cuando la reanimación en el paciente con choque séptico es dirigida por SvcO2 y aclaramiento del lactato. Dado su carácter «global», la SvcO2 no está exenta de algunas limitaciones y un valor normal no garantiza una oxigenación adecuada en todos los órganos.20 En el análisis bivariado de supervivencia a las 24 horas, el grupo de sobrevivientes mostró menos porcentaje de individuos con SvcO2 < 70% (21.7%) versus (50%) p = 0.005 con respecto al grupo de no sobrevivientes, con relevancia estadística; situación que no trascendió en el análisis multivariado OR 0.23 (IC95% .047-1.15) p = 0.07. Recientes estudios han cuestionado si la SvcO2 igual o mayor a 70% debe ser el objetivo de la reanimación temprana; incluso, que la búsqueda de la normalización de la ScvO2 puede dar lugar a efectos adversos, aunque para nosotros la SvcO2 < 70 se asocia a malos resultados.
La ΔP(v-a)CO2 también ha sido sugerida como marcador de hipoperfusión tisular, pero puede estar influenciada por el gasto cardiaco y el efecto Haldane.21 De hecho, la ΔP(v-a)CO2 mantiene una correlación inversa con el gasto cardiaco en diversas situaciones de insuficiencia cardiovascular.22 La ΔP(vc-a)CO2 ha demostrado su valor en la detección de hipoperfusión en sujetos ya reanimados en los que ya se habían alcanzado valores de SvcO2 por encima de 70%. Valores mayores de seis mmHg podrían señalar la persistencia de hipoperfusión periférica, aun con valores «normales» de SvcO2.23 En nuestro análisis bivariado de supervivencia a las 24 horas, la ΔP(v-a)CO2 4 (3-5) versus 6.5 (4-9) p = 0.025 presentó diferencia estadísticamente significativa entre el grupo de sobrevivientes y el de no sobrevivientes, pero esto no se mantuvo en el análisis multivariado. Sabemos bien la influencia del gasto cardiaco y del efecto Haldane sobre la ΔP(v-a)CO2, aunque no documentamos el efecto de cada uno en nuestros resultados. No dudamos del hecho de que personas con SvcO2 «normal» presenten ΔP(v-a)CO2 > de 6 mmHg, porque estudios han demostrado mejor AUC, sensibilidad y especificidad para ΔP(v-a)CO2 versus ScvO2, con AUC 0.68, sensibilidad 90% y especificidad 41%, versus AUC 0.520, sensibilidad 78% y especificidad 35% respectivamente para detectar hipoperfusión tisular.24
La identificación de hipoxia e hipoperfusión tisular juega un papel importante durante la reanimación temprana. El metabolismo global y el anaerobio pueden ser evaluados por medio de los gases en sangre, lo cual resulta práctico. La (ΔP(v-a)CO2/C(a-v)O2) se obtiene por medio de una gasometría venosa central y una arterial; refleja el metabolismo anaerobio y es propuesta como un subrogado del cociente respiratorio.25 Su AUC 0.77, sensibilidad 94% y especificidad 50%, son mejores que otros parámetros utilizados para evaluar la perfusión tisular.24 La (ΔP(v-a)CO2/C(a-v)O2) ha sido relacionada en diferentes investigaciones con niveles de lactato, aclaramiento de lactato y pronóstico.24-29 En el análisis multivariado de supervivencia a las 24 horas, la (ΔP(v-a)CO2/C(a-v)O2) fue analizada como variable dicotómica, y siendo > 1.4, se asoció a un OR 5.49 (IC95% 1.07-28.09) p = 0.04. Por lo anterior, nosotros consideramos que la (ΔP(v-a)CO2/C(a-v)O2) > 1.4 está relacionada con mayor mortalidad. En este trabajo pudimos observar que de los diferentes grupos, el grupo 4, con SvcO2 < 70% y ΔP(v-a)CO2/C(a-v)O2 > 1.4, presentó mayor mortalidad en los pacientes con choque séptico. Hasta el día de hoy existen diferentes puntos de corte para la (ΔP(v-a)CO2/C(a-v)O2) y la reanimación; el cociente respiratorio como parámetro de reanimación resulta atractivo para evaluar la hipoxia tisular, pero todavía se necesita más evidencia para validarlo.
Conclusión
El objetivo de la reanimación en el individuo con choque debería dirigirse a alcanzar SvcO2 >70% y ΔP(v-a)CO2/C(a-v)O2 < 1.4. Los sujetos con SvcO2 < 70% y ΔP(v-a)CO2/C(a-v)O2 > 1.4 medidos a las 24 horas de ingreso presentan mayor mortalidad a 30 días. Es necesario establecer un mismo punto de corte para ΔP(v-a)CO2/C(a-v)O2. Los resultados adversos están asociados a hipoperfusión tisular y metabolismo anaerobio persistente. Optimizar la macrocirculación no es suficiente: debemos trabajar más en las alteraciones microcirculatorias, que son la principal anormalidad en el paciente con choque séptico y representan un objetivo terapéutico prometedor.











 nueva página del texto (beta)
nueva página del texto (beta)