Introducción
La sepsis es una respuesta sistémica y perjudicial del huésped a la infección que provoca sepsis grave (disfunción orgánica aguda secundaria a infección documentada o supuesta) y choque séptico (sepsis grave sumada a hipotensión no revertida con reanimación mediante fluidos). La sepsis grave y el choque séptico son grandes problemas de asistencia sanitaria que afectan a millones de individuos en todo el mundo cada año; una de cada cuatro personas muere a causa de ellos (a veces más). Al igual que en el politraumatismo, el infarto agudo al miocardio o el accidente cerebrovascular, la velocidad y precisión del tratamiento administrado en las horas iniciales después del desarrollo de sepsis grave tienen grandes posibilidades de influir en el pronóstico.1
En el futuro cercano, los métodos de diagnóstico rápidos no basados en cultivos pueden resultar útiles para una identificación más rápida de los patógenos y los principales determinantes de resistencia a los antibióticos. Estas metodologías podrían resultar útiles para los patógenos de cultivo difícil o en situaciones clínicas donde los agentes antimicrobianos empíricos se han administrado antes de que se obtengan las muestras de cultivo.2
Aún no se ha demostrado la utilidad de los niveles de procalcitonina u otros biomarcadores (como la proteína C reactiva) para distinguir las características inflamatorias agudas de la sepsis de otras causas de inflamación generalizada; no se puede dar ninguna recomendación acerca del uso de estos marcadores para distinguir entre infección grave y otros estados inflamatorios agudos.3,4
Los síntomas y signos específicos de sepsis pueden no aparecer inicialmente y el diagnóstico microbiológico puede tardar incluso días. Sin embargo, de no iniciar un tratamiento enérgico (fluidoterapia, drogas vasoactivas y antibioterapia empírica) precozmente, incrementa el riesgo de desarrollar disfunción orgánica múltiple (DMO).5
El posible rol de los biomarcadores para el diagnóstico de infección en pacientes que presentan sepsis grave permanece indefinido. El valor diagnóstico de los marcadores de inflamación podría diferenciar procesos infecciosos de los que no lo son, así como definir el pronóstico, predecir la gravedad de un proceso patológico o enfermedad, permitiendo iniciar un plan terapéutico adecuado y midiendo su respuesta.6,7,8,9
Existen una serie de marcadores biológicos de sepsis; su susceptibilidad es variable, así como los costos. Más relevante es el hecho de que no todos los marcadores señalan lo mismo. La interleucina (IL) 6 señala en general la magnitud del proceso inflamatorio, independientemente si hay o no infección; otros, como la detección de endotoxinas o proteínas que ligan lipoproteínas, marcan la presencia de infección, pero no la respuesta del enfermo infectado.
De los marcadores biológicos, el que más interés ha despertado en los últimos años es la procalcitonina, por su estrecha relación con la magnitud del proceso inflamatorio y, en particular, con aquel generado por las infecciones bacterianas. La procalcitonina se produce en las células C de la glándula tiroides. Es la precursora de la calcitonina, y en situaciones normales en el humano, los niveles sistémicos son indetectables o menores a 0.1 ng/mL. La ketalcina es la proteasa encargada de fragmentar la procalcitonina en calcitonina y un residuo n-terminal.
En casos de infecciones graves, los niveles de procalcitonina pueden incrementarse por arriba de 100 ng/mL. Pese a esta elevación, los niveles de calcitonina en sangre o su actividad no se modifican. La vida media de la procalcitonina en suero es de 25 a 30 horas, en contraste con la vida media corta de la calcitonina, de tan sólo 10 minutos.10
La inflamación se presenta en el curso de la enfermedad crítica, independientemente de su causa, la activación y consumo de plaquetas puede estar asociada a inflamación, disfunción endotelial y disfunción orgánica.11,12,13
Por lo tanto, no es sorprendente que el recuento de plaquetas absoluto y tendencias en éstas se asocien fuertemente con el pronóstico en pacientes críticos.14,15
En condiciones inflamatorias y trombóticas, se puede alterar el tamaño de las plaquetas, que se detecta en el análisis de células de sangre de rutina mediante la evaluación del VPM.16,17
Además, el VPM se afecta por el envejecimiento de las plaquetas y varía de acuerdo con el equilibrio entre la producción y la destrucción. En varios cuadros clínicos inflamatorios, el grado de inflamación y los cambios en VPM parecen estar correlacionados; sin embargo, el impacto de esto es controversial.16,17
En un estudio prospectivo de sepsis neonatal, se concluyó que los recién nacidos sépticos tienen mayores monovolúmenes que aquellos sin sepsis, mientras que un estudio prospectivo en adultos sugirió que los volúmenes bajos de plaquetas se asocian con un peor pronóstico en adultos sépticos.16,17
Existe una fuerte correlación inversa entre el recuento de plaquetas y el VPM en individuos sanos; las tendencias en este recuento deben ser consideradas al evaluar el VPM.17 En un estudio publicado recientemente, se informó de la incidencia de trombocitopenia en pacientes con sepsis.18
El mecanismo de alteración del sistema hemostático en la sepsis ha sido bien demostrado.19 Las plaquetas desempeñan un papel complejo en la sepsis. Las plaquetas activadas secretan componentes claves de la coagulación y las cascadas inflamatorias.20 Las plaquetas expresan una familia de receptores de señalización, conocidos como receptores de tipo Toll (TLR), que reconocen una variedad de estructuras moleculares que se encuentran en las bacterias, virus y hongos. El reconocimiento de estas moléculas conduce a la producción de citoquinas proinflamatorias. La expresión de TLR en las plaquetas tiene un papel que desempeñar durante la inflamación infecciosa.21
Algunos estudios in vitro mostraron que los productos bacterianos disminuyeron la agregación plaquetaria humana, así como la liberación de muchas sustancias que no sólo son capaces de modular su función, sino también las células alrededor de ellos.20
La relación entre la gravedad de la sepsis y trombocitopenia se ha sugerido en muchos estudios publicados.22,23 Aunque hay algunos estudios que evalúan las respuestas específicas de las plaquetas y el VPM a diferentes tipos de microorganismos en recién nacidos sépticos,24,25 la importancia de la cinética de plaquetas y el VPM en respuesta a diferentes tipos de microorganismos en la sepsis en adultos todavía no se ha aclarado. En nuestro conocimiento, este estudio es el primero en investigar las respuestas del VPM en enfermedades bacterianas en pacientes adultos.
Este trabajo tiene como objetivo evaluar el impacto de los cambios en el VPM en las primeras 24 horas después del ingreso en la UCI en pacientes con diagnóstico de sepsis (corroborado por cultivo) y en ausencia de éste, con monitoreo durante siete días. Nuestra hipótesis es documentar que el aumento del VPM se asocia con infección bacteriana.
Como objetivos secundarios, hemos tratado de evaluar la asociación entre las concentraciones de procalcitonina y VPM, apoyando la correlación entre el VPM y la infección bacteriana y demostrando que un incremento en el VPM al ingreso en la UCI es indicativo de infección bacteriana. Hay que tomar en cuenta que el volumen plaquetario medio se encuentra disponible en todas las unidades médicas y es un biomarcador de bajo costo y fácil acceso.
Definición del problema
La sepsis, hoy en día, es uno de los principales diagnósticos de ingreso de enfermos en las unidades de terapia intensiva. Se ha demostrado que el inicio temprano de los antimicrobianos y el tratamiento oportuno reducen significativamente la mortalidad.
No todas las unidades del sector salud cuentan con marcadores de infección bacteriana, que son de difícil acceso por sus altos costos.
Actualmente, no se ha demostrado la utilidad del volumen plaquetario medio como marcador de infección bacteriana.
Se necesita contar con alternativas de marcadores de infección bacteriana, de fácil acceso y costo bajo en el mercado, para una detección temprana de la infección bacteriana.
Justificación
En la actualidad, el diagnóstico de choque séptico sigue siendo uno de los primeros motivos de ingreso a la unidad de cuidados intensivos, e incrementa la morbimortalidad a su ingreso.
La determinación temprana de infección y el tratamiento oportuno han demostrado disminuir la tasa de mortalidad en individuos con este diagnóstico.
El marcador de infección bacteriana más accesible es la procalcitonina, una proteína asociada a la respuesta inflamatoria. Dicha proteína no se encuentra disponible en la mayoría de los servicios de salud de la República Mexicana, por lo que se espera demostrar que el VPM -estudio accesible en todas las unidades de atención del sector salud- es un marcador de respuesta inflamatoria sistémica y está asociado con infección bacteriana.
Material y métodos
Se autorizó por el Comité de Ética del Centro Médico ABC. No se realizó consentimiento informado a cada uno de los pacientes, ya que no se efectuó ninguna intervención en el manejo.
Material
Universo de trabajo: Pacientes ingresados a la unidad de cuidados intensivos del Centro Médico ABC, en sus dos campus, con estancia mayor a siete días, del 1.o de marzo de 2013 al 1.o de marzo de 2014.
Grupos de estudio
Grupo experimental: Individuos con diagnóstico de sepsis (corroborado por cultivo) ingresados a la unidad de terapia intensiva del Centro Médico ABC, campus Observatorio y Santa Fe, con estancia mayor a siete días.
Grupo control: Sujetos ingresados a la unidad de terapia intensiva del Centro Médico ABC, campus Observatorio y Santa Fe, con estancia mayor a siete días, sin diagnóstico de sepsis o algún dato de infección.
Metodología
Criterios de inclusión y eliminación
Criterios de inclusión:
Personas ingresadas a la unidad de cuidados intensivos con diagnóstico de choque séptico acorde a las Guías de la campaña Sobreviviendo a la sepsis para el manejo de sepsis severa y choque séptico 2012, con estancia superior a siete días y cultivo positivo para infección bacteriana.
Enfermos ingresados a la unidad de cuidados intensivos sin diagnóstico de infección, con estancia superior a siete días.
Pacientes mayores de 18 años.
Criterios de exclusión:
Criterios de eliminación.
No aplica.
Análisis estadístico
Las variables continuas fueron sometidas a pruebas de normalidad. Todas las variables tuvieron distribución no paramétrica; éstas se describen como mediana (rango intercuartil -RIC, mín.-máx.); las variables categóricas se describen como frecuencias relativas y absolutas (porcentaje %); la comparación de variables continuas entre grupos independientes se hizo con una U de Mann Whitney; se calculó el área bajo la curva ROC y se reportan intervalos de confianza de 95%, la comparación entre variables relacionadas en diferentes mediciones se hizo con una prueba de Friedman.
El análisis se realizó con el programa SPSS versión 16.0; un valor de p a dos colas < 0.05 se consideró como significativo.
Resultados
Se obtuvo una muestra de 202 individuos, divididos en dos grupos: grupo 1: sujetos con sepsis (n = 101); grupo 2: personas sin sepsis (n = 101) (Cuadro I).
Cuadro I: Características de la población.
| Característica | Grupo 1 (sepsis, n = 101) |
Grupo 2 (sin sepsis, n = 101) |
Diferencia | p* |
|---|---|---|---|---|
| Edad | 65 (28, 16-96) | 65 (27, 19-90) | 0 | 0.438 |
| DEIH | 23 (20, 7-100) | 15 (11, 7-120) | 8 | 0.001 |
Valores expresados en: mediana (RIC, mín.-máx.), frecuencias absolutas (%).
* U de Mann-Whitney, Chi2 (χ2), DEIH = Días de estancia intrahospitalaria.
Las características generales de nuestra población son las siguientes: edad mediana de 65 años para ambos grupos, con p < 0.438; días de estancia intrahospitalaria: mediana 23 para el grupo 1, 15 para el grupo 2, con p < 0.001.
Se observó predominio del sexo masculino, (51%, n = 103) sobre el femenino (49%, n = 99).
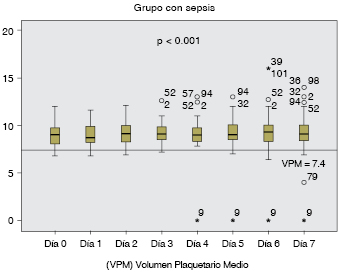
Se observó el cambio del volumen plaquetario medio (VPM). En el grupo 1, los pacientes con sepsis durante siete días presentaron incremento del VPM persistente y significativo (p < 0.001) (Figura 1).
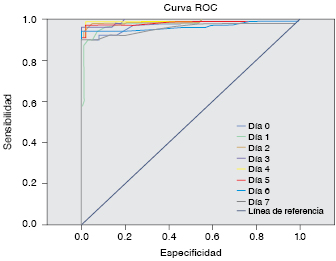
Figura 1: Curva ROC, distribución del volumen plaquetario medio durante siete días en pacientes con sepsis.
La elevación del VPM permaneció constante durante la evolución de la sepsis; se observó elevación significativa a las 72 horas del ingreso, (Cuadro II) con valor superior de 7.4 fL (Figura 2).
Cuadro II: Medición del volumen plaquetario medio a las 72 horas del ingreso.
| VMP día 3 | AUC | p |
|---|---|---|
| 7.4 | 0.911 (0.865-0.956) | < 0.001 |
| 7.7 | 0.980 (0.958-1.002) | < 0.001 |
| 8.0 | 0.941 (0.903-0.978) | < 0.001 |
| 8.3 | 0.926 (0.884-0.968) | < 0.001 |
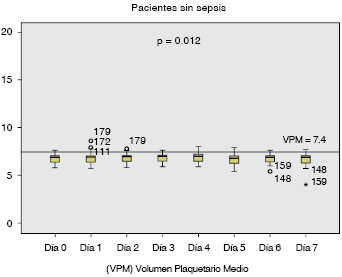
En el grupo 1, se advirtió que el cambio fue significativo, persistente, y la elevación del VPM, por arriba de 7.4 fL (p < 0.001). (Cuadro III y Figura 3) En el grupo 2 (sin sepsis) también se observó cambio en el VPM, que permaneció inferior a 7.4 fL de manera constante (p < 0.012). (Figura 4) Los resultados de este estudio demuestran que los individuos con sepsis presentan cambios en el VPM superiores a 7.4 fL de manera persistente, a diferencia del grupo de sujetos sin sepsis, cuyo valor es inferior a 7.4 fL (p < 0.012).
Cuadro III: Medición del volumen plaquetario medio.
| VPM | AUC | p |
|---|---|---|
| Día 0 | 0.974 (0.955-0.994) | < 0.001 |
| Día 1 | 0.979 (0.961-0.997) | < 0.001 |
| Día 2 | 0.987 (0.971-1.003) | < 0.001 |
| Día 3 | 0.993 (0.986-1.000) | < 0.001 |
| Día 4 | 0.989 (0.960-1.004) | < 0.001 |
| Día 5 | 0.982 (0.960-0.960) | < 0.001 |
| Día 6 | 0.963 (0.932-0.994) | < 0.001 |
| Día 7 | 0.957 (0.925-0.989) | < 0.001 |
En cuanto al análisis de la procalcitonina, los enfermos del grupo 1 presentaron valores superiores a 0.005 (p < 0.001) (Figura 5). En los pacientes del grupo 2, no existió elevación de la procalcitonina (Figura 6).
Se determinó el cambio de la PCR en pacientes del grupo 1; existió correlación del incremento durante el proceso de la enfermedad, y se tomó este marcador como dato de síndrome de respuesta inflamatoria sistémica (p < 0.001) (Figura 7).
La proteína C reactiva se asocia con incremento, en donde se documentan los cambios en presencia de síndrome de respuesta inflamatoria sistémica. En nuestro estudio observamos niveles bajos de PCR en nuestro grupo con ausencia de sepsis (p < 0.001) (Figura 8).
Mortalidad: La mortalidad en ambos grupos fue de 12.4% (n = 25) (Cuadro IV).
Discusión
Actualmente, la sepsis es considerada una de las principales causas de disfunción orgánica múltiple y, por ende, de incremento en la mortalidad en pacientes que ingresan a la unidad de terapia intensiva con este diagnóstico.
Como se describe en el estudio de Tenover, se necesitan métodos de diagnóstico que sean útiles para la detección temprana de infección bacteriana; esto nos permite iniciar un tratamiento antimicrobiano empírico guiado al agente causal. Como se describe en las guías de Sobreviviendo a la sepsis, el inicio temprano de antibióticos impacta en una reducción significativa de la mortalidad.
El tener disponibles en todas las unidades de terapia intensiva marcadores de inflamación que puedan diferenciar procesos infecciosos de los que no lo son impactaría en el pronóstico de nuestros pacientes. Hoy en día, no todas las unidades de terapia intensiva cuentan con marcadores de infección bacteriana debido al alto costo y la poca accesibilidad, lo que ocasiona retraso en el tratamiento e incremento en la mortalidad.
La sepsis grave y el choque séptico son los principales problemas de salud que afectan a millones de personas en todo el mundo cada año.26,27 Las tasas de mortalidad de estas condiciones son de 25 a 80%, dependiendo de la gravedad de la enfermedad, el número de apariciones y la gravedad de la disfunción orgánica múltiple.27,28 Se han propuesto estrategias para reducir la mortalidad por sepsis, como se describe en las guías de Sobreviviendo a la sepsis, así como en el estudio del Dr. Rivers, que protocoliza metas de reanimación con la finalidad de optimizar un estado hemodinámico que permita una adecuada perfusión multisistémica.1,29
La detección temprana de la cascada de la sepsis en sus variantes desde sepsis hasta la instauración del choque séptico, no sólo sería útil para la estratificación de riesgo en la asignación de recursos, sino también para optimizar el tratamiento, monitoreo y desenlace de la enfermedad.
El presente estudio trató de evaluar el valor diagnóstico del VPM como indicador de infección bacteriana, como uno de los objetivos tempranos de tratamiento de la sepsis y sus complicaciones.
Las principales conclusiones de este estudio son las siguientes. Se observó un aumento significativo en el volumen plaquetario medio en pacientes que cuentan con diagnóstico de infección bacteriana corroborada por criterios diagnósticos de sepsis según las guías de Sobreviviendo a la sepsis y con cultivo positivo para infección bacteriana. Existió un aumento significativo del VPM durante la presencia de sepsis, con un valor superior a 7.5 fL, siendo mayor en individuos con sepsis que en aquellos sin sepsis. Nuestro estudio sugiere que el VPM se encuentra elevado en sujetos con sepsis, lo que puede sustituir a marcadores como la PCT en unidades donde este marcador no se encuentre disponible.
En segundo lugar, a pesar de observar incremento desde su ingreso a la unidad de terapia intensiva, predomina el incremento a las 72 horas de ingreso en los enfermos con sepsis.
Éste es uno de los primeros estudios realizados en México que apoyan el incremento del VPM como un nuevo marcador de infección bacteriana.
Asociamos el incremento observado en este tipo de pacientes a que durante la cascada de respuesta inflamatoria sistémica inducida por sepsis, las plaquetas presentan una serie de cambios que van desde un incremento en su activación hasta llegar a una fase catastrófica como la coagulopatía por sepsis -donde se observa un agotamiento en la producción de plaquetas, así como mayor destrucción y consumo de las mismas.30,31,32
Nuestros resultados apoyan que el incremento del volumen plaquetario medio en individuos en la unidad de terapia intensiva es un marcador de fácil acceso y bajo costo para el diagnóstico de sepsis bacteriana; esto coincide con el estudio de Van der Lelie y Von Borne, donde se observó un incremento en el volumen plaquetario medio en sujetos con infección bacteriana.33
Tomando en cuenta la fisiopatología de la sepsis, se ha demostrado que las interleucinas proinflamatorias precipitan un efecto protrombótico en estos pacientes como respuesta inflamatoria activa que altera la homeostasis de la médula ósea y afecta la trombopoyesis. Esto condiciona, en primer lugar, el incremento en el tamaño de la plaqueta, lo que lleva a un aumento en el volumen plaquetario medio generado por una fase de mayor actividad plaquetaria como efecto de una elevación en el tromboxano A2 intracelular, así como un alza de las proteínas procoagulantes.34,35
Nuestros resultados muestran elevación del VPM en pacientes sépticos, así como aumento de procalcitonina y proteína C reactiva, por lo que en centros médicos donde se cuente con estos tres marcadores, con el uso del VPM se incrementaría la sensibilidad y especificidad en el diagnóstico de infección bacteriana de manera rápida.
Consideramos que los resultados de nuestro estudio tienen fortaleza en que se consideró un número de muestra alto, 202 pacientes, con diagnóstico confirmatorio de infección bacteriana mediante la determinación de cultivos y aislamiento de agente bacteriano, con etiología variable del foco infeccioso. Tomamos en cuenta que todas las unidades de terapia intensiva cuentan con fácil acceso y bajo costo para la realización de una biometría hemática.
Conclusiones
El presente estudio demostró la asociación de infección bacteriana con incremento del VPM a su ingreso y durante la presencia de sepsis; se observó mayor incremento a las 72 horas de ingreso a la unidad de terapia intensiva. Por ello, consideramos que el volumen plaquetario medio es un indicador temprano de infección de origen bacteriano de fácil acceso y costo bajo, siendo un marcador disponible en todas las unidades de terapia intensiva donde no se cuenta con marcadores de infección bacteriana como la procalcitonina.
En centros médicos donde se cuente con la determinación de procalcitonina, se puede incrementar la sensibilidad, así como la especificidad, del diagnóstico de sepsis bacteriana con el uso del volumen plaquetario medio.
Se necesitan estudios multicéntricos para la validación del volumen plaquetario medio como marcador de infección bacteriana, así como asociación con mortalidad, en este grupo de pacientes.











 nueva página del texto (beta)
nueva página del texto (beta)