Introducción
El STC), Franceschetti-Zwanhlen-Klein o también llamado disostosis mandibulofacial, ha sido descrito por más de 120 años. Reportado por primera vez como un peligro para la anestesia en 1963 2. Trastorno craneofacial altamente complejo, siendo una malformación congénita del primer y segundo arco braquial causado por la mutación del gen TCOF1 donde se codifica la proteína Treacle, encargada de la migración de las estructuras de la cara, en especial a las porciones derivadas de dichos arcos braquiales; por lo tanto es una lesión bilateral y simétrica restringida únicamente a la cabeza y cuello 2,3. Enfermedad autosómica domínate. Aproximadamente el 60% de los casos recientes de mutaciones surgen en pacientes que no tienen historia familiar previa 2. Su incidencia está calculada en uno de cada 50 000 nacidos vivos 2,3. Las características clínicas y la severidad de cada caso del STC son variables. La hipoplasia cigomática y de los rebordes orbitarios hace que haya una aparente protrusión centrofacial, aunque las afecciones en la región nasal no sean tan graves. Las alteraciones del pabellón auricular, la retrognatia, los pliegues palpebrales antimongoloides y micrognatia también son típicas del STC. Con mayor frecuencia, el pabellón auricular presenta microtia de distintos grados que se correlacionan con la gravedad de la pérdida auditiva. También se ha descrito la presencia de apéndices auriculares y alteraciones del oído interno. Los problemas cognoscitivos no son frecuentes y, por lo general, se asocian a la hipoacusia. Se han documentado alteraciones como paladar o labio hendido 3. El STC es relevante para el anestesiólogo por todas las características ya descritas, por lo que son pacientes que en un momento pudieran ser difíciles de ventilar con mascarilla facial provocando una dificultad mayor para la laringoscopia e intubación traqueal, de tal modo, que la morbimortalidad perioperatoria aumenta en un grado considerable en estos pacientes 4. Debemos de tener en cuenta que los niños tienen un consumo de oxígeno mayor y una baja reserva de oxígeno, lo que hace que la tolerancia a la apnea sea mínima y usualmente desarrollan hipoxemia significativa que los lleva a una bradicardia severa, paro respiratorio y muerte 5; principalmente en niños menores de tres años 8.
El Airtraq es un videolaringoscopio indirecto 3, herramienta nueva de un solo uso para intubación orotraqueal: dispositivo óptico con una pala curvada anatómicamente que guía el tubo traqueal en un canal lateral. Se realiza una excelente visión de la glotis sin necesidad de alinear los ejes oral, faríngeo y laríngeo y la guía del tubo 1.
Reporte de caso
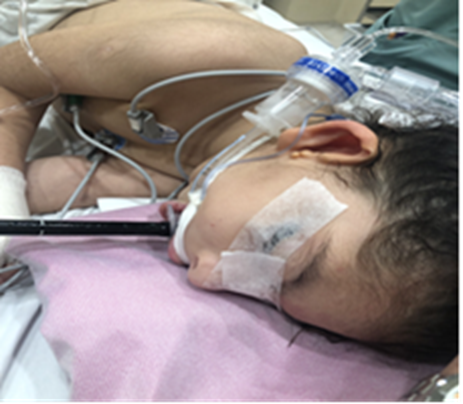
Paciente femenino de cinco años de edad con un peso de 20 kg, con diagnóstico de STC, programada para dilataciones esofágicas. Antecedentes anestésicos-quirúrgicos en cuatro ocasiones, la primera cirugía a los tres días de vida, para corrección de atresia esofágica tipo III con funduplicatura tipo Nissen y gastrostomía, sin complicaciones en el abordaje de la vía aérea (VA); palatoplastia al año de edad, en la cual presento complicaciones en la intubación orotraqueal (no especificado), referido por la madre, y por último, y en dos ocasiones previas a esta intervención se realizaron dilataciones esofágicas sin lograr la intubación orotraqueal. En esta ocasión se observó un Cormack Lehane IV. Se presentó desaturación, broncoespasmo y edema de la vía aérea; así como ventilación difícil con mascarilla facial. A la exploración física alerta y reactiva, bien hidratada, con presencia de hipoplasia cigomática, retrognatia y micrognatia, pliegues palpebrales antimongoloides, microtia bilateral y apéndices auriculares (Figura 1 y 2), no cooperadora para la exploración de la vía aérea, presenta sonda de gastrostomía; resto de la exploración física sin datos relevantes.
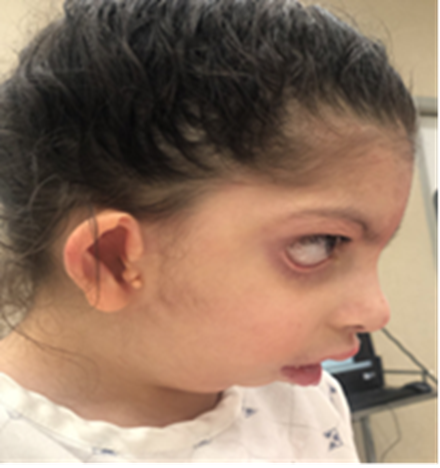
Figura 1: Características faciales exteriores, destaca hipoplasia cigomática, micrognatia y retrognatia del maxilar
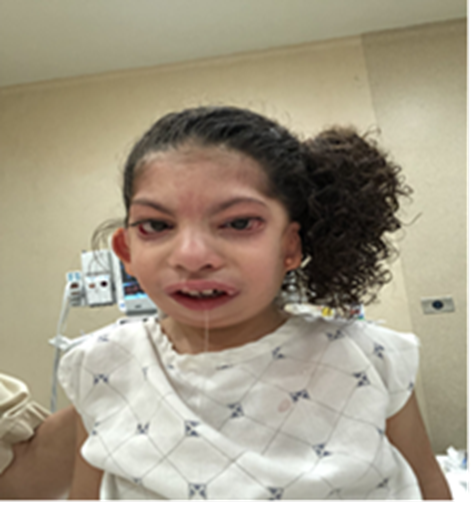
Figura 2 Paciente con asimetría facial, pliegues palpebrales antimongoloides, microtia y apéndices auriculares.
ASA II, procedimiento electivo, con una vía aérea difícil anticipada. Plan Anestésico: anestesia general balanceada con uso de dispositivo pediátrico Airtraq, sin utilizar relajante neuromuscular por los antecedentes descritos.
Se medico con midazolam 10 mg v.o., con jugo de manzana 20 minutos previos a la intervención quirúrgica. En sala de quirófano se coloca monitoreo no invasivo (EKG, pulso-oximetría y PANI) se realiza inducción inhalatoria con sevoflurane a volumen variables, de 0.4% hasta 6% y fiO2 100% 2 L por minuto, ventilación asistida manualmente, enseguida se coloca catéter venoso periférico calibre número 22 en mano derecha, para la administración de lidocaína simple al 1% 10 mg i.v., propofol 80 mg i.v., fentanilo 40 µg i.v. Durante el periodo de apnea se introducir el laringoscopio Airtraq pediátrico con sonda endotraqueal número 4.5 de diámetro interno, con manguito, se observa la glotis inmediatamente, observando un Cormack Lehane grado I, se coloca la sonda orotraqueal sin complicaciones, corroborando la correcta posición de dicha sonda por medio de la auscultación bilateral de campos pulmonares, adecuada expansión pulmonar y presencia de capnografía. Se realiza procedimiento quirúrgico sin incidentes ni accidentes (Figura 3). Emersión por lisis metabólica, se retira sonda orotraqueal, pasa paciente a unidad de cuidados postanestésicos con signos vitales dentro de parámetros normales, Aldrete 9, Ramsay 2.
Discusión
El STC es una enfermedad con múltiples alteraciones craneofaciales que implican un reto para el anestesiólogo, ya que el mantener la permeabilidad de la vía aérea y posteriormente realizar la laringoscopia directa e intubación orotraqueal es complejo. Presentamos este caso por ser una patología poco frecuente, pero que; para el manejo anestésico, se requiere del conocimiento de los lineamientos de la vía aérea difícil y entrenamiento en anestesia pediátrica.
J. Hosking y colaboradores 2 en su revisión retrospectiva de 240 casos, observaron que los pacientes con STC, conforme aumentan su edad, la ventilación e intubación se vuelve más difícil y para asegurar la vía aérea encontraron que la mascarilla laríngea es una buena opción cuando la intubación orotraqueal no es requerida. Lo que coincide con nuestro caso en cuestión ya que en los antecedentes anestésicos el manejo de la vía aérea se comportó similar, conforme fue creciendo nuestra paciente ya que en sus últimas intervenciones quirúrgicas fue imposible la intubación orotraqueal.
Siguiendo las recomendaciones del algoritmo para el manejo de la vía aérea difícil en pediatría 5 se decide realizar una inducción mixta sin utilizar relajantes neuromusculares con el fin de disminuir el riesgo de morbimortalidad perioperatoria tomando en cuenta que en la población pediátrica la tolerancia a la apnea es mínima. La desaturación de oxígeno por debajo de 80% y la hipoxemia secundaria son las complicaciones más frecuentes, lo cual nos puede llevar a resultados catastróficos. La relajación muscular no es una contraindicacion absoluta en los pacientes con vía aérea difíl siempre y cuando se puedan ventilar con mascarilla facial para evitar la situación de “no intubación, no ventilación”.
Actualmente contamos con una diversidad de dispositivos alternos a la laringoscopia directa, sin embargo; no todos son de fácil acceso y algunos requieren de habilidad y de un adecuado entrenamiento, como es el caso de la fibroscopia, lo cual limita su uso y en caso de urgencia podría empeorar el escenario en manos inexpertas. Cuando tenemos un paciente con una VAD anticipada nos da la pauta de tener una estrategia y un algoritmo establecido, tomando en cuenta los recursos en nuestro medio; los videolaringoscopios y dispositivos ópticos representan el principal avance de la década en el manejo de la VAD posicionándose como una de las principales alternativas para el rescate de una intubación fracasada o para el manejo de pacientes con predictores de intubación difícil. En las guías del 2015 para el manejo de la vía aérea en pediatría 9 hace referencia sobre el uso de laringoscopios y dispositivos que nos pueden facilitar la intubación orotraqueal los cuales están cada vez más disponibles para su uso pediátrico; sin embargo parte de la evidencia de su uso es el nivel 1 y la falta de consenso en general brindan poca orientación en cuanto a la elección de estos dispositivos. En este caso nuestra opción fue utilizar el dispositivo Airtraq pediátrico de inicio ya que este posee la característica de mostrar una excelente visión de la glotis sin necesidad de alinear los ejes oral, faríngeo y laríngeo; permitiendo observar un Cormack Lehane de I y así poder colocar la sonda orotraqueal fácilmente y en poco tiempo coincidiendo con Hirabayashi y colaboradores6. El revisar la literatura actual para el manejo de la VA en este tipo de pacientes nos brinda una adecuada información; sin embargo, está limitado a reportes de casos y serie de casos muy pequeños cuyos pacientes son en su mayoría de edad escolar, de modo que, sigue siendo un gran reto el manejo de la VA en la población pediátrica sobre todo en neonatos y menores de cinco años.
Conclusión
Los niños con VAD anticipada requieren de personal entrenado en anestesia pediátrica y una planeación cuidadosa de cada caso en particular. Afortunadamente, estas situaciones son poco frecuentes dentro de la anestesia pediátrica y usualmente se presentan como casos electivos que dan tiempo suficiente para hacer una adecuada valoración y planear el caso con los equipos, el personal y recursos necesarios; así como es importante continuar con la capacitación médica, al conocer los distintos dispositivos existentes en el medio para el manejo de la VA. El contar con un protocolo de manejo y algoritmo estructurado hará que se obtengan mejores resultados.











 nova página do texto(beta)
nova página do texto(beta)