Introducción:
La práctica de la anestésica clínica regional ha cambiado notablemente en las últimas décadas y se ha avanzado en los siguientes rubros, mejores y nuevas técnica anestésicas debido al advenimientos de anestésicos locales y endovenosos más seguros, crecimiento en el conocimiento de la neuroanatomía, así como la incorporación de novedosas tecnologías en aparatos biomédicos como lo son la neuroestimulación y la ultrasonografía.
La aplicación de la anestesia regional (AR) se ha constituido como una parte estratégica en el manejo del dolor perioperatorio como componente dela anestesia y analgesia multimodal, con el crecimiento de estos nuevos medicamentos, técnicas anestésicas y tecnología, la han convertido en un procedimiento inocuo y seguro.
La AR o neuroaxial puede reducir la incidencia de complicaciones cardiacas en pacientes de alto riesgo, sangrado y requerimientos transfusionales, mejora la hipercoagubilidad asociada a cirugía, también puede preservar la inmunidad en el perioperatorio, reduciendo el riesgo de diseminación del cáncer 6, estas características le han conferido a la técnica de AR su permanencia y preferencia a través de los años en la práctica anestésica.
Cada vez nos enfrentamos a retos médicos de alto grado de complejidad, debido a la evolución y desarrollo de pacientes con enfermedades crónico-degenerativas, los cuales presentan entidades clínicas complejas, como lo son el sobrepeso, la obesidad mórbida, deformidades musculo-esqueléticas traumáticas o congénitas en grupos específicos, como es la población pediátrica, cambios anatómicos fisiológicos propios de la gestación, así como del paciente geriátrico.
Todos estos cambios, en estos grupos de pacientes, hacen que el anestesiólogo actual se enfrente a procedimientos de AR con un difícil acceso al neuroeje. Existiendo en ocasiones, los múltiples intentos por parte del anestesiólogo para accesar el neuroeje, de forma desorganizada y por la presión de aplicar la técnica anestésica con prontitud, estos intentos múltiples y repetidos son factor de riesgo que desencadenan aumento de ansiedad y dolor en él paciente y esto nos conlleva a generar comorbilidad transitoria o residual en nuestros pacientes 5, como lumbalgia postbloqueo, punción hemática, punción de duramadre, y la más temida de todas ellas la parestesia, su aparición expresa un potencial daño lesivo de la fibra nerviosa adyacente al abordaje de la técnica anestésica neuroaxial y esto es más frecuente si ya existe una radiculopatía previa o bien un traumatismo lumbosacro antiguo, estos cuestionamientos generalmente no los indagados en la valoración anestésica. El objetivo del presente algoritmo es proporcionar una herramientas a través de una serie de pasos y procedimientos basados en lineamentos metódicos para la ejecución de las técnicas anestésicas de AR peri-operatorias en la Anestesiología, con el fin de estratificar y planificar dicha técnica y otorgar seguridad, viabilidad y mejora de calidad en el usuario demandante de salud quirúrgica.
Procedimiento
La aparente simplicidad de la técnica neuroaxial, parece un procedimiento inocuo, la punción de del espacio epidural, puede considerarse como una invasión a unos de los territorios más vulnerables del organismo 1. En un estudio observacional prospectivo en 438 mujeres gestantes, que fueron sometidas a analgesia epidural obstétrica, presentaron fallos y complicaciones neurológicas, tales como: Lumbalgia en un 18.2%, lateralización de la técnica 16.4 %, parestesia 8.2%, técnica difícil 5.2%, neuropatía periférica 0.9%, punción hemática 8.7%, bloqueo subdural 0.2%, 2. La elección del fármaco o anestésico local a utilizar en la AR debe ser valorado desde la óptica de indagar alguna lesión neurológica preexistente documentada o no, por afección de neuritis de origen sistémica de tipo autoinmune o reumatológico, toxicidad por etilismo crónico, síndromes metabólicos, procesos neoplásicos, degenerativos y exposición a citotóxicos, pues en estudios experimentales en ratas se ha descubierto lesión axonal de tipo apoptósico con anestesic local tipo bupivacaína 10.
El uso de ultrasonido facilita el bloqueo neuroaxial en pacientes con puntos de referencia difícilmente palpable, su uso ha mostrado incrementar la tasa de éxito para la anestesia espinal en el primer paso de la aguja, la vista paramedia sagital ofrece mejor visión del neuroeje comparado con la vista medio-transversa. El uso de la técnica espinal vía paramedia guiada por ultrasonido resulta en más del 50 % de reducción del número de intentos de punción, en comparación con las marcas de superficie convencionales. El uso de rutina del ultrasonido antes de la punción lumbar, en la población obstétrica y adulta, no ha mostrado mejorar el número de intentos para acceder al espació epidural, la ventaja del abordaje paramedio es que ofrece una imagen más clara del complejo anterior y del complejo posterior de las estructuras interlaminares. Este abordaje es un beneficio en la población geriátrica, pues el espacio intralaminar es menos afectado por los cambios atribuibles al envejecimiento y ofrece una ventana potencial para la anestesia neuroaxial 6. Aún la ultrasonografía, necesita una curva de aprendizaje. Se estima que se necesitan de por lo menos 36 ensayos clínicos previos para obtener un 90 % de precisión, para localizar el espacio intervertebral lumbar asistido 9. También se requiere de una inversión individual o pública, para la obtención del aparato de ultrasonografía, para disponer de él en forma rutinaria.
La evidencia clínica ha mostrado que la ultrasonografía para identificar el espacio intervertebral tiene un exactitud del 68 al 70 %, comparado con la imagen radiológica, la profundidad exacta de la aguja hacia el objetivo, tiene una variación de tres mm o menos, con respecto a las medidas previas por ultrasonido. Esto se muestra con un nivel de evidencia 1ª. Sugiriendo que el ultrasonido antes del procedimiento de punción del neuroaxial ayuda a identificar el espacio intervertebral con mayor exactitud que la palpación, pero no es tan buena con la identificación radiológica. Nivel de evidencia IIa 9.
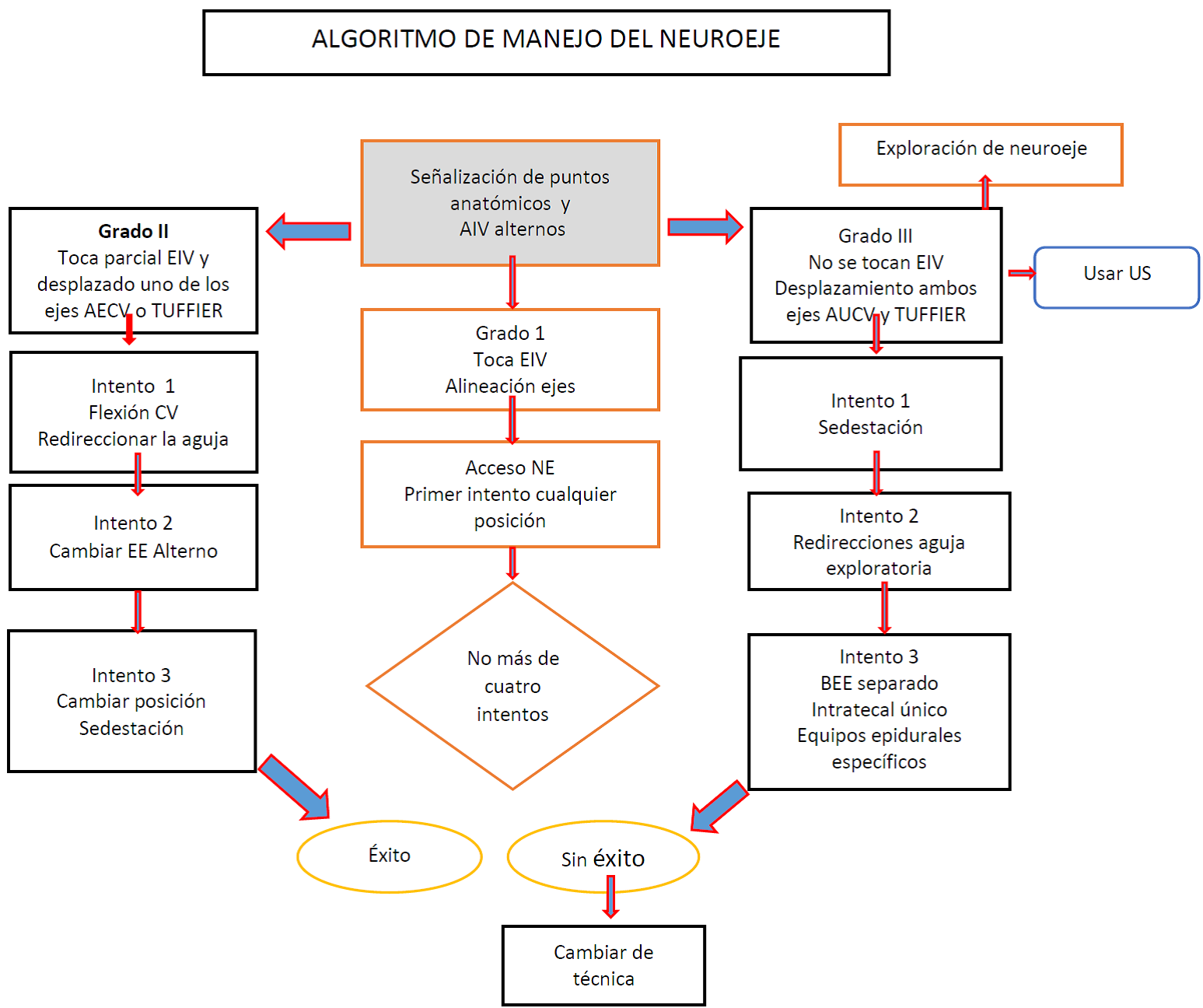
Por décadas la herramienta de los anestesiólogos para la ejecución de esta técnica regional ha sido el poseer conocimientos sólidos de la anatomía de columna vertebral, así como las habilidades y destrezas de los Anestesiologos. Para la realización en la ejecución de esta técnica es necesario implementar un método de trabajo de evaluación clínica y exploración física controlada con fases de verificación de las estructuras anatómicas, que nos arroje una estratificación y validación del neuroeje a través de puntajes contenidos en una escala que valide y acredite una estimación de factores de riesgo, grados de acceso exitoso y planificación de abordaje al neuroeje, con el menor número de intentos posibles para evitar complicaciones neurológicas. Es necesario evitar los intentos múltiples y establecer la realización de un bloqueo meticuloso para disminuir las complicaciones en la anestesia regional 11.
Por tal motivo propongo la siguiente clasificación de validación del neuroeje (VNE) (Tabla I), para estimar una predicción que nos obligue a planificar y estratificar el abordaje convencional y el abordaje difícil de la técnica neuroaxial en AR, así como un algoritmo del neuroeje (ANE) (Tabla II).
Tabla 1: Propuesta de una escala de validación del neuroeje
| Tabla 1: Propuesta de una escala de validación del neuroeje | |||
| Parámetro | 0 | 1 | 2 |
| Hombros | Simétricos | Mínimamente asimétricos < de 5 cm | Asimetría total > de 5 cm |
| Tuffier/LM AECCV | Ambos ejes alineados | Desplazamiento de uno de los ejes | Desplazamiento de dos ejes |
| Palpación EIV | Tocan perfectamente | Tocan parcialmente | No se tocan |
| Edad (años) | 0-14 años | 14 a 45 años | Más de 45 años |
| Peso kg/m2 (18.5-24.9) | Exceso de peso > de 25 IMC | Sobrepeso o pre-obeso 25-29.9 | Obesidad mórbida > 30 IMC |
| Embarazo | Embarazo de más de 10 kg | Gemelar múltiple | Embarazo y obesidad mórbida |
| Marcha | normal | Claudica | No cambia |
| Miembros inferiores | Simétricas | Asimetría < 5 cm, acortamiento | Asimetría > 5 cm de acortamiento |
LM= AECCV = Apófisis espinosa de cuerpos vertebrales. EIV= Espacios intervertebrales.
Tuffier o Jacoby línea que va de las crestas iliacas por su borde postero-superior y que coincide con L3-L4.
Alemán-Vargas I. Secretaria de educación pública. 03-2016-101314173400-01
Tabla 2: Puntaje de la tabla
| Tabla 2: Puntaje de la tabla | ||
| Grado I | Grado 2 | Grado 3 |
| Bajo nivel de dificultad | Medianamente nivel de dificultad | Alto nivel de dificultad |
| 0-3 | 4-8 | 9-14 |
Esta validación nos ayuda a identificar las poblaciones y grupos cetarios de riesgo y con abordaje al neuroeje difícil, que mediante la anamnesis o entrevista médica y la exploración física dirigida, en forma más detallada, nos ayuda a encontrar esos antecedentes clínicos y cambios anatómicos que nos modifican un acceso convencional. La validación se base en los siguiente parámetros como lo son: 1- antropométricos: edad, peso, 2- obesidad, 3- gestación, 4- simetrías de ejes: hombros, miembros pélvicos, cuerpos vertebrales (CV), apófisis espinosas de los CV (AECV), crestas iliacas o línea de Tuffier). 5- marcha, 6- palpación de puntos anatómicos de la columna lumbosacra. Medidos en un puntaje de 0 al 2 y con 4 grados de validación (ver Tabla I).
El algoritmo propuestos nos da una serie de pasos planeados y estratificados en grados para el abordaje de dicho neuroeje, proponiendo como estándar no realizar más de cuatro intentos para accesar al neuroeje difícil para minimizar los riesgos de co-morbilidad residual o transitoria, como lo es la neuropatía periférica (radiculopatía) por un neuropraxia mal planificada, no estratificada y sin método. En este algoritmo se propone el uso de la ultrasonografía neuroaxial en pacientes con neuroeje difícil como lo son los obesos, pacientes pediátricos, pues esta técnica es un método ejecutado a ciegas por habilidad manual del ejecutante, con el uso de ultrasonido nos ha ayudado a evaluar la profundidad del espacio subaracnoideo 3, convirtiéndolo en un herramienta eficaz, proponiendo el uso del ultrasonido a nivel neuroaxial en el grado III del algoritmo de la validación del neuroeje. Durante años esta técnica neuroaxial en la anestesiología, se ha mantenido y realizado con las destrezas y habilidades propias de cada anestesiólogo, pocos son los que usan las nuevas tecnologías como el ultrasonido, sin embargo es posible que no proporcione una visión directa de las estructuras neuroaxiales de la pared lumbosacra.
La tecnología más moderna para la identificación del espacio epidural, es la “visión epidural” la cual consta de una aguja espinal epidural con visión directa, con el propósito de visualizar las estructuras nerviosas que abordamos, haciéndolo bajo visión directa, a través de un canal epidural con puerto para un estilete trans-epidural, con una micro cámara en la punta o extremo proximal flavum, el estilete de material reusable por contener la fibra óptica y la aguja epidural de calibres convencionales, de material desechable, nos proporcionaría un método de abordaje espinal-epidural continuo con visión directa, para la aplicación de anestésicos locales, para terapia de dolor, paliativos o para procedimientos de tipo diagnóstico a nivel neuroaxial (Figura 1).
La visión epidural directa también tiene aplicación en este algoritmo propuesto, el cual se implementaría en la validación del neuroeje.
Es importante llevar las nuevas tecnología del campo hipotético al experimental a través del modelo virtual, simulador, maniquíes, cadavérico y animal, aperturar una propuesta diferente en el campo de la anestesiología, podría exponerse este concepto como algo extremo, pero como una premisa: es que todo cambio, nos lleva a sumar conocimiento “, ¡yo siento lo que mis manos ven.. prefiero sentir lo que mis ojos ven ¡
Las técnicas neuroaxiales a ciegas pueden propiciar en un alto porcentaje, la aparición de la parestesia, la cual, puede ser potencialmente lesiva e inherente a la manipulación e instalación del neuroeje ocasionado daño o neuropraxia, esta parestesia puede ser el preámbulo de una complicación neurológica seria, ante un neuroeje difícil no evaluado, los intentos múltiples, son el mayor factor de riesgo de propiciar daño neurológico, ya existe un índice cuantitativo de dificultad de la punción en la anestesia intradural que va del 0 al 10, y se reporta que no debe realizarse más de cuatro intentos para accesar al neuroeje difícil4.
Los intentos múltiples para accesar al neuroeje puede implicar riesgos y daño potencial a nivel neurológico, el más temido es el contacto de la aguja epidural-espinal exploratoria con la médula espinal, el contacto suave de la aguja con la médula espinal o en las raíces nerviosas puede manifestarse sólo por parestesia que o se consideran como daño definitivo. El daño directo sobre la médula espinal a los nervios de la cola de caballo pueden manifestarse con dolor quemante intenso en la cintura, pelvis o extremidades inferiores, acompañada de disestesia, alodinia y sensación de adormecimiento que puede no seguir los dermatomas correspondientes a las estructuras dañadas, dicho daño se acompaña de disfunción vesical, intestinal y sexual, etc.7.
Los abordajes medial y para-medial de la columna vertebral para accesar al ligamento amarillo y procesos inter-espinosos han sido descritos en la literatura médica, en los tratados de anestesiología se recomienda que ante una dificultad técnica en la localización del espacio epidural está indicado el cambio de la técnica anestésica, generando las siguientes incógnitas: ¿Cuándo es una técnica Difícil?, ¿Cuánto tiempo implementar cuando es un acceso difícil?, ¿Cuándo es una epidural imposible?, ¿Renunciar a la técnica regional? ¿Renunciar a la colocación de catéter epidural?, una posición de abordaje novedosa es la de “Posición de Vallejo”, en la cual se sugiere de volcar la mesa quirúrgica los grados suficientes para obligar al paciente a abrir y fijar la columna lumbar. La modificación de la postura da más firmeza, el giro lateral sería de 20 a 30 grados en su sentido longitudinal, que sería un giro lateral si es paciente estuviera en decúbito supino, quedando el borde lateral cercano al médico que realiza la técnica más bajo que borde lateral lejano de la mesa, se debe ayudar al paciente a que espalda siga estando vertical y no se vuelque hacia adelante para que la tendencia del paciente a estabilizarse le haga forzar a aumentar el arco dorsal y lumbar, esta modificación en la posición clásica de abordaje epidural ha conseguido localizar el espacio epidural en todos los pacientes de acceso difícil, especialmente los geriátricos que son poco cooperadores, es difícil sedarlos y conseguir posiciones de flexión extrema 8.
Considero que la anestesia regional debe progresar con muchos más adelantos y apoyarse en las nuevas tecnologías biomédicas, pues nuestro campo clínico de la especialidad no se ha transformado, ni desarrollado. Seguimos trabajamos en esta época de modernidad, con un método a ciegas, basado en las habilidades y destrezas diversas de cada anestesiólogo, esto debe cambiar, evolucionar y cada médico comprometerse al cambio y a los nuevos conocimientos para su práctica médica segura de calidad y de compromiso a sus pacientes.
Como meta personal y para dar continuidad a esta escala de validación propuesta, se iniciará un estudio en los próximos meses, de tipo observacional, longitudinal, comparativo en mí centro hospitalario, para dar validación e esta escala del neuroeje propuesta.











 nueva página del texto (beta)
nueva página del texto (beta)