Introducción:
El advenimiento del ultrasonido como una herramienta no invasiva, segura y eficaz para la realización de procedimientos diagnósticos y terapeuticos ha mostrado una gran aplicación en todas las áreas de la medicina 1, paralelo al desarrollo permanente de equipos de alta complejidad y versatilidad 2. En los últimos 40 años se ha popularizado su uso en anestesia regional 3,4,5,6, accesos vasculares 7 y evaluación médica peri - operatoria 8,9,10,11,12,13,14,15 entre otros campos; lo que contextualiza la práctica del Anestesiólogo en un nuevo marco de conocimientos y habilidades antes reservadas a los Radiólogos y que hoy se extiende a la mayoría de las especialidades médicas y quirúrgicas.
El beneficio ha incluido mayor seguridad en los procedimientos y mayor satisfacción en los pacientes, con menores complicaciones inherentes de las técnicas a ciegas 16,17 y disminución de la exposición a radiación ionizante 2,17,18 mejor manejo del dolor, menores efectos secundarios de la analgesia basada en opioides o AINES, pronta movilidad, reducción en la estancia en la unidad de cuidados post-anestésicos y hospitalaria así como los costos integrales de la prestación de los servicios médicos 5,6,19.
El entrenamiento en principios básicos del ultrasonido es crítico para efectuar una adecuada interpretación de imágenes que definitivamente es operador dependiente, por lo que recomendamos profundizar en estos aspectos básicos que no serán tratados en detalle en esta revisión 20,21.
El sonido es una onda mecánica que se propaga en diferentes medios, pero no en el vacío. En los medios densos donde las moléculas se encuentran más cerca entre si, la propagación se da a mayor velocidad 20,22; a mayor compresibilidad del medio, menor será la velocidad de propagación tal como ocurre con el aire; en el agua el sonido viaja cuatro veces más rápido que en aire dando como resultado un medio ideal para la transmisión del sonido 20,23.
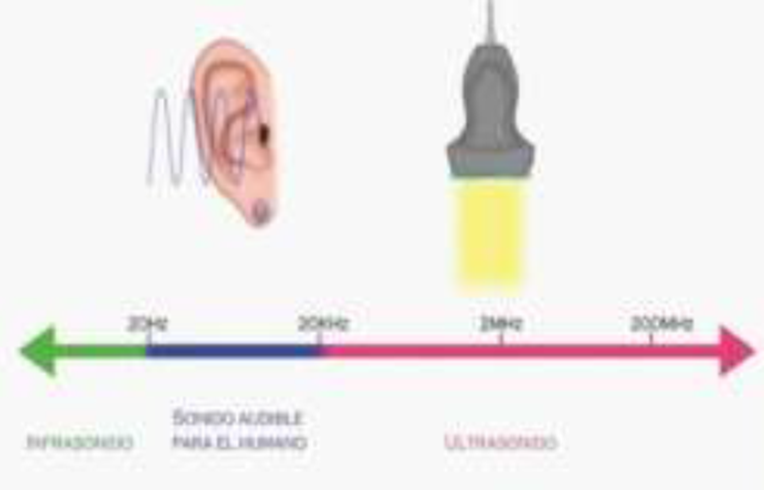
El sonido audible para el ser humano se encuentra en un rango de frecuencias que oscila entre 20 Hz a 20 KHz, y sirve como referencia para clasificar el sonido en comparación con dicho espectro. Se clasifica como ultrasonido aquellas frecuencias de sonido mayores de 20 KHz, e infrasonido a las inferiores a 20 Hz, como se muestra en la (Figura 1) 20,23,24; actualmente el ultrasonido de aplicación médica tiene frecuencias que están entre 2-30 Mhz.
Construcción de imágenes ultrasonográficas:
En los transductores encontramos dispuestas líneas de cerámicas de titanio o plomo denominados cristales piezoeléctricos en posiciones que varían según el tipo de transductor. La estimulación eléctrica de estos cristales los hace vibrar ocasionando la formación de ondas mecánicas; estas al viajar por los tejidos presentan diferentes interacciones para finalmente ser reflejadas en forma de ecos que son nuevamente captadas por el transductor; que las convierte en una señal eléctrica y es procesada para ser mostrada en la pantalla de manera gráfica 25,26.
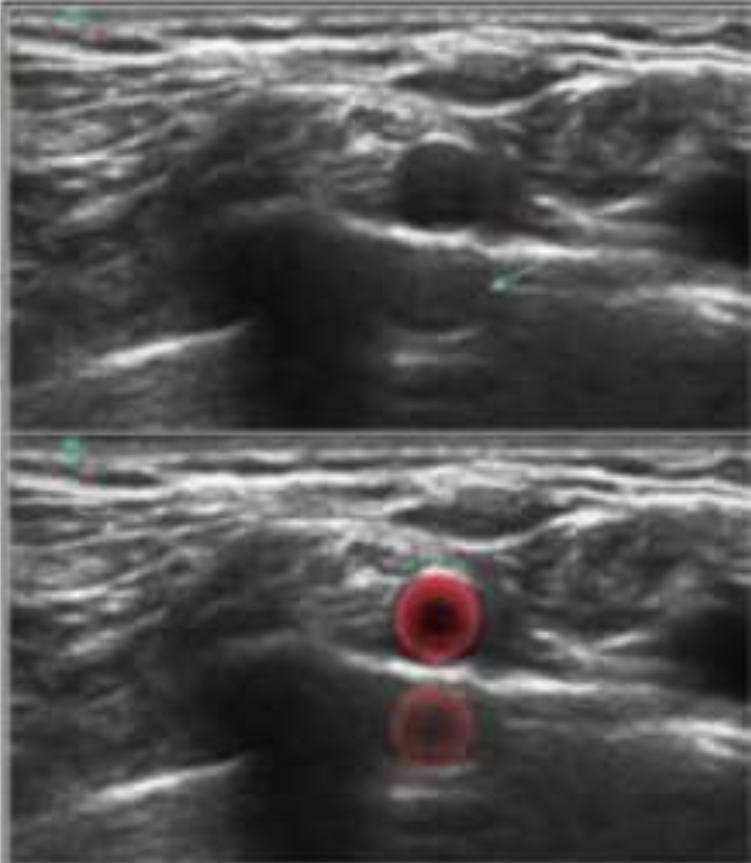
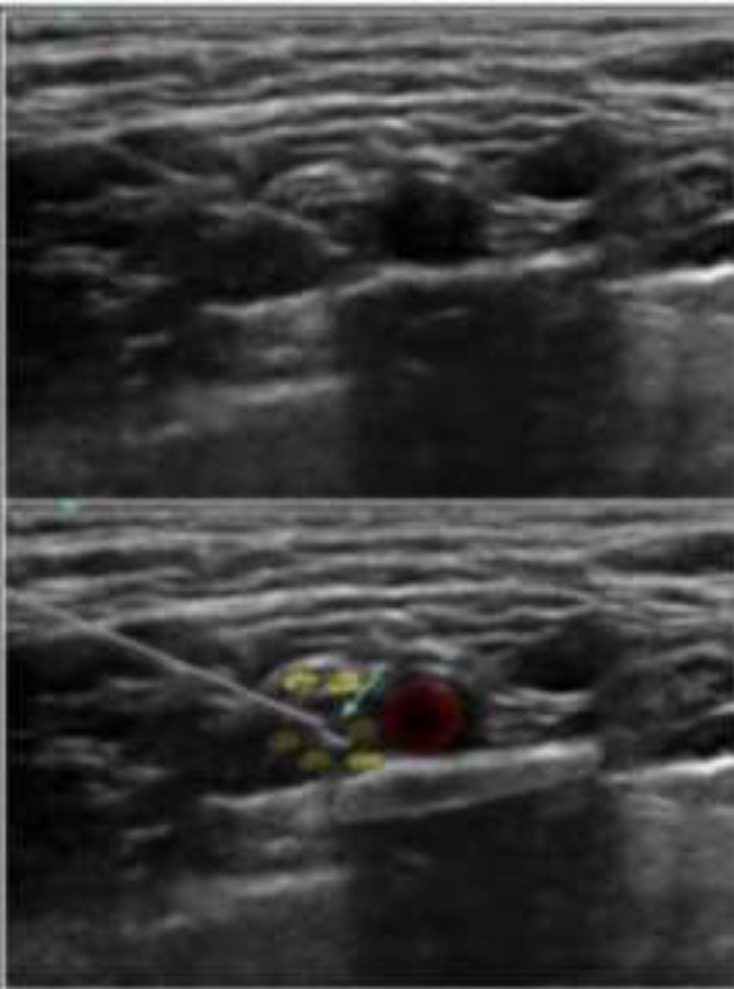
Los transductores están constantemente alternando entre emisión y captación de ondas en ciclos que pueden repetirse hasta 7.000 veces por segundo 27. El tiempo que transcurre después de que la señal es emitida y es luego recibida, se usa para calcular la distancia desde el punto de reflexión/eco hasta el transductor, asumiendo que las ondas viajan en los tejidos a una velocidad promedio de 1540 m/seg en línea recta 24,28. El término ecogenicidad tisular se refiere a la capacidad de los tejidos para generar ecos o reflexiones, las cuales son mostradas en pantalla como puntos blancos. Los tejidos que generan gran cantidad de ecos se denominan hiperecoicos y tienen una apariencia más blanca que los tejidos que generan pocos ecos o hipoecoicos, que se muestran en una gama variada de grises, los tejidos que no generan ecos se denominan anecoicos y son presentados de color oscuro o negro como se muestra en la (Figura 2) 29. Los transductores de alta frecuencia nos dan imágenes de alta resolución axial pero con baja capacidad de penetración por su alta atenuación al contrario de los transductores convexos de baja frecuencia 22,30.
Artificios ecográficos:
Son imágenes que no corresponden a las estructuras anatómicas reales que se están evaluando, debido a alteraciones durante el proceso de transducción de la señal y secundarios a: la interpretación de la física del sonido, la interacción de las ondas con los tejidos, los fenómenos de refracción, reflexión, reverberancia o al programa de los equipos 23,24,31,32,33; los errores gráficos secundarios a errores en los ajustes del equipo no son considerados artificios por algunos autores 34.
Su adecuado reconocimiento nos permite una mejor interpretación de las imágenes; en este documento revisaremos los artificios más frecuentes del modo B sin entrar en detalle en los asociados a evalua ciones pulmonares 8. Los Artificios pueden ser imágenes que no corresponden, que están ausentes, que están en el sitio incorrecto, o que muestran alteraciones de brillo, forma y tamaño 34,35.
En la formación de gráficas se asumen algunos valores como constantes con el objeto de permitir el post-procesamiento de la información obtenida, como se listan en la (Tabla 1).
Tabla 1 Afirmaciones inconstantes como causas de la formación de artificios ecográficos
| Tabla 1. Afirmaciones inconstantes como causas de la formación de artificios ecográficos |
|---|
| La única fuente de reflexiones /ecos proviene de la señal emitida del transductor 2,29,31,35,36 |
| El origen de los ecos ocurre en estructuras presentes en el territorio del haz de ultrasonido 24,29,31 |
| Los ecos recibidos provienen de la interacción del sonido con los tejidos en línea recta 2,23,24,31,36 |
| La velocidad de propagación del sonido en los diferentes es de 1540 metro/segundo 20,23,24,26,28,31,35 La distancia de reflexión del objeto es proporcional al tiempo de viaje ida y vuelta de ondas (13 metros segundo/centímetros de profundidad)2,35,36 |
| La atenuación del sonido en el plano de evaluación es uniforme 2,26,27,29 |
| La reflexión del sonido produce un solo eco simple 29,32 El espesor de los tejidos evaluados se considera infinitamente delgado 26 |
| Listado de afirmaciones que más frecuentemente se violan y que son causa de los errores gráficos denominados artificios ecográficos del modo B |
Estos son algunos ejemplos de afirmaciones que no son constantes y llevan a errores en la información mostrada en el procesamiento de imágenes 14,29.
Para efectos de esta revisión clasificaremos los artificios de acuerdo a si se generan por causas de la estructura que está siendo evaluada, o si son causados por las propiedades del haz de ultrasonido o del post-proceso similar a la clasificación realizada por Prabhu y colaboradores 2 (Figura 3).
Artificios relacionados con la estructura:
Reverberación: Ocurre cuando tenemos dos tejidos adyacentes con una diferencia notable en su impedancia acústica y altamente reflectantes donde ocurre un rebote repetitivo de la onda entre las dos superficies; se producen imágenes similares repetitivas y equidistantes a la estructura real 5,23,24,29,32,36,37,38,39, en este suceso ocurre una reflexión parcial de la onda del ultrasonido, entre las dos superficies; a medida que una porción de la onda logra avanzar entre las superficies, esta se refleja parcial, sucesiva y periódicamente en el espesor de las estructuras, generando ecos múltiples, las imágenes que se proyectan son visualizadas con una intensidad decreciente a la estructura real, secundaria a la atenuación sufrida en las superficies 33; con frecuencia ocurren entre interfaces como líquido-gas, solido-gas, solido-liquido. Ejemplo de este artificio se observa en algunas posiciones de la aguja al penetrar en los tejidos. La reverberación ayuda al diagnóstico diferencial de objetos extraños e imágenes hiperecoicas tisulares de características similares como las agujas vs fascias en una evaluación estática 33. Para reducir este artificio podemos angular sutilmente el transductor para modificar el ángulo de incidencia sobre las estructuras altamente reflectantes o ajustar la ganancia 23,26.
Cola de cometa: Este artificio es un ejemplo de reverberación que se presenta cuando el haz de ultrasonido atraviesa interfaces próximas de muy diferente impedancia acústica, generando múltiples y pequeñas imágenes decrecientes, cortas; dando la apariencia de una cola de cometa. Se da habitualmente entre un cúmulo de burbujas de aire, vidrio o metal, 19,37,38,40,41 (Figura 4). Su presencia a nivel pulmonar nos habla de integridad pleural 42, la maniobra que nos ayuda a reducir la intensidad de las colas de cometa son los ajustes en la ganancia 23,43. Tiene importancia para el operador a la hora de hacer diagnóstico de cuerpo extraño en tejidos blandos, y además tiene gran utilidad para el diagnóstico y seguimiento de integridad o patología pulmonar 14,44,45. Otro artificio similar a las colas de cometa con el mismo mecanismo de acción es denominado artificio en V (ring down), frecuentemente encontrado en el hemidiafragma derecho en presencia de patología pulmonar 26,46.
Imagen en espejo: Es un tipo de reverberación que se forma cuando parte del haz de ultrasonido en su trayecto de retorno toma una ruta más larga o más lenta de regreso al transductor. El equipo emite el haz de ultrasonido en un tiempo de transmisión conocido, parte del haz atraviesa el tejido hasta atenuarse y censar los ecos reflejados desde el mismo; estimando la profundidad en la cual se encuentran las estructuras 11. La imagen en espejo se produce por la interacción del haz con una estructura altamente reflectante, que al hacer contacto cambia su refracción por el tejido, generando ecos virtuales en una zona diferente; es decir, al aumentar el tiempo de retorno del haz de ultrasonido, simula tratarse de estructuras más profundas, dando como resultado una imagen falsa en cuanto a la posición real de la estructura 26,36,37,47,48. No es frecuente, sin embargo, se puede producir cuando se explora la pleura, la pelvis, la tibia y el diafragma. Usualmente se observa en Doppler color, en modo B o en Doppler pulsado al evaluar estructuras como la carótida, el pulmón o el hígado 49, en la (Figura 5) se muestra el artificio de imagen en espejo, obsérvese la duplicidad de la imagen vascular (arteria subclavia) en profundidad a la estructura real, la cual está inmersa en la sombra acústica de la cortical ósea de la primera costilla
Reforzamiento acústico posterior: Se aprecia cuando el haz de ultrasonido atraviesa un tejido con baja atenuación respecto a las estructuras periféricas, la compensación a la atenuación aplicada uniformemente por el equipo hace que con profundidad a estas estructuras se aprecien ecos que muestran erróneamente más reflexiones 29; ejemplo de esto son los vasos sanguíneos donde se observa un falso incremento en la densidad o reflectividad de los tejidos en su porción más profunda. Este artificio puede enmascarar estructuras pequeñas y dificultar su reconocimiento, como en el caso del nervio radial en un abordaje axilar; no obstante, puede ayudar a identificar tejidos como los vasos sanguíneos, quistes o colecciones líquidas 24,31,49 (Figura 6). Frecuentemente encontrado profundo a estructuras con baja atenuación de las ondas ultrasonografícas, como en la vejiga.
Sombra acústica: Es un artificio que ocurre cuando el haz de ultrasonido encuentra una estructura con alta densidad y es reflejado casi en su totalidad generando una zona carente de ecos o anecoica; también puede ocurrir por absorción o refracción 33. Pueden denominarse sombras sucias o limpias, dependiendo de la formación o no de ecos dentro o debajo de la misma sombra acústica 23,25,29,31. Las estructuras circundantes formaran ecos de acuerdo con su capacidad de reflexión desde su ubicación y profundidad, generando el contraste entre los distintos medios. Es común encontrarlo en presencia de hueso, calcificaciones, cálculos y aire entre otros, la sombra acústica enmascara la evaluación de tejidos en profundidad a la estructura altamente reflectante (Figura 7).
Algunas superficies muy reflectantes con dimensiones inferiores al haz de ultrasonido no generan sombra acústica debido a la expansión del punto focal del haz, pudiendo evaluar estructuras en profundidad 29.
Sombreado Limpio: Esta en relación con el fenómeno antes descrito, sin embargo, para que la estructura sea reconocida como una sombra homogénea, la superficie del objeto altamente reflectante es usualmente mayor a 0,5 mm 37.
Sombreado parcial: Ocurre al evaluar tejidos blandos altamente atenuantes, o calcificaciones y cálculos pequeños en los cuales el barrido transversal del haz de US supera en profundidad al diámetro de la estructura, generalmente con diámetros menores de 0 .5 mm, se observa con frecuencia en las evaluaciones con transductores de alta frecuencia 37.
Sombreado sucio: Frecuente en las interfaces gas/tejido, altamente reflectantes, donde la energía reflejada por el gas es equivalente a la que sale del transductor; el pulso reflejado interactúa en la interface con estructuras cercanas a la colección de gas, generando reflexiones secundarias que viajan de nuevo a la superficie del gas, y posteriormente al transductor. Estas reflexiones secundarias, generan ecos de baja intensidad, las cuales se observan con aspecto de sucio sobre la sombra acústica 33,37.
Con los transductores de baja frecuencia en evaluaciones profundas, la intensidad de la sombra acústica no es tan marcada 50. Las sombras acústicas ayudan a caracterizar estructuras óseas como en el caso de las apófisis transversas cervicales o la presencia de aire tisular en enfisema subcutáneo.
Otros: Artificio por ángulo crítico/ Artificio de Borde/ Artificios de sombra lateral a un quiste. Este artificio nombrado de varias maneras, al igual que el anterior, es consecuencia del cambio de velocidad y dirección del sonido al paso por diferentes interfaces; el sonido al ser reflejado en una dirección oblicua a la fuente del transductor, se aleja de la perpendicular de incidencia; ocurre una pérdida de información y energía en una dirección distinta a su sitio original de emisión; este fenómeno omite el supuesto de propagación en línea recta generando una sombra de borde 33,51, (Figura 8).
Artificios relacionados con las propiedades del haz de ultrasonido:
Artificios de Resolución: El término resolución espacial hace referencia a la capacidad de diferenciar dos objetos próximos uno de otro y graficarlos como estructuras independientes 23,39; los equipos y transductores de ultrasonido varían en su capacidad de resolución dependiendo de las características de fabricación.
La mayor calidad de imagen ocurre cuando el ángulo de incidencia del haz de ultrasonido sobre determinada estructura está cerca de los cero grados 39.
Para describir estos artificios es necesario mencionar el concepto de zona focal; en el haz de ultrasonido identificará tres zonas: el campo cercano, la zona focal y el campo lejano, La zona focal es el punto en donde el haz de ultrasonido es más angosto en diámetro y donde el reconocimiento de estructuras es más detallado y preciso, el campo lejano es donde el haz de ultrasonido tiende a divergir, en esta zona es frecuente encontrar artificios 32 (Figura 9). La resolución axial está directamente relacionada con la longitud de onda, por lo que los transductores lineales tienen mejor resolución axial y los transductores convexos tienen mejor resolución lateral.
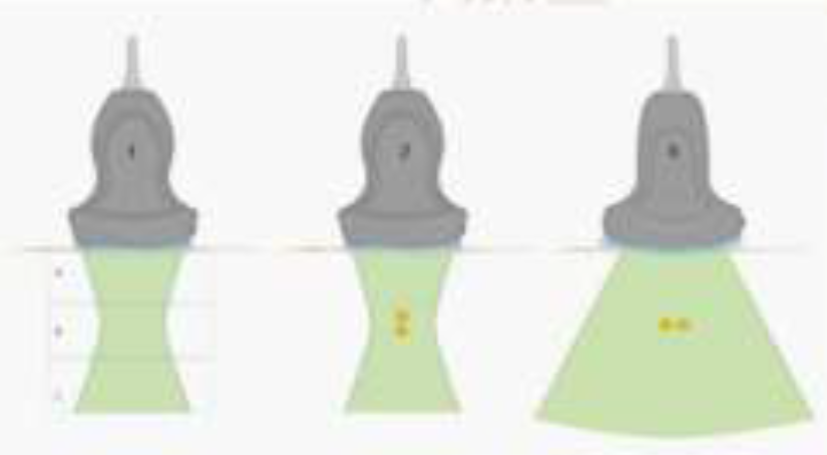
Figura 9 1 Esquema del haz principal de ultrasonido: A. Campo cercano, B. Zona focal y C. Campo lejano. 2. Esquema de resolución axial y 3. Esquema de resolución lateral.
Resolución Axial: Hace referencia a la distancia mínima que deben tener dos objetos en el plano axial (paralelos al haz) para poder ser interpretadas como independientes. Está determinada por la longitud del pulso, los transductores utilizados tienen rangos de diferenciación de objetos que pueden variar entre 0.5 y 2 mm, la distancia entre ellas debe ser por lo menos la mitad de la longitud de onda especifica 11,27,29. Estructuras con distancias menores son interpretadas como una imagen única.
Resolución Lateral: Hace referencia a la capacidad de reconocimiento de objetos independientes de acuerdo con su proximidad cuando estos se encuentran perpendicular al haz de ultrasonido; depende fundamentalmente del ancho del haz de ultrasonido; los transductores de baja frecuencia tienen mayor resolución lateral que los transductores de alta frecuencia 11,29, (Figura 10).
Para corregir los artificios de resolución se debe corregir la zona focal acorde con la estructura que se desea evaluar, modificar la frecuencia y profundidad de evaluación así como la ganancia.
Artificios por Refracción: La velocidad de transmisión del sonido varía según el tipo de tejido en el cual se propaga, adicionalmente ocurre un cambio en la dirección de propagación de acuerdo con el índice de refracción tisular; al retornar estos ecos desde una posición distinta a la emitida por el transductor se genera una imágen de la estructura en una localización incorrecta 51. Este artificio causara una imagen más ancha de la real o incluso duplicación de imágenes. En el proceso de optimización de la imagen se recomienda mantener el haz de ultrasonido incidiendo a 90 grados sobre la estructura que se está evaluando. Este artificio se debe tener en cuenta al realizar intervencionismo con agujas de una estructura determinada. La Imagen Tisular Armónica (TIH) es un recurso útil en la reducción de este artificio.
Artificio en Bayoneta: Este artificio de refracción describe una alteración en la visualización de la aguja observándose como doblada o fracturada, ocurre cuando esta atraviesa dos tejidos de diferente densidad y velocidad de conducción como grasa/músculo 28,39,49. Se debe reconocer este artificio y su localización ya sea en la punta de la aguja o en cualquier segmento de la misma, para no equivocarse en su evaluación, (Figura 10).
Artificios de velocidad de propagación:
En este las estructuras se observan con un mayor diámetro, dado que para la construcción de la imagen, se parte de la premisa, que el sonido viaja de forma uniforme a una velocidad constante por los diferentes tejidos, l540 m/seg. sin embargo, las características de un mismo tejido puede variar de un paciente a otro, e incluso varia de un tejido a su adyacente, por lo que la estimación en la velocidad y distancia genera imprecisiones al ahora de realizar los respectivos cálculos para la construcción de la imagen, restando resolución lateral y distorsión a la imagen, creando una imagen en una posición errónea con pérdida del foco de formación, estas imprecisiones en la velocidad son inversamente proporcionales a la frecuencia y longitud de onda del sistema de ultrasonografía 52,53, estos cambios en la velocidad del sonido, se dan especialmente en el tejido adiposo mamario.
Anisotropía: Este es un artificio se da principalmente porque la imagen proyectada en la pantalla ca mbia sustancialmente dependiendo del ángulo de incidencia del haz de ultrasonido sobre una misma estructura, es frecuente observarlo durante la evaluación de nervios o tendones; el no reconocimiento puede ocasionar confusiones por ausencia o pobre identificación 19,25,51. Es secundario a la disposición de las fibras del tejido examinado, se puede corregir angulando o rotando ligeramente el transductor tratando de acercar el ángulo de incidencia a los 90º, lo cual no siempre es fácil de lograr teniendo encuentra que algunas estructuras muestran curvaturas en su disposición 54, (Figura 11).
Conclusiones:
A diferencia de otras tecnologías de imagen, el ultrasonido depende altamente de la habilidad de interpretación del operador, por lo que el conocimiento profundo de la física del sonido y la interacción con los tejidos es fundamental. En el proceso de formación de las imágenes ocurren muchos errores que llevan a la generación de imágenes no reales o alteradas; las cuales deben ser adecuadamente analizadas para que la interpretación sea correcta; muchos de estos artificios deterioran la visualización de imágenes, pero muchos de ellos nos permiten caracterizar estructuras y aportan datos interesantes en el análisis gráfico, por lo que recomendamos una revisión minuciosa del tema para lograr una mejor utilización del recurso.











 text new page (beta)
text new page (beta)