Introduccion
En la actualidad, el cáncer gástrico es el cuarto tumor maligno más común y la segunda causa más común de muerte por cáncer en todo el mundo. Cerca del 50% del total de los casos a nivel mundial son diagnosticados en el este de Asia, lo que ha direccionado a los médicos de estos países a implementar estrategias para detección temprana con el objetivo de brindar un tratamiento oportuno para reducir la mortalidad por cáncer gástrico como prevención secundaria.
La incidencia del cáncer gástrico varía sustancialmente entre países y dentro del mismo grupo étnico, por lo que existe controversia ante el hecho de que se deban realizar exámenes de detección, especialmente de la población en masa. Por lo tanto, la identificación de las poblaciones de alto riesgo a las que se realiza la detección es fundamental para la detección temprana del cáncer gástrico en países con incidencia media o baja. (1)
En el mundo occidental, el GC generalmente se presenta en una etapa avanzada, con una alta tasa de mortalidad.(2).
En México, la tasa más alta se ubica en la población de 75-79 años (47 de cada 100,000 hombres de ese grupo de edad), seguidos por la población de 65-74 años (38 de cada 100,000) del mismo grupo de edad. (3) Aunado a esto, cabe destacar que la tasa de detección de cáncer gástrico temprano en México, es baja (10% a 20%), lo que resulta en un tratamiento principalmente paliativo, con una tasa de supervivencia general en 5 años, aproximadamente del 10% al 15% solamente.(4)
El cáncer gástrico afecta principalmente a personas de nivel socioeconómico bajo, con casi el 90% de los casos diagnosticados en una etapa avanzada cuando las oportunidades de terapia curativa son limitadas. (2) El 90% de los factores asociados incluyen el tabaquismo, las dietas ricas en sal, los alimentos ahumados y un estilo de vida sedentario. La herencia familiar y la edad avanzada y la infección por Helicobacter pylori farmacológicamente resistente también son importantes. (4)
Aunque la esofagogastroduodenoscopia (EGD) puede detectar lesiones en etapa temprana, en la práctica, encontrar un cáncer gástrico temprano (EGC) es un desafío, incluso para los expertos. (2) De hecho, los estudios informaron que entre un 14% y un 26% de GC se omitieron en una endoscopia realizada hasta 3 años antes.(5) En la actualidad no existe una estrategia aceptada universalmente para el tamizaje de lesiones premalignas. (6)
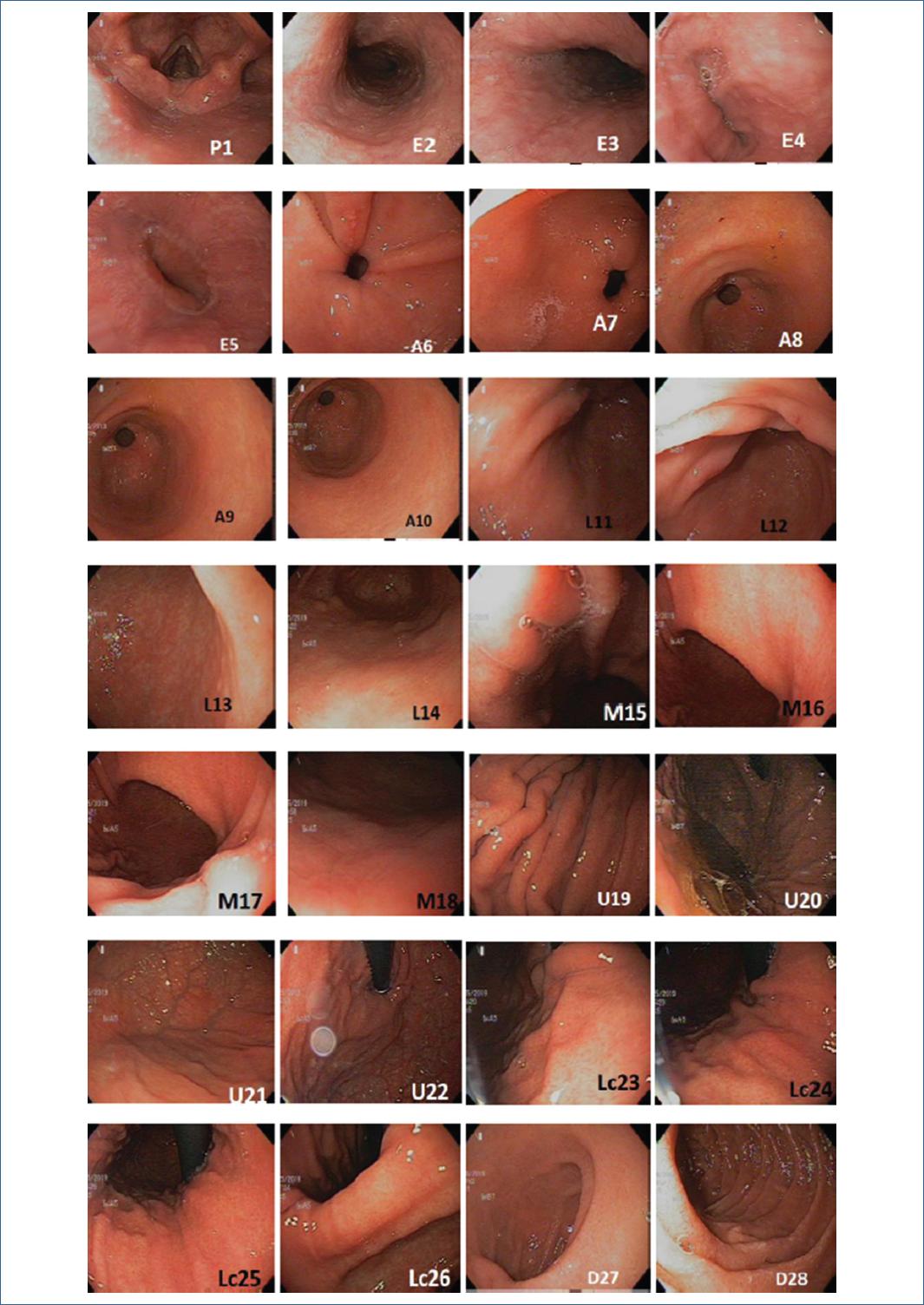
Debido a que la falta de detección de EGC sutil en la endoscopia puede contribuir a este mal pronóstico, se deben hacer esfuerzos en el mundo occidental para mejorar los estándares de calidad, con el objetivo de aumentar las posibilidades de diagnóstico temprano. El enfoque de la Endoscopia Sistemática Alfanumérica Codificada (ESAC) ha sido propuesto para mejorar la calidad de la EGD facilitando el examen completo del tracto gastrointestinal superior basado en documentación fotográfica simple, secuencial y sistemática superpuesta, que comprende 8 regiones y 28 áreas. En el estómago, el protocolo ESAC evalúa 5 regiones y 21 áreas, examinando toda la superficie gástrica sin puntos ciegos. (2)
Objetivo general
Determinar el impacto de la endoscopia sistemática alfa numérica codificada en la detección de lesiones gástricas pre malignas.
Objetivos Específicos:
Comparar la eficacia diagnostica con confirmación histopatológica de la endoscopia sistemática alfanumérica codificada versus la endoscopia convencional.
Comparar el tiempo de realización de la endoscopia sistemática alfa numérica codificada con la endoscopia convencional.
Comparar el índice de detección de lesiones gástricas premalignas de la endoscopia sistemática alfa numérica codificada versus la endoscopia convencional.
Material y métodos
Estudio transversal, de cohorte, prospectivo, unicentrico. Se incluyeron todos los pacientes referidos al servicio de endoscopia del Hospital Juárez de México con diagnóstico de dispepsia en el periodo de abril-junio del 2019 y se sometieron en orden de uno a uno a EGD convencional y EGD sistemática alfanumérica codificada respectivamente. Se analizaron los siguientes parámetros: media de edad, género, IMC, comorbilidades, hábitos, nivel socioeconómico, consumo de IBP’s, antecedentes de cáncer gástrico en familiares de primer grado, tiempo del procedimiento, visibilidad endoscópica, diagnóstico endoscópico y diagnóstico histopatológico, índice de detección de lesiones.
Criterios de inclusion
Pacientes mayores de 40 años, de ambos sexos enviados al servicio de endoscopia del hospital Juárez de México con diagnóstico de dispepsia.
Criterios de exclusión
Pacientes enviados al servicio de endoscopia del Hospital Juárez de México con diagnóstico de dispepsia menores de 40 años de edad, o con estudio endoscópico previo en los últimos 3 años, signos de cáncer gástrico avanzado, antecedente de metaplasia intestinal, atrofia o displasia gástricas, cirugía gástrica, oclusión intestinal, hipertensión portal y hemorragia digestiva.
Equipo de endoscopia
Se utilizaron procesadores Olympus Evis Exera CV 160, Olympus Evis Exera II CV 180, Olympus 190 y Pentax EPM 3500. Todos los procedimientos fueron realizados por médicos en entrenamiento en endoscopia supervisados por los médicos adscritos.
Evaluacion endoscopica
Previa limpieza y desinfección de alto nivel, firma de consentimiento informado, se aplica xylocaina en spray al 10% en orofaringe, con el paciente en posición de decúbito lateral izquierdo, se introduce videoendoscopio hasta segunda porción de duodeno.
Se aplicaron los dos métodos de forma alterna conforme al orden de llegada de cada paciente referido a nuestro servicio con diagnóstico de dispepsia.
Método ESAC
El método ESAC propuesto por Emura et al, comprende 5 regiones y 21 áreas gástricas. La revisión del estómago se inició en el anillo pilórico. Luego se examinaron el antro y el tercio distal y medio del cuerpo gástrico, girando el endoscopio en el sentido de las agujas del reloj. Una vez en el tercio superior, la curvatura mayor del cuerpo, el fondo gástrico, el cardias, la curvatura menor y la incisura angularis, respectivamente, se examinaron mediante la visión en retroflexión. Un total de 21 imágenes superpuestas correspondientes a cada área gástrica se registraron en cada paciente Figura 1. Cuando se encontró una lesión sospechosa, se aplicó una solución de inyectable a la lesión para lavar el moco y las burbujas. Los tipos macroscópicos se determinaron en base a la clasificación de París, y el tamaño de una lesión se estimó utilizando el ancho abierto de un fórceps de biopsia estándar, completamente abierto (7 mm) como referencia. Las lesiones sospechosas se diagnosticaron utilizando solo luz blanca, según los signos endoscópicos que sugieren neoplasia intraepitelial, como superficie irregular, palidez, color rojizo o sangrado irregular. La ubicación se dividió según la nomenclatura ESAC (Tabla 1) Todos los casos se realizaron con anestésico local, los pacientes fueron monitoreados utilizando oximetría de pulso continua y para la presión arterial y la frecuencia cardiaca.
Tabla 1 Nomenclatura del tracto digestivo superior para la endoscopia Sistemática alfanumérica codificada (ESAC)
| Región | Área | Código alfanumérico |
|---|---|---|
| Faringe | Hipofaringe | P1 |
| Esófago | Tercio esofágico proximal | E2 |
| Tercio esofágico medio | E3 | |
| Tercio esofágico distal | E4 | |
| Hiato esofágico | E5 | |
| Antro | Canal pilórico | A6 |
| Pared anterior | A7 | |
| Curvatura menor | A8 | |
| Pared posterior | A9 | |
| Curvatura mayor | A10 | |
| Cuerpo gástrico (tercio distal) | Pared anterior | L11 |
| Curvatura menor | L12 | |
| Pared posterior | L13 | |
| Curvatura mayor | L14 | |
| Cuerpo gástrico (tercio medio) | Pared anterior | M15 |
| Curvatura menor | M16 | |
| Pared posterior | M17 | |
| Curvatura mayor | M18 | |
| Cuerpo gástrico (tercio proximal) | Curvatura mayor | U19 |
| Pared antero-posterior | U20 | |
| Fornix | U21 | |
| Cardia | U22 | |
| Curvatura menor | Tercio superior | Lc23 |
| Tercio medio | Lc24 | |
| Tercio inferior | Lc25 | |
| Incisura angularis | Lc26 | |
| Duodeno | Bulbo duodenal | D27 |
| Segunda porción | D28 |
Visibilidad endoscópica
La visibilidad endoscópica se clasificó de 1 a 3, según Bhandari et al. De la siguiente manera: 1, sin moco adherente y vista clara de la mucosa; 2, una capa delgada de moco pero sin visión oculta; y 3, moco adherente que oscurece la visión.
Muestras de biopsia
Se obtuvieron biopsias dirigidas de cualquier lesión focal detectada por endoscopia. Además, se tomaron biopsias de cuerpo, antro e incisura de acuerdo a protocolo de Sydney a todos los pacientes. Las muestras de biopsia se enviaron al departamento de patología etiquetados de acuerdo con el sitio de la muestra.
Análisis estadístico
Se realizó una base de datos en Excel 2010. La prueba de Chi-cuadrado se utilizó para determinar la asociación entre las variables categóricas, y la de la t de Student para variables cuantitativas donde un valor de p <0,05 se consideró estadísticamente significativo, utilizando el paquete estadístico SPSS 25.
Resultados preliminares
Se incluyeron en total 57 pacientes que cumplieron con los criterios de inclusión para este estudio, con una edad promedio de 54.8 años, edad máxima de 84 y mínima de 40. Género masculino 24.5% (n=14) y 75.4% (n=43) género femenino. IMC promedio fue de 27.3 (rango de 40.4 a 18.2). En cuanto a antecedentes, 49% del total de pacientes tenía antecedente de consumo de IBP’s, 82% (n=47) tabaquismo, 64.9% (n=37) etilismo, 7% con historia de cáncer gástrico en un familiar de primer grado. El 98.2% de los pacientes en estudio fueron clasificados con nivel socioeconómico bajo, 14% nivel 1 (marginal) 19.2% nivel 2 (bajo inferior) y 45.6% nivel 3 (bajo superior).
Del total de pacientes, 28 (49%) fueron sometidos a ESCA y 29 (51%) a endoscopia convencional.
No encontramos diferencias estadísticamente significativas en cuanto a las características demográficas entre ambos grupos, sin embargo cabe resaltar que el 72.4% (21/29) del grupo de endoscopia convencional al menos un antecedente comórbido, comparado con un 46% de comorbilidades en los pacientes sometidos a ESCA pero sin llegar a la significancia estadística (p 0.54).
A pesar de que no se utilizó ninguna premedicación previo al estudio, se alcanzó una buena visibilidad en el 98.2% de los casos correspondiendo 89.5% a Bhandari 2 y un 8.7% a Bhandari 1, sin diferencia entre ambos grupos.
Por ahora solo se cuenta con la confirmación histopatológica de 26 estudios: 50% (n=13/26) gastritis crónica asociada a H. pylori, 15.3% (n=4/26) con metaplasia intestinal y 3.8% (n=1/26) displasia de alto grado. De las endoscopias realizadas con técnica convencional solo 7/19 tuvieron concordancia del diagnóstico endoscópico con el resultado histopatológico y en 18/19 no hubo sospecha de lesiones preneoplásicas, 13 de ellos con resultado histopatológico negativo lo que traduce a una exactitud diagnóstica del 37% (n= 7/19) con un valor predictivo negativo del 72% para esta técnica. De las endoscopia realizadas con técnica ESAC solo 2/7 tuvieron concordancia del diagnóstico endoscópico con el histopatológico, exactitud diagnóstica de 28.5%. Los resultados histopatológicos que se tienen hasta ahora no reportan ningún caso de lesiones preneoplásicas, las cuales tampoco se reportan en los diagnósticos endoscópicos, obteniendo un valor predictivo negativo del 100% (n=7/7).
El tiempo promedio de cada estudio fue de 17.14 minutos para la técnica convencional y 17.39 minutos para la técnica ESAC, (IC 95% -2.37-1.86; p 0.81) resultando estadísticamente no significativo en este estudio.
Hasta el momento con la técnica convencional se detectó una lesión subepitelial y un pólipo Paris 01-s con confirmación histológica de metaplasia intestinal completa y adenoma túbulo-velloso con displasia de alto grado respectivamente, con un índice de detección de lesiones premalignas es del 10.52% Tabla 3. Con la técnica ESAC se detectó un paciente con una lesión submucosa de antro de la cual aún no se tiene resultado histopatológico y 2 con pólipos parís 01-s uno de ellos con diagnóstico histopatológico de pólipos adenomatosos negativos para malignidad.
Tabla 2 Características demográficas
| Endoscopia convencional | Endoscopia sistemática | p | |
|---|---|---|---|
| Número de casos | 29 | 28 | |
| Hombres | 7 (24.1%) | 7 (25%) | 1 |
| Mujeres | 22 (75.9%) | 21 (75%) | |
| Edad en años (promedio) | 54.6 | 55 | 0.71 |
| IMC promedio | 27.4 | 27.2 | 0.94 |
| Tiempo del estudio (promedio en minutos) | 17.14 | 17.39 | 0.81 |
| Tabaquismo | 23 (79.3%) | 6 (21.4%) | 0.73 |
| Etilismo | 10 (34.5%) | 10 (35.7%) | 1 |
| Consumo de IBP’s | 15 (51.7%) | 13 (46.4%) | 0.79 |
| Antecedentes familiares de cáncer gástrico | 1 (3.4%) | 3 (10.7%) | 0.35 |
| Comorbilidades | 21 (72.4%) | 13 (46.4%) | 0.05 |
Tabla 3 Detección de lesiones preneoplásicas
| Diagnostico endoscópico | Área | Tamaño | Técnica endoscópica | Diagnostico histopatológico |
|---|---|---|---|---|
| Lesión subepitelial | Antro | 20 mm | Convencional | Metaplasia intestinal. |
| Polipo París 01-s (1) | Cardias (curvatura mayor) | 7 mm | Convencional | Adenoma túbulo-velloso con displasia de alto grado. |
| Pólipos Paris 01-s (3) | Cuerpo gástrico proximal y medio. | 3, 5 y 6 mm | ESAC | Adenomas, negativos para malignidad. |
| Lesion submucosa | Antro | 20 mm | ESAC | Sin resultado |
Discusión
El cáncer gástrico es la segunda causa de muerte por cáncer a nivel mundial (1) en los países occidentales no están descritos protocolos de detección para cáncer gástrico temprano, por lo tanto cuando se llega al diagnóstico casi el 90% de los casos se encuentra en estado avanzado.(2) La esofagogastroduodenoscopia ha extendido su utilidad a nivel mundial, sin embargo a pesar de ello el diagnóstico del cáncer gástrico temprano representa un reto para los endoscopistas debido a que la revisión debe ser acuciosa. Programas parciales de tamizaje poblacional de CG sólo existen en algunos países asiáticos.(7) En países occidentales actualmente no existe una estrategia de tamizaje aceptada universalmente (2, 6).
Según la asociación chilena para manejo de cáncer gástrico temprano, los familiares de primer grado de pacientes con Cáncer Gástrico (GC) tienen 2 a 10 veces más riesgo de CG y una mayor frecuencia y precocidad de Atrofia Gástrica (7) En nuestro estudio el 7% de los pacientes tenían antecedente de cáncer gástrico en un familiar de primer grado, ninguno de ellos con AG.
Varios estudios se ha implementado el uso de simeticona y N acetil cisteína previo al procedimiento (8,9) sin embargo en nuestro estudio no se utilizó ningún tipo de premedicación ya que no forma parte de nuestra técnica convencional con la cual se realizó la comparación, sin embargo se obtuvo una buena visibilidad en el 98% de los pacientes.
En cuanto al tiempo de duración del procedimiento, en este estudio se reportan más largos en comparación de otros (2,6) esto probablemente puede deberse a la necesidad de la limpieza de la mucosa en algunos casos y a que los procedimientos fueron realizados por médicos en entrenamiento en endoscopia.
Un factor de riesgo importante para el desarrollo del cáncer gástrico es la presencia de cambios premalignos de la mucosa gástrica, como la IM, la atrofia y la displasia. (10,11). Pérez Mendoza et al (6) en el 2018 realizaron un estudio comparativo con 50 pacientes, obtuvieron una asociación de gastritis crónica con helicobacter pylori del 6%. En nuestro estudio la asociación de gastritis crónica con helicobacter pylori fue mucho más elevada (50%), acercándose más a los hallazgos en el estudio de Machaca Quea et al (2) en el 2016 que fue del 57%, en este mismo estudio se reporta un 31% de metaplasia intestinal, la cual fué un más elevada que en nuestra población en estudio que fué del 15%.
En el protocolo propuesto por Emura et al., la ESAC, la efectividad de esta técnica fue demostrada en un estudio de tamizaje en voluntarios sanos, con riesgo promedio, entre 40 y 70 años, en los que diagnosticaron cáncer gástrico temprano en 2/650 (0.3%) (2). Pérez Mendoza et al en su estudio del 2018 obtuvieron un índice de detección de lesiones premalignas del 14% para ambas técnicas. En nuestro estudio hasta el momento, se alcanzó un índice de detección del 10.5% para la técnica convencional.
Conclusión
En este estudio la ESAC demostró ser mejor en cuanto a valor predictivo negativo sin embargo la endoscopia convencional tuvo una exactitud diagnostica y un índice de detección de lesiones gástricas premalignas más alta. No existe diferencia en cuanto al tiempo de duración de los estudios endoscópicos entre ambas técnicas.











 nova página do texto(beta)
nova página do texto(beta)