Introducción
Enfermedad por reflujo gastroesofágico
El diagnóstico de enfermedad por reflujo gastroesofágico (ERGE) se asocia con un riesgo de 10-15% para desarrollo de Esófago de Barrett (BE), una complicación sumamente importante dado el potencial neoplásico de esta patología. Los factores de riesgo para su desarrollo incluyen síntomas de ERGE, ERGE de larga evolución, género masculino, obesidad central, edad mayor de 50 años, hernia hiatal (1,2,3).
La ERGE presenta una prevalencia variable a nivel mundial. En México se conoce que la variedad más frecuente es la enfermedad por reflujo no erosiva (4) de acuerdo con la clasificación de Montreal (5).
La fisiopatología del ERGE se ha considerado en relación a: 1. Deterioro del aclaramiento esofágico, 2. Reducción en la presión del esfínter esofágico inferior (LES), 3. Incremento en la frecuencia de relajaciones transitorias del LES (6).
Diagnóstico de enfermedad por reflujo gastroesofágico
El ERGE se diagnostica de manera empírica y se trata en la práctica clínica en base a la evaluación de los síntomas. Indicaciones para investigarlo incluyen: falla a tratamiento, falta de certeza en el diagnóstico y tratar o búsqueda de complicaciones de ERGE (7).
1. Historia clínica y cuestionarios: la primera tiene una sensibilidad y especificidad de 70 y 67% respectivamente para el diagnóstico de ERGE, aún aplicada por gastroenterólogos expertos. Los cuestionarios como GERDQ (gastroesophageal reflux disease questionnaire) y RDQ (reflux disease questionnaire) tienen limitaciones en la práctica al compararlos con las pruebas fisiológicas (8). Sin embargo la combinación de estos cuestionarios como Carlsson Dent y GERDQ ha demostrado una mayor utilidad en tipos específicos de población mexicana como con obesidad y jóvenes con síntomas de ERGE y los cuales se encuentran validados en español (9).
2. Prueba terapéutica con inhibidor de bomba de protones: En promedio 69% de pacientes con esofagitis, 49% de pacientes con Enfermedad por Reflujo Gastroesofágico no Erosiva (ERNE) y 35% de pacientes con endoscopia y pH metría normales mejorarán sus síntomas con esta prueba. Cuando se evalúan pacientes con sospecha de ERGE y pirosis, esta prueba tiene una sensibilidad de 71% y especificidad de 44% cuando se compara con la combinación de pH metría y endoscopía (10). Sin embargo, a pesar de su baja especificidad y alta respuesta a placebo, la prueba terapéutica con IBP es poco costosa y ampliamente recomendada.
3. Endoscopia y biopsia: Cuando los síntomas de ERGE no responden a la prueba terapéutica con IBP, se recomienda endoscopia tanto para evaluar complicaciones de ERGE así como para detectar diagnósticos diferenciales. A este respecto alto grado de esofagitis (esofagitis grado C o D de la clasificación de los Ángeles), esófago de Barrett o estenosis pépticas son consideradas evidencia confirmatoria de ERGE (11).
Esofagitis grado A (bajo grado) es no específica y se puede encontrar en 5-7.5% de controles asintomáticos. La esofagitis grado B de LA, aporta una evidencia adecuada para iniciación de tratamiento médico para ERGE, pero los problemas de variabilidad interobservador llevan a expertos a sugerir que esta se acompañe de evidencia por ph metría como requisito previo a cirugía antirreflujo (12).
4. Monitoreo de reflujo ambulatorio: Esta prueba puede aportar evidencia confirmatoria de ERGE demostrando las consecuencias fisiopatológicas de ERGE, como son el tiempo excesivo de exposición esofágico al ácido (AET) o episodios de reflujo. El gold standard es la ph metría con impedanciometría, ya que detecta todos los reflujos (líquido, gas o mixto) independientemente de su acidez, y define la dirección del flujo (7).
En vista de lo previo comentado se refuerza el poder de la endoscopia, con hallazgos específicos de esofagitis grado C y D de la clasificación de los Ángeles, sumado a los métodos no invasivos, incluida la historia clínica y cuestionarios de evaluación de síntomas en el diagnóstico de ERGE.
Cuestionarios para evaluación de ERGE
Los cuestionarios Carlsson Dent (CDQ) (13) y GERD-Q (GQQ) (14) son de los más usados en la actualidad, además de haber sido validados y contar con la mayoría de las características requeridas, estos cuestionarios además se han validado para población mexicana y con resultados que demuestran utilidad tanto en población joven como no y en pacientes con sobrepeso/obesidad y sin esta (9,15).
Cuestionario GERDQ
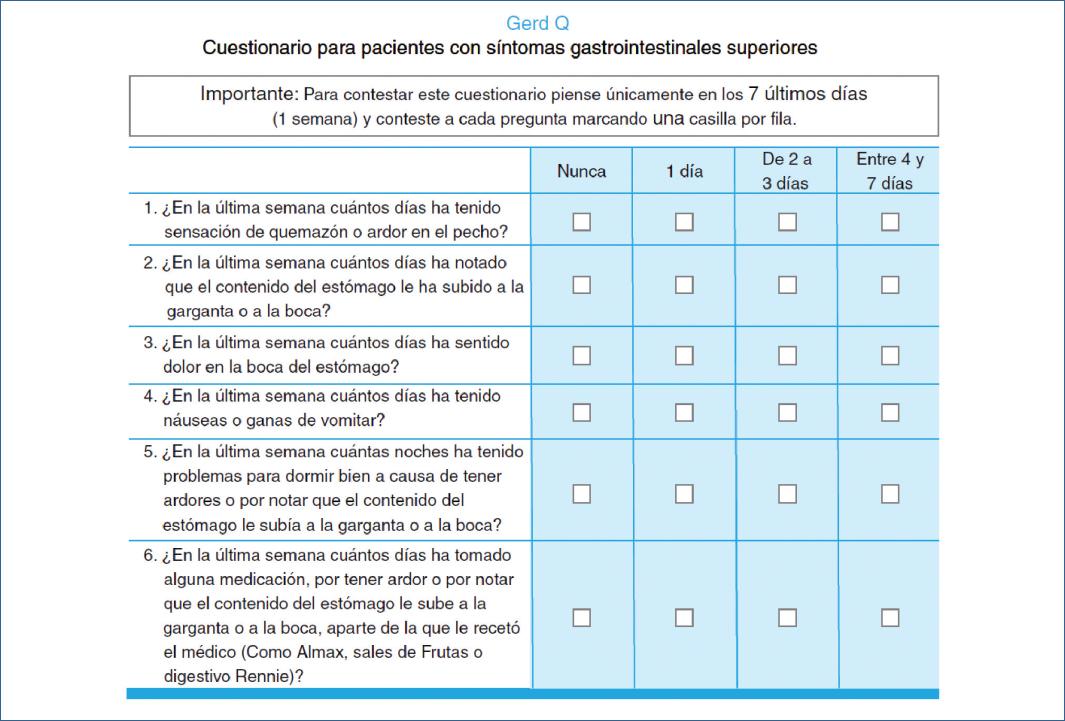
El cuestionario GerdQ (figura 1) es un cuestionario corto y validado de autoevaluación que evalúa la presencia de enfermedad por reflujo gastroesofágico (ERGE o GERD por sus siglas en inglés) y determina el impacto de los síntomas en la vida diaria de los pacientes (14,16). Comprende seis preguntas que reflejan los síntomas en los 7 días previos y ha sido desarrollado con preguntas del Reflux Disease Questionnaire- RDQ (cuestionario para la enfermedad por reflujo), the Gastrointestinal Symptom Rating Scale- GSRS (la escala de calificación de síntomas gastrointestinales), y the Gastrointestinal symptom Scale- GIS (escala de síntomas gastrointestinales), los cuales son cuestionarios específicos validados. (17,18). Las primeras dos preguntas (1 y 2) son predictores positivos de ERGE, y una calificación alta sugiere una alta frecuencia de síntomas. Las preguntas 3 y 4 se refieren a síntomas dispépticos, que disminuyen la probabilidad de ERGE. Las dos preguntas finales (5 y 6) evalúan el impacto de los síntomas de ERGE en la vida de las personas y son predictores positivos de ERGE. La calificación en cada pregunta va desde 0 a 3 para los cuatro predictores positivos de ERGE, o en orden inverso para los 2 predictores negativos de ERGE.
De acuerdo a lo obtenido por esta escala, en pacientes sin uso de inhibidores de bomba de protones, se clasifica a los pacientes con “mejoría de los síntomas”, al obtener una calificación GerdQ <8 si se obtuvo una calificación previa >8. “Síntomas estables” que se definen como una calificación GerdQ >=8 en dos cuestionarios subsecuentes durante el seguimiento. “Recaída” que se define como GerdQ >8 en el caso de una calificación previa <8.
De acuerdo a un estudio publicado por Tielemans et al (19), consideraron a los pacientes con uso de inhibidores de bomba de protones como “mejoría de los síntomas” a los que tuvieron un máximo de un día por semana de pirosis (pregunta 1), regurgitación (pregunta 2), alteraciones del sueño (pregunta 5), o uso de antiácidos sin prescripción médica (pregunta 6), durante la semana previa.
La persistencia de ERGE en pacientes con uso de IBP´s se definió como más de un día por semana ya sea con pirosis (pregunta 1), regurgitación (pregunta 2), alteraciones del sueño (pregunta 5), o uso de antiácidos sin prescripción médica (pregunta 6) durante la semana previa. Si los pacientes reportaban síntomas más de un día por semana en al menos dos cuestionarios GerdQ subsecuentes, cumplían criterios para “síntomas persistentes”. Si los pacientes reportaban incremento en los síntomas desde un máximo de un día por semana a al menos dos veces por semana, se definieron como “recaída de síntomas”.
Cuestionario carlsson dent
Este cuestionario cuenta con una serie de 7 preguntas con opción múltiple, utilizando u n punto de corte >=4 para considerarse positivo, el cual evalúa de manera cualitativa los síntomas asociados a ERGE y los facatores desencadenantes como alimentación, postura y medicamentos utilizados (21), al igual que GQQ está diseñado para autoaplicación por el paciente. Una de las desventajas de este es que comparado con el cuestionario GERDQ es más complejo y difícil de aplicar a toda la población.
Trastornos motores en ERGE
La motilidad esofágica inefectiva o deteriorada, es un hallazgo común en pacientes con ERGE y BE, estos representados por reducción de la presión del esfínter esofágico inferior (LES), amplitud peristáltitca baja y/o deterioro en la peristálsis del cuerpo esofágico (22). Una presión muy baja del LES facilitaría la ocurrencia de mayores eventos de reflujo gastroesofágico, mientras que una peristálsis esofágica anormal y contracciones peristálticas del esófago distal pueden contribuir a aclaramiento esofágico deteriorado ulterior al evento de reflujo.
A este respecto existen datos contradictorios en cuanto a las alteraciones motoras en ERGE y sus complicaciones, ya que no es claro si la disfunción peristáltica en estos pacientes es un factor patogénico primario o se desarrolla de manera secundaria debido al daño mucoso por el reflujo gástrico ácido a través de un LES mecánicamente inefectivo. Se ha demostrado que raramente ocurre falta de contractilidad esofágica en pacientes con ERGE sin daño de la mucosa esofágica (23), y por un lado Shiino y colaboradores (24) publicaron en 2000 que la duración de los síntomas de ERGE no tiene influencia o es menor en cuanto al comportamiento motor del cuerpo esofágico y la función del LES en 768 pacientes, por otro lado, esto fue contradicho en 2003 por el grupo de Chrysos (25), en un estudio realizado en 147 pacientes, en el que encontraron que los pacientes con ERGE tienen una presión de reposo del LES y amplitud de peristalsis esofágica disminuidas, con tránsito esofágico más prolongado; así mismo los pacientes con disfagia, esofagitis severa y esófago de Barrett tuvieron los peores valores en cuanto a motilidad esofágica y siendo mayor este deterioro cuanto mayor era la duración de la enfermedad.
Así mismo los trastornos motores esofágicos, especialmente motilidad inefectiva se han sospechado como un factor de riesgo en pacientes con Enfermedad por Reflujo Gastroesofágico (ERGE), y en efecto, se ha apreciado hipomotilidad del cuerpo esofágico en pacientes con ERGE y deterioro del aclaramiento esofágico (26). Por ejemplo, Falcão (27) y colaboradores, demostraron que los pacientes con síntomas típicos de reflujo gastroesofágico sin esofagitis no mostraron motilidad esofágica deteriorada; así mismo los pacientes con esófago de Barrett de segmento largo mostraron presiones medias del LES más bajas y mayor porcentaje de hipotonía marcada del LES, mayor porcentaje de hipocontractiulidad marcada del segmento distal (<30mmHg) así como mayor porcentaje de trastornos de motilidad esofágica.
Esófago de Barrett
Esófago de Barrett se define como el reemplazo del epitelio escamoso propio de la porción distal del esófago por epitelio columnar de tipo intestinal de por lo menos 1 centímetro, sospechado por visión endoscópica y corroborado por histopatología (28,29) y se clasifica en Barrett de segmento corto (SSBE), cuando mide menos de 3 centímetros de extensión y en Barrett de segmento largo (LSBE) cuando supera esto (30), siendo este el que mayor riesgo de evolución a adenocarcinoma de esófago involucra.
Existe una similitud en cuanto a prevalencia de BE de segmento corto con 47% y segmento largo 53% en México (31).
Epidemiología del esófago de Barrett
La exposición al reflujo gastroduodenal, incluyendo ácido y bilis a menudo lleva a enfermedad por reflujo gastroesofágico. Esta enfermedad es de los diagnósticos gastrointestinales más frecuentes, con una prevalencia entre 18-28% en norte America, 9-26% en Europa, 9-33% en oriente medio, y 2.5-8% en el este de Asia; esta prevalencia ha incrementado con un aproximado de 50% en 20 años (32); el rápido incremento el ERGE se acompaña por un incremento igualmente en el esófago de Barrett.
En México, de acuerdo a un estudio realizado en dos centros médicos de referencia, mediante seguimiento endoscópico, existe una frecuencia de 0.96 a 1.8% en la población general, con un nivel tan alto de la misma como 7.2% en pacientes con síntomas de ERGE. El EB fue mayor en el género masculino, con 66.9% correspondió al género masculino, con edad media de 57.2+- 15.3 años (3,31).
Esófago de Barrett y adenocarcinoma esofágico
BE es el único precursor identificable del adenocarcinoma esofágico (33). Los pacientes con EB tienen un riesgo de 30 a 125 veces mayor de presentar adenocarcinoma esofágico, en comparación con los que no lo tienen (34), la prevalencia de este en los pacientes con BE es del 0.26 al 0.38% (35,36).
La presunta progresión de esófago de Barrett hacia adenocarcinoma esofágico (EAC) invasor se realiza a través de los estadios histopatológicos de displasia de bajo grado (LGD), displasia de alto grado (HGD), y EAC intramucoso (37). En México se ha demostrado una mayor frecuencia de ausencia de displasia en el momento de la detección del BE (80.7%), con una frecuencia de 11.42% de displasia de bajo grado, 4.76% para displasia de alto grado y del 3.1% en AEC originado en BE (31).
Trastornos motores en esófago de Barrett
A este fin especificamente, Bazin y colaboradores (38), realizaron un estudio que incluyó 201 pacientes con ERGE (101 con esófago de Barrett) a los cuales se les realizó manometría de alta resolución (HRM) y evaluaron los trastornos motores esofágicos en base a criterios de la clasificacion de Chicago 2.0.
Estos autores demostraron que dos factores de riesgo se relacionaron de manera directa con esófago de Barret en ERGE: hernia hiatal y trastorno motor esofágico; así mismo un factor fungió como protector para no desarrollar Barrett en pacientes con ERGE: infección por H. Pylori.
Respecto a las alteraciones motoras en pacientes con Barrett, resultaron significativas: Síndrome de motilidad inefectiva, peristalsis fragmentada, hipotonia del LES, presión media de reposo disminuída. En cuanto a pacientes sin Barrett, la presión media intrabolo fué mayor. Lo anterior plantea que los trastornos motores esofágicos son un factor de riesgo independiente en pacientes con ERGE para el desarrollo de esófago de Barrett.
En otro estudio, realizado por Laura Helman y colaboradores (39), en el cual se incluyeron 46 pacientes con SSBE y 28 pacientes con LSBE, se encontró que los pacientes con LSBE tenían un tiempo de evolución mayor con respecto a SSBE (12.9 vs 9.9 años), mayor frecuencia de hernia hiatal (96.3% vs 84.2%), una menor presión del LES 6.99mmHg vs 9.15mmHg) y motilidad esofágica inefectiva leve a moderada (46.4% vs 34.8%), al contrario de lo que sucedía con motilidad esofágica inefectiva severa (7.1% vs 10.9%) y esófago en cascanueces (0% vs 8.6%), sin embargo ninguno de estos valores tuvo significancia estadística.
Motilidad esofágica inefectiva
La motilidad esofágica inefectiva (IEM) es el trastorno de motilidad gastrointestinal más común encontrado ene manometría, con una prevalencia estimada de 20-30% (40) y se define como deglución inefectiva con DCI (distal contractile integral)<450mmHg/cm/s, durante más de 50% de las degluciones en una manometría de alta resolución (41) o como una amplitud de contracción esofágica distal <30mmHg en manometría convencional (42).
A este respecto, la disfagia no obstructiva se ha considerado frecuentemente asociada con disfunción peristáltica esofágica severa. Se ha encontrado tránsito defectuosos del bolo alimenticio en prueba de impedancia intraluminal multicanal en más de la mitad de los pacientes con IEM que se presentan con disfagia (40).
Motilidad esofágica inefectiva en ERGE
Existe controversia en cuanto a la prevalencia de IOM en ERGE. Algunos estudios sugieren que IEM es el trastorno motor más común en ERGE (43), sin embargo otros no han encontrado relación entre estas dos patologías, como el estudio realizado por Kamatsu y colaboradores (44), para el cual analizaron 195 pacientes con manometría de alta resolución y no encontraron diferencias en la prevalencia de IOM entre pacientes con o sin ERGE (37.5 y 21.1% respectivamente, con una p=0.174).
Motilidad esofágica inefectiva en esofagitis por reflujo
Se ha demostrado relación entre los trastornos motores esofágicos y la enfermedad por reflujo gastroesofágico, específicamente en complicaciones de esta, como esofagitis por reflujo se ha demostrado a la motilidad esofágica inefectiva como un factor independiente en la presencia de esofagitis. Un estudio realizado por Fornari y colaboradores (12), en los que evaluaron 387 pacientes (166 con esofagitis y 221 sin), demostraron que la IOM se asoció con esofagitis por reflujo, independientemente de hernia hiatal, esfínter esofágico inferior hipotenso o género masculino, siendo la esofagitis grado III o IV de la clasificación de Savary la que mayor asociación presentó.
Motilidad esofágica inefectiva en esófago de Barrett
Ya se ha comentado que la IOM así como hipotonía del esfínter esofágico inferior son dos de los varios trastornos motores esofágicos asociados, sin demostrarse de manera directa la la prevalencia y completa relación de esto (38). Así mismo, tampoco se ha demostrado si esta es una la asociación entre estas patologías es única y lineal o no.
Justificación
Los trastornos motores en enfermedad por reflujo gastroesofágico y sus complicaciones son poco conocidos y documentados hasta la actualidad. Específicamente en esófago de Barrett el campo es menos explorado.
Si bien se considera a la motilidad esofágica inefectiva como el trastorno motor más prevalente en Enfermedad por Reflujo Gastroesofágico, la información al respecto es contradictoria. Así mismo, información reciente considera que la motilidad esofágica inefectiva y la hipotonía del esfínter esofágico inferior podrían funcionar como factores de riesgo independientes para el desarrollo de esófago de Barrett.
En nuestro país y específicamente en nuestra población se desconoce la prevalencia de estos trastornos motores en ERGE complicada con esofagitis por reflujo, así como Barrett, pudiendo la IOM ser más prevalente y funcionar como un factor de riesgo único e independiente para el desarrollo de ambos.
Es importante por lo tanto conocer la relación entre ambas patologías y de este modo contar con bases para iniciar estrategias de seguimiento y detección más temprana de Barrett en pacientes con trastornos motores esofágicos o con síntomas de ERGE severos, independientemente del tiempo de evolución y de sus factores de riesgo asociados; así también poder detectar trastornos motores esofágicos específicos en pacientes con Barrett y en los cuales el tratamiento enfocado a estos trastornos motores pueda impactar en la mejoría de los segundos o viceversa.
Planteamiento del problema
Se desconoce la relación del esófago de Barrett y la motilidad esofágica inefectiva u otros trastornos motores esofágicos en la población mexicana y específicamente en nuestra población del Hospital Juárez de México. Por tanto, es necesario determinar la asociación que existe entre ambas patologías.
Pregunta de investigación
¿Cuál es la relación entre esófago de Barrett y motilidad esofágica inefectiva u otros trastornos motores esofágicos en pacientes del Hospital Juárez de México?
Hipótesis
La motilidad esofágica inefectiva tiene una relación directa con la presencia de esófago de Barrett.
Objetivos
Objetivo general
Determinar la relación que existe entre esófago de Barrett con motilidad esofágica inefectiva u otros trastornos motores esofágicos en pacientes del Hospital Juárez de México.
Objetivos específicos
1. Determinar la prevalencia de esófago de Barrett en los estudios realizados en nuestro servicio
2. Determinar el porcentaje de correlación endoscópico-patológica de Esófago de Barrett.
3. Determinar el porcentaje de falsos positivos y falsos negativos determinados por endoscopia (simple o combinada con cromoendoscopia)
4. Determinar la prevalencia de motilidad esofágica inefectiva en pacientes con esófago de Barrett.
5. Determinar la prevalencia de otros trastornos motores en pacientes con esófago de Barrett
6. Determinar la relación entre trastorno motor esofágico y extensión o longitud del esófago de Barrett.
7. Determinar la relación entre trastornos motores esofágicos y puntuación del cuestionario GERD Q en pacientes con esófago de Barrett.
8. Determinar la relación entre trastornos motores esofágicos en pacientes con Barrett y disfagia u odinofagia.
9. Determinar la relación entre severidad de metaplasia intestinal en esófago de Barrett y motilidad esofágica inefectiva u otros trastornos motores esofágicos.
10. Comparar la prevalencia de trastornos motores esofágicos entre pacientes con esófago de Barrett y esofagitis grado C de la clasificación de los Angeles.
Metodología
Diseño de la investigación
UBICACIÓN ESPACIO TEMPORAL
Se incluirán pacientes del Hospital Juárez de México que acepten participar en el estudio y que cubran con los criterios de inclusión en el periodo comprendido de enero de 2015 a mayo de 2019.
ESTRATEGIA DE TRABAJO
Los datos de los pacientes considerados a ingresar al estudio como grupo 1 (con esófago de Barrett) serán captados de los reportes emitidos por el servicio de patología del Hospital Juárez de México. Estos deberán tener el diagnóstico específico de metaplasia intestinal esofágica (esófago de Barrett) con o sin displasia. Se aceptaran reportes de patología que cuenten con reporte detallado de la pieza recibida y sitio específico así como reporte compatible con esófago de Barrett con tipo de metaplasia intestinal y presencia o no de displasia y grado de esta.
Se verificará el reporte endoscópico de acuerdo al día de toma de la biopsia enviada a patología. Se tomarán los datos del hallazgo y diagnóstico endoscópico que incluyen longitud y características de la sospecha endoscópica de metaplasia intestinal esofágica o Barrett y/o clasificación de Praga emitida en este, presencia o no de otras lesiones esofágicas acompañantes y sospecha o no de esofagitis asociada. El resto de los datos del paciente en cuestión así como número de contacto serán tomados del expediente clínico del archivo del hospital.
Se corroborarán y tomarán los datos del reporte de manometría esofágica de alta resolución de cada paciente en el Laboratorio de motilidad gastrointestinal y clínica de ERGE y trastornos digestivos del Hospital Juárez de México, estos datos serán vertidos en el cuestionario de cada paciente.
En caso de no contar con reporte de manometría esofágica de alta resolución y/o existir duda con respecto a este o al reporte endoscópico se realizarán o repetirán cualquiera de estos o ambos.
Los datos respecto a los hallazgos endoscópicos de los pacientes del grupo 2 (con esofagitis) se obtendrán directamente de los reportes endoscópicos en los cuales se plasme el diagnóstico de esofagitis grado C de la clasificación de los Ángeles, y se tomarán como participantes para este grupo los pacientes que cuenten con biopsias y reporte histopatológico concluyente de esofagitis o diagnóstico diferente a esófago de Barrett. De estos, al igual que del grupo previo, los datos correspondientes a número de contacto y el resto de ellos serán obtenidos del expediente clínico de cada paciente.
Se citará a todos los pacientes de ambos grupos que acepten participar en el estudio y se les solicitará su consentimiento informado por escrito; así mismo en esa visita se les aplicará el cuestionario GERD-Q así como las preguntas del cuestionario diseñado para este estudio.
Los datos obtenidos se verterán a la hoja de recolección de datos para este fin diseñada.
El seguimiento endoscópico se realizará de manera ordinaria de acuerdo a lo requerido para cada caso en particular.
Definición de la población
Se incluirán todos los pacientes que cubran los criterios de inclusión, que cuenten con estudio endoscópico y biopsias realizados y analizados en los servicios de endoscopia gastrointestinal y patología del Hospital Juárez de México y que acepten a formar parte del estudio.
CRITERIOS DE INCLUSIÓN
– Edad 18 a 90 años de edad
– Mujeres y hombres
– Diagnóstico previo o de envío de Enfermedad por Reflujo Gastroesofágico con estudio endoscópico que demuestre esofagitis por reflujo grado C de la clasificación de los Ángeles.
– Diagnóstico previo o de envío de Enfermedad por Reflujo Gastroesofágico con estudio endoscópico con sospecha de metaplasia intestinal esofágica/esófago de Barrett y toma de biopsias que lo corroboren.
– Manometría de alta resolución con trastorno motor esofágico y sospecha de Enfermedad por Reflujo Gastroesofágico o Esófago de Barrett.
CRITERIOS DE EXCLUSIÓN
– No acepten participar al estudio
– No cubra diagnóstico de Enfermedad por Reflujo Gastroesofágico con esofagitis grado C o exista duda en cuanto a su diagnóstico y no se pueda o acepte repetir la endoscopia.
– No cubra criterio histopatológico de Esófago de Barrett para el grupo de estudio.
– Tratamiento quirúrgico previo que modifique la anatomía esofagogástrica (como miotomía de Heller, anastomosis esofágicas, gástricas o duodenales altas, resecciones esofágicas o gástricas). Se permitirá la participación de pacientes con funduplicatura realizada por Enfermedad por Reflujo Gastroesofágico y realizadas al menos 1 año previo o más.
– Patologías que afecten o modifiquen la anatomía esofágica y de la unión esofagogástrica (anastomosis esofágicas o esofagogástricas, cáncer de esófago, de la unión esofagogástrica o gástrico).
Definición de las variables
Características de las variables
VARIABLES DEMOGRÁFICAS
Edad:
Definición conceptual: Tiempo de vida de una persona desde el nacimiento a la fecha actuál.
Definición operacional: Años de vida de los pacientes con Síndrome de Intestino Irritable (SII).
Género:
Definición conceptual: Características fenotípicas de una persona y genitales externos e internos.
Definición operacional: genitales masculinos o femeninos de los pacientes con SII.
VARIABLE DEL ESTUDIO
Longitud del esófago de Barrett
Definición conceptual: Presencia de metaplasia intestinal en el esófago distal mayor a un centímetro.
Definición operacional: Longitud del epitelio metaplásico con características diferenciables en endoscopia y que supera un centímetro tomado a partir dela unión esofagogástrica con extensión proximal hasta el sitio en donde se torna circunferencial, tomado esto como C, y hasta la máxima extensión o lengüeta del epitelio anormal visto en endoscopia M y clasificado por la escala de Praga.
Presencia de trastorno motor esofágico
Definición conceptual: Alteración en la motilidad esofágica anormal evidenciado por manometría esofágica de alta resolución.
Definición operacional: determinación de trastorno motor esofágico menor por manometría esofágica de alta resolución y definido como si/no o subtipo dependiendo del que se trate, incluída motilidad esofágica inefectiva.
Análisis e interpretación de resultados
Se utilizará estadística descriptiva para los datos generales de la población en estudio. Para las variables cuantitativas se utilizará la media como la medida de tendencia central y desviación estándar como medida de dispersión y rangos.
Para las variables cualitativas se aplicará el cálculo de razón, tasa, porcentaje, rango, intervalos de confianza. En el caso de las variables a comparar (de trabajo) se utilizará estadística no paramétrica con chi cuadrada.
Se utilizará el programa estadístico SPSS versión 24.
Recursos
Recursos humanos
Investigador: Doctor Reyes Vásquez Julio César, residente de segundo año del servicio de Endoscopia Gastrointestinal Hospital Juárez de México, SSA. Ciudad de México, México.
Asesor experto: Doctora Nuria Pérez y López.Médico adscrito al servicio de gastroenterología y encargada del Laboratorio de motilidad gastrointestinal y Clínica de ERGE y trastornos digestivos, Hospital Juárez de México, SSA. Ciudad de México, México.
Asesor experto: Doctor Miguel Ángel Chávez García. Jefe del servicio de Endoscopia Gastrointestinal, Hospital Juárez de México, SSA. Ciudad de México, México.
Recursos materiales
– Reportes de Manometrías esofágicas de alta resolución realizadas en el Laboratorio de motilidad gastrointestinal y Clínica de ERGE y trastornos digestivos, Hospital Juárez de México, SSA. Ciudad de México, México
– Reportes de Esofagogastroduodenoscopias realizadas en el consultorio 51, servicio de Endoscopia Gastrointestinal, Hospital Juárez de México, SSA. Ciudad de México, México
– Reportes de patología realizadas en el servicio de Anatomía Patológica, Hospital Juárez de México, SSA. Ciudad de México, México
– Expedientes Clínicos de los pacientes
– Hojas de recolección de datos.
– Computadora para el análisis estadístico de los datos.
– Material bibliográfico.
– Paquete para análisis estadístico.
Aspectos éticos
– El proyecto de investigación se ajusta a los lineamientos de la Ley General de Salud de México promulgada en 1986 y al código de Helsinki de 1975 y modificada en 1989 respecto a la confidencialidad de los participantes en el estudio. Por lo que se solicitó carta de consentimiento informado por escrito y firmado.
Aspectos de bioseguridad
– En el presente estudio no se ponen en riesgo la seguridad ni la integridad de los pacientes de ninguna manera. Salvo los riesgos inherentes a cada procedimiento, esofagogastroduodenoscopía y manometría de alta resolución, por separado y que están informados de manera escrita y contemplados por completo en el consentimiento informado inherente y previo a cada procedimiento.
Resultados parciales (estudio prospectivo en curso)
Los pacientes del estudio con diagnóstico de esófago de Barrett, tuvieron una edad mínima y máxima de 21 y 88 años respectivamente. La media de edad de los pacientes fue 58.4 años, con una variación +-2.213 años (Tabla 1).
Tabla 1 Valores demográficos de las edades de los pacientes del estudio con esófago de Barrett
| Estadísticos descriptivos | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | Rango | Mínimo | Máximo | Media | Desviación estándar | Varianza | Asimetría | Curtosis | ||||
| Estadístico | Estadístico | Estadístico | Estadístico | Estadístico | Error estándar | Estadístico | Estadístico | Estadístico | Error estándar | Estadístico | Error estándar | |
| EDAD | 76 | 67 | 21 | 88 | 58.4082 | 2.21312 | 15.49182 | 239.997 | -0.129 | 0.340 | -0.095 | 0.668 |
| N válido (por lista) | 76 | |||||||||||
De la totalidad de pacientes con diagnóstico de Esófago de Barrett, el 67.1% de ellos correspondió al género masculino y 32.89% al femenino (Tabla 2).
Tabla 2 Distribución por género de diagnóstico de esófago de Barrett corroborado por patología.
| Pacientes con diagnóstico corroborado de esófago de barrett | ||
|---|---|---|
| Masculinos | 51 | 67.10% |
| Femeninos | 25 | 32.89% |
Respecto al tipo de metaplasia intestinal definitoria de la enfermedad, el 94.43% de ellas correspondió al tipo incompleta, con una minoría, 6.57% al tipo de metaplasia intestinal completa (Tabla 3).
Tabla 3 Tipo de metaplasia intestinal.
| Tipo de metaplasia intestinal | ||
|---|---|---|
| Tipo | Número | Porcentaje |
| Incompleta | 71 | 93.43 |
| Completa | 5 | 6.57 |
En cuanto a la presencia o no de displasia, la mayoría de los reportes de patología, 78.94%, no evidenciaron displasia, y en 21.06% de ellas si se presentó algún grado de displasia (Tabla 4). De esta, con igual distribución se encontró displasia de bajo grado e indeterminada, con un 43.75% de los casos, y 12.5% correspondiendo a displasia de alto grado. (Tabla 5).
Tabla 4 Presencia de displasia en Esófago de Barrett (cualquier grado).
| Esófago de barrett con y sin displasia | ||
|---|---|---|
| Tipo | Número | Porcentaje |
| Sin displasia | 60 | 78.94 |
| Con displasia | 16 | 21.06 |
Tabla 5 Grado de displasia en esófago de Barrett reportado por histopatología.
| Esófago de barrett con displasia | ||
|---|---|---|
| Tipo | Número | Porcentaje |
| Bajo grado | 7 | 43.75 |
| Alto grado | 2 | 12.5 |
| Indeterminada | 7 | 43.75 |
De los casos de displasia de bajo grado, el 85.71% se encontró en el género masculino y 14.29% en el femenino (Tabla 6). La displasia de alto grado, por otro lado, tuvo una distribución por igual en ambos géneros, con 50% en cada uno (Tabla 7). La distribución por género en cuanto a la displasia indeterminada, fue de 71.42% en hombres y 28.58% en mujeres (Tabla 8).
Tabla 6 Distribución por genero de displasia de bajo grado
| Distribución por genero de displasia de bajo grado | ||
|---|---|---|
| Género | Número | Porcentaje |
| Hombres | 6 | 85.71% |
| Mujeres | 1 | 14.29 |
Tabla 7 Distribución por género de displasia de alto grado
| Distribución por género de displasia de alto grado | ||
|---|---|---|
| Género | Número | Porcentaje |
| Hombres | 1 | 50% |
| Mujeres | 1 | 50% |
Tabla 8 Distribución por género de displasia indeterminada
| Distribución por génenro de displasia indeterminada | ||
|---|---|---|
| Género | Número | Porcentaje |
| Hombres | 5 | 71.42% |
| Mujeres | 2 | 28.58% |
La distribución por meses y años a partir del primero de enero de 2015 hasta el 31 de mayo de 2019, con los casos de esófago de Barrett sospechados por endoscopia y corroborados por histopatología, así como los no sospechados (falsos negativos) y los no corroborados (falsos positivos) se muestran de manera detallada en la tabla 9.
Tabla 9 Estudios endoscópicos totales realizados por mes, sospechas de esófago Barrett por endoscopía, reportes de esófago de Barrett por patología, corroboración diagnóstica, falsos positivos y falsos negativos.
| Enero | ||||||
|---|---|---|---|---|---|---|
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 215 | 2 | 3 | 2 | 1 | 0 |
| 2016 | 220 | 1 | 1 | 1 | 0 | 0 |
| 2017 | 225 | 2 | 2 | 2 | 0 | 0 |
| 2018 | 234 | 1 | 1 | 1 | 0 | 0 |
| 2019 | 230 | 2 | 2 | 2 | 0 | 0 |
| Totales | 1124 | 8 | 9 | 8 | 1 | 0 |
| Febrero | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 198 | 1 | 1 | 1 | 0 | 0 |
| 2016 | 200 | 3 | 1 | 1 | 0 | 2 |
| 2017 | 203 | 1 | 0 | 0 | 0 | 1 |
| 2018 | 210 | 2 | 1 | 1 | 0 | 1 |
| 2019 | 212 | 1 | 1 | 1 | 0 | 0 |
| Totales | 1023 | 8 | 4 | 4 | 0 | 4 |
| Marzo | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 176 | 3 | 4 | 2 | 1 | 0 |
| 2016 | 190 | 3 | 1 | 1 | 0 | 2 |
| 2017 | 187 | 2 | 2 | 2 | 0 | 0 |
| 2018 | 200 | 3 | 2 | 2 | 0 | 1 |
| 2019 | 203 | 3 | 3 | 3 | 0 | 0 |
| Totales | 956 | 14 | 12 | 10 | 1 | 3 |
| Abril | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 209 | 2 | 2 | 2 | 0 | 0 |
| 2016 | 208 | 2 | 1 | 1 | 0 | 1 |
| 2017 | 220 | 1 | 1 | 1 | 0 | 0 |
| 2018 | 206 | 2 | 1 | 1 | 0 | 1 |
| 2019 | 204 | 2 | 1 | 1 | 0 | 1 |
| Totales | 1047 | 9 | 6 | 6 | 0 | 3 |
| Mayo | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 212 | 2 | 2 | 2 | 0 | 0 |
| 2016 | 230 | 4 | 2 | 2 | 0 | 2 |
| 2017 | 225 | 2 | 0 | 0 | 0 | 2 |
| 2018 | 217 | 3 | 1 | 1 | 0 | 2 |
| 2019 | 221 | 2 | 0 | 0 | 0 | 2 |
| Totales | 1105 | 13 | 5 | 5 | 0 | 8 |
| Junio | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 209 | 2 | 2 | 2 | 0 | 0 |
| 2016 | 221 | 2 | 1 | 1 | 0 | 1 |
| 2017 | 235 | 3 | 3 | 3 | 0 | 0 |
| 2018 | 228 | 3 | 2 | 2 | 0 | 1 |
| 2019 | ||||||
| Totales | 893 | 10 | 8 | 8 | 0 | 2 |
| Julio | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 200 | 1 | 3 | 1 | 2 | 0 |
| 2016 | 218 | 3 | 1 | 1 | 0 | 2 |
| 2017 | 217 | 0 | 0 | 0 | 0 | 0 |
| 2018 | 212 | 1 | 0 | 0 | 0 | 1 |
| 2019 | ||||||
| Totales | 847 | 5 | 4 | 2 | 2 | 3 |
| Agosto | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 235 | 2 | 1 | 1 | 0 | 1 |
| 2016 | 254 | 1 | 2 | 1 | 1 | 0 |
| 2017 | 262 | 1 | 0 | 0 | 0 | 1 |
| 2018 | 270 | 1 | 1 | 1 | 0 | 0 |
| 2019 | ||||||
| Totales | 1021 | 5 | 4 | 3 | 1 | 2 |
| Septiembre | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 198 | 1 | 0 | 0 | 0 | 1 |
| 2016 | 210 | 4 | 7 | 4 | 3 | 0 |
| 2017 | 220 | 1 | 1 | 1 | 0 | 0 |
| 2018 | 231 | 3 | 3 | 3 | 0 | 0 |
| 2019 | ||||||
| Totales | 859 | 9 | 11 | 8 | 3 | 1 |
| Octubre | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 245 | 4 | 0 | 0 | 0 | 4 |
| 2016 | 240 | 5 | 6 | 5 | 1 | 0 |
| 2017 | 260 | 1 | 0 | 0 | 0 | 1 |
| 2018 | 254 | 4 | 2 | 2 | 0 | 2 |
| 2019 | ||||||
| Totales | 999 | 14 | 8 | 7 | 1 | 7 |
| Noviembre | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 230 | 2 | 1 | 1 | 0 | 1 |
| 2016 | 229 | 1 | 2 | 1 | 1 | 0 |
| 2017 | 221 | 2 | 0 | 0 | 0 | 2 |
| 2018 | 207 | 3 | 2 | 2 | 0 | 1 |
| 2019 | ||||||
| Totales | 887 | 8 | 5 | 4 | 1 | 4 |
| Diciembre | ||||||
| AÑO | Estudios hechos | Barretts sospechados | Barretts patología | Barretts corroborados | Falsos negativos | Falsos positivos |
| 2015 | 200 | 1 | 0 | 0 | 0 | 1 |
| 2016 | 203 | 1 | 0 | 0 | 0 | 1 |
| 2017 | 198 | 1 | 0 | 0 | 0 | 1 |
| 2018 | 202 | 2 | 0 | 0 | 0 | 2 |
| 2019 | ||||||
| Totales | 803 | 5 | 0 | 0 | 0 | 5 |
Como se muestra en la tabla 10, la totalidad de estudios de esofagogastroduodenoscopia realizados en nuestro servicio por cualquier motivo, en el periodo de estudio, fue de 11564, con 108 casos de esófago de Barrett sospechados por endoscopia, en todos ellos reportados tanto la máxima longitud de la mucosa sospechosa de metaplasia intestinal, la presencia de mucosa circunferencial, dependiendo del caso del que se tratase, así como el inicio de los pliegues gástricos y pinzamiento diafragmático. 65 de estos casos, fueron confirmados por histopatología. Se informaron 10 casos por histopatología, y no sospechados o falsos negativos; de estos casos (60%), se debieron a esofagitis grado D de la clasificación de los Ángeles, 2 a esofagitis grado C de los Ángeles (20%), 1 caso de úlcera esofágica (10%) y un caso de probable neoplasia esofágica (10%) (Tabla 11), este caso emitiéndose como esófago de Barrett con displasia indeterminada. Así mismo se reportaron 42 estudios con sospecha de esófago de Barrett pero sin corroborarse por histopatología (falsos positivos).
Tabla 10 Resultados totales
| AÑO | Total de estudios en el año | Total Barretts patología | Total Barretts sospechados | Barretts corroborados | Falsos positivos | Falsos negativos |
|---|---|---|---|---|---|---|
| 2015 | 2527 | 19 | 23 | 14 | 8 | 4 |
| 2016 | 2623 | 25 | 30 | 19 | 11 | 6 |
| 2017 | 2673 | 9 | 17 | 9 | 8 | 0 |
| 2018 | 2671 | 16 | 28 | 16 | 12 | 0 |
| 2019 | 1070 | 7 | 10 | 7 | 3 | 0 |
| Totales | 11564 | 76 | 108 | 65 | 42 | 10 |
Tabla 11 Falsos negativos de esófago de Barrett.
| Casos no sospechados de esófago de barrett | ||
|---|---|---|
| Diagnóstico | Número | Porcentaje |
| Esofagitis grado D | 6 | 60% |
| Esofagitis grado C | 2 | 20% |
| Probable neoplasia esofágica | 1 | 10% |
| Úlcera esofágica | 1 | 10% |
13.11 Estadística descriptiva en porcentaje.
| AÑO | Porcentaje de correlación | Porcentaje falsos positivos | Porcentaje falsos negativos | Prevalaencia de esófago de barrett |
|---|---|---|---|---|
| 2015 | 60.86 | 34.78 | 17.39 | 0.75 |
| 2016 | 63.33 | 36.66 | 20 | 0.953 |
| 2017 | 52.94 | 47.05 | 0 | 0.336 |
| 2018 | 57.14 | 42.85 | 0 | 0.599 |
| 2019 | 70 | 30 | 0 | 0.65 |
| Totales | 60.854 | 38.268 | 7.478 | 0.6576 |
13.12 Pacientes de ambos brazos con motilidad esofágica inefectiva (resultados parciales)
| Pacientes con trastorno motor esofágico | ||
|---|---|---|
| Mei | Sin tme | |
| Barrett | 4 | 2 |
| Esofagitis c | 1 | 5 |
La correlación endoscópico-patológica en nuestro estudio fue del 60.854%, con 38.26% de falsos positivos, 7.47% de falsos negativos y una prevalencia global de esófago de Barrett en el estudio de 0.6576% (Tabla 12).
Hasta el momento solo se cuenta con resultados de 6 pacientes por cada brazo del estudio, en lo cual se ha apreciado una mayor frecuencia de motilidad esofágica inefectiva como trastorno motor más frecuente en pacientes con esófago de Barrett, con 66.6%, a diferencia de lo hallado en esofagitis grado C de los Angeles, con 16.6%.
Discusión
Los resultados del presente estudio permiten demostrar que la prevalencia global del esófago de Barrett en nuestra población es del 0.65%, lo cual es menor que el 1.8% reportado por el grupo de Herrera Elizondo en el Hospital Universitario Dr. José E. González, en Nuevo León (3); si bien, ese estudio revisando una cantidad menor de pacientes (500) e igual en cuanto a la temporalidad (18 meses). De la misma manera que lo reportado por estos investigadores mexicanos, en nuestro estudio se demostró una mayor prevalencia de Barrett en el género masculino, 67.1%, y con media de edad de 58.4 +-2.213 años (igualmente a la par de estudios realizados en otras poblaciones, principalmente en pacientes blancos o afroamericanos y de acuerdo a lo considerado por la American Society for Gastrointestinal Endoscopy-ASGE, con una mayor prevalencia en la quinta y séptima década de la vida).
Al igual que lo reportado previamente por otros investigadores en población mexicana (31), en el presente estudio se evidencia que la mayoría de los pacientes con esófago de Barrett no presentaron displasia, con 78.94% de los casos. En cuanto al grupo con presencia de displasia, el 43.75%, correpondió por igual a displasia de bajo grado e indeterminada. En este estudio se excluyeron a los pacientes con diagnóstico de adenocarcinoma esofágico.
Los datos que demuestran un área de oportunidad son los concernientes a la tasa de correlación endoscópico-patológica, con 60.854%, 38.36% de falsos positivos y 7.47% de falsos negativos. Si bien, en la integración del marco teórico del presente no se encontraron estudios que consideraran estas cifras, tampoco fue la intención del presente estudio el comparar el porcentaje o taza de detección de Barrett con las opciones de mejoramiento de imagen y/o cromoendoscopia tanto digital como vital.
Podría esperarse que los trastornos motores esofágicos sean más prevalentes en esófago de Barrett y que de estos la motilidad esofágica inefectiva sea el principal, en consideración a lo escrito por Baxin y colaboradores (38), como único estudio previo y realizado en población francesa.
Cronograma de actividades
| Actividad | Enero 2019 | Febrer 2019 | Marzo 2019 | Abril 2019 | Mayo 2019 | Junio 2019 | Julio 2019 | Agosto 2019 | Septiembre 2019 | Octubre 2019 | Noviembre 2019 |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Revisión de Literatura | |||||||||||
| Elaboración del Protocolo | |||||||||||
| Revisión del Proyecto | |||||||||||
| Aprobación del Comité | |||||||||||
| Etapa de Ejecución | |||||||||||
| Elaboración de Base de Datos | |||||||||||
| Captura y Análisis de Datos | |||||||||||
| Elaborar el Informe Final | |||||||||||
| Publicación |
Cuestionario para pacientes con enfermedad por reflujo gastroesofágico y/o esófago de Barrett
Paciente: _________________________________________ Edad: ____ Expediente: __________
Género: ______ Servicio de envío: __________ Diagnóstico de envío: _______________________
Peso: _______________ Talla: _________________ IMC: ____________________
Rellene el recuadro/s correspondiente/s y la información adicional:
Comorbilidades
Tabaquismo/Activo en el último año?: ◻ No ◻ Si
Indice tabáquico: ___________
Alcoholismo/Activo en el último año?: ◻ No ◻ Si
Consumo promedio por semana: _________gr/de alcohol
Diabetes mellitus/Tipo: ______
Hipertensión arterial sistémica: ()
Otro: ________
Actualmente está tomando algún inhibidor de bomba de protones? ◻ No ◻ Si
En los últimos 6 meses tiene o tuvo tratamiento con inhibidor de bomba de protones con duración de al menos 6 semanas? ◻ No ◻ Si
Tipo/periodicidad/dosificación: _________________________________________________
Otros medicamentos: Tipo/periodicidad/dosificación: ________________________________________________________________________________________________________________________
Síntomas de ERGE
Pirosis/Tiempo de evolución: _____ meses o años
◻ Con cada alimento ◻ Una vez al día ◻ Una vez a la semana ◻ Esporádico
Regurgitación/Tiempo de evolución: _____ meses o años
◻ Con que frecuencia? ◻ Con cada alimento ◻ Una vez al día ◻ Una vez a la semana ◻ Esporádico
Síntomas extraesofágicos ◻ tos ◻ laryngitis ◻ asma ◻ erosions dentales
Datos de alarma: ◻ pérdida de peso mayor a 5% ◻ hemorragia digestive ◻ anemia
Predominio de presentación de síntomas: ◻ día ◻ tarde ◻ noche ◻ todo el tiempo
Síntomas de trastorno motor esofágico
Ha tenido ODINOFAGIA o dolor en la garganta con el paso de los alimentos? ◻ No ◻ Si
Desde hace cuanto tiempo tiene esta molestia? ___________ años/meses
Ha tenido DISFAGIA o sensación de que se le atoren los alimentos al tragarlos? ◻ No ◻ Si
Desde hace cuanto tiempo tiene esta molestia? ___________ años/meses
Con que frecuencia? ◻ Con cada alimento ◻ Una vez al día ◻ Una vez a la semana ◻ Esporádico
Datos de disfagia faríngea? ◻ No ◻ Si Cual?:____________________________________________
La disfagia ha sido progresiva?: ◻ No ◻ Si
La disfagia es con que tipo de alimento? ◻ Sólidos ◻ Líquidos ◻ Ambos
Ha tenido dolor en el pecho (torácico) con el paso de alimentos? ◻ No ◻ Si
Con que frecuencia? ◻ Con cada alimento ◻ Una vez al día ◻ Una vez a la semana ◻ Esporádico
Diagnóstico endoscópico
CLASIFICACIÓN DE PRAGA C: _______ M: ________ Otras lesiones: ________________________________________________________________________________________
HERNIA HIATAL: ◻ No ◻ Si Longitud: _________________cms
BIOPSIAS (BJ):____________________
DIAGNÓSTICO HISTOLÓGICO: _____________________________________________________________________________________________________________________________________________
METAPLASIA INTESTINAL ◻ Completa ◻ Incompleta ◻ No reportada
DISPLASIA: ◻ No ◻ Si/ ◻ Leve ◻ Severa ◻ Indeterminada
Manometría esofágica de alta resolución
Anexo 3
| ANATOMIA Y PERFIL DE PRESIÓN EN REPOSO | |
| EII mínimos respiratorios | |
| Media del EES | |
| Anatomia | |
| Longitud del EEI | |
| Longitud intraabdominal del EEI | |
| PIR | |
| EES (centro) | |
| Longitud esofágica | |
| Hernia hiatal | |
| MOTILIDAD | |
| Relajación porcentual del EEI | |
| Prematuras | |
| Ondas fallidas | |
| Ondas débiles | |
| Degluciones con dos picos | |
| Degluciones con tres picos | |
| DCI | |
| DCI más elevada | |
| Presión intrabolo media máxima | |
| Latencia distal | |
| PRESIONES RESIDUALES | |
| EEI media | |
| EEI más alto | |
| EES media | |
| ESFINTER ESOFÁGICO SUPERIOR | |
| Ubicación | |
| Presión basal media | |
| Duración de la relajación | |
| Motilidad faríngea | |
| Pico de presión faríngea | |
Anexo 4
Anexo 4 Cuestionario para pacientes con sintomas gastrointestinales superiores
| Importante: Para contestar este cuestionario piense unicamente en los 7 ultimos dias (1 semana) y conteste a cada pregunta marcando una casilla por fila. | ||||
|---|---|---|---|---|
| Nunca | 1 dfa | De 2 a 3 dias | Entre 4 y 7 dias | |
| 1. iEn la ultima semana cuantos dias ha tenido sensacion de quemazon o ardor en el pecho? | □ | □ | □ | □ |
| 2. iEn la ultima semana cuantos dias ha notado que el contenido del estomago le ha subido a la garganta o a la boca? | □ | □ | □ | □ |
| 3. iEn la ultima semana cuantos dias ha sentido dolor en la boca del estomago? | □ | □ | □ | □ |
| 4. i,En la ultima semana cuantos dias ha tenido nauseas o ganas de vomitar? | □ | □ | □ | □ |
| 5. i,En la ultima semana cuantas noches ha tenido problemas para dormir bien a causa de tener ardores o por notar que el contenido del estomago le subia a la garganta o a la boca? | □ | □ | □ | □ |
| 6. <,En la ultima semana cuantos dias ha tornado alguna medicacion, por tener ardor o por notar que el contenido del estomago le sube a la aaraanta o a la boca. aDarte de la aue le receto | □ | □ | □ | □ |
Anexo 5. Tablas de resultados











 nueva página del texto (beta)
nueva página del texto (beta)