Introducción
La colecistectomía es una de las cirugías más comunes, con el advenimiento de la laparoscopia en 1990’s la colecistectomía laparoscópica se ha convertido en una de las cirugías más comunes de minima invasión para el tratamiento de litiasis vesicular.2,3,4 Las lesiones de vía biliar posterior a colecistectomía laparoscópica se presenta en aproximadamente 0.8 a 1.4% de los casos.3,5 Las lesiones de vía biliar se clasifican en 4 de acuerdo a Bergman6:
– Tipo A: fuga a través de muñón cístico o conductos hepáticos aberrantes o periféricos,
– Tipo B: Fuga por un conducto biliar principal, con o sin estenosis concomitante,
– Tipo C: Estenosis de conductos biliares sin fuga,
– Tipo D: Sección completa del conducto con o si escisión del árbol biliar
La fistula biliar es la lesión de vía biliar más común en pacientes sometidos a colecistectomía, puede definirse como la fuga de bilis de cualquier sitio del árbol biliar.3,4 Hace algunos años el tratamiento era quirúrgico7, sin embargo actualmente la primera línea para el tratamiento de las fistulas biliares es la colangiografía endoscópica.1 La mayoría de las fistulas biliares no se reconocen durante el procedimiento quirúrgico lo que conlleva a un retraso de su diagnóstico debido a los síntomas no específicos en su presentación1,3. La presentación clínica de un paciente con fístula biliar postquirúrgica puede incluir dolor en cuadrante superior derecho, náusea, vómito, anorexia y fiebre, lo que resulta en una morbilidad significativa y complicaciones incluyendo peritonitis biliar, colangitis y sepsis. El manejo de las fistulas biliares amerita un manejo multidisciplinario con cirujanos hepatobiliares, radiología intervencionista y endoscopistas,2.
La fuga a través del muñón cístico el la principal causa de fístula biliar en pacientes pos operados de colecistectomía8,9, el segundo sitio es a través de conducto de Luschka que es un conducto accesorio que se origina en el lóbulo hepático derecho, corre a través de la fosa vesicular y tiene drenaje variable a través de conducto hepático común, se estima una incidencia aproximada del 20 a 50% de la población8,10
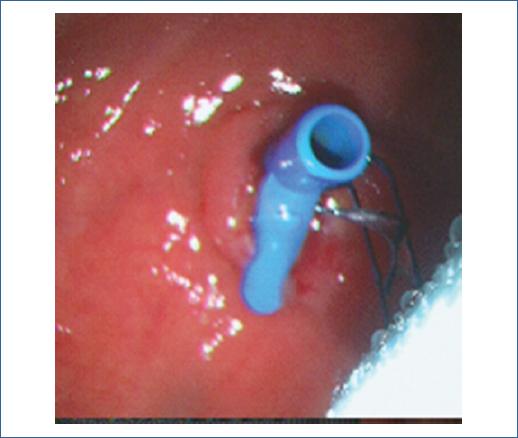
El objetivo del tratamiento endoscópico es disminuir el gradiente de presión transpapilar, permitiendo así el flujo biliar hacia el duodeno en lugar de extravasación al sitio de fuga y permitir que sane1,3, esto puede lograrse a través de una variedad de técnicas endoscópicas donde la esfinterotomía, la colocación de prótesis o una combinación de ambas son comúnmente utilizadas1. (Figura 1 y 2) Se ha propuesto clasificar la severidad y el tratamiento de las fístulas biliares en bajo y alto grado de acuerdo a la opacificación del las ramas intrahepáticas, sugiriendo que las fistulas complejas y de alto grado son mejor tratadas con una combinación de esfinterotomía y prótesis biliar8,11 La obstrucción distal con un lito o estenosis perpetuará la fistula, por lo que esfinterotomía mas resolución de la coledocolitiasis o colocación de prótesis biliar en caso de estenosis resolverá la obstrucción y permitirá el cierre de la fístula8,12. La colocación de prótesis biliares permite evitar el paso de la bilis a través del sitio de fuga, dilata y previene la estenosis durante la cicatrización.12.
Las fistulas biliares conllevan una alta morbilidad a pesar del tratamiento quirúrgico, el tratamiento mínimamente invasivo mediante colangiografía endoscópica permite delinear la anatomía del árbol biliar y posee una alta tasa de éxito en el manejo de las mismas8, además al realizarla de forma temprana disminuye la estancia hospitalaria y el costo total para el paciente por lo que debe realizarse una investigación exhaustiva en pacientes con sintomatología posterior a la colecistectomía.13
Objetivos
– Objetivo Principal:
• Determinar el éxito clínico del manejo endoscópico de fistulas biliares que fue definido como el cierre de la fistula
– Objetivos Específicos:
• Determinar características de población, factores de riesgo potenciales para el cierre de la fístula, duración del tratamiento y complicaciones.
Material y métodos
Diseño de Investigación: Estudio longitudinal, observacional, retrospectivo y unicéntrico, de enero 2006 a mayo del 2019.
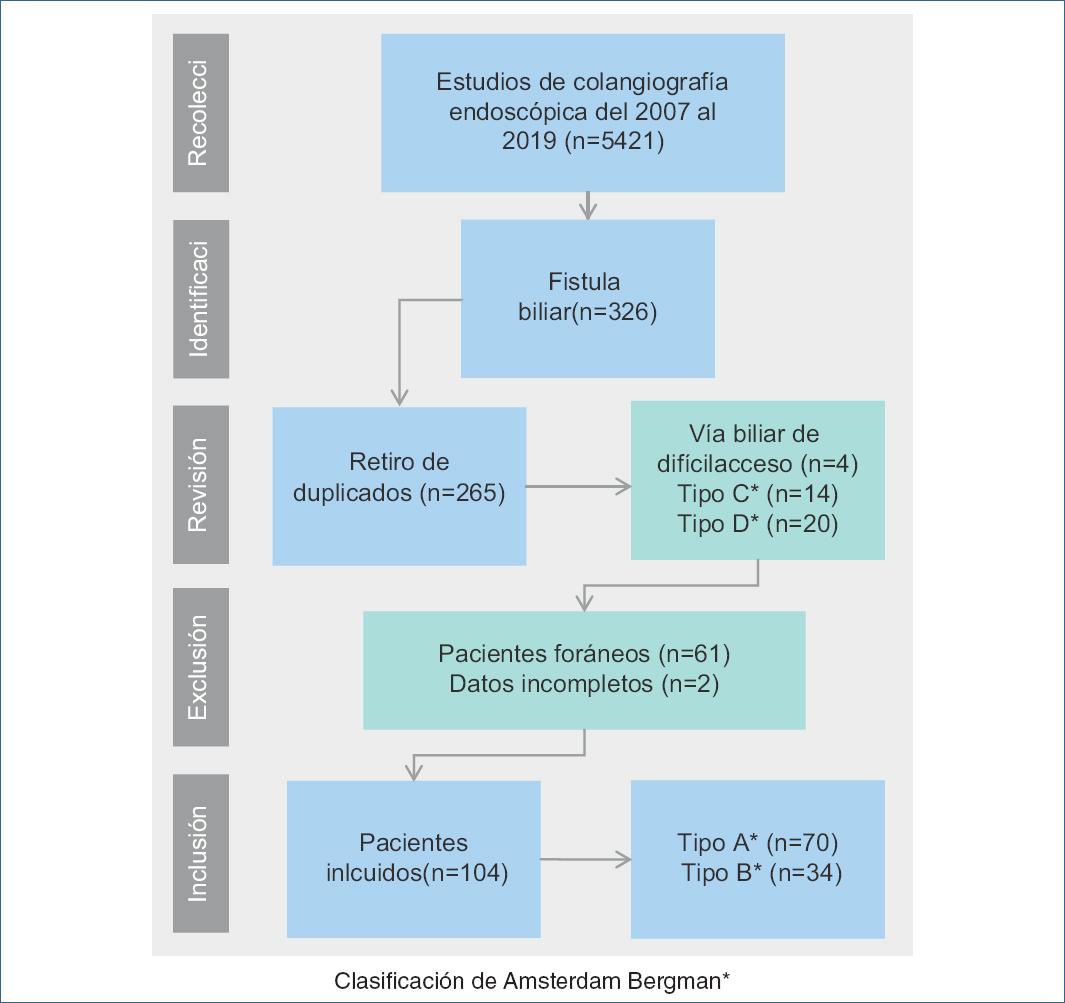
Definición de la población: Todos los pacientes a quien se les realizó colangiografía endoscópica en quien se documentó fistula biliar. Figura 3
Criterios de inclusión:
– Pacientes mayores de 18 años de edad en quienes se documentó mediante colangiografía endoscópica la presencia de fístula biliar
Criterios de exclusión:
– Pacientes referidos de otros hospitales,
– Datos del expediente incompleto
– Sin evidencia de fistula biliar en colangiografía endoscópica.
Definición de variables: Se recolectaron los siguientes datos del expediente clínico: edad, sexo, indicación de cirugía, tipo de abordaje quirúrgico, tiempo desde cirugía hasta colangiografía endoscópica, asociación de estenosis o coledocolitiasis residual, manejo endoscópico, duración del tratamiento con prótesis, éxito clínico y complicaciones.
Fístulas de alto grado: Fuga de medio de contraste que se observa en fluoroscopia antes de la opacificación de ramas intrahepáticas.
Cierre de fístula: Se consideró como el cese de gasto a través de drenaje,menor de 5ml por día
Complicaciones: Evento adverso relacionado a la colangiografía endoscópica o la colocación de prótesis
Técnica, prótesis y seguimiento
Todos los estudios fueron realizados con paciente colocados en posición prona, bajo sedación y monitorización continua por el servicio de anestesiología. Las colangiografías endoscópicas fueron realizadas o supervisadas por al menos un endoscopista experto en vía biliar. Durante la colangiografía endoscópica se documentó la evidencia de fístula biliar, sitio y tipo de la misma. Las prótesis utilizadas fueron de al menos 7 cm de longitud, aunque no se colocaba prótesis rutinaria en todos los casos. Todos los pacientes permanecieron hospitalizados hasta la resolución de la fístula biliar. En aquellos pacientes en quienes se evidenció fístula biliar asociada a estenosis fueron colocadas prótesis plásticas múltiples con un seguimiento de 12 meses.
Análisis e interpretación de resultados
Se utilizaron medidas de tendencia central para descripción de las características de la población. Las variables cualitativas se reportan con porcentaje, las variables cuantitativas se reportan con valores de tendencia central representadas por media con desviación estándar o mediana con mínimos y máximos de acuerdo a su distribución de acuerdo a prueba de Kolmogorov-Smirnov. El análisis intergrupo para variables cualitativas se realizo con prueba X2 o exacta de Fisher según sea el caso. Todos los valores de p se realizaron para modelos de dos colas, y p<0.05 se consideró estadísticamente significativa. A las variables con significancia estadística se realiza análisis multivariado y se calcula riesgo relativo, con intervalos de confianza al 95%.Todos los análisis estadísticos se realizaron utilizando el software SPSS versión 25 (Statistical Package for the Social Sciences, IBM Corporation, Armonk, NY, USA)
Aspectos éticos y de bioseguridad
El estudio proyectado se realizó de forma observacional, por lo que no representa implicaciones éticas o experimentales, salvo la confidencialidad de la información contenida en los registros médicos respecto a la identidad de cada paciente.
Resultados
En total, 104 pacientes, 68 mujeres (65.4%) y 36 hombres (34.6%) con una mediana de edad de 44 años (rango 16 a 86 años). El abordaje de colecistectomía fue abierto en 39 pacientes (37.5%), laparoscópico 56 pacientes (53.8%) y 9 pacientes (8.7%) requirieron conversión de laparoscópico a abierto. Los pacientes fueron referidos al servicio para colangiografía endoscópica con una mediana de 7 días (rango de 1 a 25 días) si tenían sospecha de una complicación post colecistectomía basados en sintomatología (dolor abdominal), estudios de imagen o fuga de liquido biliar a través de los drenajes colocados durante la cirugía. El sitio más común de fístula biliar fue el conducto cístico, la cual se observó en 60 pacientes (57.6%), en 34 pacientes (32.7%) se observó fístula biliar a nivel del conducto colédoco o hepático común. En total se encontró fistula biliar de alto grado en 69 pacientes (66.3%). En 12 pacientes (11.5%) se evidenció estenosis asociada a la fístula biliar y en 78 pacientes (75%) la presencia de coledocolitiasis residual. (Tabla 1). El éxito clínico de la colangiografía endoscópica para resolución de fístula biliar se demostró en 98 pacientes (94.2%), se realizó esfinterotomía a 87 pacientes (83.7%), 16 más tenían esfinterotomía previa (15.4%) y se realizó colocación de prótesis biliar a 70 pacientes (67.3%), los cuales se retiraron con una mediana de 33 días (rango 21 a 92 días). Los resultados del manejo endoscópico se resumen en la tabla 2. El análisis univariado de los pacientes con falla al tratamiento endoscópico se muestra en la tabla 3; de las variables evaluadas el sitio de fuga biliar, estenosis y coledocolitiasis asociadas demostraron ser predictores estadísticamente significativos para la falla del tratamiento endoscópico de fístula biliar. El análisis multivariado muestra que la estenosis fue el único factor pronóstico asociado a falla del tratamiento. (OR = 16.33; CI 95% 7.52-35.46;p <0.001).
Tabla 1 Características de población
| Características | |
|---|---|
| Sexo | |
| Femenino, n (%) | 68 (65.4) |
| Masculino, n (%) | 36 (34.6) |
| Edad (años), mediana (rango; media) | 44 (16-86;45.5) |
| Indicación de colecistectomía | |
| Colecistitis crónico litiásica, n (%) | 77 (74) |
| Colecistitis aguda, n (%) | 23 (22.1) |
| Colangitis aguda, n (%) | 3 (2.9) |
| Otra, n (%) | 1 (1) |
| Tipo de cirugía | |
| Colecistectomía laparoscópica, n (%) | 56 (53.8) |
| Colecistectomía abierta, n (%) | 39 (37.5) |
| Colecistectomía laparoscópica con conversión, n (%) | 9 (8.7) |
| Sitio de fístula biliar | |
| Cístico, n (%) | 60 (57.6) |
| Colédoco/Conducto hepático común, n (%) | 34 (32.7%) |
| Luschka, n (%) | 10 (9.6) |
| Tipo de fuga | |
| Alto gasto, n (%) | 69 (66.3) |
| Bajo gasto, n (%) | 35 (33.7) |
| Tiempo desde cirugía hasta colangiografía endoscópica (días), mediana (rango; media) | 7 (1-25;7.83) |
Tabla 2 Resultados posteriores a manejo endoscópico de fístula biliar
| Resultado | |
|---|---|
| Éxito clínico, n (%) | 98/104 (94.23%) |
| Número de pacientes tratados con prótesis biliar, n (%) | 70/104 (67.30%) |
| Duración del tratamiento con prótesis biliar (días) Mediana (rango); Media ± DS | 33 (21-92) ;36.29 ± 15.93 |
| Número de pacientes con fístulas de alto gasto tratados con éxito, n (%) | 64/69 (92.75%) |
| Número de pacientes con complicaciones, n (%) | 11/104 (10.6%) |
| Migración de prótesis, n (%) | 2/104 (1.9%) |
| Hemorragia, n (%) | 3/104 (2.9%) |
| Pancreatitis, n (%) | 5/104 (4.8%) |
| Manejo quirúrgico, n (%) | 4/104 (3.8%) |
DS: Desviación Estándar
Tabla 3 Predictores para resolución de fístula biliar
| Factor | Cierre de la fistula | P | |
|---|---|---|---|
| No - n (%) | Si - n (%) | ||
| Sexo | |||
| Femenino | 2 (1.9) | 66 (63.4) | 0.089 |
| Masculino | 4 (3.8) | 32 (30.7) | |
| Edad | |||
| Media ± DS | 44 ± 9.85 | 45.6 ± 17.05 | 0.140 |
| Sitio de fuga | |||
| Cístico | 1 (0.96) | 59 (56.73) | 0.044 |
| Luschka | 0 (0) | 19 (18.26) | |
| CHC/Colédoco | 5 (4.80) | 34 (32.69) | |
| Tipo de fuga | |||
| Alto gasto | 5 (4.80) | 64 (61.53) | 0.661 |
| Bajo gasto | 1 (0.96) | 34 (32.69) | |
| Coledocolitiasis residual | |||
| Presente | 2 (1.92) | 73 (70.19) | 0.029 |
| Ausente | 3 (2.88) | 25 (24.03) | |
| Estenosis asociada | |||
| Presente | 6 (5.76) | 6 (5.76) | < |
| Ausente | 0 (0) | 92 (88.46) | 0.001 |
DS: Desviación Estándar
CHC: Conducto hepático común
Tabla 4 Factores de riesgo asociados a cierre de fístula
| OR | P | 95% CI para OR | ||
|---|---|---|---|---|
| Bajo | Alto | |||
| Sitio de fuga – Colédoco/CHC | 2.81 | 0.13 | 1.75 | 4.50 |
| Tipo de fuga - Alto gasto | 1.27 | 0.27 | 0.86 | 1.87 |
| Estenosis asociada | 16.33 | < 0.001 | 7.52 | 35.46 |
| Coledocolitiasis asociada | 2.13 | 0.054 | 0.88 | 5.11 |
CHC: Conducto hepático común
Las complicaciones se observaron en un total de 11 pacientes (10.6%): pancreatitis leve en 5 pacientes (4.8%), hemorragia 3 pacientes (2.9%) y migración de prótesis en 2 pacientes (1.9%). Los casos de pancreatitis se manejaron de forma conservadora y todos se recuperaron sin complicaciones. La migración de la prótesis se evidenció al momento del procedimiento endoscópico para el retiro de la misma y con control radiográfico se corroboró la ausencia de la misma.
Discusión
La lesión de la vía biliar puede ocurrir como complicación de procedimientos quirúrgicos, la fístula biliar es la lesión más comúnmente descrita posterior a colecistectomía. La primera línea para el tratamiento de fístulas biliares es la colangiografía endoscópica. Los tratamientos mas utilizados son esfinterotomía, colocación de prótesis o una combinación de ambas técnicas.1 La tasa de éxito reportadas con estas técnicas es alta (>90%), sin diferencia estadísticamente significativa entre ellas. En nuestro estudio la tasa de éxito clínico se reportó en 94.2% de los pacientes, similar a otros estudios publicados, como el estudio de Binmoeller en 1991 quien revisó 77 casos de manejo endoscópico de fistular biliares postquirúrgicos y reporto un éxito clínico de 82%. Canena J. Et al en 2015 publicaron un estudio de manejo endoscópico de fístula biliar en 178 pacientes postcolecistectomía obteniendo una tasa de éxito de 91%.5 Katsinelos en 2008 publicó un estudio que incluía 63 pacientes donde comparaba el calibre de la prótesis para el manejo de fístula biliar, teniendo un éxito clínico similar sugiriendo que no existe relación entre el diámetro de la prótesis y el cierre de la fístula, igual que lo observado en nuestro estudio.14 Sandha, et al. en 2004 realizó un estudio retrospectivo incluyendo 207 pacientes y encontró que las fistulas biliares de alto gasto tenían un mejor manejo si se utilizaba la combinación de esfinterotomía y colocación de prótesis biliar.11 En nuestro estudio se realizó esfinterotomía más colocación de prótesis en el 67.3% pues la prevalencia de fistulas de alto grado fue mayor en nuestro estudio con 66.3% de los casos. La esfinterotomía como único tratamiento ha demostrado ser efectivo, Aksoz, K et al proponen que se realice únicamente esfinterotomía como primer manejo de fistulas biliares de bajo gasto del muñón cístico9
Coelho-Prabhu y Baron, et al. realizaron un estudio en 2010 cuyos resultados sugieren que en fistulas biliares no complicadas que remiten clínicamente no es necesario repetir la colangiografía endoscópica al retirar la prótesis biliar, sin embargo debe individualizarse cada caso.15
Se documentó en este estudio que la presencia de estenosis asociada a fístula biliar tiene una asociación significativa para la falla de tratamiento endoscópico.
Limitaciones
La naturaleza retrospectiva limita el número de pacientes incluidos ya que algunos de los pacientes identificados tenían datos incompletos y se excluyeron del análisis. Nuestros datos pueden, por lo tanto, haber estado sujetos a sesgos de selección.
Conclusiones
La colangiografía endoscópica en el tratamiento de fístula biliar utilizando un manejo estandarizado tiene una tasa de éxito del 94.2% en pacientes con fistula biliar postcolecistectomía. La realización de esfinterotomía en aquellos pacientes con fístula biliar de bajo gasto y esfinterotomía más prótesis biliar en fístulas de alto gasto o asociadas a estenosis han demostrado tasas de éxito clínico elevadas con tasas de complicaciones bajas.











 text new page (beta)
text new page (beta)