Introducción
La endocarditis infecciosa (EI) es una enfermedad multisistémica que resulta de la infección, usualmente por bacterias, en la superficie endocárdica del corazón. Se clasifica de acuerdo con su ubicación, presentación clínica, modo de adquisición, agente infeccioso o presencia de cardiopatía estructural subyacente1,2. La EI alcanza una mortalidad que puede variar entre países, pero que se mantiene superior al 30% en un plazo de 30 días. Su incidencia es de 3-10 casos por cada 100,000 personas/año2,3. No obstante, revisiones contemporáneas han alertado de un aumento epidemiológico gradual, de 0.32 a 0.75 casos por 100,000 habitantes en los Estados Unidos de América4, donde el 30% están asociados a los cuidados de la salud5.
En el año 2011, los consensos de expertos en Europa ya alertaban sobre la relevancia de los factores predisponentes de la enfermedad6, tal como lo demuestra el metaanálisis realizado por Rigau et al.7, en el que la presentación clínica, el tratamiento, el pronóstico y la mortalidad varían al estratificar a los pacientes según la localización de las vegetaciones y los factores predisponentes, como presencia de dispositivos intracardiacos, usuarios de drogas intravenosas o cardiopatía estructural subyacente (reumática, degenerativa, congénita o isquémica). Otros grupos de riesgo propuestos son los pacientes en hemodiálisis, bajo terapia con inmunosupresores, con cirugía no cardiaca y de edad avanzada, entre otros8,9.
En México, los reportes de EI iniciaron en 1976 y se enfocaron en las válvulas nativas en comparación con las protésicas, la microbiología, las complicaciones embólicas o el tratamiento médico comparado con el quirúrgico10,11. Sin embargo, se tiene menos información sobre los factores predisponentes, la presentación clínica, los agentes microbiológicos y las complicaciones en pacientes con enfermedad sistémica, sin dispositivos intracardiacos ni cardiopatía estructural subyacente11,12. El objetivo de este estudio fue identificar aspectos clínicos y factores predisponentes de este grupo de pacientes.
Método
Es un estudio retrospectivo con revisión de todos los estudios ecocardiográficos realizados en el departamento clinico de Cardiologia de la UMAE Hospital de Especialidades “Dr. Bernardo Sepúlveda Gutiérrez” del Centro Médico Nacional Siglo XXI del IMSS. Se incluyeron solo los pacientes que cumplían los criterios absolutos o posibles de Duke modificados13. Se excluyeron los pacientes con EI en válvula protésica, portadores de marcapasos, con antecedente de cardiopatía estructural subyacente y con endocarditis no infecciosa de tipo Libman-Sacks.
Los estudios reportados fueron realizados con un equipo ecocardiográfico comercialmente disponible (iE33®, Philips Medical System, Andover, MA, USA). Las imágenes bidimensionales y modo M se obtuvieron desde las aproximaciones paraesternal y apical con el paciente en decúbito lateral izquierdo. Para las mediciones se siguieron las recomendaciones de la American Society of Echocardiography14. Los criterios ecocardiográficos para el diagnóstico de EI fueron los las guías de la European Society of Cardiology, y se consideraron las siguientes definiciones: vegetación, absceso, aneurisma, pseudoaneurisma, perforación, fístula y aneurisma valvular15.
Se realizó estadística descriptiva, expresada en medias y desviación estándar para las variables cuantitativas, y en porcentajes para las variables dicotómicas. Se calculó la incidencia considerando el número total de casos y estudios realizados por año. Se utilizó el programa SPSS Statistics versión 22.0.
Resultados
Entre enero de 1997 y diciembre de 2020 se revisaron 30,000 estudios de pacientes que acudieron al departamento clínico de cardiología, de los cuales 248 casos cumplieron con los criterios de inclusión de EI, con un promedio de incidencia anual de 5 por 1000 estudios ecocardiográficos y con un aumento del 35.9% de los casos en el último año con respecto al anterior (12.8 vs. 8.2). Hubo 140 hombres y 108 mujeres, y el promedio de edad fue de 48.1 ± 16.7 años (Fig. 1).
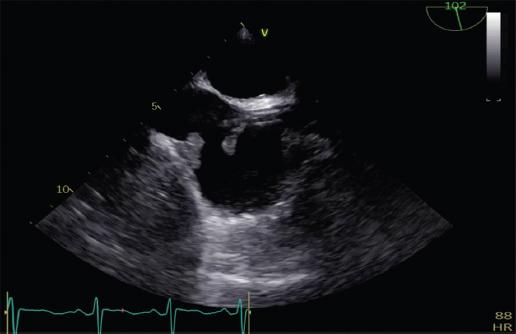
Figura 1 Endocarditis de aurícula derecha. Plano bicava del ecocardiograma transesofágico. Se observa una vegetación adherida al extremo distal del catéter de hemodiálisis y otra en la desembocadura de la vena cava inferior.
Presentaron una o más enfermedades sistémicas 207 (83.20%) pacientes. La enfermedad renal crónica (ERC) fue la más frecuente, en el 54.43% (135 casos), seguida de las enfermedades endocrinológicas en el 27.41% (diabetes mellitus 43, hipotiroidismo 18, dislipidemia 7), las reumatológicas en el 7.25% (lupus sistémico 8, artritis reumatoide 4, vasculitis 3, dermatomiositis 2, fibromialgia 1), por tumor sólido en el 5.18% (17), las hematológicas en el 3.62% (leucemias 6, anemia aplásica 2, amiloidosis 1), las neurológicas en el 1.20% (esclerosis múltiple 1, Guillain-Barré 1, evento vascular cerebral 1) y las gastrointestinales con únicamente 2 casos de colitis ulcerosa (0.60%). En 157 pacientes (63.30%) se logró identificar al menos un factor predisponente. De los 196 casos con factores predisponentes, el más frecuente fue la presencia de catéter para hemodiálisis, en 96 pacientes, y solo hubo 6 casos con antecedente de extracción dentaria en los 12 meses previos al desarrollo de EI (Tabla 1).
Tabla 1 Factores predisponentes, presentación clínica y complicaciones de la endocarditis infecciosa
| n | % | |
|---|---|---|
| Enfermedad sistémica | 248 | 100 |
| Enfermedad renal crónica | 135 | 54.43 |
| Hipertensión arterial sistémica | 51 | 20.56 |
| Diabetes mellitus | 43 | 17.33 |
| Otros | 99 | 39.91 |
| Factores predisponentes | 196 | 100 |
| Hemodiálisis | 96 | 48.95 |
| Fármacos inmunosupresores | 27 | 13.78 |
| Usuario de drogas intravenosas | 19 | 9.69 |
| Catéter central | 25 | 12.76 |
| Trasplante de órgano | 9 | 4.59 |
| Diálisis peritoneal | 8 | 4.08 |
| Extracción dental | 6 | 3.06 |
| Infección de tejidos | 6 | 3.06 |
| Presentación clínica | 118 | 100 |
| Fiebre | 62 | 52.54 |
| Secreción purulenta | 18 | 15.25 |
| Neurológica: delirium, crisis convulsivas, evento vascular cerebral | 9 | 7.66 |
| Otras | 9 | 24.55 |
La manifestación clínica más común al ingreso hospitalario fue la fiebre (52.54%), seguida de la hipotensión (6.77%), la disnea (5.93%) y la pérdida de peso (4.23%); las hemorragias en astilla, el absceso faríngeo y la bradicardia fueron menos frecuentes, alcanzando el 7.61%. Se presentaron complicaciones en 23 (9.23%) pacientes: embolia cerebral en 12 (52.7%), embolia pulmonar en 6 (26.06%), osteomielitis en 4 (17.39%) y pseudoaneurisma micótico en 1 (4.34%).
El ecocardiograma fue el método más utilizado (100%) para el diagnóstico de EI. El 36% fueron por vía transesofágica debido a la sintomatología persistente de EI. Otros estudios fueron la tomografía computarizada en 12 pacientes y gammagrama con ciprofloxacino en 9 (3.62%).
Se identificaron 301 imágenes compatibles con EI: 282 vegetaciones (93.60%), 7 casos (2.35%) con perforación valvular, 7 casos (2.35%) de aneurisma/pseudoaneurisma y 5 casos (1.68%) sugestivos de absceso por ecocardiografía. El diámetro máximo promedio de las vegetaciones fue 16.81 ± 11 mm y el mínimo promedio fue 10 ± 8.9 mm. Para los pacientes sometidos a trasplante (8 renales y 1 de médula), el tamaño promedio de las vegetaciones fue de 10 mm, sin diferencias para el promedio general (Tabla 2).
Tabla 2 Hallazgos ecocardiográficos y localización de la endocarditis infecciosa
| Imágenes ecocardiográficas de EI | Número de imágenes que sugieren EI (n = 301) | % |
|---|---|---|
| Vegetaciones | 282 | 93.68 |
| Una | 215 | 71.42 |
| Dos | 58 | 19.26 |
| Tres | 9 | 2.99 |
| Perforación | 7 | 2.32 |
| Pseudoaneurisma | 7 | 2.32 |
| Absceso | 5 | 1.66 |
| Localización de los hallazgos ecocardiográficos | Número de imágenes que sugieren EI (n = 301) | % |
| Cavidades izquierdas | 175 | 58.13 |
| Válvula mitral | 107 | 35.54 |
| Válvula aórtica | 65 | 21.59 |
| Aurícula izquierda | 2 | 0.66 |
| Ventrículo izquierdo | 1 | 0.33 |
| Cavidades derechas | 126 | 41.86 |
| Aurícula derecha | 61 | 20.26 |
| Válvula tricúspide | 46 | 15.28 |
| Vena cava | 11 | 3.65 |
| Válvula pulmonar | 5 | 1.66 |
| Ventrículo derecho | 3 | 0.99 |
EI: endocarditis infecciosa.
La localización más frecuente de la EI fue el corazón izquierdo, en 175 casos (58.13%); la válvula mitral fue la más afectada, en 107 casos (35.55%), seguida de la aórtica en 65 (21.59%), de la aurícula izquierda en 2 (0.66%) y del ventrículo izquierdo en 1. La EI del corazón derecho se observó en 126 (41.86%) imágenes ecocardiográficas y la localización más frecuente fue en la aurícula derecha, en 61 (20.27%) casos, seguida de la válvula tricúspide en 46 (15.28%), la vena cava en 11 (3.65%), la válvula pulmonar en 5 (1.66%) y el ventrículo derecho en 3 (Fig. 2).
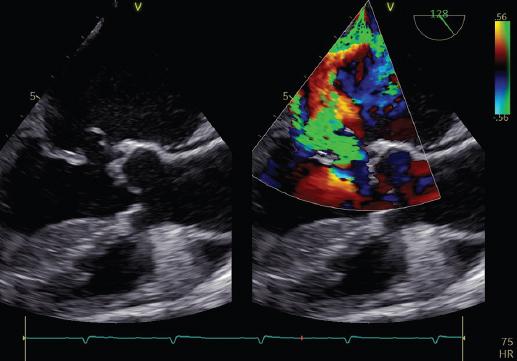
Figura 2 Endocarditis de válvula mitral. Plano del eje largo del ventrículo izquierdo del ecocardiograma transesofágico. Se observa una perforación del segmento A2 de la válvula mitral (imagen izquierda) que condiciona un flujo regurgitante (imagen derecha). El mecanismo de la insuficiencia corresponde al tipo I de la clasificación de Carpentier.
Con respecto a los hemocultivos, hubo 113 resultados positivos (45.56%) y el agente aislado con más frecuencia fue Staphylococcus aureus, en 49 casos (42.61%), y en segundo lugar Staphylococcusepidermidis en 19 casos (16.52%); se reportó un aislamiento de Streptococcus thoraltensis verificado con estudio histopatológico. Otro grupo infrecuente fueron los hongos (5.26%), que incluyó 1 caso de Histoplasma capsulatum y 5 de Candida albicans. El antibiograma reportó un 26.53% de S. aureus resistente a la oxacilina; solo se encontró un caso de Enterococcus gallinarum que fue resistente a la vancomicina (Fig. 3).
Discusión
La EI sin cardiopatía estructural subyacente previa alcanza el 2% al 58% en series de casos reportados16. Nuestro estudio es la mayor serie de casos reportados de EI en pacientes con enfermedad sistémica y sin cardiopatía estructural subyacente ni dispositivos intracardiacos en nuestro país. La media de casos anuales fue de 5/1000 en esta unidad de cardiología, con un pico máximo en 2017 de 27 casos, que al compararse con otras series de casos publicados es una incidencia mayor (10.4 vs. 6-9/100,000 habitantes)17. En los últimos 5 años se ha registrado un incremento de un 45.5% con respecto a los 5 años anteriores (2001-2005). Este aumento es concordante con la tendencia actual observada en países de alto ingresos, como Alemania, donde Zahn et al.18 describen un incremento de casos y adicionalmente una alta mortalidad hospitalaria (21.96%), que no parece disminuir a pesar del desarrollo de herramientas para su diagnóstico y tratamiento quirúrgico.
La edad promedio de nuestra población estudiada fue de 48.1 ± 16.7 años, semejante a la reportada por Wu et al.19 en su estudio. Una explicación posible es la no inclusión de casos con valvulopatías degenerativas, enfermedad que se asocia a edades avanzadas20. A diferencia de otras series, la EI fue más frecuente en los hombres que en las mujeres, con una proporción de 1.33:1, muy diferente a algunos reportes en los que es hasta de 9:121.
El riesgo de desarrollar EI depende de una serie de factores relacionados con el huésped y de factores externos quirúrgicos o terapéuticos que causan bacteriemia transitoria: mala higiene bucal, alcoholismo crónico, lupus eritematoso sistémico, diabetes mellitus, insuficiencia renal, etc.22. Al menos una enfermedad sistémica estuvo presente en 207 (83.20%) pacientes; de ellas, la más frecuente fue la ERC, de modo similar a lo reportado en otros estudios. El factor predisponente más importante fue la hemodiálisis, en 96 pacientes, lo cual fue superior que en otras series23; no obstante, es necesario mencionar que nuestro hospital es un centro de referencia para pacientes con ERC, por lo que existe un riesgo de sobrerrepresentación. Por otro lado, nuestra revisión de casos fue durante 23 años, una fortaleza con respecto a otros estudios en pacientes con ERC cuya observación de ingresos fue solo por 4 años y con menos pacientes24. Otra fortaleza fue que en nuestro estudio sí fue posible identificar varios factores predisponentes, ya que los pacientes sin al menos un factor predisponente alcanzaron un 36.7% (91 de 248 pacientes), cifra mucho menor que la reportada por Castillo et al.25 de un 68% (33 de 49 pacientes).
Con respecto a la presentación clínica, tuvo fiebre el 52.54% de la población, que comparado con otros estudios fue menos frecuente (80%-94%). Una explicación posible es la inmunosupresión de algunos pacientes propuesta por DeSimone et al26, en cuyo estudio un 46% de los pacientes con EI no presentaron fiebre por esta causa.
De las complicaciones sistémicas por EI, las más frecuentes fueron las neurológicas, que se presentaron en más del 30% de los casos, aunque no se descarta que ocurran con más frecuencia debido al poco tamizaje con estudios tomográficos o de resonancia magnética en nuestro medio, ya que otras revisiones encuentran más del 30%, inclusive alcanzado un 60%27,28. En nuestro estudio, el tamaño promedio de las vegetaciones fue de 13.2 mm, un menor tamaño en comparación con otros casos reportados (14.2 mm), lo cual posiblemente está relacionado con la baja frecuencia de esta complicación (4.8%)28. Otra complicación embólica en el estudio que fue relacionada con EI de lado izquierdo fue un pseudoaneurisma micótico, así como un caso de osteomielitis.
El lado izquierdo del corazón es la localización más frecuente de la EI; en diferentes series publicadas se reporta una incidencia de hasta el 80%. En nuestro estudio, la válvula mitral fue la principal afectada, hasta un 50%, seguida de la aórtica y de ambas válvulas con un 10-25%29. El sitio más común de EI del lado izquierdo fue la válvula mitral, en un 64%, seguida de la aórtica en un 37%, de modo similar a otras cohortes29,30.
La EI de lado derecho del corazón representa entre el 5% y el 10% de la población general, pero asciende hasta el 90% en los usuarios de drogas inyectables. Según los estudios publicados, solo el 10% ocurren en pacientes con presencia de catéteres intravasculares para hemodiálisis, quimioterapia, prótesis vasculares o aparatos intracardiacos30. Sin embargo, en nuestro estudio se observaron tres veces más imágenes ecocardiográficas ubicadas en el corazón derecho, 107 (35.54%) pacientes no usuarios de drogas intravenosas; por lo tanto, los tratamientos invasivos en nuestro medio podrían tener un papel más relevante en el desarrollo de EI que lo descrito previamente31. Destaca, además, que la mayor presencia de lesiones en el corazón derecho fue en la aurícula derecha y no en la válvula tricúspide (20.27% vs. 15.28%), como era lo esperado por el grupo de investigación, ya que esta última esta descrita hasta en un 90% de las lesiones en el corazón derecho; esto último podría estar asociado al tratamiento invasivo de la hemodiálisis32.
S. aureus fue el agente más aislado, de modo similar a otros estudios. En el caso de los estreptococos, estos fueron menormente aislados que en el estudio de Castillo et al.33 (4.38% vs. 34%). A pesar de ello, destaca un aislamiento de S. thoraltensis, un agente raro para EI (reportado en Vietnam en 2020 en un paciente con EI de válvula mecánica), por lo que comparado con la literatura médica sería este el primer caso de EI en válvula nativa y el primer caso en México causado por este agente, que estuvo asociado a perforación de la válvula aórtica y embolia séptica a sistema nervioso central34. En el grupo de los hongos se identificó un caso de Histoplasma capsulatum, el cual ya ha sido previamente reportado por investigadores de este hospital35. No fue posible realizar el seguimiento de los casos de EI.
Conclusiones
La presencia de EI asociada a enfermedad sistémica se encontró en 248 pacientes en 23 años de revisión de los casos en nuestro hospital, con una incidencia de 5/1000. La enfermedad sistémica más frecuente fue la ERC, en 135 pacientes, y como factor predisponente la presencia de catéteres para hemodiálisis en 96 pacientes. La localización más frecuente fue la válvula mitral, en 107 pacientes, pero en el corazón derecho la frecuencia fue tres veces más que lo reportado en la literatura. La complicación más común fue embolia al sistema nervioso central (4.8%). Se aisló un S. thoraltensis y el agente más frecuente fue S. aureus.











 nueva página del texto (beta)
nueva página del texto (beta)



