Introducción
La enfermedad por coronavirus SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2), denominada COVID-19 (coronavirus disease 2019), fue descrita por primera vez en diciembre de 2019. Es una enfermedad que comparte características clínicas con el síndrome agudo respiratorio grave por coronavirus descrito en 2003 (SARS-CoV).
Debido a su rápida propagación, esta enfermedad pasó a ser una epidemia. La misma fue definida el 30 de enero de 2020 como una emergencia de salud pública de interés internacional1 y fue declarada pandemia por la Organización Mundial de la Salud el 11 de marzo de 20202.
El SARS-CoV-2 se une a los receptores de la enzima convertidora de angiotensina tipo 2 y provoca primordialmente involucro del sistema respiratorio; sin embargo, hay evidencia de compromiso de los sistemas nervioso, cardiovascular, gastrointestinal, renal y hematológico3.
De acuerdo con lo publicado por Huang, et al.4, las principales características clínicas de esta enfermedad son fiebre (77-98% de los casos), tos (67.8%), fatiga (38,1%), mialgias y artralgias (14.9%), odinofagia y cefalea (13.5%), y disnea (18.7%).
En cuanto a los estudios de imagen, las radiografías simples de tórax pueden no mostrar patrones anormales al inicio de la enfermedad, y en el caso de la tomografía, las alteraciones pueden aparecer incluso hasta después de los primeros 6 días5.
La radiografía de tórax, aunque es menos sensible que la tomografía, es la modalidad de primera línea utilizada para la evaluación de pacientes con sospecha de COVID-19. En la cohorte estudiada por Wong, et al.6, conformada por pacientes con COVID-19, la radiografía de tórax mostró una sensibilidad del 69% en comparación con el 91% para la reacción en cadena de la polimerasa (PCR).
Los principales hallazgos en la radiografía de tórax son las opacidades asimétricas, difusas y en «vidrio esmerilado», mientras que en la tomografía computada son frecuentes las consolidaciones subpleurales con márgenes mal definidos y con cierta tendencia a afectar más el lóbulo inferior derecho7. Pueden evolucionar a opacidades bilaterales difusas, consolidaciones y patrón reticular o mixto que involucra varios segmentos pulmonares5,7. También se describe el hallazgo de neumonía intersticial bilateral, con lesiones en parche, asimétricas y distribuidas principalmente en la periferia pulmonar8.
Dentro de este contexto, la PCR y la imagen de tomografía computada son la base para el diagnóstico. La necesidad de movilizar al paciente al área de radiología limita el llevar a cabo la tomografía, y es necesario tomar en cuenta las medidas de protección tanto para el personal sanitario como para el resto de los pacientes que requieran estudios tomográficos, para así evitar la infección cruzada1.
En la situación epidemiológica actual, la identificación rápida de casos, la determinación de la gravedad y la selección del tratamiento correcto son fundamentales para aumentar la capacidad de respuesta de los sistemas sanitarios, y es aquí donde se introduce la ultrasonografía pulmonar como herramienta diagnóstica.
La ultrasonografía en general, realizada a la cabecera del paciente, constituye un procedimiento seguro, no invasivo, de bajo costo, sin radiación ionizante, rápidamente disponible, reproducible y dinámico, pero es la modalidad de imagen que más depende del operador, reflejando su pericia y conocimientos9.
Es necesario tomar en cuenta que, a pesar de las ventajas descritas para esta técnica de imagen, la disponibilidad del equipo y de personal entrenado puede ser una limitante para su aplicación como herramienta diagnóstica.
Los principios básicos para su uso son el arte técnico en su realización, el establecimiento de sus indicaciones, el reconocimiento de estructuras anatómicas normales, la distinción entre estructuras normales y áreas con patología, la descripción de los hallazgos, el establecimiento de posibilidades diagnósticas y las recomendaciones para la realización de otros estudios o intervenciones9.
Introducción de la ultrasonografía
La introducción de la ultrasonografía en las unidades de emergencias y cuidados críticos ha sido paulatina. El primer aparato de ultrasonido se desarrolló en 1950, pero no fue hasta 1980 cuando se pudieron adquirir imágenes en tiempo real, uno de los factores más importantes en el uso tan amplio de la ultrasonografía10.
Uno de los primero protocolos fue el FAST (Focused Assessment with Sonography in Trauma), término acuñado en 1996 por Rozycki y sus colaboradores, que fue diseñado para determinar la presencia de líquido en la cavidad abdominal, el espacio pericárdico y los espacios pleurales en pacientes víctimas de trauma11. En las últimas tres décadas, este protocolo ha sido estudiado ampliamente en el trauma tanto cerrado como penetrante12. En las manos de la mayoría de los operadores permite detectar un mínimo de 200 ml de líquido. Se considera el avance más importante en la evaluación inicial del paciente con trauma cerrado desde la introducción del lavado peritoneal diagnóstico11.
La ultrasonografía en México
En México, a partir de 2007 surge un curso formal de ecografía como diplomado superior universitario y posteriormente cursos por competencias avalados por la World Interactive Network Focused On Critical Ultrasound (WINFOCUS), con la finalidad de implementar estrategias de difusión, capacitación y certificaciones dirigidas y basadas en objetivos.
A partir de este momento se inicia formalmente en México la capacitación en ultrasonografía crítica por el Doctor Rincón Salas, extendiéndose a todo el país13,14.
Ultrasonido de tórax
El ultrasonido de tórax no es un estudio nuevo; existen reportes que datan de 198615. Inicialmente los pulmones fueron considerados no abordables por ultrasonografía debido a la limitación de esta técnica de imagen para atravesar el aire y el tejido óseo. Un pulmón aireado no puede visualizarse por ecografía y se comporta como un espejo ecográfico. Las ondas de ultrasonido se reflejan al entrar en contacto con el aire y se generan artefactos de reflexión en profundidad, las llamadas líneas A16. La presencia de líneas A, junto con la existencia del deslizamiento pleural, virtualmente descartan un neumotórax con el 100% de especificidad y el 88% de sensibilidad14.
La ecografía actúa como un densitómetro pulmonar, permitiendo distinguir entre tres patrones fundamentales en función de la proporción entre aire y fluido: patrón A de aireación, patrón B de intersticial y patrón C de consolidación16 (Fig. 1).
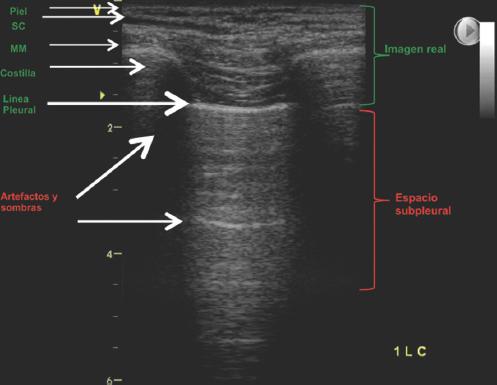
Figura 1 Ventana acústica en ultrasonido pulmonar normal. Nótese el campo pulmonar que se genera entre las dos sombras acústicas generadas por las costillas y la línea pleural hiperecogénica correspondiente a la pleura parietal, que con los movimientos respiratorios dará el deslizamiento (slidding) y los artefactos que se generan inferior a ella. MM: masa muscular; SC: tejido subcutáneo.
Ante un patrón A, la búsqueda de la causa de hipoxia tiene una sensibilidad del 89% y una especificidad del 97% para diagnosticar enfermedad pulmonar obstructiva crónica o asma14.
El patrón B representa un pulmón húmedo, principalmente a nivel intersticial. En el diagnóstico de edema pulmonar, la presencia de un patrón B (predominio de líneas B en número mayor de 3) tiene una sensibilidad del 97% y una especificidad del 95%. El hallazgo de tres o más líneas B es considerado patológico y se denomina síndrome intersticial. Si se identifican líneas B aisladas se define como patrón B1, y si son confluentes como patrón B214.
El patrón A/B indica la presencia de un patrón A en ciertas zonas del pulmón y de un patrón B en otras. Puede diagnosticar neumonía con un 99% de especificidad y un 11% de sensibilidad14 (Fig. 2).
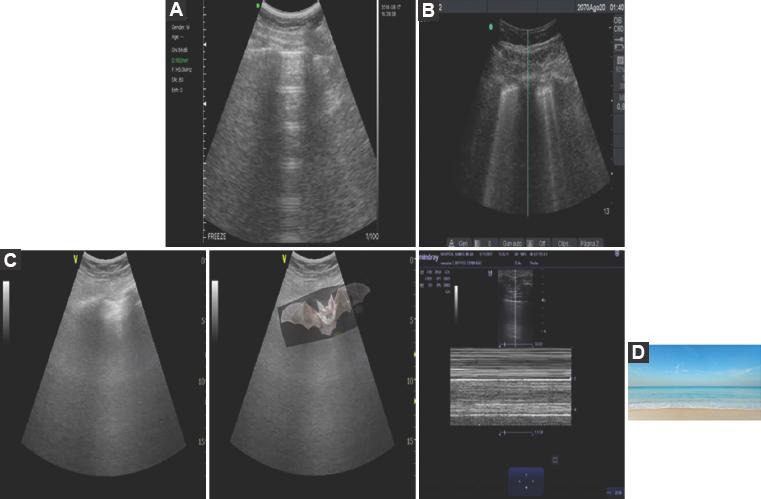
Figura 2 Artefactos generados por la línea pleural. A: líneas horizontales hiperecogénicas y equidistantes entre sí. B: líneas verticales hiperecogénicas que llegan hasta el término de la ventana ultrasonográfica y se mueven con el movimiento pleural. En un número inferior a 3, no traducen patología. C: imagen que se forma entre las costillas y la línea pleural que parece un murciélago. D: en el modo M, el campo pulmonar ultrasonográfico simula una imagen de arena, mar y cielo, también llamada «signo de la playa» por su similitud.
El patrón C corresponde a las consolidaciones, que pueden ser subpleurales o parenquimatosas, y pueden estar o no asociadas a derrame pleural.
Desde 1995 se sabe que el ultrasonido de pleura es la mejor herramienta en el diagnóstico de neumotórax, con una sensibilidad del 95% y un valor predictivo negativo del 100%17. En el caso del derrame pleural, la sensibilidad es del 94% y la especificidad del 97%18, y para la tromboembolia pulmonar, en conjunto con el ultrasonido de miembros inferiores para la trombosis venosa profunda, la sensibilidad es del 81% y la especificidad del 99%.
La ultrasonografía pulmonar es una herramienta útil para el abordaje de diferentes enfermedades respiratorias agudas, destacando el síndrome de distrés respiratorio agudo (SDRA). Al ser realizada por un médico capacitado, puede optimizar el triaje y la atención de pacientes con COVID-19, tanto en el departamento de emergencias como en la unidad de terapia intensiva (UTI)19; por este motivo, se ha implementado como estudio de diagnóstico y seguimiento en los pacientes con COVID-198.
En el estudio publicado por Zanobetti, et al.20, que evaluó la concordancia entre la ultrasonografía de tórax y la radiografía de tórax en pacientes con disnea, utilizando la tomografía computarizada de tórax como método de referencia en caso de discrepancia entre las dos modalidades, se menciona que el tiempo medio entre la solicitud de una radiografía y su interpretación final fue de 1 hora y 35 minutos. La ultrasonografía, al ser interpretada de forma inmediata a medida que se lleva a cabo la exploración, tiene ventajas sobre la radiografía20. En particular, la ultrasonografía mostró una mayor sensibilidad que la radiografía en pacientes con derrame pleural (p < 0.0001). Cuando las ultrasonografías y las radiografías arrojaron resultados discordantes, la tomografía computada confirmó los hallazgos ecográficos en el 63% de los pacientes (p < 0.0001)20.
Lichtenstein y Meziére21 estudiaron el potencial de la ultrasonografía pulmonar en el diagnóstico de la falla respiratoria aguda. Llevaron a cabo un estudio observacional en el que se realizaron ultrasonografías consecutivas a pacientes ingresados en la UTI con falla respiratoria aguda y compararon los hallazgos al momento de la presentación inicial con el diagnóstico final del equipo de la UTI. Los resultados mostraron que las consolidaciones alveolares anteriores, las líneas B anteriores difusas con desaparición del deslizamiento pleural, los patrones intersticiales anteriores asimétricos y las consolidaciones posteriores o efusión sin líneas B anteriores difusas eran indicativos de neumonía, con una sensibilidad del 89% y una especificidad del 94%.
Los hallazgos ultrasonográficos en la COVID-19 se modifican a medida que la enfermedad
progresa. Esta característica permite al personal de emergencias realizar la clasificación y el diagnóstico de los pacientes sospechosos de manera inicial, y posteriormente permite la monitorización de la progresión de la enfermedad durante la hospitalización22.
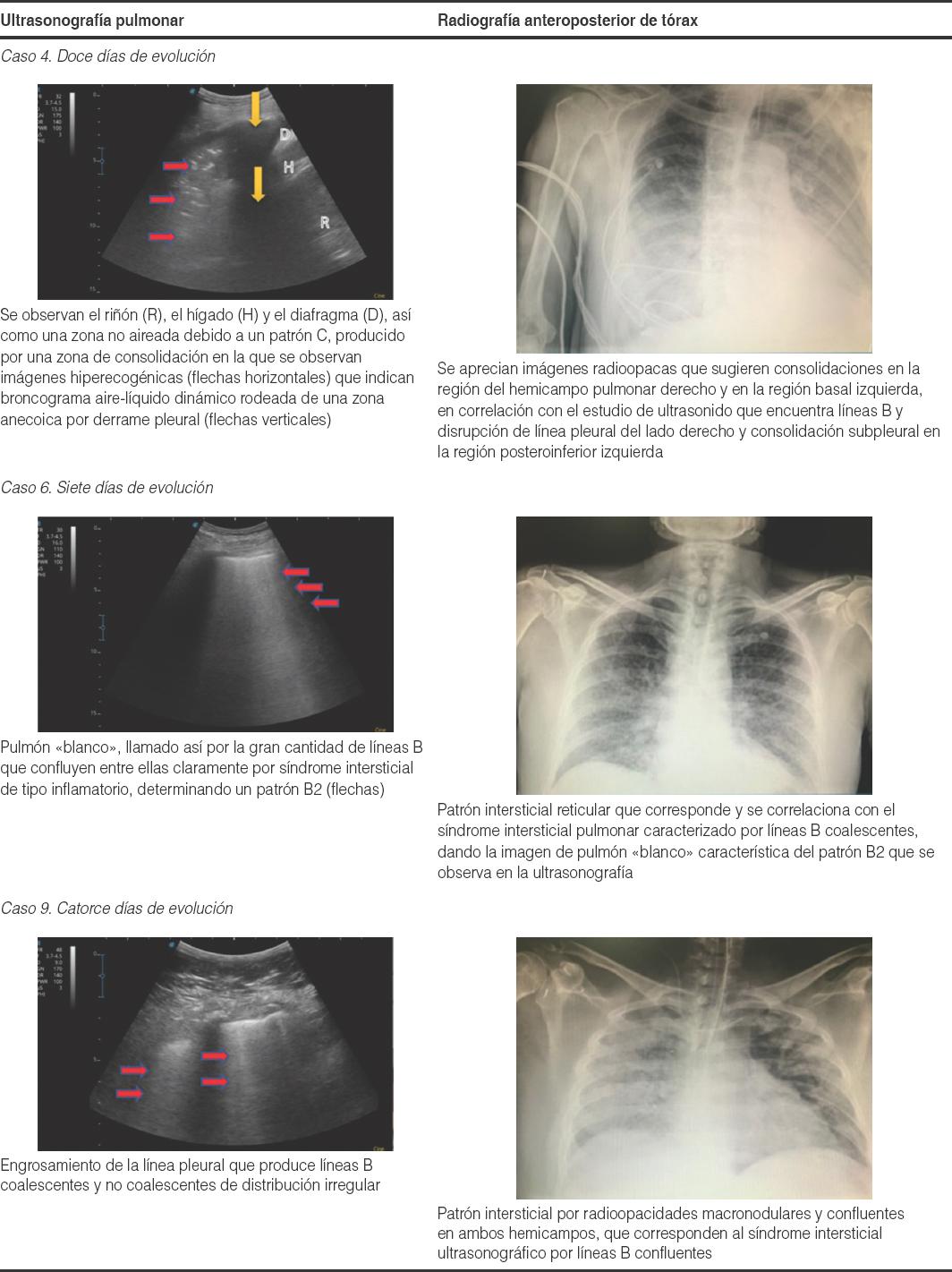
Durante la primera semana se visualizarán líneas B multilobares unilaterales o bilaterales dispersas. A medida que la enfermedad progresa (7 a 14 días) puede desarrollarse un síndrome alveolo-intersticial, con líneas B bilaterales difusas, formación de consolidaciones subpleurales y broncograma aéreo. Luego de los 14 días, durante la convalecencia, puede haber una regresión de los hallazgos anteriores22.
Por lo expuesto anteriormente, la ultrasonografía es útil en las distintas fases y formas de presentación de la enfermedad, y a la vez permite el seguimiento de los enfermos.
El objetivo del presente trabajo es dar a conocer los hallazgos ultrasonográficos en pacientes con COVID-19 y correlacionarlos con los hallazgos descritos en la literatura sobre autopsias en este tipo de enfermos.
Método
Se trata de un estudio descriptivo, prospectivo, observacional, unicéntrico, de serie de casos23.
Selección de los pacientes
Se incluyeron 10 pacientes con diagnóstico confirmado de COVID-19 por PCR, en un hospital de segundo nivel de atención, del sector público y de seguridad social de la Ciudad de México, en el mes de abril de 2020. Estos pacientes fueron admitidos por cumplir con la definición operacional de caso sospechoso de COVID-19, establecida por la Comisión Nacional de Vigilancia Epidemiológica (CONAVE)24 y actualizada al mes de marzo de 2020. Se asignó un número del 1 al 10 a cada caso y se recabaron las radiografías simples de tórax de cada uno. Se tomaron del expediente clínico los antecedentes personales, patológicos y demás datos clínicos relevantes. Todos los pacientes reclutados firmaron un consentimiento informado para la realización del ultrasonido pulmonar y la revisión de sus historias clínicas. Del total de los pacientes evaluados, cuatro cursaron con enfermedad grave y seis con enfermedad moderada. Los pacientes evaluados se encontraban entre los primeros 5 a 14 días de aparición de síntomas al momento de la exploración.
Equipo de ultrasonido
Se utilizó un equipo SonoScape E2 con transductores convexo y lineal, con frecuencias de 3.7 a 4.5 MHz y 10 a 13.5 MHz, respectivamente. Se utilizaron medidas de protección para evitar la contaminación del equipo, cubriendo el monitor y el teclado con plástico transparente, los cables con campos estériles desechables y la sonda con un parche transparente autoadherible, todo esto previa sanitización del equipo con toallas humedecidas con solución clorada al 20%.
Metodología de exploración y técnica de adquisición de imagen
Se dividió el tórax en 12 regiones o cuadrantes de exploración. Las líneas de referencia son la línea paraesternal, la línea axilar anterior, la línea axilar posterior y la línea paravertebral de ambos lados. Estas delimitan seis áreas en cada hemicampo pulmonar: una anterior superior, una anterior inferior, una lateral superior, una lateral inferior, una posterior superior y una posterior inferior, tanto derechas como izquierdas (Fig. 3).
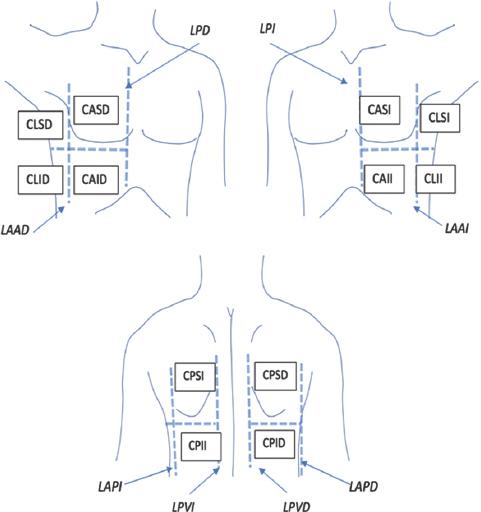
Figura 3 Regiones o cuadrantes de exploración ultrasonográfica del tórax. Las líneas de referencia delimitan seis cuadrantes en cada hemicampo pulmonar. CAID: cuadrante anterior inferior derecho; CAII: cuadrante anterior inferior izquierdo; CASD: cuadrante anterior superior derecho; CASI: cuadrante anterior superior izquierdo; CLID: cuadrante inferior lateral derecho; CLII: cuadrante inferior lateral izquierdo. CLSD: cuadrante lateral superior derecho; CLSI: cuadrante lateral superior izquierdo; CPID: cuadrante posterior inferior derecho; CPII: cuadrante posterior inferior izquierdo; CPSD: cuadrante posterior superior derecho; CPSI: cuadrante posterior superior izquierdo; LAAD: línea axilar anterior derecha; LAAI: línea axilar anterior izquierda; LAPD: línea axilar posterior derecha; LAPI: línea axilar posterior izquierda; LPD: línea paraesternal derecha; LPI: línea paraesternal izquierda; LPVD: línea paravertebral derecha; LPVI: línea paravertebral izquierda.
Luego de identificadas las referencias descritas, se colocó el transductor convexo en estas áreas buscando la imagen de lesión representativa y haciendo un mínimo de ajuste de ganancias y de la posición del transductor. En algunos casos se utilizó el transductor lineal para visualizar mejor los detalles de la línea pleural. Cada campo de observación está limitado por dos sombras acústicas producidas por las costillas.
Se identificaron, considerando la ecoanatomía normal, todas aquellas lesiones de la línea pleural, incluyendo alteraciones en su anatomía, la continuidad y los desniveles, el grosor, la presencia de lesiones asociadas en la región subpleural, así como cualquier hallazgo que sugiriese patología de la línea pleural. Además, se identificaron líneas B, tanto patrón B1 como B2, y patrón C.
Resultados
De los 10 pacientes incluidos, el 80% eran hombres (n = 8) y el 20% eran mujeres (n = 2), con un rango de edad de 29 a 77 años (mediana: 58 años). Se identificaron los siguientes antecedentes personales patológicos: hipertensión arterial en el 50% de los casos (n = 5), diabetes mellitus en el 30% (n = 3), cardiopatía isquémica en el 10% (n = 1) y enfermedad renal crónica en el 10% (n = 1). Además, el 40% presentaban sobrepeso (n = 4), el 40% obesidad de grado I (n = 4) y el 20% obesidad de grado II (n = 2). Tuvieron fiebre el 90% de los pacientes (n = 9), tos el 70% (n = 7), cefalea el 70% (n = 7) y disnea de diversos grados durante la evolución de la enfermedad hasta su ingreso hospitalario el 90% (n = 9). También se reportaron artralgias en el 20% (n = 2), mialgias en el 30% (n = 3), odinofagia en el 40% (n = 4) y dolor torácico en el 10% (n = 1). El 40% de los enfermos se encontraba bajo apoyo mecánico ventilatorio (n = 4) (Figs. 4-5).
Análisis individual de los casos
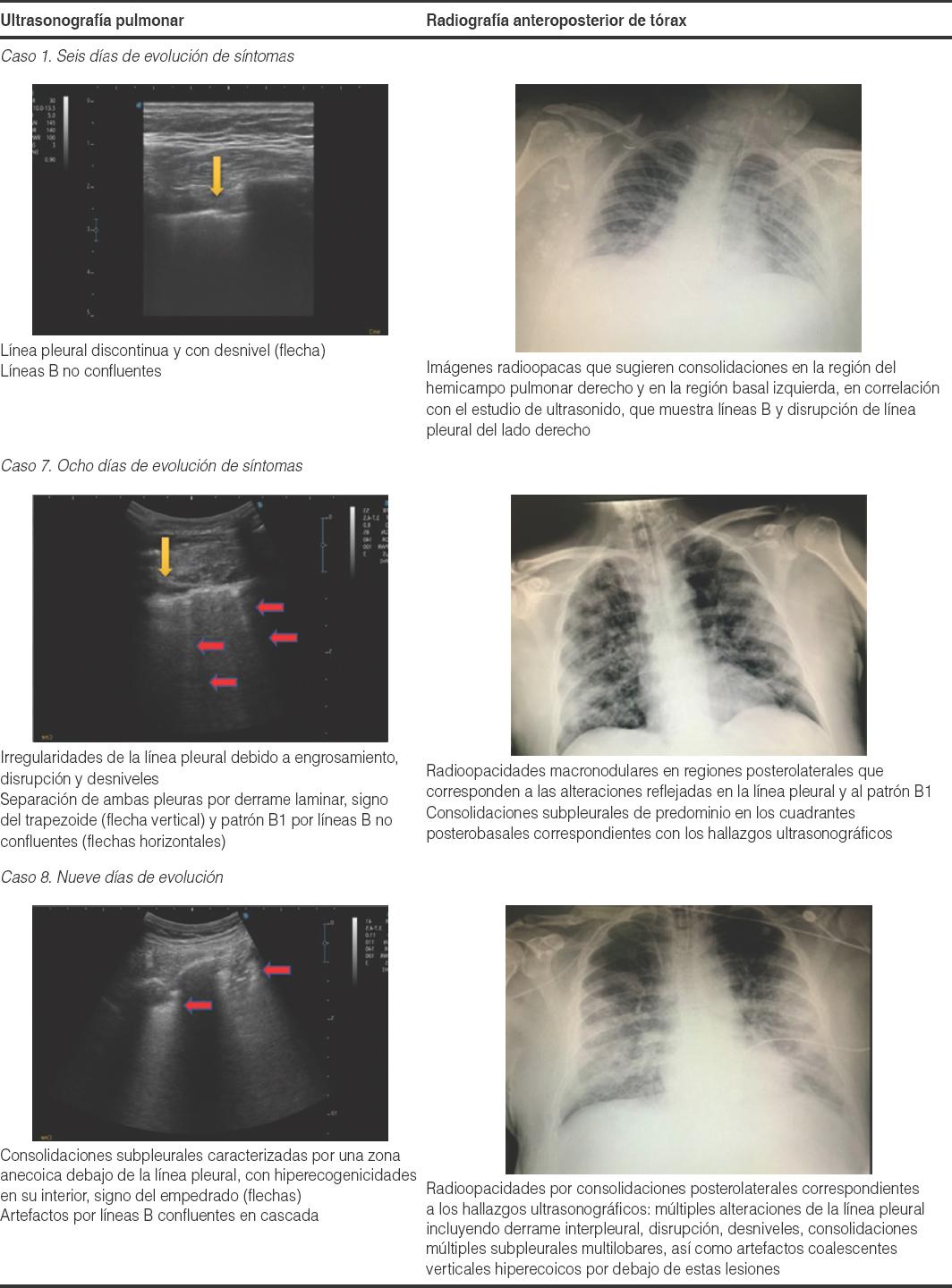
Se evaluaron las imágenes ultrasonográficas obtenidas, tomando en cuenta las lesiones más relevantes y características de los 12 cuadrantes de exploración. Se logró identificar todas las principales lesiones ya descritas en la literatura para COVID-19 en las distintas áreas de exploración. En todos los pacientes se observó alguna de las manifestaciones ultrasonográficas consideradas patológicas asociadas a la pleura, ya fuera interrupción o desnivel de la línea pleural, engrosamiento pleural o consolidaciones subpleurales (Tabla 1).
Tabla 1 Hallazgos ultrasonográficos más relevantes en los casos evaluados
| N.° | Hallazgos ultrasonográficos | |||||||
|---|---|---|---|---|---|---|---|---|
| Días de evolución de síntomas | Pleurales | Parenquimatosos | ||||||
| Disrupción de la línea pleural | Engrosamiento de la línea pleural | Consolidación subpleural | Derrame pleural | Patrón B1 | Patrón B2 | Patrón C | ||
| 1 | 6 | x | x | X | x | x | ||
| 2 | 9 | x | x | X | x | |||
| 3 | 8 | x | x | X | ||||
| 4 | 12 | x | x | X | x | x | x | x |
| 5 | 7 | x | x | X | x | x | ||
| 6 | 7 | x | x | x | x | |||
| 7 | 8 | x | x | X | x | x | ||
| 8 | 9 | x | x | X | x | x | ||
| 9 | 14 | x | x | X | x | x | X | |
| 10 | 5 | X | x | X | x | x | ||
| Total | 100% | 100% | 90% | 80% | 60% | 40% | 20% | |
En el 90% de los casos se identificaron consolidaciones subpleurales (n = 9), y de estas, el 33% (n = 3) se observaron organizadas, lo que se denomina «empedrado», caracterizado por zonas hiperecogénicas múltiples, de distribución más o menos regular, sobre una zona anecoica propia de la consolidación.
El 60% de los enfermos (n = 6) mostró patrón B1, el 40% (n = 4) patrón B2 y el 20% (n = 2) patrón C. Respecto al patrón C, en uno de los casos se observó de forma basal bilateral, con imagen de broncograma dinámico por aire-líquido, y en el otro caso por imagen de «hepatización», al tisularizarse la condensación, dando una imagen similar a la que tiene ecográficamente el hígado.
Uno de los hallazgos más relevantes en este grupo de enfermos fue la identificación de derrames laminares, disecando en mayor o menor medida ambas pleuras, coincidiendo con el signo llamado «del trapezoide», en el 80% de los casos (n = 8).
Discusión
Una buena anamnesis y una exploración física meticulosa son fundamentales en la evaluación de cualquier paciente, permitiendo guiar las pruebas diagnósticas y con ello llegar a un diagnóstico específico. La radiografía de tórax es el estudio de imagen más comúnmente realizado y suele ser la primera prueba diagnóstica complementaria con que cuenta el médico que se enfrenta a una patología respiratoria; constituye el 40% de las pruebas que se realizan en cualquier servicio de radiodiagnóstico25. A diferencia del espectro diagnóstico limitado de la radiografía, la tomografía simple de tórax es una herramienta diagnóstica y de seguimiento superior en los pacientes con COVID-19, pues permite observar cambios en etapas tempranas de la enfermedad, inclusive en individuos asintomáticos26.
La correspondencia de los hallazgos radiográficos, tomográficos y ultrasonográficos está relacionada con la evolución del padecimiento y el momento en que se realizan cada uno de estos estudios. Feng Pan, et al.27 describen cuatro fases desde la aparición de síntomas sobre la base de los cuartiles de la tomografía de tórax y el grado de afectación pulmonar desde el día 0 al día 26 después del inicio de la enfermedad (fase 1: 0-4 días; fase 2: 5-8 días; fase 3: 9-13 días; fase 4: ≥ 14 días). Todos los pacientes presentaron síntomas entre los días 5 y 14 al momento de su evaluación, correspondiente a las tres últimas fases.
Acorde con lo publicado por Ng, et al.28, los hallazgos radiológicos más frecuentes en estos pacientes con COVID-19 fueron las opacidades en «vidrio deslustrado» como hallazgo principal, seguidas de consolidación, con claro predominio periférico. La imagen de «vidrio deslustrado, despulido o esmerilado» se describe tanto en las imágenes radiográficas como en las de tomografía, y se caracteriza por la opacificación del parénquima pulmonar debido a un aumento de la atenuación, pero con diferenciación de los vasos pulmonares y de las paredes bronquiales, a diferencia de la consolidación, en la que ya no es posible distinguirlos26.
Se puede observar también la imagen en «empedrado», secundaria al engrosamiento de los septos interlobulillares e intralobulillares, superpuestos con las imágenes en «vidrio deslustrado», simulando un suelo formado de adoquín, característico y más fácilmente identificado en el estudio de tomografía que en el radiológico26.
El ultrasonido pulmonar es también una opción disponible para el diagnóstico, el tratamiento y el seguimiento de la COVID-19. Su reproducibilidad, la disponibilidad de realizarlo a la cabecera del enfermo y su capacidad de identificar hallazgos tempranos pleuropulmonares lo colocan en ventaja respecto a otros estudios de imagen.
En este estudio, utilizando como herramienta la ultrasonografía pulmonar, se observó que todos los pacientes mostraron hallazgos ultrasonográficos patológicos, primordialmente pleurales. Además, fue posible observar que ambos hemitórax pueden verse afectados29, pero se identificaron más hallazgos patológicos en el cuadrante lateral inferior derecho (60% de los casos), que corresponde al lóbulo inferior homolateral, en concordancia con lo descrito en la literatura1.
A la fecha se han reportado los hallazgos anatomopatológicos en enfermos que han fallecido por COVID-19. Macroscópicamente se describe un aumento del peso pulmonar, datos de pleuritis, pericarditis, consolidación pulmonar y edema pulmonar, hallazgos muy similares a los identificados en los pacientes con infección por SARS-CoV o MERS-CoV (coronavirus del síndrome respiratorio de Oriente Medio)30.
En un estudio se tomaron muestras post mortem en casos en los que radiológicamente se encontraron lesiones en «vidrio esmerilado». Macroscópicamente se observó un parénquima pulmonar edematoso y firme, hallazgo que apoya el diagnóstico clínico de SDRA. Además, se describieron datos de daño alveolar difuso e inflamación. Todos los pulmones fueron clasificados como pesados31.
De acuerdo con lo publicado por Xu, et al.32, desde un punto de vista histológico pulmonar se identificaron daño alveolar difuso bilateral con exudado celular fibromixoide e infiltrados intersticiales inflamatorios por mononucleares, en particular linfocitos. En este caso se evidenció descamación de neumocitos y membrana hialina, lo que indica SDRA.
Los hallazgos en las autopsias corresponden a los identificados por ultrasonografía y tomografía, por lo que el clínico debe tener presente que los hallazgos ultrasonográficos son una representación de lo que ocurre en el enfermo en cuanto a la histología del tejido pulmonar.
Conclusiones
Los estudios de imagen son un pilar fundamental en el diagnóstico y el seguimiento de los pacientes con COVID-19. El uso del ultrasonido pulmonar es una herramienta sumamente útil en este escenario.
Las características propias del equipo de ultrasonografía permiten la realización del estudio a la cabecera del paciente, inclusive en el servicio de emergencias, permitiendo un triaje temprano del paciente potencialmente grave y evitando así mayores complicaciones. La identificación temprana en estos pacientes ha demostrado redundar en mejores resultados clínicos y una optimización de los recursos.
Los resultados de este estudio descriptivo se corresponden con lo descrito en todo el mundo y puede concluirse que la mayoría de los pacientes tendrán algún hallazgo pleuropulmonar patrológico al momento de su evaluación inicial, siendo la ultrasonografía una clara ventaja en la detección temprana. Los hallazgos de los estudios de imagen, ya sean radiográficos, ultrasonográficos o tomográficos, corresponden con lo reportado en la literatura sobre las autopsias de pacientes con COVID-19.
La nueva evidencia de estudios publicados, declaraciones de organizaciones internacionales y discusiones de expertos han reconocido en todo el mundo la utilidad del ultrasonido pulmonar en el diagnóstico, la evolución y el tratamiento de la enfermedad pulmonar por coronavirus33.











 nova página do texto(beta)
nova página do texto(beta)