Introducción
Los tumores periampulares se caracterizan por ser un grupo heterogéneo de neoplasias de diferente estirpe histológica y son todos aquellos tumores confinados a esta región anatómica, es decir, tumores de cabeza de páncreas (el más frecuente), ampolla de Váter, vía biliar principal distal y duodeno1. Por su ubicación anatómica comprometen el área de confluencia biliopancreática y producen un cuadro similar y ominoso; además, involucran numerosas estructuras viscerales y vasculares para su resección.
La pancreatoduodenectomía es el procedimiento quirúrgico de elección para el tratamiento de los tumores malignos periampulares, las neoplasias pancreáticas quísticas localizadas en la cabeza del páncreas y, en algunas ocasiones, pacientes con trauma abdominal. Este procedimiento se conoce también como procedimiento de Whipple, descrito por primera vez en 1934 por Allan Whipple2, y se ha realizado en numerosos hospitales de todo el mundo. Sin embargo, este tipo de cirugía realizada por mínima invasión (laparoscopía) se lleva a cabo cada vez con mayor frecuencia. En México, en muy pocos centros se ha realizado por esta vía con buenos resultados.
En los Estados Unidos se pronosticó que para el año 2015 serían diagnosticadas más de 48,000 personas con cáncer de páncreas3, y que poco más del 80% morirían a causa de esta enfermedad. En México, en el último estudio realizado, se reporta un incremento en el número de casos y una mortalidad mayor del 90%4; el cáncer de páncreas tiene una alta morbimortalidad y ocupa el cuarto lugar en el mundo y el octavo en nuestro país como causa de muerte por enfermedad relacionada con cáncer1.
Como ya se mencionó, la cirugía es la única opción potencialmente curativa para este tipo de enfermedades, y en el caso del cáncer de cabeza de páncreas solo el 15-20% de los pacientes son candidatos a resección quirúrgica; aun así, la sobrevida a 5 años posterior a la pancreatoduodenectomía con resección R0 y R1 es del 25-30% y del 10%, respectivamente2.
El adenocarcinoma de la ampolla de Váter representa el 10-36% del total de las neoplasias malignas periampulares resecables, con un 76-78% de posibilidad de resecabilidad, a diferencia del 22% de los pacientes con tumores cefálicos de páncreas. La sobrevida a 5 años en los pacientes posoperados de pancreatoduodenectomía por ampuloma es del 32-58%1,4.
Método
En el Hospital Regional de Alta Especialidad ISSSTE Puebla, de octubre de 2009 a noviembre de 2017 se tienen registradas 17 pancreatoduodenectomías abiertas por diversas enfermedades, principalmente malignas y en su mayoría adenocarcinoma de cabeza de páncreas (70%). A partir del año de 2014, en el hospital se empezó a realizar el procedimiento por vía totalmente laparoscópica. Todos los pacientes elegidos para este procedimiento fueron evaluados por los servicios de cirugía general y laparoscopía, cirugía hepatopancreatobiliar y cirugía oncológica tomando en cuenta los diferentes criterios para proponer la resección quirúrgica. Los pacientes que no cumplían las condiciones para ofrecer tratamiento curativo fueron manejados con tratamiento paliativo o biopsia y terapia neoadyuvante. Para este estudio se incluyeron únicamente los pacientes que fueron sometidos a resección quirúrgica de inicio.
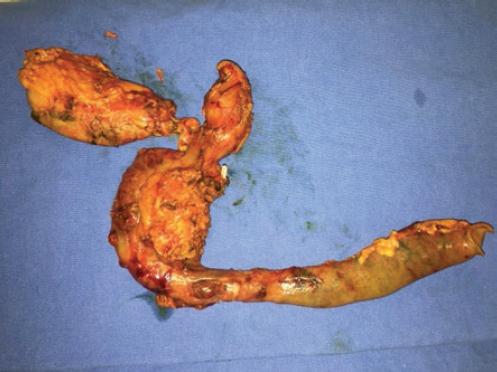
De julio de 2014 a julio de 2018, ocho pacientes fueron operados de pancreatoduodenectomía totalmente laparoscópica por los mismos cirujano y equipo quirúrgico. El rango de edad de los pacientes fue de 36-79 años. Las patologías por las que fueron intervenidos fueron adenocarcinoma de ámpula de Vater (tres pacientes) y adenocarcinoma de cabeza de páncreas (cinco pacientes) (Tabla 1). El hospital cuenta con todos los recursos humanos y tecnológicos, tales como endoscopía, ultrasonido, tomografía, resonancia magnética y ultrasonido endoscópico; y se involucran los servicios de cirugía endoscópica, cirugía hepatopancreatobiliar, unidad de cuidados intensivos, anatomía patológica y oncología quirúrgica y médica, para la adecuada evaluación, la selección, el manejo posoperatorio y el seguimiento de pacientes candidatos a este tipo de procedimiento, con el fin de ofrecer mejores resultados, siempre apegados a las guías nacionales e internacionales (Figs. 1 a 3).
Tabla 1 Procedimientos quirúrgicos realizados por laparoscopía
| Cirugía realizada | |
|---|---|
| Coledocoduodenostomía | 12 |
| Hepaticoyeyunostomía en Y de Roux | 10 |
| Pancreatectomía distal con preservación esplénica | 1 |
| Pancreatoduodenectomía | 8 |
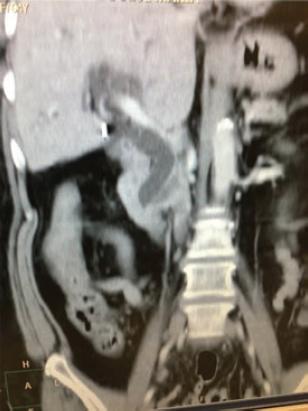
Figura 1 Tomografía con doble contraste en la que se observa dilatación de la vía biliar intrahepática y extrahepática secundaria a un tumor maligno de ampolla de Váter.
Técnica quirúrgica
Los pacientes se colocaron en posición de Trendelemburg, con ambos brazos pegados al cuerpo, el cirujano entre las piernas y los asistentes a los lados. Se realizó neumoperitoneo a 12 mmHg con técnica de Hasson y bajo visión directa se colocaron cuatro puertos de trabajo (Fig. 4). Se inicia con revisión de la cavidad en busca de ascitis o implantes tumorales, maniobra de Kocher extendida hasta la exposición de la vena cava y el borde lateral derecho de la aorta, apertura de epiplón gastrocólico y control vascular de gastroepiploicos con bisturí armónico, y exposición de la glándula pancreática. Se localizan los vasos mesentéricos superiores, se realiza ventana retropancreática a nivel del cuello del páncreas entre la glándula y la vena porta, y suspensión del páncreas con drenaje tipo Penrose. A continuación, sección del estómago en la porción del antro con engrapadora Echelon Flex® y cartuchos azules, apertura del ligamento hepatoduodenal exponiendo el pedículo hepático y localizando la arteria gastroduodenal, control vascular con Hemo-lock® y sección de la arteria, y corte de la vía biliar principal. Se prosigue con sección del páncreas con energía bipolar a nivel del cuello, sección de duodeno-yeyuno a 10 cm de ángulo de Treitz y liberación completa del duodeno, despegamiento de la porción cefálica del páncreas de la lámina retroportal con Enseal® y/o bisturí armónico hasta la liberación completa (Figs. 5 y 6). Se realiza reconstrucción antecólica, puntos seromusculares del yeyuno al parénquima pancreático con Prolene 2-0 línea posterior, apertura del yeyuno con energía monopolar, anastomosis ducto-mucosa Wirsung-yeyuno con Monocryl 4-0 con stent transanastomótico (en todos los casos), puntos en la línea anterior de la anastomosis seromuscular de yeyuno a páncreas con Prolene 2-0, anastomosis biliodigestiva con Monocryl 3-0 y anastomosis gastroyeyunal en la cara posterior del estómago con engrapadora Echelon Flex® de 65 mm cartucho azul. Se dejan dos drenajes aspirativos en la cavidad abdominal. A todos los pacientes se les inició dieta enteral a los 4 días de la cirugía, y la consulta de revisión fue a los 10 días de posoperatorio.
Resultados
De los ocho pacientes que fueron sometidos a pancreatoduodenectomía laparoscópica, cinco eran mujeres y tres eran hombres. En seis de los casos se dio aporte nutricional enteral preoperatorio. En siete pacientes la resección y la reconstrucción fueron totalmente por vía laparoscópica, sin mortalidad transopeatatoria ni complicaciones en el posoperatorio inmediato relacionados con el procedimiento quirúrgico (fístulas, colecciones, sangrado postquirúrgico, etc.). En un paciente se realizó conversión a cirugía tradicional por presentar sangrado transoperatorio que no se logró controlar por mínima invasión; no obstante, tuvo un posoperatorio favorable. Tres pacientes requirieron estancia en la unidad de cuidados intensivos y el resto continuaron el posoperatorio en piso de cirugía. Los resultados de tiempo quirúrgico, sangrado, morbilidad y estancia hospitalaria fueron favorables y muy similares a los de otros reportes nacionales e internacionales (Tablas 2 y 3).
Tabla 2 Distribución por edad, sexo, tipo histopatológico y días de estancia en la unidad de cuidados intensivos en los pacientes sometidos a pancreatoduodenectomía laparoscópica
| Sexo | Edad | Estudio histopatológico | Estancia hospitalaria | Estancia en UCI |
|---|---|---|---|---|
| Mujer | 68 | Adenocarcinoma de ampolla de Vater | 19 días | 13 días |
| Hombre | 62 | Adenocarcinoma de cabeza páncreas | 9 días | 0 |
| Mujer | 57 | Adenocarcinoma de cabeza de páncreas | 10 días | 1 día |
| Hombre | 36 | Adenocarcinoma de cabeza de páncreas | 9 días | 2 días |
| Mujer | 64 | Adenocarcinoma de ampolla de Váter | 10 días | 0 días |
| Mujer | 79 | Adenocarcinoma de cabeza de páncreas | 10 días | 0 días |
| Hombre | 43 | Adenocarcinoma de cabeza de páncreas | 10 días | 0 días |
| Mujer | 66 | Adenocarcinoma de ampolla de Váter | 10 días | 0 días |
UCI: unidad de cuidados intensivos.
Tabla 3 Patologías resueltas de manera quirúrgica en el Hospital Regional de Alta Especialidad ISSSTE Puebla
| Patología | Pacientes |
|---|---|
| Coledocolitiasis | 11 |
| Quiste de colédoco | 2 |
| Síndrome de Mirizzi | 1 |
| Lesión de vía biliar | 3 |
| Ampuloma | 3 |
| Tumor sólido pseudopapilar de páncreas (cabeza y cola) | 2 |
| Adenocarcinoma de cabeza de páncreas | 5 |
| Síndrome de Lemmel | 1 |
Discusión
La cirugía pancreática siempre se ha considerado de difícil manejo. En 1886, Nicolas Senn escribió: «La condición más favorable para una resección pancreática es cuando la enfermedad se localiza en la cola del páncreas». Fue en 1912 cuando Walter Kausch, con las aportaciones de Theodor Kocher, entre otros, llevó a cabo la primera pancreatoduodenectomía exitosa, y posteriormente, en 1935, a Allen Whipple se le atribuye la máxima aportación al tratamiento quirúrgico de los tumores periampulares, en especial el cáncer de páncreas4-7.
Las enfermedades de las vías biliares y del páncreas son muy diversas e involucran tanto enfermedades benignas como malignas, inflamatorias y obstructivas, que en la mayoría de los casos, por la complejidad para su manejo y tratamiento, ya sea curativo o paliativo, requieren la intervención de diferentes especialistas para una resolución adecuada8. La cirugía pancreática de mínima invasión se inició en la década de 1990, principalmente en enfermedades de tipo benigno, como complicaciones de pacientes con pancreatitis agudas y crónicas9; en los casos de enfermedad maligna, únicamente para toma de biopsias, cirugía paliativa y laparoscopía estadificadora10-12.
En la actualidad se han reportado resecciones mayores por laparoscopía con resultados muy alentadores, e inclusive la pancreatectomía distal con o sin preservación esplénica se está posicionando como el procedimiento de elección para enfermedades benignas o malignas del páncreas distal13-16. En el caso específico del procedimiento de Whipple, en 1994 Gagner y Pomp describieron por primera vez la pancreatoduodenectomía laparoscópica en un paciente con pancreatitis crónica3. En México, actualmente hay reportes de dos centros donde se ha realizado este procedimiento: el Hospital General de México, que en 2015 publicó el primer caso de pancreatoduodenectomía laparoscópica, y el Hospital Manuel Gea González, con la serie más grande que se ha reportado, de seis casos.
Posterior a la primera pancreatoduodenectomía laparoscópica se han realizado diversos estudios comparando la pancreatoduodenectomía tradicional con la cirugía por laparoscopía, con resultados muy similares17,18. Después de 10 años, numerosos estudios afirman que, en términos de seguridad, costos, viabilidad y resultados oncológicos, la pancreatoduodenectomía laparoscópica tiene más ventajas que la pancreatoduodenectomía abierta19. Por otro lado, además del inicio más temprano de la vía oral, el menor sangrado, el menor dolor, la recuperación más rápida y la estancia hospitalaria más corta, destacan los beneficios que aporta la cirugía de mínima invasión. Todo ello siempre haciendo énfasis en la importancia de una adecuada y rigurosa selección del paciente, lo que permite ofrecer mejores resultados18,20.
En todos los reportes publicados, la limitante, como mencionan la mayoría de las series, es el alto grado de complejidad técnica, ya que involucra resecciones parciales o totales de dos o más órganos, disección vascular y anastomosis digestivas complejas, lo que requiere cierto número de casos (en algunos reportes, la curva de aprendizaje se establece en al menos 30 procedimientos para dominar la técnica)16,18.
Los resultados que se han obtenido han sido comparados con la cirugía tradicional y se ha reportado similares mortalidad transoperatoria y morbilidad posquirúrgica (5% y 30-40%, respectivamente)16,18.
Conclusión
El Hospital Regional de Alta Especialidad del ISSSTE en Puebla es un hospital regional que concentra población de todos los municipios del Estado. Además, es centro de referencia de otros estados de la República, y por lo tanto la cantidad de pacientes que se atienden anualmente es muy alta. Desde julio de 2014 hasta julio de 2018 se realizaron en el hospital diversos procedimientos, como derivaciones biliodigestivas por enfermedad benigna y maligna de vías biliares y páncreas (Tablas 2 y 3), resecciones pancreáticas parciales y ocho pancreatoduodenectomías totalmente laparoscópicas (siete en el Hospital Regional de Alta Especialidad ISSSTE Puebla y una en un hospital privado en la misma ciudad). En todos los casos se han obtenido buenos resultados en las variantes que se evaluaron, sin mortalidad transoperatoria ni reintervención en ningún paciente.
Es muy importante mencionar que hasta la fecha son solo dos los centros en México donde se han reportado series de casos de pancreatoduodenectomía y reconstrucción totalmente laparoscópica: el Hospital General Manuel Gea González y el Hospital Regional de Alta Especialidad del ISSSTE Puebla, afortunadamente con excelentes resultados. Ello demuestra que es factible realizar este tipo de procedimiento, siempre que se cuente con la infraestructura y el personal capacitado para realizar cirugías de alta complejidad teniendo como parámetro los resultados aquí publicados.
Estamos totalmente convencidos de que se requiere aumentar el número de casos para que la muestra sea significativa, pero los resultados obtenidos hasta el momento son alentadores.











 nueva página del texto (beta)
nueva página del texto (beta)