Introducción
La esclerodermia localizada, también conocida como morfea,1,2,3 comprende un grupo de enfermedades cuyo común denominador es la afección a nivel de tejido conectivo, lo cual ocasiona alteración en la colágena y un aumento de la cantidad del tejido fibrótico,2,4 lo que condiciona una variedad de presentaciones clínicas que van desde placas escleróticas localizadas circunscritas que afectan piel y dermis hasta afecciones más profundas que atacan incluso al tejido muscular y óseo, dejando secuelas estéticas y/o deformidades incapacitantes.2,3,4,5
A diferencia de la esclerodermia sistémica generalizada, la esclerosis localizada no muestra afección sistematizada, ni presencia de fenómeno de Raynaud, además tiene predilección por atacar una región determinada de las extremidades, tronco o cara y aunque puede llegar a condicionar deformidades articulares u óseas, no se observa una afección a pulmones u otros órganos internos que sí se observa en la esclerosis sistémica generalizada.4,5,6,7,8,9
La histopatología de la esclerodermia localizada ha sido descrita de manera específica; sin embargo, aún no se conoce la etiología. La esclerodermia localizada es la forma de presentación de esclerosis más frecuente en niños, corresponde de 40 a 70% del total de los casos, teniendo una incidencia de 2.7 por cada 100,000 habitantes, con predilección por la raza caucásica y el sexo femenino, con una relación de 2.4 a 4.1 por cada varón.9,10,11,12
Existen múltiples clasificaciones, como la de Padua, que dividen en varios subtipos la esclerosis localizada, tal como morfea circunscrita, esclerodermia lineal, esclerodermia generalizada, morfea panesclerótica y morfea mixta. Sin embargo, resulta difícil establecer el límite entre cada una de las formas de presentación clínica de la esclerodermia, tanto así que en ocasiones dichas entidades clínicas llegan a sobreponerse, siendo difícil incluirla en uno u otro subtipo.9,10,11,12,13,14
El objetivo de este reporte de caso es dar a conocer un paciente con esclerodermia lineal localizada, que debido a sus deformidades requirió de manejo ortopédico y quirúrgico. Los datos expuestos en el siguiente estudio fueron obtenidos del expediente clínico físico y electrónico del paciente, entrevista directa con paciente y familiares, así como del seguimiento y valoración de estudios radiográficos, desde Enero de 2012 hasta Noviembre de 2017.
Caso clínico
Paciente masculino el cual fue diagnosticado con esclerodermia lineal localizada desde la edad de tres años, siendo manejado con tratamiento mediante ciclosporina y prednisolona; fue referido a esta unidad en Enero de 2012 para su valoración a la edad de cinco años, debido a que presentaba como secuela de la enfermedad afección del dorso de mano y muñeca izquierda, con hipotrofia muscular delimitada en área de esclerosis con piel de coloración marrón, acompañada de contractura en flexión de cuarto y quinto dedos de mano izquierda, además de limitación a la aducción de cadera izquierda, contractura en flexión de la rodilla izquierda a 30o, así como pie en actitud de equino con limitación para flexión plantar y la dorsiflexión del miembro izquierdo, apreciándose todas dentro de una zona de esclerosis que afecta cara anterior de pelvis, que se vuelve posteromedial en fémur y tibia, terminando en zona antero-medial a nivel de pie y respetando el cuarto y quinto dedos del pie ipsilateral, de color marrón, con depresión, hipotrofia muscular y apariencia acartonada de la piel y tejidos profundos.
Se decidió el manejo con aparato seriado de yesos a nivel de miembro superior y miembro inferior, así como el uso de terapia física, ambos por un período de siete meses, mostrando como mejoría parcial un aumento en la extensión de la rodilla de 30o, quedando con una flexión residual de 60o. Los aparatos de yeso fueron suspendidos al no lograrse una mejor extensión, continuando sólo con terapia física y ayuda de ortesis en extensión para corrección de los dedos por un período de seis meses más.
En Julio de 2013, se sometió a tratamiento quirúrgico consistente en alargamiento de isquiotibiales y de bíceps femoral izquierdo mediante técnica de zetaplastía, alargamiento de tendón Aquileo mediante técnica de Hauser para posteriormente colocar un aparato de yeso muslo podálico con extensión de rodilla y tobillo a 90o por período de ocho semanas, al final de este período fue retirado. Se logró una extensión de rodilla a 10o y un pie plantígrado a 90o, a pesar de que se encontró con estructuración del pie a nivel de articulación de Chopar. Se mantuvieron los puntos de sutura por un período de dos meses posterior al retiro de aparato de yeso, con el fin de evitar la dehiscencia de heridas que con frecuencia se presenta en este tipo de pacientes. Posterior al retiro del aparato de yeso, inició ejercicios de rehabilitación para cadera, rodilla, tobillo y pie izquierdo, así como uso de férula suropodálica a 90o con el fin de mejorar arcos de movilidad de dichas zonas, evitar nueva contractura muscular y reiniciar con el apoyo y la marcha del paciente.
En Noviembre de 2013, a la edad de siete años, se observó que ya no persistían las contracturas en la rodilla ni el tobillo y el pie se observó a 90o y plantígrado, el paciente ya podía deambular, aunque dependía de un bastón y mostraba una marcha claudicante (Figura 1). Se realizó una radiometría que reveló acortamiento de 5 cm del pie izquierdo en comparación con el derecho, por lo que se retiró la férula de polipropileno y se colocó plantilla con aumento de 1.5 cm e incremento externo a tacón de 2.5 y disminución a punta del zapato para pie izquierdo, con el fin de compensar el acortamiento. Los miembros superiores se continúan manejando con ortesis correctoras a mano en cuarto y quinto dedos de lado izquierdo; codo y muñeca se mantienen con terapia física, presentando estos dos últimos buena movilidad y tendencia de reducción a extensión de los dos dedos de la mano. Se sigue su valoración cada seis meses sin mostrar cambios aparentes, un año después el paciente evidenció un pico de crecimiento, a la edad de ocho años, se observó una disminución del acortamiento del miembro inferior izquierdo de 5 a 4 cm, por lo que la plantilla y el alza se ajustaron a 1.5 cada uno, manteniendo una adecuada marcha. La flexoextensión de la rodilla es completa, el pie es plantígrado a 90o con movimiento de dorsiflexión y flexión plantar casi completos, no hay cambios en las características de la piel, ni aumento de la región de afección de la esclerodermia con la misma proporción de afección corporal, pero ajustada al tamaño del paciente, no hay afección de la cara o región contralateral de los miembros, el paciente es capaz de realizar actividades por su propia cuenta, la marcha es autónoma gracias al aumento y al calzado, tampoco se ha observado afección de órganos internos o fenómeno de Raynaud. Sin embargo, el paciente no utiliza siempre las férulas correctoras de los dedos, por lo que presenta un aumento en cuanto a su contractura en flexión, siendo casi de 90o en cuarto dedo en la interfalángica proximal, el cual es rígido y no permite su manipulación, la piel luce atrófica al igual que los tejidos profundos, por lo que se observa que debido al adelgazamiento de los tejidos y la mala calidad y falta de elasticidad, no son candidatos a tratamiento quirúrgico, ya que no se ofrece beneficio alguno y sí posibles complicaciones. El quinto dedo, por otra parte, logra flexoextensión completa, al igual que el codo y la muñeca así como el resto de los dedos (Figura 2).
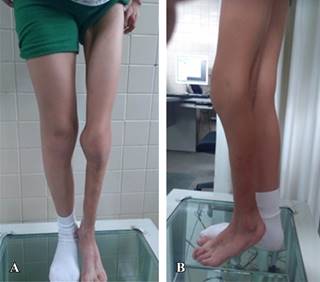
Figura 1: Foto clínica de las extremidades inferiores, nótese la hipotrofia muscular A) y la alineación de la extremidad B).
Discusión
La esclerosis lineal localizada pertenece al grupo de afecciones conocidas como esclerosis localizada o también denominadas morfeas. Aunque la incidencia de la esclerodermia localizada sea pequeña, es la forma de presentación de esclerosis más frecuente en pacientes en edad pediátrica.2,3,4,5,6,7,8,9,10,11,12
La historia natural de la enfermedad se ha estudiado bien y aunque la esclerosis localizada se presenta en una gran variedad de espectros clínicos, comparten una misma histopatología, en la cual el sistema inmunológico y los vasos sanguíneos tienen una gran injerencia. Se conocen tres fases en la patogénesis de la esclerodermia localizada: fase de daño vascular; fase de alteración de la inmunorregulación y fase de alteración en el metabolismo del colágeno.4,5,6,7,8,9,10
A pesar de esto, aún no se ha determinado su etiología, se han propuesto múltiples factores desencadenantes tales como el traumatismo localizado, la exposición a substancias (sílice, solventes, cloruro de vinilo), microorganismos (virus Epstein-Barr o bacterias como Borrelia burgdorferi), vacunas como triple viral o BCG e incluso a procedimientos quirúrgicos.1,3,13
La esclerodermia localizada puede tener un período de actividad de progresión entre tres y cinco años en los que el espectro clínico puede prevalecer para el término de los mismos, autolimitarse o mostrar incluso remisión de la sintomatología.1,5,7,11,12 Sin embargo, en pacientes como el caso reportado dejan secuelas que van desde deformidades estéticas hasta incapacidades ocasionadas por la afección de los tejidos superficiales y profundos, afectando las articulaciones así como los músculos circundantes, incluso llegan a alterar la estructura y crecimiento del sistema óseo.1,2,5,7,11,12,13,14,15
El diagnóstico sigue siendo mediante la clínica y la confirmación mediante biopsia de tejidos, ya que no hay pruebas de laboratorio específicas que sean positivas exclusivamente para la esclerodermia localizada. Los anticuerpos antinucleares (ANA) son positivos entre 25 y 50% de los pacientes con morfea, de igual manera la PCR se presenta sólo en 30% de los pacientes e incrementa su valor en la fase aguda.1,3,4,9,10,11,12,13
No hay un estudio de gabinete que sea diagnóstico por sí mismo, el estudio que más efectividad ha demostrado es el de ultrasonido de alta frecuencia de 10-20 MHZ.3,12 Los estudios de gabinete como la radiografía y resonancia magnética sirven para valorar la extensión y profundidad de las lesiones.2,12,13,14
El tratamiento de la esclerosis lineal localizada aún no ha sido bien determinado; sin embargo, son cada vez más los estudios que sugieren como terapia de elección el uso de corticosteroides junto con metotrexato, combinación que ha referido buenos resultados,2,3,9,10,11,13,14 al igual que terapias como el uso de fototerapia con UVA.1,2,3,9,10,11,12,13,14,15 Se recomienda iniciar el tratamiento con prontitud, antes de que se condicionen secuelas estéticas y funcionales importantes.
El uso de tratamientos y correcciones quirúrgicas están indicadas cuando las deformidades y contracturas musculares condicionan incapacidad en el paciente; los tratamientos pueden ser diversos, desde liberación de partes blandas y alargamientos tendinosos, como en el caso actual, hasta llegar a tratamientos radicales como la amputación del miembro. Los mejores resultados se obtendrán una vez que la enfermedad haya dejado de progresar.1,2,11,12,13,14,15
El uso de yesos correctores seriados, ortesis y terapia física son adyuvantes en el tratamiento, puesto que pueden mejorar los arcos de movilidad y disminuir el grado de contracturas y rigidez en las extremidades, aunque no existen estudios clínicos que demuestren su efectividad.1,2,10,14 A pesar de ello, se recomienda su uso, ya que si bien, como lo vimos en el caso presentado, no ocasionan la remisión de las secuelas, sí contribuyen a que se mantengan las correcciones que se han obtenido con el método quirúrgico, evitando así las recidivas.











 nueva página del texto (beta)
nueva página del texto (beta)



