Antecedentes
Las lesiones del mediopié son relativamente frecuentes. Su incidencia anual es de 3.6 por 100,000 habitantes al año; el hueso que más frecuentemente se fractura es el cuboides (50%), seguido por el navicular (44%).1 Sin embargo, la fractura y luxación aislada de los huesos cuneiformes son un evento no muy frecuente y sólo pocos casos han sido reportados en la literatura.2,3,4,5,6,7,8,9,10 Su incidencia representa tan sólo 6% del total de las lesiones del mediopié.1 Esto se debe principalmente a que la parte ósea media del pie está protegida de ligamentos y tendones que le proporcionan rigidez y estabilidad a su estructura.4
Anatómicamente los tres huesos cuneiformes, junto con el hueso navicular y cuboides, forman parte del mediopié. La primera cuña o cuneiforme medial se encuentra en la parte media del pie y se conecta proximalmente con el hueso navicular y distalmente con el primer metatarsiano. La segunda cuña o cuneiforme medio se encuentra rodeada de cuatro huesos: el navicular, la primera cuña, el metatarsiano y la tercera cuña del pie. La tercera cuña o cuneiforme lateral se conecta proximalmente con el hueso navicular y distalmente con el tercer metatarsiano.11 La mayoría de las fracturas o luxaciones de los huesos cuneiformes se dan de manera directa o indirecta. Las lesiones de manera directa se presentan cuando existe una fuerza de alto impacto sobre el dorso del pie y, de manera indirecta, durante caídas, accidentes automovilísticos, hiperplantarflexión e hipersupinación.12,13
Actualmente, pocos autores han presentado estudios de fracturas o luxaciones aisladas de la segunda cuña del pie.3,7,14 Olson et al. presentaron el reporte de dos casos clínicos con fractura del primer hueso cuneiforme.2 De manera reciente, Papanikolaou, et al.4 publicaron el reporte de dos casos con luxación dorsal y plantar de la tercera cuña del pie. En 2011, Miersch, et al.15 reportaron un caso clínico de un paciente con fractura y luxación de las tres cuñas del pie, producido durante un accidente automovilístico (un caso no muy frecuente).
Las fracturas y luxaciones de los huesos cuneiformes en algunos casos están asociadas con las lesiones de la estructura tarsometatarsal o articulación de Lisfranc.5,14,15,16 Esta articulación conecta la parte media y anterior del pie. La articulación de Lisfranc es una estructura compleja compuesta proximalmente por los tres huesos cuneiformes, el cuboides y en la parte distal por los cinco metatarsos.11,13,17 Las lesiones de Lisfranc constituyen sólo 0.2% de todas las fracturas. Los hombres presentan de dos a cuatro veces más probabilidades de sufrir una lesión de Lisfranc que las mujeres, debido posiblemente a su mayor probabilidad de participar en actividades recreativas que implican lesiones de alta velocidad.13
Las fracturas y luxaciones de Lisfranc son más comunes en los atletas y su incidencia ha aumentado debido al incremento del número de atletas de alto rendimiento.11,13,18
Los tratamientos quirúrgicos para las lesiones de los huesos cuneiformes no son muy claros, debido a la baja incidencia de éstos.12 En la mayoría de los casos, las fracturas y luxaciones de los huesos cuneiformes no son diagnosticadas correctamente, lo que genera un retraso en la recuperación de los pacientes. Además, el tratamiento inadecuado de la lesión puede alterar la biomecánica del pie y producir discapacidad en el paciente.
El presente trabajo aborda un caso clínico poco frecuente de un paciente con luxación de la primera y segunda cuña y fractura in situ de la tercera cuña del pie. Además, se hace una revisión de la literatura de otros trabajos que reportan fracturas o luxaciones aisladas de los huesos cuneiformes del pie como eventos no habituales.
Caso clínico
Se trata de una mujer de 49 años de edad, con antecedentes personales patológicos negativos. La paciente acudió a la sala de urgencias del Hospital General de León, después de presentar traumatismo directo (por atropellamiento), de dos horas de evolución, el cual era un mecanismo desconocido por la paciente y por los participantes del servicio ambulatorio de urgencias que la trasladaban. En la exploración, la paciente se encontró tranquila, consciente, orientada en las dos esferas, con Glasgow de 15, facie álgica, pie bien hidratado, sin compromiso cardiopulmonar ni abdominal y con miembros torácicos íntegros.
El miembro pélvico izquierdo presentaba una herida en el dorso del pie de 10 cm aproximadamente, 3A de acuerdo con la clasificación Gustilo-Anderson, 4 de MESS, AO 3MT4 NV2, con bordes mal definidos, con franca exposición ósea y lesión tendinosa extensa evidente. No presentó sangrado activo, aunque sí limitación para la movilidad dorsiflexora y flexora plantar. Asimismo, manifestó disestesias dorsales sobre el trayecto del nervio pedio y nervios peroneos (Figura 1).
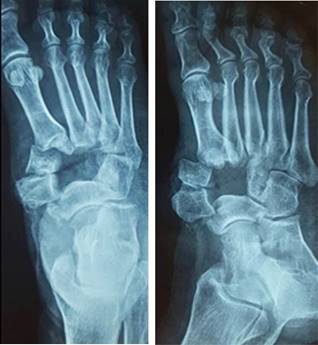
Se le realizaron estudios preparatorios de biometría hemática completa y tiempos de coagulación, así como radiografía de tórax, electrocardiograma y valoración por Medicina Interna. Se solicitaron radiografías dorsoplantar y oblicua del pie izquierdo, las cuales evidenciaron una pérdida de la congruencia articular con luxación aislada de la primera y segunda cuña del pie izquierdo, así como solución de continuidad de la tercera cuña in situ (Figura 2).
Se decidió, por tanto, la intervención quirúrgica por el Servicio de Urgencias de Adultos del hospital. Ésta se efectuó mediante aseo quirúrgico, desbridamiento, reducción de la luxación de la primera y segunda cuña y fijación percutánea con clavillos Kirschner 2.0 mm del pie izquierdo. Dentro de los hallazgos transoperatorios, se observó que el tendón del extensor superficial y del extensor profundo propio del primer dedo se encontraban avulsionados; se realizó tenodesis del mismo con el extensor común de los dedos. A continuación se volvió a irrigar con dos litros de solución fisiológica y se redujeron la primera y segunda cuña manualmente bajo control fluoroscópico; posteriormente, se colocaron dos clavillos Kirschner de 2.0 mm, de forma paralela al rayo del hallux. Posteriormente se ubicaron otros dos clavillos de forma perpendicular, tomando la primera cuña y fijándola hacia la base del quinto metatarsiano (Figura 3). Finalmente, se volvió a irrigar con cuatro litros de solución fisiológica, al tiempo que se corroboró la reducción de la luxación bajo fluoroscopio de manera satisfactoria, cerrando por planos con Vycril 1-0 el tejido celular subcutáneo y con Nylon 3-0 (Figura 4). No se utilizaron tornillos para fijar la fractura de la tercera cuña debido a que ésta permaneció in situ y la separación fue mínima.
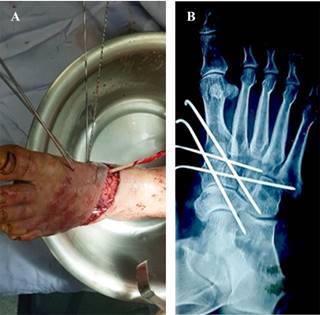
Figura 3: Procedimiento quirúrgico para la reducción de los dos huesos cuneiformes I-II. A) Colocación de 4 clavillos Kirschner 2.0. B) Imagen de rayos-X con los cuatro clavillos Kirschner.
Durante las primeras horas del postoperatorio la paciente cursó con buen estado general, manteniéndose estable, consciente y tranquila, con el miembro pélvico izquierdo con herida afrontada en medio pie, sin exudados, sin huellas de sangrado activo por la herida y con presencia de clavillos Kirschner en adecuada posición. Tampoco presentó exudados ni datos de edema en el orificio de salida y sin zonas de necrosis de la piel. La movilidad distal presente de todos los ortejos fue con dificultad para la dorsiflexión del primer dedo, sensibilidad con hipoestesias dorsales y resto de sensibilidad del pie 2 de 2.
Se indicó el mismo manejo de parte de Urgencias para la fractura o luxación del mediopié izquierdo con el inmediato aseo quirúrgico de la extremidad, valoración de los tejidos blandos, hemostasia vascular y reducción de la luxación de la primera y segunda cuña fijada con clavillos Kirschner 2.0 bajo fluoroscopio. Se observó una adecuada reducción y estabilización correcta de los tejidos blandos, logrando conservar la extremidad debido al riesgo de moderado a alto que presentaba para amputación (MESS 4).
La evolución durante su estancia hospitalaria fue satisfactoria, reduciéndose el edema generado por la propia lesión y por el evento quirúrgico, además de ausencia de exudados a través de la herida, que podrían sugerir una probable infección. El manejo médico se inició desde el momento del ingreso a base de antibióticos, analgésicos y antiinflamatorios. Se difirió el apoyo durante seis a ocho semanas con uso de muleta y cambio diario de la gasa. A su egreso, la paciente tenía adecuada evolución y se dieron citas subsecuentes para consulta de Traumatología y Ortopedia del hospital.
Discusión
La fractura y luxación aislada de los huesos cuneiformes son un tipo de lesión no muy común. En la actualidad, pocos trabajos se han reportado en la literatura.2,3,4,5,6,7,8,9,10 En 1997, Nashi y Banerjee presentaron el reporte de un caso de luxación aislada de la segunda cuña del pie, que para el conocimiento de los autores, era el primer caso clínico reportado en la literatura.7 Adicionalmente, Fujita, et al.3 presentaron el reporte de un paciente de 57 años con luxación plantar de la segunda cuña, la cual se originó al caerle accidentalmente un bloque de hormigón sobre el pie derecho. Olson, et al. presentaron dos informes de casos de fracturas aisladas del primer cuneiforme, que inicialmente diagnosticaron erróneamente como otras entidades patológicas.2
Papanikolaou, et al. presentaron dos casos de luxación de la tercera cuña del pie: uno dorsal y otro plantar. Ambos casos fueron producidos de manera indirecta en accidentes de motocicleta.4 Nikolaos, et al. publicaron el reporte de un paciente con luxación dorsal aislada de la tercera cuña, el cual fue ocasionado por una caída de 2.5 metros de altura.6 Mierchsch, et al. mostraron un caso clínico con fractura de los tres huesos cuneiformes más luxación de los tres primeros metatarsos (I-III) y ruptura del ligamento de Lisfranc, esto como consecuencia de un accidente automovilístico.15
En primera instancia, la mayoría de los diagnósticos clínicos de las lesiones de los tres huesos cuneiformes fue erróneo, por lo cual fue necesario un segundo análisis con la ayuda de tomografías computarizadas o imágenes de resonancia magnética.2,3,4,6,9,10 Recientemente y gracias al desarrollo tecnológico, se ha incrementado el número de reportes de casos con un mejor diagnóstico clínico de fractura o luxación de los huesos cuneiformes.8,9,10
Las fracturas y luxaciones de los huesos cuneiformes son lesiones poco frecuentes del mediopié. La gravedad de la lesión a menudo no es clara, por lo que un diagnóstico adecuado no es posible. Mehlhorn, et al. desarrollaron un sistema para clasificar de forma sencilla las fracturas o luxaciones de los huesos cuneiformes. No obstante, el presente caso clínico no se clasifica en ninguna de las categorías presentadas por Mehlhorn, et al.12
El mecanismo exacto de la lesión en el caso clínico presentado no se conoce del todo. Es probablemente similar al mecanismo de las lesiones de Lisfranc, es decir, la rotación combinada con la compresión axial del pie en una lesión de alta energía.11,19,20 El daño a la articulación de Lisfranc puede ser el resultado de un mecanismo directo o indirecto. Un mecanismo indirecto es más común, usualmente es por carga axial o torsión en un pie con flexión plantar. Actualmente, los dos mecanismos más comunes de lesión en la articulación Lisfranc son los accidentes automovilísticos y las caídas desde una altura. Con una lesión por torsión, una abducción enérgica del antepié conduce a una fractura o luxación en la base del segundo metatarsiano; también puede que se presente una lesión de aplastamiento asociada con el cuboides. Este tipo de lesiones por torsión eran comunes en tiempos ecuestres, cuando el pie quedaba atrapado en un estribo mientras el jinete se caía del caballo.13,19,21
La evidencia ha demostrado que la flexión plantar pura conduce a la ruptura del segundo ligamento metatarsocuneiforme y cuneonavicular y dorsal más luxación del intermedio cuneiforme. La supinación adicional o la pronación producirá lesiones en la articulación de Lisfranc o en los metatarsianos. La cantidad de daño depende de la fuerza aplicada y la posición del pie en el momento de la lesión ya que el segundo metatarso acuña el hueso cuneiforme intermedio dorsalmente en lugar de romperse, por lo que la mayoría de las lesiones del segundo cuneiforme serán luxaciones.
Diferentes trabajos han mencionado que es difícil identificar las fracturas o luxaciones de los huesos cuneiformes a través de imágenes de rayos-X y recomiendan el uso de tomografías computarizadas o imágenes de resonancia magnética para la visualización del tejido óseo y blando, respectivamente.4,8,9,10,15,22 Esto ayuda a un diagnóstico más preciso de las fracturas/luxaciones de la parte media del pie y la identificación de rupturas de ligamentos o tendones.
En nuestor caso, la luxación de la primera y segunda cuña más la fractura in situ de la tercera cuña del pie fue una lesión expuesta, por lo que fue relativamente sencillo identificarlas con el uso de imágenes de rayos-X. Las malas interpretaciones de las imágenes de radiografía producen retrasos en el correcto diagnóstico clínico de la lesión y llevan al retraso en la recuperación del paciente. Los malos diagnósticos de las imágenes de rayos-X se deben principalmente a que la estructura media del pie está compuesta de múltiples huesos, músculos, ligamentos y tendones que pueden producir una confusión visual a la hora de analizar las imágenes.
La luxación de la primera y segunda cuña más la fractura in situ de la tercera cuña del pie es un evento poco frecuente de ocurrir. El tratamiento quirúrgico se debe proporcionar de manera rápida para evitar lesiones en el tejido blando y óseo. En este caso, la reducción fue realizada adecuadamente con clavillos Kirschner 2.0; para poder aplicar el tratamiento adecuado y poder lograr una pronta recuperación, además es relevante el análisis de diferentes modalidades de imagenología.











 nueva página del texto (beta)
nueva página del texto (beta)