Introducción
Desde la introducción de la cirugía de reemplazo total de cadera en los años 1970,1 los investigadores, desarrolladores y cirujanos han tratado de incrementar la durabilidad de los implantes mediante la optimización de las superficies de contacto,2,3 los métodos de esterilización,4 el tipo de aleación5 y la fijación y diseño del implante.
Esto ha causado que actualmente se encuentren disponibles en el mercado múltiples opciones de diferentes marcas, cada una con aleación, diseño, tipo de polietileno, modularidad y conos diferentes,6 lo que dificulta la elección de un implante que cumpla con las características necesarias para que sea fácil de usar y sea lo suficientemente durable.7
En consecuencia, existen dentro de la literatura médica numerosos estudios de casos y controles, cohortes y registros poblacionales que permiten evaluar el desempeño de los implantes a través del tiempo.8 Sin embargo, esto genera dos preguntas clave a la hora de seleccionar un implante: ¿cuál es la mejor evidencia a partir de la cual un cirujano ortopedista debe escoger un implante?, ¿cuál es la tasa de supervivencia ideal que un implante debe tener para ser elegido?
Los registros nacionales son cada vez más importantes como fuentes de información sobre las características de los implantes debido a que permiten realizar el seguimiento en tiempo real y a largo plazo de los desenlaces clínicos en miles de pacientes llevados a cirugía de reemplazo articular9,10 y tienen gran validez externa.11 Por el contrario, los estudios de cohortes y los estudios clínicos nos muestran el comportamiento con un seguimiento variable, en condiciones especiales y con una validez externa limitada,12 por lo que su interpretación se debe realizar de forma cuidadosa. Adicionalmente, algunos de estos trabajos son patrocinados por la industria y realizados por cirujanos que se especializan en una prótesis específica, lo que mejora los resultados.
En cuanto a la tasa de supervivencia del implante, el escenario ideal sería uno que durara lo necesario para que no hubiera que llevar al paciente a cirugía de revisión.13 Esto se traduce en una tasa de supervivencia de 100%. Teniendo esto en mente, el National Institute for Health and Care Excellence (NICE) desarrolló una guía basada en la evidencia para la toma de decisiones sobre la selección de los implantes: estas guías recomiendan la utilización de implantes con supervivencia mayor al 95% a 10 años para implantes que tengan éste o más tiempo en el mercado.14 Debido a que ésta es una recomendación específica para el Reino Unido, surgen dos nuevas pregunta: ¿cuál es la tasa de supervivencia ideal para la selección de prótesis en Colombia? y ¿los implantes disponibles en nuestro mercado tienen esta supervivencia?
Por esta razón, un grupo de expertos cirujanos de reemplazos articulares, todos con un interés común, se plantearon estas preguntas y desarrollaron un consenso para definir los mínimos aceptables en cuanto a la supervivencia de las prótesis articulares para cirugía de reemplazo articular primario convencional de cadera con base en la mejor evidencia disponible, para garantizar a los pacientes el mejor cuidado posible.
Los objetivos del consenso fueron definir la fuente de información de evidencia científica más adecuada para la evaluación del desempeño de las prótesis, establecer un umbral de mínimos aceptables de tiempo de seguimiento y supervivencia y desarrollar una herramienta que facilite tomar decisiones en cuanto a la selección de prótesis articulares.
Se definió, además, que el alcance de las recomendaciones obtenidas fuera dirigido a profesionales de la salud especialistas en cirugía ortopédica de reemplazos articulares, instituciones de salud y entidades gubernamentales en el contexto colombiano.
Material y métodos
Para este consenso fue seleccionada la metodología de grupo nominal.15 Esta metodología se realizó en tres fases. En la primera se realizó la preparación del consenso, la revisión y difusión de la evidencia disponible hasta la fecha dentro de los participantes y la validación de la necesidad de realizar el consenso. En la segunda, se convocó una reunión donde un grupo de expertos realizaron la votación y discusión de los temas a tratar en el consenso. En la tercera, se llevó a cabo un análisis de las respuestas obtenidas durante la reunión y se elaboró el presente documento con los resultados y las recomendaciones generadas a partir del consenso.
Se llevó a cabo una revisión de la literatura que incluía estudios clínicos independientes (metaanálisis, casos y controles, cohortes y series de casos), guías de práctica clínica y registros nacionales que evaluaran la supervivencia de las prótesis de reemplazo articular primario de cadera más utilizadas. A cada prótesis fue asignada una codificación dependiendo de la categoría a la que perteneciera: cementada (C), no cementada (UC) o híbrida (HB). Se utilizaron los términos MeSH: «arthroplasty, replacement, hip», «survival analysis» y «reoperation» y sus diferentes combinaciones usando los diferentes conectores booleanos. A partir de las tasas de supervivencia y sus respectivos intervalos de confianza extraídos se construyeron gráficas de intervalos de confianza que fueron presentadas de forma resumida al grupo de expertos.
De acuerdo al objetivo central del consenso, se definieron cuatro temas principales a desarrollar:
Fuente primaria de información.
Casos de contradicción en la evidencia disponible.
Casos de información limitada en la fuente primaria.
Mínimo aceptable de tiempo de seguimiento.
Mínimo aceptable de supervivencia en el tiempo definido de seguimiento.
La recolección de los datos fue realizada durante una reunión que tuvo lugar en Bogotá, DC, el 10 de Junio de 2016 y contó con la participación de 14 expertos cirujanos de reemplazos articulares. Los temas a tratar fueron presentados a los participantes en forma de preguntas categóricas (Tabla 1) para que cada uno, mediante un sistema electrónico de votación, otorgara una calificación en una escala ordinal de uno a nueve, donde uno representaba una posición de «extremo desacuerdo» con el enunciado de la pregunta y nueve, «extremo acuerdo» con dicho enunciado (Figura 1).

Figura 1: Escala ordinal para la calificación de las preguntas y enunciados a desarrollar en el consenso.
El puntaje para cada pregunta fue obtenido mediante el cálculo de la mediana (M) y el respectivo rango intercuartílico (RIC) de los puntajes otorgados por los 14 expertos. De acuerdo a los resultados, cada enunciado se clasificó de la siguiente forma:
En caso de que una pregunta cayera en la categoría de indecisión, dicho enunciado se sometió a una segunda ronda de votación. Se realizaron un máximo de tres rondas de votación.
Adicionalmente, se obtuvo la proporción de expertos que aceptaban, rechazaban o eran indiferentes con el enunciado.
Al finalizar la votación de las preguntas se realizó una ronda de discusión para complementar los resultados del consenso. Estas rondas fueron grabadas y dos de los autores (KM, CG) llevaron a cabo un análisis cualitativo de las opiniones más representativas, que son presentadas como proporciones.
Para la construcción del documento final se determinó que los enunciados con puntajes entre siete y nueve definían que los participantes del consenso aceptaban el enunciado y lo incorporaban como una recomendación para la selección de las prótesis.
Resultados
Las gráficas de intervalos de confianza obtenidas para la supervivencia a 10 años de las prótesis cementadas, no cementadas e híbridas a partir de la revisión de la literatura se muestran en las Figuras 2, 3 y 4, respectivamente.
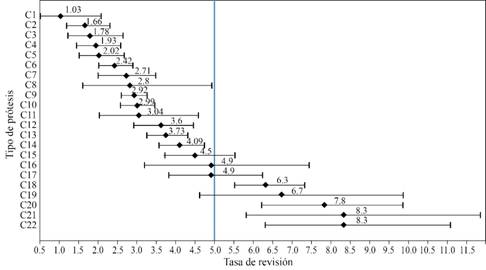
Figura 2: Gráfica de intervalos de confianza de las tasas de revisión a 10 años de las diferentes prótesis cementadas identificadas en la literatura.
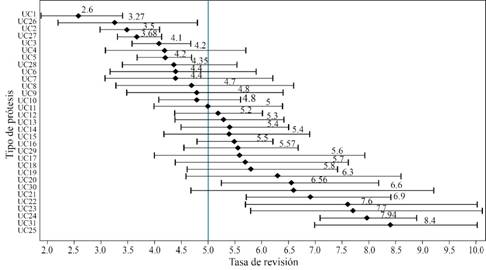
Figura 3: Gráfica de intervalos de confianza de las tasas de revisión a 10 años de las diferentes prótesis no cementadas identificadas en la literatura.
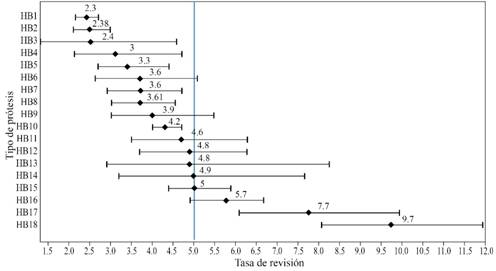
Figura 4: Gráfica de intervalos de confianza de las tasas de revisión a 10 años de las diferentes prótesis híbridas identificadas en la literatura.
En cuanto a la fuente de información para evaluar el desempeño de las prótesis de reemplazo articular primario convencional de cadera, el consenso de expertos definió que los registros nacionales de artroplastías, como el del Reino Unido,16 el australiano,17 el sueco18 y el noruego,19 entre otros, deben ser la fuente primaria de información, con un puntaje de M: 8, RIC: 7-9. De los participantes, 64.4% estuvieron de acuerdo con el enunciado, 14.2% lo rechazaron y 21.4% se mostraron indiferentes. Por su parte, los estudios independientes (metaanálisis, revisiones, cohortes, casos y controles, series de casos) como fuente de información obtuvieron un puntaje de M: 6.5, RIC: 3.75-8 y las guías de práctica clínica M: 5, RIC: 2-7 (Figura 5).

Figura 5: Diagrama de cajas de la mediana del puntaje que obtuvo cada afirmación acerca de la fuente primaria de información.
En ronda de discusión se determinó que una de las características más importantes que debe tener la fuente primaria de información es la validez externa de la evidencia (35.7% de los participantes), que deben existir fuentes alternativas de información para las preguntas acerca de la supervivencia de las prótesis que los estudios independientes no pueden contestar (7.14%) y que el hecho de que los estudios independientes iniciales muestran mejores resultados que los registros (7.14%) es un argumento para preferir estos últimos como fuente primaria de información. Sin embargo, se encontró que 35.6% de los participantes consideraron que los registros nacionales pueden no ser suficientes como fuente primaria de información.
Debido a que es común que en la literatura se encuentren casos en los cuales los resultados reportados de la tasa de supervivencia para una determinada prótesis pueden ser contradictorios entre las fuentes de información, el consenso de expertos definió que aquella información proveniente de los registros nacionales como el del Reino Unido,16 el australiano,17 el sueco18 y el noruego,19 entre otros, es la información más aplicable, con un puntaje de M: 8, RIC: 7-9. De los participantes, 85.8% estuvieron de acuerdo con el enunciado, 7.1% lo rechazaron y 7.1% se mostraron indiferentes (Figura 6).
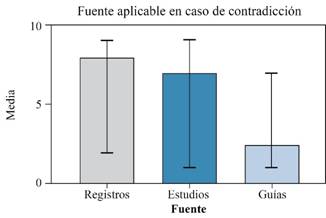
Figura 6: Diagrama de cajas de la mediana del puntaje que obtuvo cada afirmación acerca de la fuente de información en caso de contradicción en la evidencia disponible
En la discusión abierta, los participantes clasificaron en orden de importancia las fuentes de información de la siguiente forma: 1. Registros nacionales, 2. Estudios clínicos independientes, 3. Guías de práctica clínica. Esto debido a que 21.4% de los participantes asoció a los estudios independientes con evidencia de baja calidad metodológica, otro 42.8% consideró que las guías tienen un valor diferencial de acuerdo con su origen (Europa versus Estados Unidos) y son asociadas a grupos de interés y que es importante diferenciar cuando una fuente de información está evaluando eficacia versus efectividad (14.2% de los participantes).
De igual forma, es posible que la información en las diferentes fuentes respecto a la tasa de supervivencia para una determinada prótesis sea limitada. Es decir, los tiempos de seguimiento son muy cortos o no hay descripciones para algunos tipos de prótesis en algunas poblaciones. Para estos casos, el consenso definió que la información proveniente de los estudios clínicos independientes no es suficiente en caso de que la información en los registros nacionales fuera limitada (M: 3.5, RIC: 2-7.5), que la información proveniente de las guías de práctica clínica no es suficiente en caso de que la información en los registros nacionales fuera limitada (M: 2, RIC: 2-7) y que, de igual forma, la información proveniente de los estudios clínicos independientes no es suficiente en caso de que la información en las guías de práctica clínica fuera limitada (M: 3, RIC: 2-5).
De manera predominante, el consenso definió que la información proveniente de los registros nacionales es suficiente en caso de que la información de los estudios clínicos independientes fuera limitada (M: 7, RIC: 4.75-8.25). De los participantes, 57.2% estuvo de acuerdo con este último enunciado, 28.6% se mostró indiferente y 14.2% lo rechazó. Así mismo, el consenso afirmó que en caso de que la información de las guías de práctica clínica fuera limitada, la información proveniente de los registros nacionales es suficiente (M: 8, RIC: 6.75-8.25). De los participantes, 78.7% aceptó este último enunciado, 14.2% estuvo indiferente y sólo 7.1% lo rechazó (Figura 7).
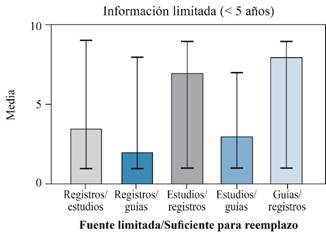
Figura 7: Diagrama de cajas de la mediana del puntaje que obtuvo cada afirmación acerca de la fuente de información en caso de información limitada.
En cuanto al mínimo aceptable de tiempo de seguimiento para que una prótesis sea seleccionada para ser utilizada en reemplazo articular primario convencional de cadera, el consenso de expertos definió de forma homogénea (92.9% de aceptación) que este mínimo son 10 años (M: 9, RIC: 8-9); 71.4% de los participantes consideró que mínimo cinco años de seguimiento es muy poco (M: 2, RIC: 1-5); 64.2% de los participantes no estuvieron de acuerdo con establecer el mínimo en 15 años (M: 4.5, RIC: 2-7.25) y 85.7% consideraron que 20 años como mínimo de seguimiento era demasiado (M: 2, RIC: 1-4.25) (Figura 8).

Figura 8: Diagrama de cajas de la mediana del puntaje que obtuvo cada afirmación acerca del mínimo aceptable de tiempo de seguimiento.
En la sesión de discusión abierta, el tiempo mínimo de seguimiento de 10 años tuvo una aceptación general dentro del grupo de expertos, puesto que el tiempo de seguimiento de entre cinco y siete años tiene riesgo de inflexión a los 10 o 15 años y porque las fallas a cinco años pueden ser por técnica y no por implante. La mayoría de los participantes (64.3%) consideró que un tiempo de seguimiento adecuado es más importante que una tasa de supervivencia aislada, ya que el valor de supervivencia se matiza por variable de tiempo de seguimiento.
En relación con el tiempo mínimo de seguimiento se encuentra el mínimo aceptable de supervivencia. Debido a que se estableció que el tiempo mínimo de seguimiento es de 10 años, el consenso de expertos definió que para que una prótesis sea seleccionada para ser utilizada en reemplazo articular primario convencional de cadera, ésta debe demostrar una supervivencia mínima de 90% a 10 años (M: 7, RIC: 1-9); sin embargo, se presentó un mayor acuerdo en relación con una supervivencia de 95% (M: 8, RIC: 5-8.5). De los participantes, 69.2% estuvo de acuerdo con la afirmación, mientras que sólo 7.7% la rechazó. A pesar de que el tiempo de supervivencia mínimo fue 10 años, hubo algunos participantes (84.6%) que consideraron que este mínimo de supervivencia de 95% también debería ser considerado a los cinco años de seguimiento (M: 9, RIC: 5-9) (Figura 9).
Discusión
Los consensos de expertos permiten que un grupo de personas con experiencia, habilidades y conocimientos científicos generen recomendaciones acerca de un tema controversial que impacta la práctica clínica y el bienestar de los pacientes y sobre el cual la evidencia científica disponible es insuficiente.
A partir de los resultados de este consenso, se generan recomendaciones para la selección de implantes para cirugía de reemplazo articular primario convencional de cadera que pueden ser implementadas en los diferentes niveles de atención en salud.15,20
La utilización sistemática de prótesis que cumplan con un mínimo de supervivencia en un tiempo determinado contribuye a la disminución de la morbilidad y los costos de la atención de estos pacientes.13,21,22 Adicionalmente, la estandarización de estos mínimos aceptables impacta la práctica clínica de una forma global al permitir que los ortopedistas hagan una elección razonable de las opciones de tratamiento ajustadas a cada tipo de paciente.
Los resultados de este consenso son comparables con lo que se ha descrito previamente en la literatura;6,14 sin embargo, es necesario desarrollar herramientas independientes y autónomas que puedan ser aplicadas en el contexto colombiano, teniendo en cuenta las características especiales de la población y el sistema de salud.15
De forma llamativa, los participantes del consenso determinaron que la fuente primaria de información deben ser los registros nacionales de artroplastías. Esto puede deberse al hecho de que la comunidad médica en general reconoce que estos registros han sido uno de los grandes desarrollos de los sistemas de salud alrededor del mundo,23 que la recolección sistemática de información es de gran utilidad y que la evidencia obtenida a partir de los registros es de buena calidad.11,24
Una de las principales limitaciones de este consenso es que dentro de los temas a tratar no se consideraron las prótesis en investigación ni los subgrupos de implantes con características especiales. Sin embargo, dentro de las discusiones abiertas, el grupo concluyó que se pueden aceptar umbrales cortos de seguimiento cuando las prótesis ofrecen soluciones y beneficios nuevos y que el umbral mínimo para considerar usar una prótesis en experimentación es que tenga una supervivencia mínima de 95% a cinco años. Otra de las limitaciones de este consenso es que hubo un porcentaje significativo de participantes que se declaraban indiferentes frente a cada afirmación; hubo un participante que no contestó ocho preguntas y esto puede suponer un sesgo para el análisis de la información. Sin embargo, las rondas de discusión abierta contribuyeron de forma significativa para complementar los resultados.20,25
La principal fortaleza de este consenso es que permitió establecer un umbral de mínimos aceptables de tiempo de seguimiento y de supervivencia de las prótesis articulares y desarrollar una herramienta que facilite tomar decisiones en cuanto a la selección de prótesis articulares, lo cual tiene un impacto significativo debido a que el número de estos procedimientos que se realiza cada año ha aumentado de forma significativa en todo el mundo.26,27,28
La principal recomendación de este consenso es que la elección razonable debe realizarse teniendo en cuenta la información publicada en los registros nacionales; la prótesis que sea seleccionada debe tener un seguimiento mínimo de 10 años y demostrar una supervivencia mínima de 90%. Sin embargo, un mayor grado de acuerdo en relación con una supervivencia de 95% a 10 años puede interpretarse como la situación que los participantes consideran ideal.











 nueva página del texto (beta)
nueva página del texto (beta)




