Introducción
La amputación de extremidades representa un severo problema de salud pública en el primer mundo y en países en vías de desarrollo, llevando a discapacidades diversas en la población de todas las edades. Se ha propuesto que sólo en los Estados Unidos hay cerca de 1.75 millones de personas con alguna clase de amputación, como resultado de traumatismos, enfermedades vasculares o cáncer.1
Dentro de éstas, las de extremidades inferiores en pacientes diagnosticados con diabetes corresponden a cerca de la mitad de las amputaciones no traumáticas, y de ellas, 85% son debidas a complicaciones del pie diabético.2,3,4 En México se reporta que la incidencia de amputaciones mayores a consecuencia de la diabetes es de 111.1 por 100,000 sujetos con diabetes.5 Dada la creciente incidencia de este padecimiento en todo el mundo, es de suponer que esta cifra y la de costos económicos derivados de su manejo crecerán con los años.6
Dentro de las principales complicaciones asociadas con la diabetes y que afectan de forma dramática tanto la calidad de vida de los pacientes como sus actividades de la vida diaria, destacan el ya mencionado pie diabético y el glaucoma.7,8 El primero es causado por la presencia de infecciones recurrentes que llevan a ulceraciones y que suelen concluir en la amputación de la extremidad afectada; el segundo es un conjunto de enfermedades que afectan al nervio óptico, comprometiendo parcial o totalmente la visión. En los sujetos diabéticos suelen ser muy frecuentes y entre 5 y 33% de aquéllos con al menos diez años desarrollando el padecimiento sufrirán pérdida de la vista.9 En los pacientes con diabetes se presentan dos principales causas de discapacidad: la motriz, debida a la amputación de extremidades inferiores por complicaciones del pie diabético, y la visual o ceguera, derivada del glaucoma.10
La rehabilitación de esta clase de pérdidas físicas es un trabajo de por vida, donde el manejo de cada paciente depende de un equipo clínico multidisciplinario que debe incluir médicos, terapeutas, traumatólogos y ortopedistas.1 En fisioterapia y en rehabilitación física se busca la restauración del movimiento y de la función en los pacientes tratados y/o en pacientes con discapacidad, esto a través de la evaluación y el razonamiento clínico para seleccionar intervenciones y tratamientos óptimos, considerando el bienestar físico, psicológico, emocional y social de los afectados.11 Sin embargo, no hay directrices para la adaptación de los programas de rehabilitación dirigidos a pacientes amputados con complicaciones diabéticas que ayuden a mejorar su calidad de vida o a reincorporarlos a sus actividades de la vida diaria, considerando la prótesis misma y las necesidades funcionales, vocacionales y recreativas del afectado. Por lo tanto, el propósito del presente caso es dar a conocer las experiencias del grupo de trabajo con un programa de rehabilitación física adaptado a un paciente diabético con amputación de ambas extremidades inferiores y con pérdida total de la visión, donde la característica más significativa es el inadecuado diseño de las prótesis, de tal forma que este programa pueda servir como guía para el manejo de estos pacientes.
Presentación del caso
Paciente femenino de 47 años de edad, originaria del estado de Puebla, México. Se encuentra actualmente casada, hija de padres diabéticos, ambos finados, dos hermanos, ambos diabéticos, e indica que uno de ellos falleció por complicaciones renales a causa de la diabetes. Indica también que presentó tres abortos espontáneos prematuros y que no tiene ningún hijo vivo, además de no consumir ningún tipo de sustancias nocivas a la salud; no usa medicamentos sin prescripción y no lleva a cabo ningún tipo de dieta prescrita.
Actualmente presenta un peso de 58 kg, talla de 105 cm (después de la amputación de ambas extremidades inferiores) e índice de masa corporal de 48.07 kg/m2, que indica obesidad grado tres (este valor se utiliza sólo como dato de referencia). Presenta valores de presión arterial de 110/70 mmHg controlada con antihipertensivos orales cuando se encuentra por arriba de los niveles mencionados y niveles de glucosa basales de 120 a 180 mg/dl; su médico familiar le indica usar insulina de uso humano con acción prolongada (Glargina).
Se le detectó diabetes mellitus tipo II en 1991, a los 21 años de edad, por lo que su médico le indicó usar insulina de acción intermedia (NPH), cuyas dosis fueron variando a lo largo del tiempo; tras 8 años de evolución del cuadro diabético, en el año 1999 se le detectó glaucoma tipo I y finalmente, en Mayo de 2007, fue sometida a trabeculoplastía selectiva con láser sin mostrar mejoría evidente, de tal forma que en el mismo año se presentó la ceguera en ojo derecho con desprendimiento de retina. Al año siguiente perdió la vista en el ojo izquierdo con el mismo cuadro clínico del ojo derecho. Al mismo tiempo, como resultado del desorden orgánico ocasionado por las interacciones metabólicas, vasculares y neurotróficas, presentó alteraciones en sistema nervioso con daños irreversibles que finalmente se tradujeron en neuropatía diabética, donde el miembro inferior derecho resultó afectado; esta neuropatía, sumada con la reducción del flujo sanguíneo, incrementó el riesgo de úlcera, que la paciente desarrolló tras presentar una herida en el miembro inferior derecho, a nivel del tercio distal de tibia, que la llevó a un proceso infeccioso que se propagó dañando músculos, tendones y hueso. Al ser atendida de forma hospitalaria se recomendó la amputación de la extremidad inferior derecha en Enero de 2012; un mes después presentó una infección en la otra extremidad; tras seguir el mismo proceso, se recomendó la amputación del miembro inferior izquierdo (Febrero de 2012); ambas amputaciones se realizaron sobre tercio medio del fémur (Figura 1A).
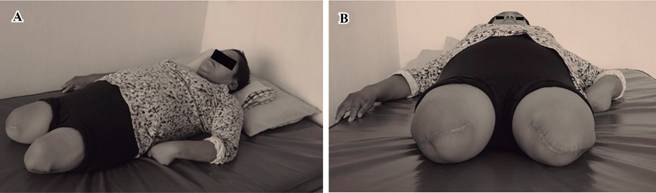
Figura 1: Paciente con amputación bilateral de extremidades inferiores a nivel transfemoral. A. Detalle de la amputación. B. Se observa cicatriz hipertrófica, además de no seguir una trayectoria transversa uniforme y forma semicónica del muñón.
Durante la evaluación física, previa al ingreso a Servicio de Rehabilitación, se encontraron parestesias en ambos muñones, que la paciente refiere como hormigueo y ardor, así como sensación de miembro fantasma asociado a neuromas de amputación; la cicatriz en ambos muñones es de forma transversa media pero hipertrófica y ambos muñones de forma cónica pero con edema; arcos de movilidad de cadera completos, fuerza muscular evaluada en 2 con escala de Daniels en grupos musculares flexores y abductores de cadera y en musculatura extensora y aductora (Figura 1B), lo que de acuerdo con la escala de categorías protésicas la convierte en paciente nivel II, susceptible para uso de prótesis.
Al ser evaluada por escalas de funcionalidad se encontró lo siguiente: en el índice de Katz, que evalúa la realización de las actividades de la vida diaria, se obtuvo una incapacidad severa (grado G = 6/6). La escala de Lawton y Brody, que evalúa la realización de actividades instrumentales, indica que es una persona dependiente (= 0/8). El índice de Barthel, que evalúa la realización de actividades de la vida diaria, indica un grado de dependencia grave (= 50/100). La clasificación de Pohjolainen, que evalúa el desplazamiento del paciente amputado, encontró que era clase VII, indicando que se desplaza únicamente en silla de ruedas. Finalmente, de acuerdo con la escala de Volpicelli, se desplaza en silla de ruedas siempre, pero es capaz de realizar transferencias e impulsar la silla (= 1/6) (Tabla 1). Se concluyó entonces que la paciente necesita ayuda para la deambulación, así como para realizar casi cualquier actividad a consecuencia de la pérdida de ambos miembros inferiores y de la visión total.
Al ser una paciente de escasos recursos económicos, recibe una subvención gubernamental para la adquisición de la prótesis con las siguientes características: una sola pieza tubular de apoyo, medio de suspensión con cinturón pélvico de velcro con encaje de polipropileno, el interior forrado de espuma de etilvinilacetato, sin presencia de válvula de succión. El encaje (socket) con apoyo isquiático pero con deficiente recubrimiento del mismo, cuerpo completo de 58 cm, sin presencia de articulación en rodilla ni en tobillo, el dispositivo terminal de terminación rústica elaborado en madera de una sola pieza rectangular con suela de etilvinilacetato (Figura 2). La prótesis se realizó sin supervisión del grupo de trabajo que estaba rehabilitando a la paciente y el técnico no ofrece oportunidad de cambiarla ni de modificarla. La paciente, por su condición económica, no tiene forma de adquirir una prótesis nueva.

Figura 2: Prótesis de extremidades inferiores. A. vista anterior, B. vista lateral, C. vista superior interna.
Debido a las deficiencias mencionadas en la prótesis, se propusieron los objetivos de rehabilitación siguientes, encaminados a la mejor adaptación de la paciente a las mismas:
Mantener el ángulo de movimiento en la medida de lo posible en límites normales.
Evitar las retracciones musculares y corregir los defectos de alineación.
Fortalecer la musculatura preservada y establecer el equilibrio muscular.
Dar forma y normalizar la sensibilidad de ambos muñones.
Lograr la habituación eficiente a la prótesis que lleve a la independencia en deambulación y actividades de la vida diaria.
Tratamiento de rehabilitación
En este caso en particular surgieron dos complicaciones: la primera, por haber ingresado la paciente al Servicio de Rehabilitación en etapa preprotésica; la segunda, por las deficiencias funcionales ya mencionadas de la prótesis. Debido a esto, se preparó a la paciente primeramente para el uso de prótesis mediante ejercicios para conservar arcos de movilidad articular, ejercicios para fortalecer muñones, tronco y miembro superior, así como desarrollo de equilibrio y propiocepción. En seguida se le indicó que en la medida de lo posible adquiriera independencia respecto a sus cuidados. Finalmente, se le enseñó al cuidador del paciente la realización del vendaje adecuado en ambos muñones para mantener la forma deseada y ayudar a la vascularización de los mismos (Figura 3).

Figura 3: Fortalecimiento de grupos musculares preservados. A y B. Paciente en decúbito lateral fortaleciendo glúteo medio con polainas de 2 kg, C. y D. Fortalecimiento muscular de espalda.
Debe recordarse que la paciente lleva ocho años con pérdida total de la visión, por lo que está habituada a esta condición y no necesitó retroalimentación alguna para el tratamiento rehabilitador. En las etapas subsecuentes se orientó de forma oral a la paciente en cuanto a las direcciones que debía seguir (izquierda, derecha, adelante, atrás, escalón, etcétera).
Etapa protésica
Una vez que la paciente obtuvo 3 en escala de Daniels al evaluar la fuerza de los grupos musculares flexores y abductores preservados y que los muñones se encontraban sin edema y de forma cónica, se enseñó a la paciente y al cuidador la colocación apropiada de la prótesis.
Adicionalmente, esta etapa de rehabilitación se enfocó en mejorar y mantener el centro de equilibrio para una buena propiocepción en patrón estático y dinámico con la prótesis, así como mejorar la adaptación a la misma, una marcha suave y simétrica en distintos planos para lograr el máximo rendimiento energético posible, sin modificar los niveles de glucosa sérica, esto mediante el entrenamiento de la marcha con prótesis entre barras paralelas, así como la marcha fuera de paralelas con ayuda ortopédica, marcha por terrenos planos con incremento progresivo de distancias y marcha por planos irregulares, es decir, marcha con obstáculos, elevaciones y descensos con planos inclinados y escalones (Figuras 4, 5 y 6). Se continuó con los ejercicios de fortalecimiento para muñones, miembros superiores y tronco y se hizo énfasis en los ejercicios de equilibrio con prótesis permaneciendo de pie y transfiriendo el peso corporal a cada muñón, con balanceos laterales y anteroposteriores y se dispuso la distribución de peso sobre ambos miembros inferiores, estableciendo patrones de postura. Se adaptaron los muñones al movimiento con prótesis para instaurar el patrón de marcha, esto mediante un aumento progresivo de la tolerancia al uso de las mismas; del mismo modo, se aplicó masaje descontracturante y láser a dosis analgésica sobre la cicatriz y electroterapia descontracturante en la musculatura del muñón para tratar las contracturas generadas por el uso de las prótesis.

Figura 4: Equilibrio estático de paciente en barras paralelas con prótesis, reeducación de la marcha.
Evaluaciones y evolución
Tras cumplir 13 meses del tratamiento de rehabilitación, con dos sesiones por semana en promedio, dados los desórdenes orgánicos provocados por la diabetes, la paciente presentó sensibilidad normal en ambos muñones; sin embargo, aún refiere hipersensibilidad sobre la cicatriz. Para el cuidado del muñón se le indicó vendaje anti-edema y la evaluación de los mismos indicó fuerza muscular de 4 según la escala de Daniels en grupos musculares preservados y de 5 para miembro superior. Según las escalas de funcionalidad, la paciente siguió dependiendo de las personas que conforman su núcleo familiar para realizar actividades de la vida diaria; sin embargo, según la clasificación de Pohjolainen se encuentra actualmente en V, lo que indica que para desplazarse por distancias cortas en el interior utiliza las prótesis y para el exterior, silla de ruedas. La capacidad de marcha evaluada con la escala de Volpicelli es de 2, que indica que por la pérdida de visión puede deambular bajo vigilancia. Finalmente, la Escala de Rusek arrojó una puntuación de 2 que indica que la marcha es solamente en distancias cortas en el interior, con inseguridad y desconfianza. No obstante, la paciente mejoró el uso y la movilidad con prótesis, así como en el desplazamiento por diferentes planos y se logró tolerancia al uso de éstas. Sin embargo, los puntos de presión generados en los muñones y en la cicatriz con el uso de las mismas, así como las contracturas musculares, aumentaron cuando se dejó de usar las prótesis por al menos una semana; este abandono en el uso de las prótesis fue resultado de trastornos en el estado de ánimo de la paciente, por lo que fue remitida al departamento de psicología.
Discusión
Con una amputación ocurren cambios no sólo físicos, sino también sociales y psicológicos que afectan el desempeño y las actividades a realizarse;12 sin embargo, la paciente intenta adaptarse a sus nuevas condiciones y continuar con su vida, asumiendo los diversos cambios que se producen.13,14 Dentro de dichos cambios, los aspectos físicos y fisiológicos se ven influenciados por la necesidad de adoptar otras acciones de orden motor que involucran la adaptación de diferentes sistemas y desempeños motrices, esto sumado a la presencia de procesos de inmovilización prolongados no sólo por el compromiso funcional, sino también por la presencia de estados depresivos y períodos de duelo.15
Debe considerarse que aun con una buena prótesis, el paciente se enfrentará a una vida entera de limitaciones funcionales y problemas médicos diversos, entre los que se encuentran disminución o pérdida del equilibrio, gasto metabólico incrementado durante la marcha, disminuciones notables en la velocidad al caminar, asimetrías y disimetrías posturales, caídas frecuentes, niveles reducidos de actividad física, dificultad para la marcha en escaleras y terrenos irregulares, lesiones en la piel, degeneraciones articulares y dolor.16,17,18,19,20 Por lo tanto, es responsabilidad de todo el personal de salud el facilitar la adaptación y rehabilitación del afectado; de tal manera, una prótesis deberá ser constituida considerando no sólo cubrir las necesidades terapéuticas y prostéticas de cada paciente en particular, sino mitigar las condiciones médicas a mediano y largo plazos.1
Hoy en día es reconocido que uno de los aspectos más importantes de cualquier prótesis es la calidad de la interfaz entre la extremidad y la misma, ya que la porción de la prótesis que se ajusta sobre muñón (el encaje) determina la comodidad del paciente y la capacidad para controlarla.21 Para esto se dispone de diversos materiales que aseguran la comodidad del amputado, como elastómeros de silicona, polímeros diversos y materiales gelificados, los que proporcionan un revestimiento interno blando y elástico.22,23 Adicionalmente, la válvula de succión facilita notablemente el quitarse la prótesis al amputado. En la prótesis trabajada, en cambio, el recubrimiento interno se realizó con etilvinilacetato, el cual es un material blando, pero fácilmente oxidable, que genera altas cantidades de calor, sumamente delgado y de ninguna elasticidad; además, la prótesis no contaba con válvula de succión.
Debido a esto, uno de los principales retos fue la habituación al uso de las mismas por períodos de tiempo prolongados, para lo que se instruyó a la paciente a su uso con vendaje en los muñones y mediante el empleo de ropa térmica, que facilitara la comodidad de las prótesis. Es de mencionar que las deficiencias respondieron al muy bajo presupuesto disponible para la fabricación de las prótesis, por lo que se recomienda la coordinación entre el equipo rehabilitador y el técnico ortesista para la utilización de materiales más apropiados y de bajo costo.
Sin embargo, se pueden resaltar características en las prótesis empleadas que, manejadas de forma oportuna, se pueden convertir en virtudes: el diseño de las mismas permite que el centro de gravedad de la persona con amputación bilateral se encuentre más bajo, consiguiendo así mejorar el equilibrio y la estabilidad de manera más rápida; además son relativamente fáciles de usar y, sobre todo, su pequeño tamaño y peso reducen el gasto energético metabólico necesario para la locomoción,24,25 factores que pueden facilitar la deambulación del amputado.26,27 Sin embargo, las limitaciones y necesidades de la misma paciente (diabetes, ceguera, marcha por grandes distancias, subir y bajar rampas, escaleras y otros obstáculos, la notable reducción de altura, realización de actividades de la vida diaria) indican que, evidentemente, las prótesis proporcionadas no son las óptimas, por lo que se recomienda encarecidamente el rediseño de las mismas.28,29,30
Es por esto que resulta fundamental buscar la movilidad y la funcionalidad de la paciente durante la realización de actividades de la vida diaria, considerando las únicas prótesis disponibles, ya que en una persona con amputación bilateral de las extremidades inferiores debe considerarse la agilidad, el equilibrio, la resistencia y la estabilidad durante la deambulación. Para esto, la actividad física constituye una herramienta muy importante dentro de la rehabilitación y los beneficios generados no sólo se aprecian a nivel cardiovascular, sino también muscular y metabólico, entre otros. Aunado a esto se pueden mencionar los beneficios psicológicos, ya que la actividad física permite al paciente, en medida de lo posible, explorar sus propias habilidades e incluso descubrir nuevas.31
Por otra parte, factores externos a la rehabilitación, como la neuropatía generalizada, los desequilibrios en la concentración de glucosa y en la presión arterial, el sobrepeso o aun el mismo estado anímico de la paciente y/o su cuidador, dificultan el cumplimiento de los objetivos planteados.15,32 Por lo tanto, el principal objetivo de la rehabilitación debe ser aumentar al máximo la función y calidad de vida de la paciente, por lo que es necesaria la práctica de actividad física como parte del proceso de rehabilitación, con el fin de alcanzar y mantener un estado óptimo desde el punto de vista físico, sensorial, intelectual, psicológico y social, así como contar con los medios para modificar su vida y ser más independiente.
Desde el punto de vista de rehabilitación, este caso demuestra que el funcionamiento en actividades de la vida diaria puede ser mejorado de forma segura en un paciente con múltiples complicaciones diabéticas. Es indispensable la apropiada coordinación del equipo de rehabilitación y del técnico ortesista, de tal manera que las prótesis se fabriquen al menor costo posible para el paciente y con un eficiente diseño. Se debe optimizar el equipo protésico disponible en pacientes con bajos recursos económicos para que éstos puedan recuperar su actividad física habitual.











 nueva página del texto (beta)
nueva página del texto (beta)





