Introducción
La luxación glenohumeral afecta principalmente a los varones adultos jóvenes en edad reproductiva (entre 21 y 40 años de edad);1 su relación hombre:mujer es de 5:2 y 5:1 en evento primario y recurrente, respectivamente.2 Los eventos en los que con mayor frecuencia se presenta una luxación glenohumeral traumática son caídas, accidentes de tránsito, deportes y algunas condiciones patológicas como epilepsia y electrocución.3 La luxación glenohumeral es uno de los problemas más frecuentes de la articulación del hombro. Sin embargo, la luxación e inestabilidad glenohumeral posterior traumática es un evento poco común y puede clasificarse según su posición anatómica en subacromial (que es la más frecuente), subglenoidea y subespinosa. En términos generales, las luxaciones posteriores tienen una incidencia de uno a 4% de todas las luxaciones glenohumerales4 y ocurren comúnmente en cualquiera de las siguientes tres situaciones: aplicación de sobrecarga axial sobre un brazo en aducción y rotación interna, aplicación de fuerza directa en la parte anterior del hombro que empuja la cabeza humeral y aplicación de fuerza indirecta hacia atrás que llega al hombro a través del brazo cuando la extremidad se encuentra en flexión, aducción y rotación interna. El paciente presenta físicamente rotación externa del hombro muy limitada (menor a 0o), elevación restringida del brazo (menor a 90o), prominencia posterior del hombro, aplanamiento de la cara anterior del hombro y relieve de la apófisis coracoides.5
El diagnóstico de una luxación glenohumeral posterior traumática es un reto y puede dificultarse, retrasarse u omitirse debido a la poca frecuencia o rareza del evento, la determinación de un diagnóstico no correcto, la ausencia de consideración de tal patología en el diagnóstico diferencial, la evaluación radiológica no óptima y la ausencia de síntomas y signos característicos, como la falta de deformidad llamativa y la actitud articular antálgica en reposo con el hombro en aducción y rotación interna.6,7,8,9 Se ha reportado que el diagnóstico ha sido confirmado con demora hasta de 24 horas,10 14 días,11 seis meses,10 ocho meses12 y un año.13
Para evitar retraso en el diagnóstico e inadecuada atención de una luxación glenohumeral posterior traumática es necesario realizar una adecuada evaluación inicial. Debe obtenerse información completa para el conocimiento del mecanismo de lesión, realizarse una exploración física adecuada, tener siempre la sospecha clínica de la lesión y apoyarse en estudios de gabinete necesarios. Aunque existen muchas variantes complementarias para la realización de los estudios radiológicos simples perpendiculares, los básicos recomendados para la evaluación tridimensional del hombro son tres: la proyección anteroposterior, la proyección lateral (ambas verdaderas, es decir, en el plano de la escápula) y la proyección axilar. La proyección anteroposterior tradicional (habitual) en realidad es una oblicua, ya que es tomada perpendicular al plano del tronco, existiendo una superposición importante de la cabeza humeral sobre casi tres cuartas partes de la cavidad glenoidea (Figura 1). Si no es factible realizar las proyecciones radiológicas simples o existe duda, la tomografía axial computarizada y la resonancia magnética nuclear son de gran ayuda. La tomografía axial computarizada es útil para demostrar la extensión de las fracturas en la glenoides y en la cabeza humeral. La resonancia magnética nuclear proporciona imágenes de alta resolución en múltiples planos. Las lesiones de partes blandas y óseas en la articulación glenohumeral que se pueden identificar más frecuentemente a través de tal estudio después de una luxación posterior del hombro primaria son la lesión de Hill-Sachs inversa en 86%, lesión del complejo labrocapsular posterior en 60% (avulsión labral posterior, lesión de Bankart inversa), lesión del manguito rotador en 20% y anormalidades en el tendón de la porción larga del bíceps en 17%.14
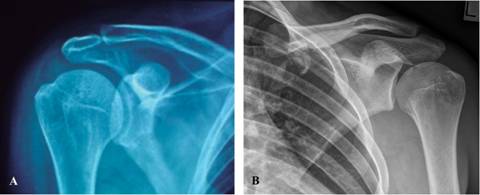
Figura 1: Radiografía anteroposterior del hombro. A. Perpendicular al plano del tronco (no verdadera), en la que se observa superposición de la cabeza con la glena. B. Perpendicular al plano de la escápula (verdadera), en la que no existe superposición de estructuras.
Las luxaciones glenohumerales deberían reducirse lo más rápida y suavemente posible. No existe acuerdo en cuanto a cuándo una luxación glenohumeral posterior traumática llega a ser crónica, pero se sugiere considerarla así cuando presenta evolución de más de tres semanas. El tratamiento depende del tiempo transcurrido, la edad y actividad del paciente y el tamaño del defecto de la lesión por compresión de la cabeza humeral (lesión de Hill-Sachs inversa). Si la reducción cerrada gentil bajo anestesia general no es posible, debe realizarse de manera abierta. En luxaciones agudas, los defectos pequeños (< 20%) probablemente no contribuyan a inestabilidad recurrente, pero en luxaciones crónicas, tales defectos sí pueden condicionarla.15 La reducción cerrada puede ser intentada si el defecto de la cabeza es pequeño (< 25%) y el tiempo de evolución es menor a tres semanas; ulteriormente, no es posible. En casos crónicos y cuando la reducción abierta es requerida, con la finalidad de evitar inestabilidad secundaria, debe considerarse el tamaño del defecto de la cabeza humeral; en defectos pequeños (< 20-25%), debe realizarse la transferencia del tercio superior del tendón del subescapular al defecto (técnica de McLaughlin); en defectos moderados (25-40%), es recomendable llevar a cabo la transferencia de la tuberosidad menor al defecto (técnica de McLaughlin-Neer), hacer una osteotomía rotacional o una reconstrucción con injerto; en defectos grandes (> 40%) deben considerarse una artroplastía, una resección o la aceptación de la limitación funcional (esta última se recomienda para personas de edad avanzada con obvia cronicidad y escasa demanda funcional). Una vez lograda la reducción, la inmovilización recomendada es por tres o cuatro semanas en posición de saludo o en posición de cabestrillo, que puede ser segura sólo para casos agudos con estabilidad ulterior a la reducción.5,16
Reporte de casos
Caso 1
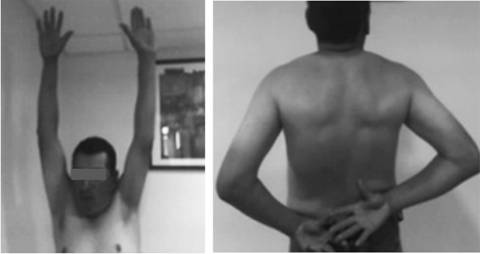
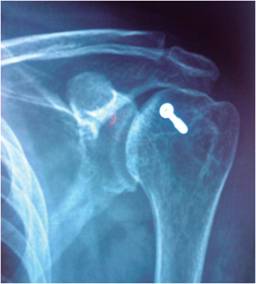
Atención inicial de un paciente del sexo masculino de 34 años de edad que había presentado un accidente de tránsito al ir a bordo de un vehículo automotor; refirió dolor y limitación funcional en el hombro izquierdo. Presentaba actitud antálgica con el hombro izquierdo en rotación interna en posición de cabestrillo; la movilidad era limitada, con rotación externa y abducción no posibles por el dolor. La serie radiológica fue incompleta, se contó sólo con proyección anteroposterior del hombro izquierdo con relación al tronco, que mostraba ausencia de fracturas y signos patognomónicos (la glena vacía) de luxación glenohumeral posterior traumática, que no se detectó (Figura 2A). El paciente egresó y continuó su tratamiento como externo. Evolucionó con limitación funcional considerable en el hombro izquierdo, con afección principal para su rotación externa (0o), elevación y abducción (40o). En la cuarta semana, con apoyo de RMN, se realizó el diagnóstico tardío de luxación glenohumeral posterior traumática con defecto pequeño en la cabeza humeral, menor a 25% (Figura 2B). Se realizó reducción cerrada; se observó inestabilidad residual con subluxación posterior, por lo que se tuvieron que colocar dos clavillos situacionales glenohumerales y molde inmovilizador en posición de saludo por cuatro semanas. Se continuó ulteriormente con un programa de rehabilitación (Figura 3 A y B). El seguimiento total fue de 25 semanas (seis meses). El seguimiento postquirúrgico fue de 20 semanas (cinco meses); al concluir dicho período se observó ausencia de debilidad, inestabilidad y resultado funcional bueno (UCLA = 32). El paciente desarrolló limitación funcional residual secundaria para los últimos 5o de la extensión del codo izquierdo y para los últimos 30o de rotación externa del hombro izquierdo; todos los demás rangos de movimiento fueron conservados (Figura 4).

Figura 2: Luxación glenohumeral posterior traumática izquierda. A. Signo de la glena vacía, radiografía AP no verdadera; no existe superposición de estructuras, dejando la «glena vacía». B. RMN que corrobora incongruencia articular y muestra un defecto en la cabeza humeral < 25% (Hill-Sachs inversa).
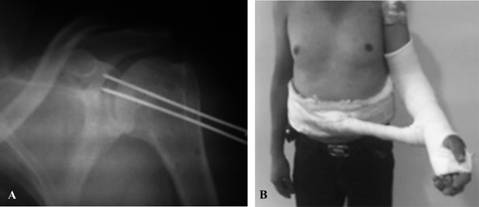
Figura 3: Resultado postquirúrgico. A. Radiografía AP no verdadera del hombro izquierdo que muestra reducción articular y dos clavillos situacionales. B. Inmovilización en la posición de saludo con el hombro en discreta rotación externa.
Caso 2
Atención de un paciente del sexo masculino de 32 años de edad derivado a la consulta del servicio con antecedente de traumatismo en el hombro izquierdo en un accidente de tránsito, evolución previa de ocho meses y diagnóstico de hombro congelado. Clínicamente, presentaba limitación funcional del hombro izquierdo, con rotación externa no posible (0o) y elevación y abducción de 70o, sin dolor. La serie radiológica sólo contaba con proyección anteroposterior con relación al tronco de ambos hombros y mostraba el signo de la glena vacía (Figura 5A). La TAC evidenció una luxación glenohumeral posterior traumática con defecto en la cabeza humeral de 25% (Figura 5B). Se programó para su tratamiento; se le realizó reducción abierta vía anterior deltopectoral con transposición de la tuberosidad menor al defecto (técnica de McLaughlin-Neer), fijándolo con un tornillo de 4.0 mm para hueso esponjoso; requirió, además, de fijación complementaria con un clavillo situacional glenohumeral y de inmovilización en posición de saludo, que portó por cuatro semanas (Figura 6). Posteriormente, completó un programa de rehabilitación. El seguimiento postquirúrgico total fue de ocho meses; tras dicho período se observó discreta debilidad muscular, pero con ausencia de inestabilidad y con recuperación funcional del hombro izquierdo, con resultado funcional bueno (UCLA = 29). El paciente desarrolló limitación residual funcional para los últimos 20o de abducción, flexión y rotación externa del hombro izquierdo (Figura 7), con un aspecto radiológico a los ocho meses de intervenido quirúrgicamente que no mostraba cambios degenerativos avanzados en la articulación glenohumeral (Figura 8).

Figura 5: Luxación glenohumeral posterior traumática izquierda. A. Signo de la «glena vacía», radiografía AP no verdadera del hombro izquierdo, sin superposición de estructuras, y estudio comparativo del lado sano. B. TAC que corrobora la luxación y en la que se observa un defecto en la cabeza humeral de 25% (Hill-Sachs inversa).
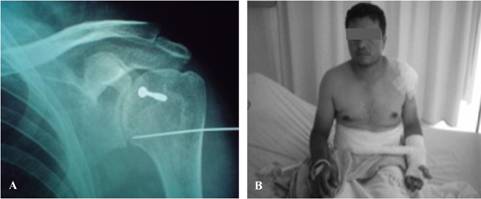
Figura 6: Resultado postquirúrgico. A. Radiografía del hombro izquierdo que muestra reducción articular, un clavillo situacional y fijación de la tuberosidad menor con un tornillo para hueso esponjoso de 4.0 mm en el defecto de la cabeza. B. Inmovilización en la posición de saludo.
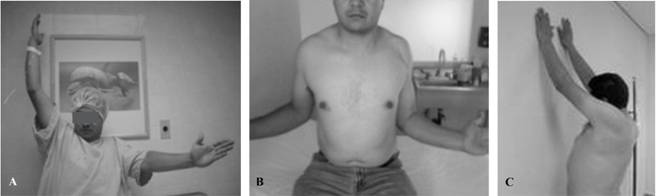
Figura 7: Resultado funcional. A. Condición prequirúrgica que demuestra el déficit funcional secundario en el hombro izquierdo. B. y C. Resultado funcional bueno del hombro izquierdo a los ocho meses de postquirúrgico, con calificación UCLA = 29.
Discusión
Varios son los factores que pueden dificultar, retrasar u omitir el diagnóstico de las luxaciones glenohumerales posteriores traumáticas; los principales son la rareza del evento, la evaluación radiológica no óptima y la ausencia de síntomas y signos característicos, como la falta de deformidad llamativa.8,9 Los casos aquí reportados son muestra franca de tales factores; por lo general, no se realiza una serie radiológica adecuada y, en vista de la rareza de la patología, se desconocen los signos radiológicos secundarios presentes. El diagnóstico por sí solo es difícil, ya que la evidencia clínica y radiológica siempre se encuentra presente, pero por lo general no es identificada. Las lesiones detectadas y tratadas en forma reciente responden rápido y bien tras su reducción y sin medidas complejas. Las lesiones recurrentes y las crónicas no reducidas requieren, por lo general, de tratamiento quirúrgico.17 El tamaño del defecto secundario de la cabeza humeral por compresión o lesión de Hill-Sachs inversa en estas lesiones es determinante para su tratamiento.5,16 Craig15 ha reportado que en las lesiones crónicas, los defectos pequeños pueden condicionar inestabilidad, tal y como fue observado en el caso 1. Sin embargo, a pesar del diagnóstico y tratamiento tardío de estas lesiones, la evolución puede ser favorable siempre que el defecto por compresión de la cabeza humeral (lesión de Hill-Sachs inversa) sea de 25% o menor. Para evitar retraso en el diagnóstico e inadecuada atención, debe considerarse siempre realizar una evaluación inicial adecuada, conocer el mecanismo de lesión, realizar exploración física, tener la sospecha clínica ante el antecedente traumático y el déficit funcional del hombro para la rotación externa, flexión y abducción, y apoyarse en estudios de gabinete multidireccionales necesarios, buscando signos característicos.











 nueva página del texto (beta)
nueva página del texto (beta)