Introducción
El dolor lumbar es una de las causas más frecuentes de consulta. En sólo 10-20% se puede hacer un diagnóstico etiológico.1 Las causas más frecuentes son tumores, infecciones, alteraciones metabólicas, alteraciones inflamatorias y condiciones degenerativas de la columna vertebral, entre las que se incluyen la degeneración de las articulaciones intervertebrales entre un cuerpo vertebral y otro (espondilosis), degeneración de las facetas articulares (espondiloartrosis), espondilolistesis y discopatías con protrusiones discales.1,2 Excepcionalmente, se ha descrito causado por hematomas intrarraquídeos.3,4,5,6 El canal vertebral puede ser estrecho en forma segmentaria, siendo éste de tipo degenerativo o a lo largo de toda la columna por causas congénitas.7,8 Este trastorno afecta la zona por donde pasa la cola de caballo y las raíces. Es frecuente entre la quinta y sexta década de vida, mas no privativo de este grupo etario, ya que ocasionalmente lo sufre la gente joven.9 Es común que la degeneración que ocasiona la disminución del canal sea lenta y que las estructuras nerviosas se adapten al cambio, lo que da como consecuencia que la sintomatología neurológica sea escasa y se presente en forma mecánica en la mayoría de los individuos.10,11 El manejo quirúrgico es más efectivo en sujetos con síntomas que van de moderados a severos. Las opciones incluyen descompresión simple (recalibraje o laminotomía), laminectomía con colocación de espaciadores interespinosos, laminectomía más artrodesis posterolateral, laminectomía con artrodesis posterolateral e instrumentación, laminectomía amplia con instrumentación más artrodesis 360o.12,13
El éxito de la cirugía varía en un amplio rango, encontrándose en la literatura porcentajes desde 60 a 90%; el porcentaje restante está constituido por el denominado "síndrome de la cirugía raquídea fracasada", donde la recurrencia del dolor hace necesaria la reevaluación óptima de los casos, tomando en cuenta también las complicaciones propias del procedimiento.14 Esto contribuye a generar controversia en cuanto al manejo ideal del canal lumbar estrecho degenerativo, ya que si la afección es segmentaria, asociada a procesos degenerativos del disco y las facetas articulares, se deberían liberar todas las raíces nerviosas, mientras que otros autores, como Gelalis y colaboradores, en 2006, reportaron evolución excelente en cerca de 46%, buena en 26%, inadecuada en 18% y pobre en 10% al recalibrar una sola raíz lumbar.15 Dicho procedimiento es más seguro, ya que uno de los riesgos más comúnmente asociados a reintervención es la extensión de la zona de liberación. Además, comparado con la liberación limitada a un solo nivel (una raíz lumbar), el riesgo de reintervención después de liberar tres o más raíces es cinco veces mayor.12,16,17,18
Otro aspecto a considerar es la evaluación de la calidad de vida de la persona después de una cirugía. Así pues, se ha observado que en pacientes con dolor crónico de espalda, la tendencia a somatizar genera discordancia entre la calidad de vida física y mental, ya que se han encontrado síntomas depresivos antes y después de la cirugía lumbar, lo que sesga significativamente la evaluación postquirúrgica; por tal motivo, la excepción ocurre cuando se evalúa la escala de funcionamiento físico. Ésta está mayormente relacionada con una patología somática mayor.19 Se ha enfatizado en crear herramientas de evaluación más objetivas; entre ellas, la escala de discapacidad de Oswestry es de las más aceptadas, ya que presenta alto índice de validez y reproducibilidad.20
Diversos autores y publicaciones se han enfocado en comparar la evolución clínica de la cirugía descompresiva de las raíces, ya sea con o sin fusión (artrodesis) o bien, con o sin instrumentación (fijación). Sin embargo, no existen muchos reportes analizando la evolución clínica tras la cirugía descompresiva de una sola raíz nerviosa (la más sintomática) contra la descompresión de todas las raíces de un segmento. Por lo tanto, consideramos necesario realizar el presente estudio encargado de valorar y medir los resultados clínicos de la liberación radicular en una o varias raíces en el canal lumbar estrecho degenerativo para alivio del dolor.
Material y métodos
Se realizó un estudio prospectivo observacional, descriptivo, longitudinal, en el cual se contempló a 38 individuos adultos de 50 años con diagnóstico de conducto lumbar estrecho degenerativo, a quienes se les realizó tratamiento quirúrgico de tipo liberación radicular con la técnica de recalibraje de Sénegas, operados entre el 1 de Enero de 2010 y el 31 de Diciembre de 2011. Todos ellos firmaron el formato de consentimiento informado. Un colaborador aplicó la escala de Oswestry el día de la cirugía previamente a la intervención. La revisión de todos los sujetos se efectuó mediante la aplicación seriada de la escala de Oswestry a los tres meses, seis meses y un año. Los participantes fueron divididos en dos grupos de 19 casos cada uno: grupo A: personas postoperadas de liberación de una sola raíz lumbar; grupo B: pacientes postoperados de liberación de varias raíces lumbares más artrodesis. La información fue introducida en una base de datos y analizada en Tablas y Figuras para una mejor comprensión de los resultados. Se obtuvieron porcentajes, t de Student y coeficiente de correlación de Pearson.
Resultados
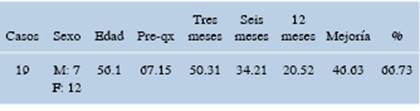
Se seleccionaron 38 casos, que se dividieron en dos grupos similares de 19 individuos cada uno (Tablas 1 y 2).
Tabla 2: Descripción del grupo B. Resumen.
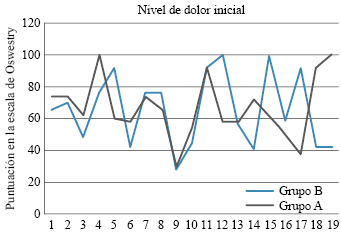
El grupo A corresponde a sujetos en quienes se realizó liberación de una sola raíz lumbar, la más sintomática. En el grupo B se situaron las personas postoperadas de liberación de varias raíces lumbares más artrodesis posterolateral. Los datos se reflejan en las Tablas 3 y 4. En las Figuras 1, 2, 3, 4 y 5 se refleja la puntuación según la escala de Oswestry, tanto prequirúrgica como a los tres, seis y 12 meses después de la cirugía.

Figura 5: Comparación de la evolución clínica promedio de los grupos. Nótese una mayor disminución del dolor en el grupo A al término de un año. Sin embargo, no es estadísticamente significativa.
En total, la muestra incluyó 38 pacientes, 18 hombres (47%) y 20 (53%) mujeres; el grupo A estuvo integrado por 12 mujeres (63%) y siete hombres (37%), mientras que el grupo B estuvo constituido por 19 individuos, 11 hombres (58%) y ocho mujeres (42%) mayores de 50 años.
Las edades de los sujetos oscilaron entre 51 y 68 años (media: 56.10). Para el grupo B, la media fue de 56.89 años, mientras que para el grupo A fue de 56.10 años.
En el grupo A se evidenció una disminución de 46.63 puntos en la escala de Oswestry, lo que traduce una mejoría del dolor de 66.73%. En el grupo B, en cambio, se observó una disminución promedio de 34.54 puntos en la escala de Oswestry, equivalente al 47.23% al someter los datos al análisis estadístico con la prueba t de Student, se calculó p = 0.11 y coeficiente de correlación de Pearson de 0.08.
Se consideró como una evolución mala si el dolor disminuyó 10 puntos o menos en la escala de Oswestry, regular si disminuyó entre 11 y 39 puntos, buena si la reducción fue entre 40 y 69 puntos y excelente si fue de más de 70 puntos (Tablas 3 y 4 ). En el grupo A se encontró evolución excelente en dos personas, buena en 10 casos, regular en seis y sólo en un paciente se reportó mala. Para el grupo B, se encontró evolución excelente en tres individuos, buena en cinco sujetos, regular en ocho, mala en tres.
Se presentaron tres casos de infección de tejidos blandos en pacientes del grupo B; es decir, a quienes se les realizó cirugía descompresiva de múltiples raíces nerviosas. Por este motivo fueron descartados del seguimiento a seis y 12 meses. En los casos restantes destacan dos en los cuales el dolor después de la cirugía fue incluso mayor que antes de la cirugía; estos casos fueron dos mujeres del grupo B. La primera, identificada con las siglas DMB, de un puntaje inicial previo a la cirugía de 28 puntos en la escala de Oswestry, a los tres meses registró aumento a 44 puntos, 42 puntos a los seis meses y, finalmente, 36 puntos al año de la cirugía. El otro caso correspondió a otra mujer, identificada con las siglas MFO, quien inicialmente registró 40 puntos antes de la cirugía, 26 a los tres meses del postquirúrgico, 34 a los seis meses y, finalmente, 56 al año de la cirugía. No se evidenció causa orgánica en las resonancias subsecuentes al año de la cirugía (Figura 6).

Figura 6: Evolución clínica insatisfactoria en dos casos del grupo B. El dolor y la disfunción lumbar aumentaron luego de un año de la cirugía con respecto a la puntuación inicial en la escala de Oswestry.
Los datos obtenidos reflejan en términos generales mejoría de los síntomas tras una cirugía descompresiva lumbar: disminución del dolor y discapacidad; sin embargo, los resultados difieren mucho de un individuo a otro, tanto antes como después de la cirugía. Así mismo, no existe una proporción lineal en relación con el tiempo trascurrido tras la cirugía; no sólo no se observa una disminución gradual y progresiva del dolor, sino que incluso algunos sujetos experimentaron aumento del dolor en algún momento del seguimiento con respecto a la cita previa, lo cual puede estar asociado a que no son grupos comparativos entre sí y a posibles factores sicológicos y emocionales, como lo refieren Nickel y Sinikallio.
Discusión
Zucherman13 describió mejoría de 45.4% de los síntomas y 44.3% de mejoría en la función motora dos años después de la colocación de espaciadores interespinosos. En nuestro estudio hubo una mejoría de 66.73% en las personas en quienes se realizó descompresión de una sola raíz lumbar y 47.23% en aquellos pacientes con cirugía descompresiva de varías raíces nerviosas. No puede ser tomado como un punto a favor de la descompresión de una sola raíz, ya que nuestro trabajo considera sólo un año de seguimiento y no utilizamos espaciadores interespinosos que modifican la biomecánica de la columna lumbar, lo que a largo plazo puede ser condicionante de más dolor asociado a inestabilidad y enfermedad del disco adyacente.
Cantarero-Moreira, en 2007,14 reportó porcentajes de éxito luego de la cirugía de entre 66.71 y 83.25%; Jolles, en 2001, en su serie de individuos a los cinco años después de la cirugía, encontró excelente o buena evolución en 79% de los sujetos, regular en 16% e insatisfactorio en 5%. Gelalis y sus colaboradores, en 2006, observaron evolución excelente en cerca de 46%, buena en 26%, inadecuada en 18% y pobre en 10% al recalibrar una sola raíz lumbar. Lehman y posteriormente Lenoir, publicaron igualmente resultados que van de buenos a excelentes en la mayoría de las personas de sus series, con baja incidencia de complicaciones; sin embargo, ninguno de los autores comparó la liberación de una sola raíz lumbar contra todas las raíces de un segmento afectado.
Conclusiones
Ninguno de los métodos estudiados resultó ser significativamente superior al otro.
La escala de Oswestry, a pesar de su alto índice de validez y reproducibilidad, no es ideal para evaluar objetivamente la evolución de los individuos postoperados.
Estudios como éste deben ser extendidos y extrapolados a fin de ampliar la muestra estudiada y mantener un seguimiento mínimo de dos años.











 nueva página del texto (beta)
nueva página del texto (beta)