Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta ortopédica mexicana
versión impresa ISSN 2306-4102
Acta ortop. mex vol.28 no.5 Ciudad de México sep./oct. 2014
Artículo original
Alternativas para el tratamiento de las fracturas complejas de pilón tibial
Alternatives for the treatment of complex tibial pilon fractures
Argüelles-Linares F,* Mifsut-Miedes D,* Gil-Albarova R**
Hospital Clínico Universitario de Valencia
Nivel de evidencia: IV
* Hospital Clínico Universitario de Valencia (España).
** Centro de Recuperación y Rehabilitación de Levante.
Dirección para correspondencia:
Dr. Francisco Argüelles Linares
Hospital Clínico Universitario de Valencia.
Av. Blasco Ibáñez Núm. 17, CP 46010, Valencia, España.
E-mail: farguellesli@gmail.com
RESUMEN. Las fracturas de pilón tibial representan una de las fracturas más graves, no sólo por la complejidad de su tratamiento, sino también por las importantes secuelas que pueden originar. Además de que un importante porcentaje de éstas son abiertas o con importante afectación de partes blandas, lo que dificulta aún más su tratamiento. Se revisaron 37 pacientes con fractura de pilón tibial tratados de forma quirúrgica, analizando los resultados con la escala de valoración funcional FREMAP y con los criterios radiográficos de Burwell-Charnley. Aunque no existe consenso en relación al tratamiento ideal, parece evidente que el tratamiento combinado con fijación externa e interna con placa ofrece los mejores resultados.
Palabras clave: fractura, fracturas de tibia, fijación de fractura, traumatismos de pierna, tobillo.
ABSTRACT. Tibial pilon fractures are one of the most severe types of fractures, not only due to the complexity of their treatment, but also due to the important sequelae they may cause. Moreover, an important percentage of them are open fractures or importantly involve the soft tissues, thus making treatment even more difficult. Thirty-seven patients with tibial pilon fractures treated surgically were included in this study. The results of the FREMAP functional assessment scale were analyzed together with Burwell-Charnley's radiographic criteria. Although there is no consensus on which is the best treatment, it is evident that combined treatment including external and internal fixation with a plate provides the best results.
Key words: fracture, tibial fractures, fixation fractures, leg injuries, ankle.
Introducción
Las fracturas de pilón tibial representan entre 3 y 10% de todas las fracturas de la extremidad inferior. Se trata de un tipo de fracturas donde la conminución y la destrucción articular son características habituales, que junto al frecuente sufrimiento de las partes blandas, condiciona para que se trate de un tipo de fractura temible para el cirujano ortopédico, no sólo por la complejidad de su tratamiento sino también por las importantes secuelas que puede originar.1
La clasificación de Rüedi-Allgöwer es el esquema más frecuentemente utilizado para describir este tipo de fracturas, el cual se basa en el grado de conminución o hundimiento de la región metafisaria y en el desplazamiento de la superficie articular.2 Otra clasificación ampliamente utilizada es la del grupo de la AO, aunque es más compleja y designa a las fracturas de pilón con el número 43. Al igual que todas las fracturas articulares en la clasificación AO, las fracturas tipo A son extraarticulares, mientras que las fracturas tipo B son articulares parciales y las tipo C son fracturas articulares completas.
El restablecimiento anatómico de la superficie articular y el restablecimiento de la longitud del peroné son gestos quirúrgicos considerados como indispensables para obtener buenos resultados; sin embargo, recientemente se ha puesto de manifiesto que restablecer la anatomía ósea ignorando las partes blandas puede conducir a resultados postquirúrgicos inadecuados.3
La estabilización inicial de la fractura con un fijador externo o con tracción transesquelética facilita el tratamiento de las partes blandas cuando éstas están severamente afectadas. El tratamiento quirúrgico incluye la fijación interna con placas y tornillos, que se puede realizar de forma precoz o diferida y la fijación externa. Ambas técnicas realizadas de forma consecutiva representan los mejores resultados a largo plazo para la mayoría de los autores.4,5,6,7,8,9,10,11,12,13
Ha sido mencionado por muchos autores que, cuando se contempla la reducción abierta, diferir el procedimiento durante cuatro semanas permite que la inflamación de las partes blandas disminuya como tratamiento ideal.14,15,16,17
Entre las complicaciones postoperatorias destacan los problemas de cobertura cutánea secundarios al traumatismo o a la cirugía y las infecciones superficiales o profundas. En segundo lugar, se incluyen los problemas de consolidación viciosa, artrosis o rigidez, inherentes a cualquier fractura articular.18,19,20
Material y métodos
Se realizó un estudio retrospectivo, donde se revisaron 37 pacientes con fractura de pilón tibial, intervenidos quirúrgicamente entre el año 2006 y 2007. Todos presentaron un período de seguimiento superior a un año, un resultado laboral definitivo y un estudio radiográfico y clínico completo. En todos los casos se registró la edad del paciente, sexo, profesión, mecanismo traumático, días de baja laboral e intervalo entre el traumatismo y la intervención quirúrgica definitiva.
Los pacientes se clasificaron según el tratamiento realizado: fijador externo monolateral, fijador externo híbrido, placa en tibia, placa en tibia y peroné, fijador en tibia y osteosíntesis a "mínimo" en tibia y peroné. Se recogen también aquellos pacientes que precisaron de injerto óseo, injerto cutáneo y el número de intervenciones necesarias en cada caso hasta el alta definitiva.
Las complicaciones quirúrgicas se clasificaron en tempranas (mala reducción y fijación inadecuada), peroperatorias (infección superficial o profunda y dehiscencia de la herida) o tardías (rigideces, deformidad residual, artrosis postraumática y seudoartrosis).
Los resultados clínicos se analizaron según la escala de valoración FREMAP para las lesiones de tobillo, la cual incluye los parámetros movilidad, dolor y deformidad residual sobre un total de 13 puntos (Tabla 1).1
El resultado laboral se evaluó, según la escala de valoración del Instituto Nacional de la Salud (INS), como a continuación sigue: curado, secuela baremables, incapacidad permanente parcial (IPP), incapacidad permanente total (IPT), incapacidad absoluta (IA) y gran invalidez (GI).
El análisis radiográfico se realizó según los criterios radiográficos de reducción de Burwell-Charnley (Tabla 2). Se realizó además un análisis estadístico donde se estudió el grado de correlación entre las variables: tipo de tratamiento, la reducción anatómica conseguida y el resultado funcional, mediante la prueba paramétrica de correlación lineal simple "coeficiente de correlación de Pearson".

Resultados
De los 37 pacientes, 33 eran hombres y sólo 4 fueron mujeres. A todos se llevó un seguimiento mínimo de un año. La edad media fue de 40.10 años (rango de 21 y 64 años). En 20 pacientes, el miembro afectado era el derecho y en 17 fue el izquierdo.
Desde el punto de vista etiológico, la causa más frecuente, con 43.24% de los casos, fue la precipitación desde altura. Le sigue, en frecuencia, los accidentes de tráfico con 29.72%, la caída por escaleras con 8.10% y los traumatismos indirectos y los aplastamientos con 5.45%, respectivamente. En 8.10% de los casos, las causas fueron distintas a las anteriormente mencionadas.
Respecto a la profesión de los pacientes, en 45.94% se trataba de profesionales de la construcción, en 37.83% de profesiones como camionero, electricistas o mecánico, mientras que sólo en 16.21% afectó a profesiones más sedentarias como secretaria, dependiente o guardias de seguridad.
En relación con la demora quirúrgica, en 24.32% de los casos fueron intervenidos en las primeras 24 horas, mientras que en 48.64% la cirugía se demoró entre las 24 y 72 horas. En 21.62% se intervino entre el 5-10 días y 5.45% a partir de las dos semanas.
En relación con el tipo de fractura, 21 fueron cerradas y 16 abiertas, de las cuales, 43.75% eran grado IIIb de Gustilo y 6.25% grado IIIa y IIIc, respectivamente.
Según la clasificación de la AO, en 70.27% de las fracturas eran tipo 43 C, de las cuales 40.54% del total eran tipo 43 C3. En 18.91%, las fracturas eran tipo B y sólo 5.40% eran tipo A.
En cuanto al tratamiento, en 19 casos se utilizó la placa atornillada en tibia como modalidad terapéutica principal, en 11 casos de forma solitaria y en 8 en combinación con placa o agujas en peroné. En 18 casos (48.64%) se utilizó la fijación externa en distintas modalidades: en siete casos se utilizó un fijador externo monolateral, en cinco el fijador externo híbrido y en seis casos el fijador externo monolateral en combinación con placa de peroné (Figura 1) u osteosíntesis ad minimum en tibia (Figura 2). De los cinco casos con fijador híbrido sólo en dos se utilizó como primera elección, mientras que los tres restantes fueron transformación de un fijador monolateral a un híbrido. La media de tiempo con el fijador fue de 3.03 meses.

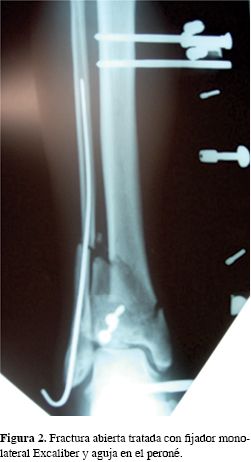
En 59.45% de los pacientes precisaron más de una intervención quirúrgica: en 9.9% de los casos se trató de un cambio de fijador externo a una placa, en 13.63% de fijador monolateral a uno híbrido y en 4.54% de los casos se aumentó la estabilidad del foco de fractura con tornillos canulados.
Trece punto sesenta y tres por ciento de los pacientes precisaron de una reintervención con aporte de injerto de hueso autólogo en una nueva osteosíntesis. En 9.9% se necesitó de limpieza del foco de fractura por contaminación local; en ningún caso tuvimos osteomielitis.
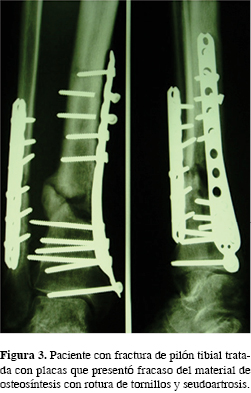
En cuanto a la evolución postoperatoria, podemos afirmar que 56.75% de los casos no presentó complicación alguna. En 43.24% restante, presentó alguna complicación, de las cuales la más observadas fue la necrosis cutánea que se produjo en 21.62% de los pacientes, especialmente en aquellos que fueron operados más precozmente. La seudoartrosis, infección y rotura de material de osteosíntesis se observó en 5.4%, respectivamente (Figura 3).
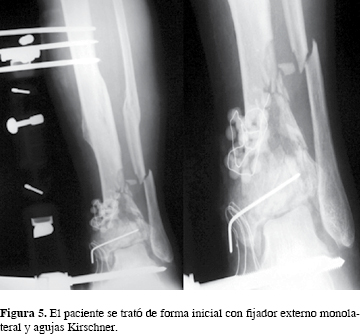
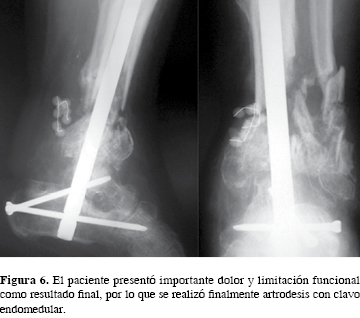
En relación con el tiempo de presentación, la gran mayoría de las complicaciones fueron consideradas perioperatorias (35.15%), mientras que las tardías o tempranas se presentaron en 13.51 y 5.4% respectivamente. Mostramos el caso de un paciente que sufrió una fractura abierta grado III B de la escala de Gustilo sobre clavo endomedular, la cual se trató de forma inicial con fijador externo monolateral y agujas Kirschner, pero su mala evolución clínica requirió finalmente una artrodesis con clavo retrógrado (Figuras 4, 5 y 6).

En cuanto al inicio de la carga, la media fue de 12 semanas en aquellos pacientes tratados con placa en tibia o fijación externa monolateral, mientras que en los tratados con fijador híbrido, ésta se demoró hasta la semana 16, lo que se explica por la gran afectación de las partes blandas que presentan estos pacientes.
En 29.72% de los casos, la fractura de pilón tibial aparecía asociada con otras fracturas, siendo la más frecuente la fractura del peroné (24.32%) y la de los huesos calcáneo y astrágalo (13.51%). En 5.40% se asoció a fractura de la extremidad distal del radio y en 2.72% a fractura-luxación de codo y cadera, respectivamente. Es conveniente destacar que en 10.81% de los pacientes se presentaron más de tres fracturas en distintas localizaciones al tobillo.
En relación con los criterios radiográficos de Burnell-Charnley, en 48.64% se consiguió un resultado anatómico, mientras que en 24.32% un resultado regular y malo, respectivamente. En cuanto a la escala de valoración laboral, 32.43% se curaron sin secuelas, 35.13% presentaron secuelas baremables, mientras que 13.51 y 18.91% evolucionaron a una incapacidad parcial y total, respectivamente. No tuvimos ningún caso de incapacidad absoluta ni de gran incapacidad.
Finalmente, el resultado clínico según la escala de valoración FREMAP puso de manifiesto que 32.43% de los pacientes presentaban un resultado excelente, 24.32% bueno, 27.02% regular y 16.21% malo.
Se estudió el grado de correlación entre las variables tipo de tratamiento, reducción anatómica y resultados funcionales; así se comparó la fijación externa o la reducción abierta y fijación interna con los resultados, donde tampoco se observaron diferencias significativas entre la reducción conseguida y el tipo de tratamiento realizado; en cambio, sí se observó una moderada correlación significativa (p < 0.05) entre la reducción conseguida y los resultados obtenidos (correlación de Pearson = 0.413) (Tabla 3).

Discusión
Las fracturas de pilón tibial constituyen un reto para el cirujano ortopédico debido a su complejidad, no sólo por la gran conminución que en ocasiones presentan sino también por los problemas que asocian en las partes blandas, sobre todo en las fracturas abiertas. Estos factores: gran conminución, gran afectación de partes blandas y ser abiertas coinciden frecuentemente en las fracturas de pilón tibial, especialmente en el ámbito laboral. Así mismo, podemos afirmar que afectan con mayor frecuencia a hombres en la edad laboral1 y que suelen ser secundarias a traumatismos de alta energía, sobre todo por precipitación desde altura, lo que a su vez origina lesiones articulares y de partes blandas de difícil tratamiento.18 Se trata de un tipo de fracturas que presentan un índice muy elevado de complicaciones durante el tratamiento, especialmente en relación con las partes blandas.
En este sentido, es fundamental recalcar la importancia de las partes blandas, lo que en ocasiones determina el pronóstico de la fractura, retrasando la carga y la posibilidad de movilizar el tobillo, con el consiguiente riesgo de rigidez articular. Además, un fracaso cutáneo conlleva a la exposición del material de osteosíntesis con el consiguiente riesgo de infección. Por eso se dice que el buen traumatólogo es aquel que es capaz de ver más allá de la lesión ósea por compleja y llamativa que ésta sea.25 Esto nos lleva a afirmar que más que osteosíntesis se trata de un verdadero proceso reconstructivo, para lo cual es necesario en ocasiones trabajar de forma conjunta con un buen equipo de cirugía plástica.
En relación con el tratamiento, estas fracturas suponen un dilema para el cirujano ortopédico, pues no existe consenso en relación al tratamiento ideal. De esta forma, el planteamiento inicial de que la reconstrucción anatómica de la superficie articular era indispensable para obtener un buen resultado funcional,2,4,16 es difícil de cumplir sin comprometer la viabilidad de las partes blandas. Existen numerosos artículos acerca de las complicaciones de la reducción abierta y osteosíntesis precoz de estas fracturas.6 La incidencia puede alcanzar las infecciones superficiales o profundas de entre 6 y 55% y entre 14 y 27% para las complicaciones cutáneas.5,23,24
Los problemas en la herida quirúrgica debido a la utilización de placas como sistema de osteosíntesis llevó a muchos autores a desaconsejar su uso en las fases precoces del tratamiento17, 20,21,22 y a empezar a utilizar la fijación externa. Sin embargo, este procedimiento no está exento de complicaciones, especialmente a largo plazo como la seudoartrosis, la consolidación viciosa o el dolor crónico de tobillo, por lo que tampoco se puede considerar como la solución al problema.
Lo que sí parece evidente, es que el planteamiento descrito por Sirkin et al.,6 consistente en realizar una estabilización inicial con fijación externa para posteriormente realizar una osteosíntesis diferida a cielo abierto cuando las partes blandas lo permiten, conlleva los mejores resultados. No obstante, en ocasiones existen fracturas de difícil tratamiento con placa o bien fracturas que en 12 días no presentan resuelto el estado de las partes blandas, especialmente aquellos casos de fracturas abiertas que requieren de colgajos o injertos cutáneos.
Este planteamiento nos llevó a considerar que una buena opción de tratamiento fue la estabilización inicial con un fijador externo monolateral o incluso bilateral (fracturas más inestables), para posteriormente y cuando las partes blandas lo permitan, replantear el tratamiento definitivo: mantener el fijador como tratamiento definitivo, cambio a un fijador externo híbrido o bien llevar a cabo una reducción a cielo abierto y osteosíntesis con placa atornillada. Los pacientes tratados de esta forma fueron los que obtuvieron mejores resultados.
En ocasiones, la gran destrucción articular hace que sea imposible la reconstrucción, por lo que muchos autores recomiendan la artrodesis primaria. En nuestro servicio, no utilizamos esta opción de forma primaria, porque, si bien se alarga el período de convalecencia del paciente, en ocasiones intentar una reducción lo más anatómica posible puede dar un resultado funcional aceptable y aceptado por el paciente. Sin embargo, sí realizamos la artrodesis de forma secundaria de la articulación tibioastragalina en aquellos casos de dolor crónico o rigidez articular inaceptable tras el tratamiento inicial.
Evidentemente, las fracturas de peor pronóstico y las que peores resultados funcionales obtuvieron fueron las de tipo C3 de la clasificación de la AO, independientemente del tratamiento utilizado, destacando la importancia de la reducción anatómica en la obtención de buenos resultados tal como hemos observado en el grado de correlación entre ambos parámetros.
El dolor crónico, la artrosis y la rigidez articular son las secuelas más frecuentes de este tipo de fracturas, lo que origina que un elevado número de pacientes sean subsidiarios de un baremo o de una incapacidad permanente parcial o total para su trabajo habitual, especialmente para aquellas profesiones con más demandas funcionales (empleados de la construcción, mecánicos, camioneros, etcétera), en las cuales, además, la incidencia de estas fracturas es mayor.
Además, se trata de un tipo de fracturas asociadas con otras en otras localizaciones, sobre todo en el pie, lo que dificulta aún más el tratamiento y ensombrece el pronóstico, ya que estas fracturas con frecuencia requieren de tratamiento quirúrgico y retrasan la carga y la movilidad. Igualmente, se asocian con fracturas de miembros superiores, lo que dificulta la posterior deambulación asistida.
Como conclusión, podemos afirmar que las fracturas de pilón tibial continúan siendo un problema sin resolver, con una elevada tasa de complicaciones y secuelas y con un pronóstico funcional y laboral malo.
REFERENCIAS
1. Ladero-Morales F, Sánchez-Lorente T, López-Oliva Muñoz F: Resultado del tratamiento quirúrgico de las fracturas complejas del pilón tibial. Rev Mex Ortop Traumatol. 2003; 47: 188-92. [ Links ]
2. Rüedi TP, Allgöwer M: The operative treatment of intra-articular fractures of the lower end of the tibia. Clin Orthop. 1979; 138: 105-10. [ Links ]
3. Sirkin M, Sanders R: Tratamiento de las fracturas de pilón tibial. Orthop Clin North America (edición española). 2001; 1(1): 153-60. [ Links ]
4. Mast JW, Spiegel PG, Pappas JN: Fractures of the tibia pilon. Clin Orthop. 1988; 230: 68-82. [ Links ]
5. Hernández-Hermoso JA, Fernández-Sabaté A, Rodríguez-Pérez D, Garreta-Anglada JL, Morales de Cano JJ: Fracturas del pilón tibial. Influencias del tipo de fractura y de la exactitud de la reducción articular en el pronóstico. Rev Mex Ortop Traumatol. 2001; 45: 489-97. [ Links ]
6. Sirkin M, Sanders R, DiPasquale T, Herscovici D: A staged protocol for soft tissue management in the treatment of complex pilon fractures. J Orthop Trauma. 1999; 13: 78-84. [ Links ]
7. Barbieri R, Schenk R, Koval K, Aurori K: Hybrid external fixation in the treatment of tibial plafond fractures. Clin Orthop. 1996; 332: 16-22. [ Links ]
8. Bonar SK, Mars JL: Unilateral external fixation for severe pilon fractures. Foot and Ankle. 1993; 14: 57-64. [ Links ]
9. Bone LB, Stegemant P, McNamara K, Seibel R: External fixation of severely comminuted and open tibial pilon fractures. Clin Orthop. 1993; 292: 101-7. [ Links ]
10. Griffiths GP, Thordason DB: The tibial plafond fractures: limited internal fixation and a hybrid external fixator. Foot and Ankle. 1996; 17: 444-8. [ Links ]
11. Marsh JL, Bonar SK, Nepola JV, Decoster TA, Hurwitz R: Use of an articulated external fixator for fractures of the distal tibial plafond. J Bone Joint Surg. 1995; 77A: 1498-509. [ Links ]
12. Saleh M, Shanahan MD, Fern ED: Intra-articular fractures of the distal tibia: surgical management by limited internal fixation and articulated distraction. Injury. 1993; 24: 37-40. [ Links ]
13. Tornetta PI, Weiner L, Bergman M, Watnik N, Steuer J, Kelley M, et al: Pilon fractures: treatment with combinated internal and external fixation. J Orthop Trauma. 1993; 7: 489-96. [ Links ]
14. Bone L, Sucato D, Stegemant TM, et al: Displaced isolated fractures of the tibia shaft treated with either a cast or intramedulary nailing. J Bone Joint Surg. 1997; 79A: 1336-41. [ Links ]
15. Helfet DL, Koval K, Pappas J, et al: Intraarticular "pilon" fracture of the tibia. Clin Orthop. 1994; 298: 221-8. [ Links ]
16. Leone VJ, Ruland RT, Meinhard BP: The management of the tissues in pilon fractures. Clin Orthop. 1993; 292: 315-20. [ Links ]
17. Patterson M, Cole JD: Two-staged delayed open reduction and internal fixation of severe pilon fractures. J Orthop Trauma. 1999; 13: 85-91. [ Links ]
18. Thordason DB: Complications after treatment of tibia pilon fractures: prevention and management strategies. J Am Acad Orthop Surg. 2000; 8: 253-65. [ Links ]
19. Bone LB: Fractures of the tibial plafond. The pilon fracture. Orthop Clin North Am. 1987; 18: 95-104. [ Links ]
20. Koras EH, Weiner LS: Displaced pilon fractures. An update. Orthop Clin North Am. 1994; 25: 651-63. [ Links ]
21. Borelli J, Catalano L: Open reduction and internal fixation of pilon fractures. J Orthop Trauma. 1999; 13: 573-82. [ Links ]
22. Sands A, Grujic L, Byck DC, Agel J, Benorschke S: Internal fixation of displaced pilon tibial fractures. Clin Orthop. 1998; 347: 131-7. [ Links ]
23. Ovadia DN, Beals RK: Fractures of the tibial plafond. J Bone Joint Surg. 1986; 68A: 543-51. [ Links ]
24. Kellman J, Waddell JP: Fractures of the distal tibia metaphysic with intra-articular extension-the distal tibia explosion fracture. J Trauma. 1979; 19: 593-601. [ Links ]
25. López-Oliva Muñoz F, Marqués-López F, Torner P, Martínez FM: Fracturas de pilón tibial, enfoque diagnóstico y terapéutico. Cursos de actualización SECOT: 89-96. [ Links ]
Nota
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/actaortopedica














