Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta ortopédica mexicana
Print version ISSN 2306-4102
Acta ortop. mex vol.28 n.4 Ciudad de México Jul./Aug. 2014
Artículo original
Utilidad del aloinjerto óseo estructurado para defectos acetabulares en prótesis de revisión
Utility of a structured bone allograft for acetabular defects in the setting of a revision prosthesis
García-Anaya LE,* Negrete-Corona J,** Jiménez-Aquino JM***
Hospital Regional "Lic. Adolfo López Mateos"
Nivel de evidencia: IV
* Residente de Cirugía Articular.
** Profesor Titular del Curso de Alta Especialidad de Cirugía Articular.
*** Profesor Adjunto del Curso de Alta Especialidad de Cirugía Articular.
Hospital Regional "Lic. Adolfo López Mateos".
Dirección para correspondencia:
Dr. Jorge Negrete Corona
E-mail: negretdoc@hotmail.com
RESUMEN. Introducción: La coxartrosis se considera una patología creciente; existiendo una demanda importante en la artroplastía total de cadera primaria en las próximas décadas, por lo tanto, incrementará la artroplastía de revisión de cadera; las indicaciones más comunes para la revisión son el aflojamiento de los componentes, inestabilidad de la cadera e infección, involucrando el componente acetabular en más de 50% de las revisiones. La pérdida ósea acetabular es de los mayores retos en la artroplastía de revisión de cadera. Objetivos: Determinar en estudios de imagen la osteointegración del aloinjerto mediante escalas radiográficas de AAOS, grado de funcionalidad de la cadera afectada mediante Harris Hip Score (HHS), valorar la satisfacción personal del paciente e identificar y describir las complicaciones. Material y métodos: Es un estudio observacional, longitudinal, retrospectivo, descriptivo, básico y clínico. Se seleccionaron expedientes de pacientes sometidos a cirugía de revisión protésica de cadera con aflojamiento protésico y defecto acetabular en quienes se haya utilizado aloinjerto óseo estructurado en el período de Enero 2007 a Abril 2012. Se realizó un seguimiento con controles a seis meses y un año. Resultados: Fueron 18 pacientes, 61% mujeres y 39% hombres, edad entre 47-79 años, con defecto acetabular grado IIB 44.4%, IIC 44.4% y III 11.2%, según clasificado por Paprosky, HHS de 27 puntos a 72.3 puntos a un año. Osteointegración al 100% en 9 pacientes, 75% en 6 y 50% en 3 pacientes. Un paciente con infección periprotésica aguda.
Palabras clave: cadera, injerto, prótesis, transplante óseo.
ABSTRACT. Introduction: Coxarthrosis is considered as an increasingly frequent condition that will lead to an important demand for primary total hip arthroplasty in the coming decades and this, in turn, will increase the number of revision hip arthroplasties. The most common indications for revision are component loosening, hip instability and infection, with involvement of the acetabular component in more than 50% of revision procedures. Acetabular bone loss is one of the major challenges of revision hip arthroplasty. Objectives: To determine, by means of imaging studies, allograft osseointegration using the AAOS radiographic scales, the performance grade of the affected hip using the Harris Hip Score (HHS), and patient personal satisfaction, as well as identify and describe complications. Material and methods: Observational, longitudinal, retrospective, descriptive, basic, clinical trial. The records of patients subjected to revision hip arthroplasty who experienced prosthetic loosening and had an acetabular defect treated with structured bone allograft between January 2007 and April 2012 were selected. Patients were followed-up at 6 and 12 months and compared with controls. Results: The total number of patients was 18, 61% females and 39% males. Age range was 47-79 years. The acetabular defect grade was as follows: 44.4% were IIB; 44.4% were IIC, and 11.2% were III, according to the Paprosky classification. The HHS went from 27 to 72.3 at one year. Osseointegration was 100% in 9 patients, 75% in 6, and 50% in 3 patients. One patient had acute periprosthetic infection. Conclusions: This method represents a good treatment option for acetabular defects, as it provides significant improvement according to the HHS and proper allograft osseointegration, which helps patients increase their bone stock for future revision procedures.
Key words: hip, graft, prosthesis, bone transplantation.
Introducción
La artrosis es una enfermedad definida como una lesión del cartílago articular y formación de hueso de mala calidad que conlleva a dolor e incapacidad de la funcionalidad de la articulación. La artrosis de cadera se considera una patología creciente y que afecta principalmente a los adultos, con predominio en el sexo femenino en relación de 6:1. Dentro de los factores de riesgo que se pueden presentar se encuentran el sobrepeso, la obesidad y traumatismos.1,2
Se estima que en las próximas décadas existirá una demanda importante en la artroplastía total de cadera primaria y por tanto, también de la artroplastía de revisión de cadera. Esta última se prevé que aumentará en EU dentro del período comprendido del 2005 al 2030 en un 137% (de 40,800 procedimientos a 96,700).3
Las indicaciones más comunes para la revisión de cadera son el aflojamiento de los componentes, la inestabilidad de la cadera y las infecciones, estando involucrado el componente acetabular en más de 50% de las revisiones. La pérdida ósea está dada por la osteólisis, stress-shielding o la migración de los componentes. Actualmente, la pérdida ósea acetabular es uno de los mayores retos en la artroplastía de revisión de cadera.3 La patología coxofemoral en nuestro país cursa con una elevada incidencia; en algunos estudios etiológicos, la enfermedad se reparte en 40% de coxartrosis primarias y 60% de coxartrosis secundarias, de las cuales 40% son displasias, subluxaciones o luxaciones congénitas, 4% displasias de crecimiento adquiridas y 35% de origen traumático. Al año, en nuestro país, existen 3 millones de personas mayores de 65 años y se producen 20,000 fracturas de cadera. El Dr. Luis Miguel Gutiérrez Robledo señala que el incremento de la esperanza de vida en la actualidad, aunado a mejores condiciones de vida, alcanza los 72 años para la mujer y los 68 para el hombre, por lo que para este tipo de pacientes, las causas más frecuentes de invalidez son la enfermedad articular, el trauma y la ceguera. El mecanismo de lesión en la patología coxofemoral es de tipo mecánico 7%, genético 46%, inflamatorio 28%, 12% por caída y 7% tumoral. En el nivel del sitio de la lesión anatómica, la porción coxofemoral se encontró a nivel de acetábulo (78%), cabeza femoral (16%) y femoral (6%).
En la etiología de la coxofemoral, el problema degenerativo (coxartrosis) tuvo 44% de presentación, 26% de displasia y luxación congénita de cadera, 11% de carácter inmunológico, 13% traumático y 6% tumoral.
El grupo etario más afectado fue entre los 35-55 años, observando que en nuestra población el daño es mayor en pacientes jóvenes-adultos, difiriendo con los estudios de la literatura europea que se dan en mayores de 60 años, esto se debe acaso a que nuestra pirámide de población es de sujetos jóvenes y la de Europa es de adultos mayores. En cuanto al grupo económico, el más afectado en nuestra población es el nivel bajo, seguido del nivel medio, habiendo una diferencia en la comparación de estudios epidemiológicos europeos que refieren que los más afectados son los del nivel medio-superior.2 En 1950, el gran Sir John Charnley de Manchester escribió un libro clásico sobre el tratamiento no operatorio de las fracturas: El tratamiento cerrado de fracturas comunes. Charnley, sin embargo, es renombrado como el innovador del remplazo total de cadera. Entre sus innovaciones destaca el desarrollo del cemento acrílico para fijar el vástago y el componente acetabular. Charnley también estaba interesado en la fricción articular, por lo que reemplazó el teflón por el polietileno de alta densidad. Muchas de las prótesis totales de cadera que puso en los años 60 siguen hoy todavía funcionando.1
Una ayuda importante en la toma de decisiones en este tipo de complicaciones son los estudios de diagnóstico tales como radiografías convencionales anteroposteriores y laterales de la zona de la cadera afectada, así como de alar y obturatriz para identificar el defecto acetabular. Asimismo, la TAC con reconstrucción tridimensional nos ayuda a realizar una imagen fidedigna del defecto y nos ayuda a estadificarlo. Para esto, existen sistemas de clasificación de los cuales los dos más comunes son derivados de la Academia Americana de Cirujanos Ortopédicos (AAOS) y la clasificación de Paprosky.3,4 El sistema de la AAOS, descrita por D'Antonio y colaboradores, es el más usado y toma en cuenta el patrón y ubicación de la pérdida ósea, pero tiene en cuenta la cantidad de esta última: El tipo I consiste en la pérdida de hueso acetabular por un déficit segmentario, existe incontinencia e involucra parte del apoyo hemisférico acetabular o pared medial. El tipo II consiste en el defecto acetabular cavitario e implica las áreas de contención, sin afectar el apoyo del anillo acetabular. Tanto el tipo I como el tipo II se subdividen por la ubicación de la pérdida ósea: superior, anterior, posterior y central (pared medial). El tipo III es un defecto acetabular combinado tanto segmentario como cavitario. El tipo IV implica una deficiencia severa de las columnas anterior y posterior, dando lugar a la discontinuidad pélvica. El tipo V incluye la pérdida ósea masiva afectando la anatomía de la cadera, causando dificultad para localizar el acetábulo verdadero.3
El sistema de clasificación de Paprosky sobre la fijación acetabular no cementada se basa en el estado del anillo acetabular, cúpula, columna y el área de contacto al momento de la revisión. Esta clasificación está basada en la disponibilidad del hueso de apoyo al tiempo de la reconstrucción: El tipo 1 son los defectos del hueso acetabular que exhiben mínima o ninguna deformidad. En las fallas cementadas la única pérdida de hueso puede ser en el cemento de los agujeros de fijación, por lo que este hueso puede soportar un componente acetabular no cementada. En el tipo 2, las columnas anterior y posterior están intactas pero hay algo de destrucción en la cúpula y la pared medial del acetábulo. En el tipo 2A hay una pérdida de hueso superior para el componente migratorio o de osteólisis, pero el anillo acetabular está intacto así que el defecto se considera cavitario. En el tipo 2B, en este defecto, la parte superolateral del anillo acetabular está ausente por lo que se considera defecto segmentario. El tipo 2C hay una destrucción demostrable de la pared medial acetabular. La clave para reparar los defectos tipo 2 es la retención de la columnas anterior y posterior para la inserción estable de un componente acetabular no cementado. En el tipo 3, el defecto muestra una migración superior extensa del componente acetabular con más de 2 cm de pérdida ósea superior y paridad superolateral del anillo acetabular. En el tipo 3A, la gota o lágrima se encuentra intacta y por lo tanto el resto de la pared medial está intacta. Los defectos 3B se refieren cuando el componente acetabular puede migrar más de 2 cm y la gota es obliterada y ocurre osteólisis severa del isquion (lo cual indica deficiencia de la pared y de la columna posterior). En el tipo 3B se debe evitar el uso de componentes acetabulares no cementados, las radiografías preoperatorias mostrarían estos tres signos.4
La clasificación de los defectos femorales se da del siguiente modo: Tipo 1: En este defecto no hay pérdida del stock óseo sustancial. La deficiencia ocurre únicamente en la pérdida del componente cementado y puede ser manejado con insertar componentes con o sin cemento. Tipo 2: Este defecto cavitario envuelve la pérdida del stock óseo. Se puede tratar con el uso de fijación proximal de los componentes modulares o con componentes recubiertos porosos proximales o con impactación de aloinjerto óseo triturado. Incluso puede ser tratado con fijación distal del tallo con inserción o no de cemento. Tipo 3: Este defecto es caracterizado por la pérdida segmentaria no circunferencial del stock óseo. Puede ser manejado con aloinjerto cortical. Tipo 4: Este defecto segmentario es la pérdida del stock óseo de menos de 5 cm de longitud. El calcar y el trocánter menor están envueltos pero el defecto y no se extiende a la diáfisis. Es tratada con implante de reemplazo de calcar. Tipo 5: Este defecto se segmentación se define como la pérdida del stock óseo mayor de 5 cm de longitud, se extiende hasta la diáfisis y requiere del uso de aloinjerto estructurado o de una prótesis tumoral.5
El objetivo de la reconstrucción en la revisión acetabular, a largo plazo es una fijación estable de un componente bien posicionado. La fijación biológica logra la osteointegración del componente y permite alcanzar la estabilidad mecánica sin osteointegración, es preferible debido a que presenta una mayor durabilidad, pero la osteointegración en defectos óseos masivos es difícil de lograr. Para lograr una osteointegración es importante tomar dos puntos importantes: primero, una fijación estable con un movimiento mínimo (< 50 mm) que promueva a la formación de hueso dentro de los poros del implante; aunque, con un micromovimiento excesivo (> 150 mm) lleva a los huesos la resorción la infiltración de tejido fibroso y conduce al aflojamiento del implante protésico. Segundo, el implante debe tener un porcentaje mínimo de contacto con el hueso receptor, la mayoría refiere ser de 50%, para esto influye el tamaño del implante acetabular, la calidad y la localización de la zona de contacto, así como el tipo de metal de la prótesis.6
Los aloinjertos musculoesqueléticos se han definido en el rol de las cirugías de reconstrucción, sobre todo del miembro pélvico. En el pasado su indicación era controversial, pero actualmente los aloinjertos están claramente indicados.5 La restauración del stock óseo es la meta más importante de la artroplastía de revisión, particularmente en los pacientes que requerirán futuras cirugías por el tiempo de vida de la prótesis. En algunos pacientes, la pérdida ósea es tan severa que es imposible estabilizar el nuevo implante, por lo que el uso de aloinjertos óseo ha cubierto este defecto.5 Se utiliza hueso procedente de cabezas femorales, aunque en ocasiones, puede utilizarse injerto óseo autólogo cuando la cadera necesite, también, una artroplastía total y se disponga de la cabeza femoral contralateral. Debe hacerse un estudio cuidadoso de los donantes y el injerto debe ser sometido al tratamiento físico y químico apropiado con el objeto de disminuir al máximo la posibilidad de transmisión de enfermedades.7 Las cabezas femorales pueden utilizarse como injerto estructural o fragmentado.
Existen diferentes opiniones, con frecuencia opuestas, respecto al tamaño óptimo del injerto, a la proporción de injerto cortical y esponjoso y a la extensión de la incorporación del injerto; a menudo se carece de datos al respecto. Sin embargo, puede considerarse que las siguientes características son ventajosas: a) Que la reserva ósea del receptor y el injerto sea de buena calidad, b) El injerto se rodea por hueso receptor en la mayor extensión posible, c) En la interfaz actúan fuerzas importantes de compresión, mientras que las fuerzas de cizalla que actúan sobre los tomillos de fijación son mínimas y d) El montaje tiene una buena estabilidad primaria (que se incrementa cuando se cementa el componente acetabular).7
Injertos estructurales: Se le da forma al hueso para aumentar al máximo la superficie esponjosa en contacto con el hueso receptor. Si el área receptora del injerto tiene una geometría compleja, puede contonearse con una sierra, una fresa o un fórceps de Luer. Esto se llevará a cabo de forma muy conservadora, porque todo el hueso pelviano remanente, por fino que sea, es necesario. Para acelerar la incorporación del injerto, el cirujano utiliza una pequeña broca para perforar la cortical del hueso receptor en varios puntos. El injerto se fija con tornillos de esponjosa de rosca corta o larga, dependiendo del lugar de fijación. Si es posible, se puede utilizar una arandela (que debe apoyarse sobre la cortical del injerto) para prevenir el hundimiento del tomillo en el injerto. Los tornillos deben actuar como tornillos a compresión, es decir, la rosca debe entrar en el hueso receptor exclusivamente y debe llegar a la cortical opuesta cuando sea posible. Se recomienda que al introducir los tornillos den una dirección similar a la de la fuerza resultante de la cadera porque de este modo se disminuyen las fuerzas de cizalla sobre los mismos. Se produce un montaje con una buena estabilidad primaria cuando el ángulo formado entre la interfaz hueso-injerto y el de la fuerza resultante de la cadera se aproxima a 90º. Esto significa que las fuerzas principales a las que está sometida la interfaz son fuerzas de compresión. Los tornillos cuyo eje se desvía de forma importante y la fuerza resultante de la cadera son más inestables porque se incrementan al máximo las fuerzas de cizalla que se sitúan sobre los mismos. Los tornillos proporcionan una estabilidad primaria mínima cuando la interfaz hueso-injerto es prácticamente paralela a la fuerza resultante de la cadera debido a que las fuerzas primarias que actúan en la interfaz son fuerzas de cizallamiento.7
Los injertos fragmentados: Habitualmente se utilizan fragmentos de hueso para rellenar los espacios remanentes entre el hueso receptor y el injerto estructural para sellar ranuras y para rellenar los defectos que rodean al hueso receptor (como en una protrusión cerrada). Se obtienen fragmentos de tamaño progresivamente mayor, bien fresando la cabeza femoral resecada, bien troceándola con un molinillo de hueso o bien cortándola en láminas y fragmentándolas con una pinza de Luer. Los fragmentos más pequeños son útiles para sellar ranuras. Los fragmentos de tamaño medio se utilizan para cerrar las brechas estrechas. La mejor compresión y adherencia entre los fragmentos se obtiene con fragmentos más irregulares.7 Por tanto, el uso de aloinjerto óseo estructurado en cadera con una pérdida ósea acetabular es necesario para dar estabilidad al componente hemisférico del acetábulo; estas deficiencias representan un reto difícil en la revisión del acetábulo.
El aloinjerto óseo estructurado es una herramienta exitosa para resolver el déficit de stock óseo. Las ventajas incluyen el potencial para restaurar el centro normal de la cadera y la masa ósea para una futura revisión. Las desventajas incluyen la dificultad técnica y un rango mayor de complicación. Las complicaciones específicas incluyen osteointegración sin éxito del injerto en el hueso del huésped y la reabsorción del injerto, además el fracaso del injerto estructural puede llevar al fracaso del implante; dichas fallas se observan con mayor frecuencia cuando el aloinjerto óseo estructurado apoya más de 50% de la superficie en el componente acetabular. En la mayoría de las caderas, la ubicación de la pérdida ósea segmentaria es superoanterior o superoposterior tipo Paprosky II. Con la pérdida ósea masiva tipo Paprosky III, el aloinjerto estructural puede ser utilizado en conjunción con otros dispositivos que logran una estabilidad mecánica. En este contexto, el aloinjerto estructural, se utiliza sólo para restaurar la masa ósea y dirigir el centro de la cadera a una posición normal. Los injertos han mostrado un éxito moderado y la supervivencia a diez años del componente acetabular ha llagado a 78%.3,8
Actualmente, la pérdida ósea acetabular es uno de los mayores retos en la artroplastía de revisión de cadera; por tal motivo, se ha visto la necesidad de tratar las complicaciones de la artroplastía total de cadera debidas al tiempo de vida de las prótesis, siendo las más frecuentes el aflojamiento aséptico del componente acetabular, que por el roce continuo de la prótesis dejan un defecto óseo significativo y pierden funcionalidad, generando dolor, limitación de las actividades diarias de los pacientes. Se requiere de un método que restablezca la estructura ósea del acetábulo y que logre la mejoría en la biomecánica de la cadera en los pacientes que cuentan con defectos acetabulares a partir del tipo 2A de Paprosky, siendo utilizado el aloinjerto óseo estructurado como herramienta para este procedimiento. Otro tratamiento para defectos acetabulares es colocar un anillo de reforzamiento que ocasiona lisis en el tejido óseo con defecto mayor a mediano y largo plazo. Se ha observado que la gran ventaja del aloinjerto óseo estructurado incluye el potencial para restaurar el centro normal de la cadera y la masa ósea para una futura revisión de cadera, aminorando así los riesgos y complicaciones que conllevan este tipo de cirugías para los pacientes, así como aminorar los gastos, tanto de los pacientes como de las instituciones.
Material y métodos
Previa autorización por el Comité de Investigación y de Ética del Hospital Regional "Lic. Adolfo López Mateos" con número de registro asignado en el dictamen de aceptación 282.2012, se realizó un estudio retrospectivo, observacional, longitudinal, retrospectivo, descriptivo y clínico desarrollado a partir de aquellos pacientes ingresados al Servicio de Ortopedia en el período comprendido de Enero de 2007 a Abril de 2012 con base a los criterios de inclusión y exclusión, para identificar la utilidad del aloinjerto óseo estructurado en pacientes sometidos a prótesis de revisión con aflojamiento protésico y defecto acetabular.
Se seleccionaron a aquellos expedientes de pacientes sometidos a cirugía de revisión protésica de cadera con aflojamiento protésico y defecto acetabular que se haya utilizado aloinjerto óseo, realizándose un seguimiento de los mismos iniciándose de Enero 2007 a Abril 2012, determinando a todos aquellos pacientes que se sometieron a esta técnica que, posterior a esto se realizará un seguimiento con controles de acuerdo con las escalas de funcionalidad (Harris Hip Score) y de osteointegración a nivel radiográfico (AAOS), realizándose un registro de los tiempos de por los menos seis meses de seguimiento y la presencia de efectos adversos durante el tratamiento. Se consideraron datos demográficos como edad, sexo, etiología del padecimiento, satisfacción personal del paciente, funcionalidad clínica, teniéndose como objetivo demostrar la utilidad del aloinjerto óseo estructurado en pacientes sometidos a prótesis de revisión con aflojamiento protésico y defecto acetabular, en la funcionalidad clínica con la Harris Hip Score y la osteointegración a nivel radiográfico mediante escalas de la AAOS. Como variable dependiente se consideraron a los pacientes sometidos a cirugía de revisión protésica de cadera con aflojamiento protésico y defecto acetabular en quienes se colocó aloinjerto óseo estructurado. Como variables independientes consideramos edad, sexo, tipo de defecto acetabular, inicio de bipedestación, marcha, osteointegración y satisfacción del paciente. Una vez recabada la información mediante la hoja de recolección de datos, se hizo un análisis estadístico de las variables y obtuvimos los resultados. Posteriormente determinamos, basados en los datos arrojados, las conclusiones.
Se consideraron como criterios de inclusión los expedientes completos con valoración de las escalas funcionales en los períodos de tiempo señalados en los objetivos. En estos expedientes, los pacientes debían presentar, además de aflojamiento protésico acetabular, defecto acetabular y haber sido sometidos a tratamiento con aloinjerto óseo estructurado.
Los criterios de exclusión fueron aquellos expedientes con valoración ambigua o incompleta en cualquiera de las escalas y en los estudios de imagen, aquéllos en los que el paciente a pesar de presentar aflojamiento protésico de cadera, no presentó defecto acetabular y/o no se haya tratado con aloinjerto óseo estructurado.
Los criterios de eliminación fueron aquellos expedientes en los cuales el paciente no deseaba participar en el estudio, expedientes donde el paciente falleció por causas ajenas al padecimiento (aflojamiento protésico de cadera) y su tratamiento.
Se utilizó estadística descriptiva, medidas de tendencia central y dispersión: rango, media, mediana, moda, desviación estándar, proporciones o porcentajes para caracterización demográfica. Para la comparación de las variables, dependiendo de su escala, se utilizó estadística no paramétrica con base en la prueba de Friedman y análisis de varianza para medidas repetidas según sea el caso.
Resultados
En el protocolo se estudió el expediente de 18 pacientes de 2005 a 2012 en Hospital Regional "Lic. Adolfo López Mateos" que fueron sometidos a prótesis de revisión con colocación de aloinjerto óseo estructurado, teniendo datos de seguimiento cada 6 meses, se obtuvieron los siguientes resultados: la población quedó dividida en 61% mujeres y 39% hombres con un rango de edad entre 47 a 79 años (promedio de 64.6 y una moda 70 años).
Se realizó abordaje lateral directo en todos los casos, operando 6 caderas derechas y 12 caderas izquierdas; relación 1:2.
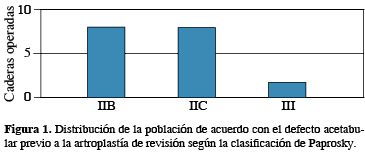
Los resultados del análisis de la valoración prequirúrgica fueron: pacientes con defecto acetabular grado IIB, IIC y III según la clasificación de Paprosky, la distribución de la población se encontraba con 44.4% para grado IIB, 44.4% para grado IIC y 11.2% para grado III (Figura 1).
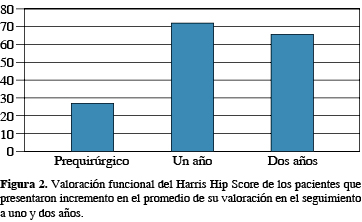
Se aplicó la escala de valoración funcional Harris Hip Score con un puntaje de 12 a 51 en la valoración prequirúrgica con un promedio de 27 puntos. Del análisis de los resultados postquirúrgicos, se dividió al año y a los dos años obteniendo la siguiente información: de la valoración funcional del Harris Hip Score, los pacientes presentaron incremento en el promedio de su valoración llegando a un 72.3 puntos, con rango de 60-91 puntos al año de seguimiento. Estos mismos datos se analizaron a los dos años del evento quirúrgico, dando un promedio de 66.5 puntos, con un rango de 54-81 puntos, observando una mejoría funcional de mayor impacto durante el primer año (Figura 2).
Se valoró la osteointegración del aloinjerto óseo estructurado al año, según la clasificación de AAOS con los siguientes resultados: 9 pacientes de la población total presentó una integración de 100%, 6 de ellos 75% y 3 pacientes obtuvieron 50% de integración, no hubo pacientes con reabsorción completa del aloinjerto. Por lo anterior, todos los pacientes iniciaron en promedio la deambulación a los tres meses del postquirúrgico. El interrogatorio final incluyó una valoración sobre satisfacción personal, 22% nos reportó una calificación de 10, 16.6% calificó en 9, 16.6% calificó con 8, 27.8% calificó con 7, siendo la calificación más baja 6 con 22%; se obtuvo un rango de 6-10 (Figuras 3 y 4).
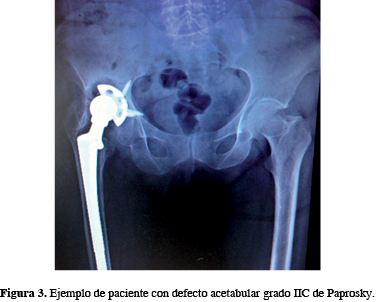
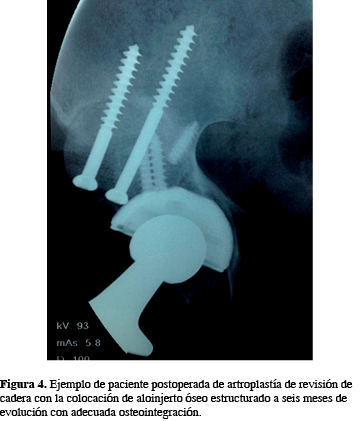
Se presentó complicaciones en un paciente, siendo esta infección periprotésica aguda tratada con lavado quirúrgico en cuatro ocasiones y con antibioticoterapia, reportando S. epidermidis, el cual remitió a un mes de la intervención quirúrgica, sin interferir en los resultados de osteointegración del aloinjerto óseo estructurado (Figuras 3 y 4).
Discusión
La prótesis de revisión de cadera con aloinjerto óseo estructurado es una buena opción terapéutica en pacientes que presentan defectos acetabulares a partir de un grado IIA según la clasificación de Paprosky, ya que presenta una mejoría significativa según la escala funcional de Harris Hip Score a un año y a dos años de seguimiento, lo que mejora la calidad de vida de los pacientes, así como su satisfacción personal. Todos los pacientes lograron deambulación máximo a los tres meses, con un porcentaje aceptable de osteointegración. Radiográficamente a tres meses ya podemos observar un grado adecuado de osteointegración y que a un año y dos años no se ve afectada la integración del aloinjerto. Con los anterior, podemos concluir que en estos pacientes se ha logrado cubrir el defecto acetabular con ayuda del aloinjerto óseo estructurado y que, por lo tanto, presentarán un mejor stock óseo a nivel del defecto acetabular, manteniendo así mejor estabilidad en el componente acetabular que prolongue la vida media de la prótesis.6,7,8
REFERENCIAS
1. Canale S, Beaty J: Campbell's Operative Orthopaedics, Arthroplasty; 11th Ed. Mosby.; 2008. [ Links ]
2. Granados RR, Díez GMP, Coronado ZR, Chávez AD: Análisis estadístico de la patología quirúrgica coxofemoral en el Instituto Nacional de Rehabilitación. Rev Mex Med Fis Rehab. 2007; 19: 63-8. [ Links ]
3. Deirmengian GK, Zmistowski B, O'Neil JT, Hozack WJ: Management of acetabular bone loss in revision total hip arthroplasty. J Bone Joint Surg Am. 2011; 93(19): 1842-52. [ Links ]
4. Lieberman. J: Advanced reconstruction hip: Uncemented acetabular revision. 1st Edition. USA, 2005: 317-27. [ Links ]
5. Gross AE , Blackley H, Wong P, Saleh K, Woodgate I: The use of allografts in orthopaedic surgery. Part II: the role of allografts in revision arthroplasty of the hip. J Bone Joint Surg Am. 2002; 84(4): 655-67. [ Links ]
6. Gómez F. Artroplastía total de cadera. Factores biológicos. México, Mcgraw-Hill; 2000: 33-45. [ Links ]
7. Bauer R, Kershbaumer F, Poisel S: Cadera y fémur. Cirugía ortopédica. Revisión de la artroplastía total de Cadera, p. 336-46. [ Links ]
8. Schreurs BW, Thien TM, de Waal Malefijt MC, Buma P, Veth RP, et al: Acetabular revision with impacted bone graft and a cemented cup in rheumatoid arthritis. J Bone Joint Surg Am. 2003; 85-A(4): 647-52. [ Links ]
Nota
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/actaortopedica














