Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta ortopédica mexicana
versión impresa ISSN 2306-4102
Acta ortop. mex vol.28 no.3 Ciudad de México may./jun. 2014
Artículo de revisión
Síndrome del túnel del tarso. Revisión del tema
Tarsal tunnel syndrome. Review of the topic as a result of one case
López-Gavito E,* Parra-Téllez P,* Cornejo-Olvera R,** Vázquez-Escamilla J***
Instituto Nacional de Rehabilitación, Ciudad de México
Nivel de evidencia: IV
* Médico adscrito al Servicio de Deformidades Neuromusculares y Patología del Pie.
** Residente de Alta Especialidad en Deformidades Neuromusculares y Patología del Pie.
*** Jefe de la División de Tobillo, Pie y Deformidades Neuromusculares.
Instituto Nacional de Rehabilitación.
Dirección para correspondencia:
Dr. Eduardo López Gavito
Instituto Nacional de Rehabilitación,
Servicio de Deformidades Neuromusculares,
6o piso. Ortopedia,
Calzada México-Xochimilco, Núm. 289,
Col. Arenal de Guadalupe,
14389, México, D.F.
Tel. 59 9910 00, ext. 12714
E-mail: egavito@hotmail.com
RESUMEN. La primera descripción del túnel del tarso se le atribuye a Richter, en 1897; en 1932 Pollock y Davis describen por primera vez el síndrome, en 1960 Kopell y Thompson describen la clínica del síndrome de túnel del tarso y en 1962 Charles Keck describió el síndrome del túnel del tarso en forma detallada con casos clínicos. Se presenta el caso de un paciente femenino de 61 años que inició su padecimiento en 2010, al presentar talalgia intermitente que se incrementa de forma gradual, seis meses después el dolor es constante y limita la marcha, EVA de 6/10, se diagnostica fascitis plantar, y se envía a fisioterapia sin mejoría a los dos meses de tratamiento. El ultrasonido de fascia plantar, reporta engrosamiento de la misma, con microdesgarros en su inserción en calcáneo, se realiza infiltración de plasma rico en plaquetas en fascia plantar sin mejoría, dos meses después es enviada a sesiones de ondas de choque sin cambios, se revalora caso y se realiza el diagnóstico de síndrome del túnel del tarso en forma clínica y por electromiografía y en 2011 se infiltran esteroide con anestésico local con mejoría temporal. En 2012, encontramos EVA de 7/10 y AOFAS de 54 puntos, se interviene quirúrgicamente y como hallazgo transoperatorio se encuentra trayecto varicoso que disminuía el calibre del túnel del tarso oprimiendo a las estructuras adyacentes. Se presenta el caso clínico y la revisión en la literatura del síndrome del túnel del tarso.
Palabras clave: neuropatía, síndrome, tobillo, hueso del tarso, túnel del tarso, dolor.
ABSTRACT. The first description of tarsal tunnel is attributed to Richter in 1897, in 1932 Pollock and Davis described the syndrome for the first time, in 1960 Kopell and Thompson described the clinical features of tarsal tunnel syndrome; and in 1962 Charles Keck described tarsal tunnel syndrome in a detailed manner with clinical cases. We present the case of a 61 year old female patient who presented symptoms in 2010, she had intermittent talalgia that increased gradually, six months later pain is constant and limiting gait, EVA is 6/10, she is diagnosed with plantar fasciitis and is referred to physiotherapy with no improvement after two months of treatment. The plantar fascia ultrasound reports thickening with micro tears in the heel bone attachment, we infiltrated the plantar fascia with platelet rich plasma with no improvement, two months later she has shock wave sessions with no changes observed. We reassess the case and make the diagnosis of tarsal tunnel syndrome clinically and with electromyography and in 2011 we infiltrate a steroid with local anesthesia with temporary improvement. In 2012, we found an EVA of 7/10 and an AOFAS of 54 points, we perform surgery and the intraoperative finding is a varicose vein that decreased the caliber of the tarsal tunnel compressing adjacent structures. The clinical case is presented and we reviewed tarsal tunnel syndrome in the literature.
Key words: neuropathy, syndrome, ankle, tarsal bone, tarsal tunnel, pain.
Introducción
La primera descripción del túnel del tarso se le atribuye a Richter, en 1897.1 En 1932, Pollock y Davis describieron por primera vez el síndrome;2 en 1960, Kopell y Thompson describieron la clínica del síndrome del túnel del tarso.3 En 1962, Charles Keck describió el síndrome del túnel del tarso en forma detallada con casos clínicos; también en ese año, Lam publica un trabajo sobre el mismo.4,5 En 1965, Goodgold, Kopell y Spieldholz describen la conducción nerviosa después de la compresión del nervio tibial en el túnel del tarso.1
Anatomía. El túnel del tarso es un espacio angosto osteofibroso en la región posteromedial del tobillo de 2.5 a 3.0 cm de ancho, en donde se encuentran anatómicamente de medial a lateral el tendón del tibial posterior, el flexor largo de los dedos, la arteria tibial posterior y vena(s) satélite(s), el nervio tibial en su porción final, así como el tendón flexor propio del primer dedo (Figura 1).

Este canal tiene una orientación cefalocaudal, se coloca en una posición anterior al eje coronal en su posición más distal; en su porción lateral se encuentra la tuberosidad posterior del astrágalo y en su cara más distal, el tubérculo del calcáneo; en su región superior, se encuentra el maléolo medial y la región medial e inferior se encuentra formada por el retináculo de los extensores; este último corresponde a una banda fibrosa que corre de la cara medial del calcáneo al maléolo medial.
El nervio tibial -también llamado ciático poplíteo interno-, que en su trayecto por la pierna inerva la musculatura del compartimiento posterior profundo, cuenta con una división importante a nivel del túnel del tarso, lo que puede ocasionar confusión diagnóstica con otros tipos de talalgia o dolor en el talón, dependiendo de la región en donde se ocasiona la compresión y de las ramas que se encuentran comprimidas. Recordemos que es una estructura que discurre en la porción medial del túnel, iniciando su bifurcación en el retináculo flexor en dos ramas: la plantar y la calcánea medial; esta última produce la inervación sensitiva de la cara medial del calcáneo, la rama plantar desciende acompañando a la arteria tibial posterior y al atravesar el retináculo de los flexores, se bifurca en dos ramas terminales sensitivomotoras: A) La plantar lateral, que inerva los músculos interóseos, el flexor corto del quinto dedo, el aductor del hallux, el cuadrado plantar, los tres lumbricales laterales y el abductor del quinto dedo; y B) La rama plantar medial o nervio de Baxter, que inerva el flexor corto del hallux, el lumbrical medial, el abductor del hallux, el flexor corto de los dedos y al abductor del quinto dedo.
Etiopatogenia. Independientemente de la etiología, el síndrome del túnel tarsiano es una neuropatía periférica ocasionada por compresión del nervio tibial posterior en cualquiera de sus ramas; la compresión del nervio tibial se produce por causas extrínsecas como son secuelas de fracturas previas, trauma directo o repetido del retropie, esguinces de repetición del tobillo (17 a 43% de los casos), artritis reumatoide (10%), espondilitis anquilosante, sobrepeso, valgo del tobillo o pie plano valgo, entre otras.
Entre las causas intrínsecas se encuentra cualquier lesión que ocasione disminución del espacio en el cual se encuentra alojado el nervio tibial posterior, como gangliones, neurofibromas u otros tumores del nervio (8%), várices de la vena tibial (17%), fibrosis perineural, lipomas, tendones accesorios o músculos accesorios como el abductor del primer dedo, entre otras.1,6,7,8
La compresión túnel tarsiano, cualquiera que sea su etiología, puede ocasionar un fenómeno de dificultad en el retorno venoso, produciendo una congestión venosa inicial con aumento del diámetro venoso, incrementando la compresión del túnel; como consecuencia, se produce anoxia, que provoca fibrosis interfascicular y puede -si progresa- ocasionar destrucción nerviosa, condición que se ve incrementada en casos de estasis venosa, como el descanso nocturno.1,7
Presentación clínica. La clínica clásica de la compresión el túnel del tarso es dolor urente en la región medial y retromaleolar del tobillo, que se incrementa con el apoyo plantar y ocasiona limitación de la marcha y/o claudicación; la zona dolorosa se puede extender a la región plantar, lo que se confunde fácilmente con una fascitis plantar. Puede presentarse también como disestesias mediales sin ser dolorosas que ocasionan hiposensibilidad generalizada -cuando se comprimen ambas ramas plantares- o selectiva -si se refiere sólo a una de ellas-; si es la rama lateral, se manifiesta como hipoestesia en la región plantar del quinto dedo y la mitad lateral del cuarto dedo; si ésta se presenta en la mitad medial del cuarto dedo y la región plantar del primero al tercero, corresponde a la zona sensitiva del nervio plantar medial; la irradiación proximal con hormigueo y el entumecimiento se ven aproximadamente en un tercio de los casos y se llaman el fenómeno de Valleix (Figura 2).6,7,9,10

Los síntomas también pueden ser exacerbados por la eversión forzada y la dorsiflexión del pie. En raras ocasiones, el dolor se irradia hacia el muslo. La debilidad es un fenómeno tardío que aparece por primera vez en el abductor del primer dedo y después se agrega en el flexor corto de los dedos, con lo que progresa la atrofia muscular. Los trastornos tróficos, como disminución de la sudoración, se presentan como una manifestación tardía.6,7
A la exploración física, se utiliza la prueba de Hoffman-Tinel (Figura 3) (disestesias eléctricas a la percusión del nervio); una prueba positiva se relaciona con una mejoría de la sintomatología en 80% de los casos a los que se les realiza descompresión temprana del túnel tarsiano.11 La prueba descrita por Kinoshita en el 2001 (Figura 4) consiste en realizar dorsiflexión y eversión del tobillo en combinación con la extensión de las metatarsofalángicas durante 20 segundos; esta prueba reproduce los síntomas, pero no se considera específica para la compresión del nervio tibial. Esta prueba fue comparada con el Windlass test para fascitis plantar, identificándose -además de tensión en la fascia plantar en esta última- tensión incrementada para el nervio tibial, por lo cual se pone en duda su especificidad.12,13


La presión sobre el trayecto del nervio en el lado medial del tobillo es dolorosa en 60 a 100% de los pacientes.1
Abouelela propone en el 2012 la prueba de triple esfuerzo de compresión (Figura 5) (TCST), donde el tobillo se coloca en flexión plantar completa y el pie en inversión, incluyendo presión constante digital aplicada sobre el nervio tibial posterior; es positiva en 61 de 65 (93.8%) pies sintomáticos, la sensibilidad TCST clínica fue 85.9%, mientras que la especificidad fue del 100%.14

El estudio más utilizado en nuestro medio es la electromiografía; se basa en la medición de la velocidad de conducción, que puede ser motora o sensitiva; la primera de ellas mide la latencia motora al estímulo proximal al túnel tarsiano y la evalúa posterior a éste en el músculo abductor del hallux y la segunda valora la latencia sensitiva evaluando los territorios sensitivos de los nervios plantares mediales e indica si existe denervación, la cual puede ser aguda o crónica. Schon demostró alteraciones electromiográficas compatibles con atrapamiento de nervio tibial en 23 de los 38 pacientes que estudió con dolor crónico del talón, poniendo en duda la confiabilidad de este estudio para confirmar el diagnóstico.15,16,17
El ultrasonido de alta resolución es otra técnica utilizada y demuestra la compleja anatomía del nervio tibial y sus ramas dentro del túnel del tarso, así como de los tendones y vasos que lo acompañan, la disposición anatómica del nervio posterior al tendón flexor largo de los dedos y anterior al flexor largo del hallux. El ultrasonido, puede identificar datos de compresión y otorgar información sobre la naturaleza de ésta, además de poder evaluar por medio de imagen Doppler la vascularidad, buscando identificar estasis venosa y mejorando la técnica de visón del nervio.18
La resonancia magnética es útil para localizar lesiones en el túnel tarsiano, determinar la extensión de las mismas y su relación con el nervio tibial posterior y planificar la cirugía; de la misma manera, se identifican las lesiones del tendón del tibial posterior y de los tendones que discurren por el túnel, identificando, además, lesiones ocupativas. Frey y colaboradores, en su serie publicada en 1993, indican que la relación de los hallazgos en la RM en pacientes con síndrome de túnel del tarso es de 88%; en este estudio, se identificó que 85% de los pacientes con pruebas electromiográficas positivas tenían hallazgos importantes en la RM.19
En nuestra experiencia, los estudios paraclínicos como la resonancia magnética, el USG y la EMG son importantes pero, como siempre, debe predominar la clínica y la experiencia del explorador.
Diagnóstico diferencial
El cuadro clínico puede tener múltiples etiologías. Existen diferentes lesiones agregadas que pueden simular un cuadro en el túnel del tarso; se debe identificar la posibilidad de radiculopatía en algún punto más proximal o casos relacionados con polineuropatía que pueden simular compresiones del túnel al presentar disestesias en la región plantar, dedos o región medial del pie. En general, se deben tener en cuenta las principales causas de talalgia, como fascitis plantar, bursitis calcánea, espolón calcáneo, tendinitis del tibial posterior e inclusive, pensar en una radiculopatía por lesión de disco intervertebral.
Tratamiento conservador. El tratamiento conservador debe iniciarse con manejo del dolor a base de antiinflamatorios no esteroideos como terapia base; pueden realizarse infiltraciones de corticosteroides o de anestésicos de larga duración para la reducción de los síntomas; sin embargo, no se recomienda el uso prolongado de éstos. Se debe analizar cada caso y aplicar una terapia definitiva.6,20
Se recomienda el uso de zapatos cómodos que no ocasionen aumento de la presión en la región medial de tobillo, así como plantillas que modifiquen la alineación del tobillo buscando la posición fisiológica en los casos de pie plano valgo, con el objetivo de llevar a la articulación subastragalina a una posición neutra.20,21
Se recomienda también la reducción del peso corporal en los casos en que éste ocasione pie plano valgo, la utilización de vendajes, ejercicios de estiramiento, crioterapia, manipulación o masaje de tejidos blandos.22,23,24
Tratamiento quirúrgico. El manejo quirúrgico se indica ante la falla en el manejo conservador o en casos en los que se identifica una lesión ocupativa del canal tarsiano; se debe considerar una exploración directa del mismo, cuanto más largo sea el intervalo entre el inicio del cuadro y la cirugía, el resultado será menos satisfactorio, sobre todo si este intervalo es superior a 10 meses.20,21
La técnica quirúrgica consiste en realizar un abordaje directo retromaleolar en palo de Hockey, incisión de 8 cm aproximadamente que inicia de 3.5 cm proximal al maléolo medial, disección cuidadosa de la piel y la grasa subcutánea para evitar sufrimiento dérmico; se profundiza hasta llegar al retináculo de los flexores, en donde se debe identificar y proteger el nervio calcáneo medial, se debe pasar algún instrumento romo debajo del retináculo y liberar éste de proximal a distal; se identifica dentro del túnel el nervio del tibial y se realiza la liberación del mismo y de sus adherencias hacia proximal y distal, buscando liberar las ramas plantares a distal hasta el cuerpo del abductor del Hallux, pudiendo liberarse la fascia profunda del mismo. Es importante realizar el cierre de tejido celular subcutáneo y piel, omitiendo el cierre de los planos profundos para evitar restituir la compresión; durante esta exploración se debe tener en mente la búsqueda de alteraciones ocupativas como los gangliones.6,10,25
Krishnan reportó en el 2006 una pequeña serie con liberación endoscópica del túnel del tarso, con buenos resultados.26
Según Mann, si no puede identificarse una causa específica, sólo 75% de los pacientes logran alivio con la intervención y en 25% el alivio es escaso o nulo con la cirugía. En los casos con una lesión definida, se puede esperar un excelente resultado del tratamiento quirúrgico llevado a cabo a la brevedad después de la aparición de los síntomas.20,27
Presentación del caso
Previo consentimiento informado para esta publicación.
Se trata de una paciente femenina de 61 años de edad, quien no cuenta con antecedentes de importancia para su padecimiento actual. Antecedente de tratamiento con taloneras para espolón calcáneo. El inicio de su padecimiento actual fue en Abril de 2010, al presentar talalgia, la cual es intermitente y mejora con el reposo; incrementa de forma gradual hasta que seis meses después, el dolor limita la marcha y se vuelve constante, con un reporte dentro de la escala visual análoga 6/10, con maniobra de hiperextensión de dedos positiva y dolor a la palpación sobre fascia plantar, sin alteraciones en pulsos. Se decide iniciar un manejo conservador para fascitis plantar, comenzando con hiperextensión de dedos y masaje plantar, así como fisioterapia sobre el sistema talo-aquíleo-plantar. Presenta mejora parcial dos meses posteriores al inicio de la terapia. Se solicita ultrasonido de fascia plantar, el cual reporta engrosamiento, con microdesgarros en el interior de la misma en su inserción en el calcáneo; se decide manejo con terapia de infiltración de plasma rico en plaquetas en la fascia plantar, sin mejoría. Dos meses después, se agregan 10 sesiones de ondas de choque, sin mejoría clínica significativa. Se revalora el caso clínico entre los médicos del servicio y en la exploración dirigida, se encuentra maniobra de hiperextensión dorsal con eversión del talón positiva (Kinoshita), la cual reproduce la sintomatología tras 20 segundos, agregándose parestesias del quinto dedo en su cara plantar, las cuales no habían sido reportadas previamente, dolor a la digitopresión del túnel del tarso y maniobra de Tinel positiva. Por ello, se realiza en Octubre de 2011 infiltración del túnel del tarso con esteroide y lidocaína, la cual tiene resultados positivos, con mejoría temporal del dolor. La paciente presenta exacerbación de la sintomatología en Enero de 2012, con valoración en la escala de la AOFAS de 54 puntos (dolor 20, función 26, alineación 8); por todo lo anterior, se decide realizar cirugía de exploración y liberación del túnel del tarso del pie izquierdo.
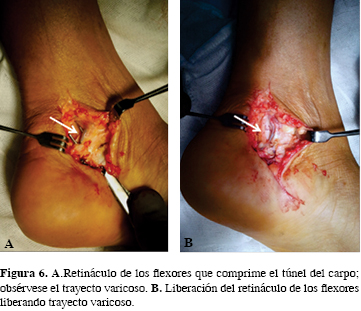
En Mayo de 2012, se realiza el procedimiento quirúrgico mediante abordaje medial retromaleolar sobre túnel del tarso, con disección por planos; se llega hasta retináculo del tibial posterior y de los flexores, se identifican trayectos venosos tortuosos en túnel del tarso (Figura 6), así como engrosamiento de retináculo de los flexores; al liberar el retináculo, se aprecia vaciamiento del congestionamiento venoso. Exploramos nervio tibial, liberando sus ramas, las que se siguen en su trayecto hasta el músculo abductor del primer dedo; finalmente, se sutura tejido celular subcutáneo y piel, sin tensión.
En el manejo postoperatorio inmediato de la paciente, se incluye la movilización temprana e inicio de hemoreológicos y medicamentos para manejo del dolor, deambulación asistida por muletas.
En citas subsecuentes, la paciente refiere mejoría substancial de la sintomatología, obteniéndose al mes de postoperatorio una escala de EVA de 8/10 y AOFAS de 80 puntos.
Discusión
El caso de nuestra paciente resultó un reto diagnóstico, ya que transcurrió más de un año desde que se iniciaron los síntomas al tiempo del diagnóstico definitivo de síndrome de túnel del tarso; en este tiempo, se agotaron las conductas terapéuticas para el manejo de la fascitis plantar, sin llegar a la cirugía, hasta el momento en el que la evolución no satisfactoria de nuestra paciente creó una duda diagnóstica y nos hizo revalorar completamente el caso: es importante destacar que para este momento, como indica la literatura se ha sobrepasado el tiempo ideal para una adecuada regresión de los síntomas al realizar la liberación del túnel; sin embargo, se debe entender que -si bien el caso fue valorado previamente- se necesita adquirir la experiencia necesaria para identificar el síndrome de túnel del tarso, ya que -como en este caso- pueden confundirse las distintas patologías.16
Antoniadis8 encontró que en el pie doloroso, se debe buscar siempre un diagnóstico diferencial; este síndrome -a pesar de no contar con estudios clínicos controlados- tiene una frecuencia elevada y se encuentra subdiagnosticado por desconocimiento de la anatomía del tibial posterior y sus ramas terminales.
Como ya se ha comentado, la primera causa de esta entidad es traumática, la segunda es de origen vascular, por lo cual nos encontramos en nuestro caso con una de las entidades más frecuentes y de origen intrínseco que ocasionan compresión del tunel tarsiano. La clínica es complicada, como se puede apreciar. La prueba de hiperextensión eversión de tobillo puede ser positiva tanto para fascitis plantar como para compresión de túnel del tarso, lo que cuestiona su efectividad, por lo cual se ha identificado otra prueba que puede sugerir la presencia de compresión: ésta es la prueba del triple esfuerzo de compresión, con especificidad de 85% y sensibilidad referida de 100%, la cual, aunada a la prueba de Tinel, ayuda al diagnóstico de esta entidad.
Es importante subrayar que los estudios de gabinete son de suma importancia, pero nunca deben sustituir a la clínica.12,13,14,15
Se han publicado varios estudios clínicos retrospectivos sobre la descompresión quirúrgica del nervio del tibial posterior, con tasas de éxito que varían de 75 a 91%.7,28
En su serie, Herbsthofer observa una mejoría progresiva hasta el sexto mes postoperatorio, atribuida a la reparación, remodelación y resolución de la inflamación y el edema que acompaña al síndrome del túnel del tarso. Los factores asociados con pobres resultados incluyen edad avanzada, sintomatología crónica con deficiencia motora, cicatrización epineural del nervio tibial, los casos idiopáticos e inadecuada liberación o exploración del túnel del tarso.28,29 Si la evolución no es satisfactoria, la reintervención puede tener éxito si la descompresión nerviosa no fue realizada en forma completa en la cirugía inicial.28
Conclusión
En definitiva, el cirujano ortopedista debe tener en cuenta los diagnósticos diferenciales de talalgia y plantalgia, sin omitir nunca una exploración clínica completa que pueda mejorar la orientación hacia la patología, buscando disminuir el tiempo de atención desde el inicio de los síntomas hasta el manejo definitivo del paciente. Es recomendable investigar acerca de la eficacia de la prueba de triple esfuerzo de compresión, así como realizar un comparativo contra la prueba de dorsiflexión eversión para medir su eficacia. Se debe tener presente la evolución natural de la enfermedad y poder actuar antes de que el nervio presente cambios fibrosos epineurales que comprometan la función y el éxito del tratamiento.
REFERENCIAS
1. Suderland S: Nerves and nerve injuries. Churchill Livingstone; 1978. p. 977. [ Links ]
2. Pollock L, Davis L: Peripheral nerve injuries. Am J Surg. 1932; 18: 361. [ Links ]
3. Koppel HP, Thompson WA: Peripheral entrapment neuropathies of the lower extremity. N Engl J Med. 1960; 262: 56-60. [ Links ]
4. Keck C: The tarsal-tunnel syndrome. J Bone Joint Surg. 1962; 44A: 180-2. [ Links ]
5. Lam SJS: A tarsal-tunnel syndrome. Lancet. 1962; 2: 1354-5. [ Links ]
6. Antoniadis G, Scheglmann K: Posterior tarsal tunnel syndrome: diagnosis and treatment. Dtsch Arztebl Int. 2008; 105(45): 776-81. [ Links ]
7. Oh S, Meyer R: Entrapment neuropathies of the tibial nerve. Neurologic Clinic. 1999; 17: 593-615. [ Links ]
8. Aldridge T: Diagnosing heel pain in adults. Am Fam Physician. 2004; 70(2): 332-338. Review. Erratum in: Am Fam Physician. 2006; 73 (5): 776. [ Links ]
9. Sociedad española de cirugía ortopédica y traumatología. Manual de cirugía ortopédica y traumatología. Editorial Panamericana; 2010. [ Links ]
10. Lau J, Daniels T: Tarsal tunnel syndrome: a review of the literature. Foot Ankle Intern. 1999; 20(3): 201-9. [ Links ]
11. Dellon AL: The four medial ankle tunnels: a critical review of perceptions of tarsal tunnel syndrome and neuropathy. Neurosurg Clin N Am. 2008; 19(4): 629-48. [ Links ]
12. Kinoshita M, Okuda R, Morikawa J, Jotoku T, Abe M: The dorsiflexion-eversion test for diagnosis of tarsal tunnel syndrome. J Bone Joint Surg Am. 2001; 83-A(12): 1835-9. [ Links ]
13. Alshami AM, Babri AS, Souvlis T, Coppieters MW: Biomechanical evaluation of two clinical tests for plantar heel pain: the dorsiflexion-eversion test for tarsal tunnel syndrome and the windlass test for plantar fasciitis. Foot Ankle Int. 2007; 28(4): 499-505. [ Links ]
14. Abouelela AA, Zohiery AK: The triple compression stress test for diagnosis of tarsal tunnel syndrome. Foot (Edinb). 2012 Mar 7. (inprint) [ Links ]
15. Sanmarco G, et al: Tarsal tunnel syndrome and additional nerve lesions in the same limb. Foot & Ankle. 1993; 14(2): 71-7. [ Links ]
16. Vega J, et al: Neuropatías compresivas de tobillo y pie. Bases anatómicas. Ortho-tips. 2006; 2(4): 305-20. [ Links ]
17. Schon LC, Glennon TP, Baxter DE: Heel pain syndrome: Electrodiagnostic support for nerve entrapment. Foot Ankle Int. 1993; 14(3): 129-35. [ Links ]
18. Martinoli C, et al: US of nerve entrapments in osteofibrous tunnels of the upper and lower limbs. RadioGraphics. 2000; 20: S199-S217. [ Links ]
19. Frey C, et al: MRI and the evaluation of tarsal tunnel syndrome. Foot & Ankle. 1993; 14(3): 159-64. [ Links ]
20. Equipo de cirugía de pierna, tobillo y pie. Síndrome del tunel tarsiano. Disponible en: http://www.eptp.org.ar/ts10.php. 10-04-03. [ Links ]
21. Martínez LJ, Martin AJ, Giménez RA: Síndrome del túnel tarsiano. A propósito de un caso. Rev Esp Cir Osteoart. 1995; 30: 161-4. [ Links ]
22. Zhang J: Chiropractic adjustments and orthotics reduced symptoms for standing workers. J Chiro Med. 2005; 4(4): 177-81. [ Links ]
23. Scheer P, Water L, Choate C, Huppin L: Is there proof in the evidence-based literature that custom orthoses work. Podiatry Management. 2007; 109: 122. [ Links ]
24. Hudes K: Conservative management of a case of tarsal tunnel syndrome. J Can Chiropr Assoc. 2010; 54(2): 100-6. [ Links ]
25. Mumenthaler M, Stöhr M, Müller-Vahl et al.: Läsion peripherer Nerven und radikuläre Syndrome. Stuttgart: Thieme Verlag; 2003. [ Links ]
26. Krishnan KG, Pinzer T, Schackert G: A novel endoscopic technique in treating single nerve entrapment syndromes with special attention to ulnar nerve transposition and tarsal tunnel release: Clinical application. Neurosurgery. 2006; 59: 89-100. [ Links ]
27. Takakura Y, Kitada C, Sugimoto K, Tanaka Y, Tamai S: Tarsal tunnel syndrome. Causes and results of operative treatment. J Bone Joint Surg Br. 1991; 73(1): 125-8. [ Links ]
28. Herbsthofer B, Vogt T, Karbowski A, Krishek O: Diagnostik und langzeitergebnisse nach operativer therapie des tarsaltunnelsyndroms. Z Orthop. 1998; 136: 77-82. [ Links ]
29. Lau J, Daniels T: The effects of tarsal tunnel release and stabilization procedures on tibial nerve tension in a surgically created pes planus foot. Foot Ankle Int. 1998; 19: 770-7. [ Links ]
Nota
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/actaortopedica














