Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta ortopédica mexicana
versión impresa ISSN 2306-4102
Acta ortop. mex vol.28 no.3 Ciudad de México may./jun. 2014
Artículo original
Artroplastía unicompartimental medial de rodilla con prótesis Oxford fase 3. Resultados con seguimiento de 2 a 11 años
Medial unicompartmental knee arthroplasty with a phase 3 Oxford prosthesis. Results with a 2 to 11 year follow-up
Mallen-Trejo A,* Díaz-Borjón E,* Makdissy-Salomón GJ,* Montejo-Vargas J,* Marcial-Barba LD*
Instituto Nacional de Ciencias Médicas y Nutrición "Salvador Zubirán"
Nivel de evidencia: III
* Staff. Instituto Nacional de Ciencias Médicas y Nutrición "Salvador Zubirán".
Dirección para correspondencia:
Dr. André Mallen Trejo
Puente de piedra Núm. 150, consultorio 111, Torre 1, Col. Toriello Guerra, CP 14050, Tlalpan, México, D.F. Tel. 55-26525022.
E-mail: dr_mallen@yahoo.com
RESUMEN. Introducción: En los últimos años se ha visto un amplio interés renovado en la artroplastía unicompartimental como resolución de la artrosis medial de rodilla debido a las ventajas sobre la prótesis total de rodilla. Métodos: Se realizó un estudio epidemiológico retrospectivo en el cual se estudiaron 25 pacientes consecutivos (30 rodillas) de Enero de 2002 a Septiembre de 2013, sometidos a artroplastía unicompartimental de rodilla con prótesis Oxford fase 3 con el uso de insertos de polietileno con diseño ultracongruente. Con un promedio de seguimiento de 6.1 años (1.1-11.5 años). Se analizaron variables demográficas como peso, talla e índice de masa corporal y variables perioperatorias como valores de hemoglobina, sangrado y tiempo quirúrgico; evaluamos la función pre- y postoperatoria de los pacientes de acuerdo a escalas clínicas y funcionales. Realizamos una evaluación clínica y radiológica del implante revisando la presencia de cambios artrósicos en los compartimentos no intervenidos. Resultados: Se observó una óptima sobrevida del implante. El Knee Score Society clínico mejoró de 61 en el preoperatorio a 84 al momento final del seguimiento obteniendo un 90% de resultados excelentes y buenos. Al final del seguimiento obtuvimos un promedio postquirúrgico de flexión de 120o y con extensión completa. Sólo dos pacientes presentaron resultados satisfactorios por progresión de la artrosis en el compartimento lateral y únicamente un paciente requirió conversión en dos tiempos a prótesis total debido a infección periprotésica. Conclusión: La artroplastía unicompartimental de rodilla es una cirugía menos invasiva con buenos resultados clínicos y funcionales. El éxito del procedimiento se basa en la correcta selección de los pacientes.
Palabras clave: artroplastía, rodilla, prótesis, artrosis.
ABSTRACT. Introduction: There has been great renewed interest in the past few years in unicompartmental arthroplasty for medial arthrosis of the knee due to the advantages over total knee replacement. Methods: A retrospective epidemiological study was performed with 25 consecutive patients (30 knees) from January 2002 to September 2013, who underwent unicompartmental knee arthroplasty with a phase 3 Oxford prosthesis using polyethylene inserts with an ultra-congruent design. With an average follow-up of 6.1 years (1.1-11.5 years). The following demographical variables were analyzed: weight, size, body mass index and perioperative variables like hemoglobin, bleeding and surgical time; we evaluated the pre and post-operative function of patients according to clinical and functional scales. We performed a clinical and radiological evaluation of the implant to check for the presence of arthrosis changes in non-intervened compartments. Results: We observed optimal survival of the implant. The clinical Knee Score Society improved from 61 in the pre-op to 84 at the end of the follow-up period, with 90% excellent and good results. At the end of the follow-up the average post-surgical flection was 120o and full extension. Only two patients showed satisfactory results due to progression of the arthrosis in the lateral compartment and only one patient required conversion to total replacement in two surgeries due to a periprosthetic infection. Conclusion: Unicompartmental knee arthroplasty is a less invasive surgery with good clinical and functional results. The success of the procedure is based on the proper selection of patients.
Key words: arthroplasty, knee, prosthesis, arthrosis.
Introducción
La artrosis unicompartimental de rodilla medial es un padecimiento que tiene múltiples tratamientos tanto conservadores como quirúrgicos; cuando las medidas conservadoras han fallado, se opta por opciones quirúrgicas, que incluyen la osteotomía valguizante proximal de tibia, la artroplastía unicompartimental e, incluso, la artroplastía total.
El reemplazo unicompartimental con el uso de espaciadores metálicos no cementados fue inicialmente reportado por McKeever1 en 1957 y MacIntosh2 en 1958. MacIntosh utilizó discos acrílicos que posteriormente cambió por una prótesis metálica con superficie cóncava; McKeever utilizó una prótesis metálica con una quilla en T en la superficie inferior como método de fijación tibial. Posteriormente, a principios de la década de los 70, Guntson3 introdujo la artroplastía unicompartimental y bicompartimental de rodilla con uso de platillos metálicos y polietileno de alto peso molecular (PEAPM). Consecutivamente, múltiples autores presentan sus resultados con desenlaces variables y en ocasiones poco alentadores.4,5,6 Entre ellos, Laskin5 reporta 35% de resultados regulares y deficientes con 22% de revisiones y un alto índice de aflojamiento y afectación del otro compartimento; Marmor7 reporta 21 pacientes con falla en un estudio de 97 pacientes con seguimiento de 10 a 13 años, e Insall8 publica una serie con conversión a ATR de 28%.
En la década de los ochenta la popularidad del reemplazo unicompartimental disminuyó y no fue sino hasta finales de la década de los noventa -tras publicarse estudios con resultados exitosos y similares al reemplazo total de rodilla- que tomó un nuevo auge. Posiblemente impulsados por el diseño de prótesis con platillo móvil, Goodfellow y O'Connor9 diseñaron la prótesis Oxford (Biomet Ltd, Bridgend, UK), que ofrecía una ultracongruencia articular, lo que disminuía el desgaste del polietileno, logrando mejores arcos de movimiento. Murray y colaboradores10 reportan una supervivencia de 97% a 10 años con el uso de la prótesis Oxford con platillo móvil ultracongruente. Los autores hacen énfasis en que el éxito se debe a la estricta selección del paciente.
Una característica que comparten en diseño algunos implantes unicompartimentales11,12 es el inserto tibial móvil, logrando una mayor congruencia en todo el rango de movimiento entre las superficies articulares. Tanto experimentalmente como clínicamente se ha demostrado que las superficies articulares ultracongruentes reducen la tasa de desgaste del polietileno.13,14
Durante la fase 1 y 2, la prótesis se introducía a través de una incisión parapatelar medial y requería de luxación de rótula para su colocación.15 En 1979, la prótesis se modificó (fase 2) con la introducción de nuevo instrumental y cambios en la forma del componente femoral. En 1998 comienza la fase 3, con introducción de instrumental que facilita la colocación de la prótesis a través de técnicas mínimamente invasivas o incisiones pequeñas y sin luxar la rótula.
Actualmente, se reconoce que la artroplastía unicompartimental de rodilla (AUR) requiere criterios estrictos de selección. El paciente ideal16,17 es aquél de edad avanzada con artrosis unicompartimental que mantiene un estilo de vida con baja exigencia física y presenta un mínimo de deformidad en varo y contractura en flexión preoperatoria < 20o. En el caso de colocar prótesis con inserto de polietileno móvil, es indispensable la integridad del ligamento cruzado anterior (LCA).
El propósito de este estudio es determinar la evolución clínica y la supervivencia de la prótesis unicompartimental Oxford en pacientes con artrosis del compartimento medial operados en nuestra institución y comparar los resultados con los obtenidos por otros autores.
Material y métodos
Se realizó un estudio retrospectivo, observacional y analítico para identificar las frecuencias absolutas y relativas de diversas variables involucradas en la AUR.
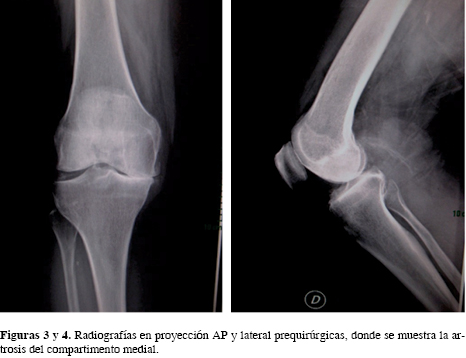
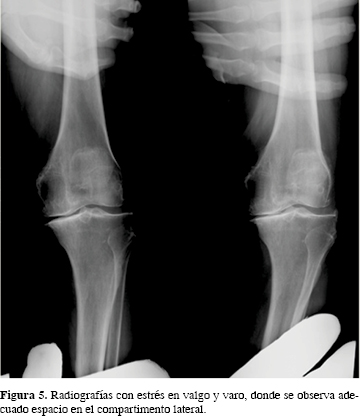
Se incluyeron todos los pacientes intervenidos de AUR con diagnóstico de gonartrosis del compartimento medial. El tamaño de la muestra que se seleccionó fue de 25 pacientes (30 rodillas) sometidos a AUR en el Instituto Nacional de Ciencias Médicas y Nutrición "Salvador Zubirán", de Enero del 2002 a Septiembre de 2013. Los criterios de inclusión para una AUR fueron los siguientes: pacientes con osteoartrosis o necrosis avascular del compartimento medial de la rodilla (Figuras 1 y 2), dolor medial, deformidad en varo corregible menor de 15o, estabilidad anteroposterior con integridad del ligamento cruzado anterior y posterior, espacio articular lateral sin evidencia de lesiones degenerativas en las radiografías AP con apoyo; radiografías anteroposterior (AP) con apoyo, lateral (Figuras 3 y 4) y con estrés en valgo y varo para corroborar corrección de la deformidad (Figura 5). Los criterios de exclusión fueron los pacientes que a pesar de contar con gonartrosis medial fueron sometidos a artroplastía total de rodilla (ATR). La edad, peso y lesión en el cartílago patelofemoral no fueron causa de exclusión.

El promedio de seguimiento de los pacientes fue de 6.1 años (1.1-11.5 años); ningún paciente se perdió en el seguimiento. Tres casos (2 pacientes) murieron por causas no relacionadas a la cirugía antes de los tres años de seguimiento.
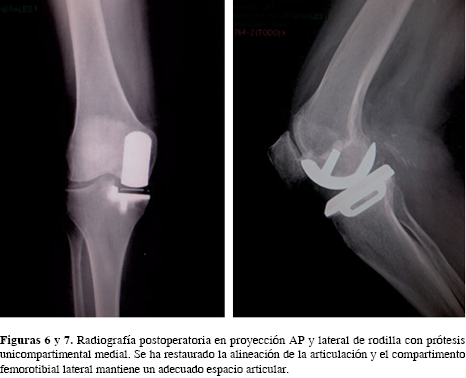
Las siguientes variables fueron analizadas para el estudio: género, edad, peso, talla, IMC, sangrado, tiempo quirúrgico (en minutos), escalas pre- y postquirúrgicas KSS (Knee Society Score),18 clínica (0-100) y funcional (-20-100), arcos de movimiento (flexión y extensión) pre- y postquirúrgicos, tamaño de inserto y el uso de mediciones radiológicas de la angulación pre- y postquirúrgica. Se analizaron los resultados con escalas de valoración KSS y estableciendo una escala de calificación de acuerdo con el puntaje del KSS en excelente (80-100), bueno (70-79), satisfactorio (60-69) y malo (< 60), retorno a la actividad diaria, así como supervivencia del implante y causas de revisión. En la evaluación radiológica que se realizaba en cada visita de su seguimiento, se realizó una evaluación clínica y radiológica del implante (Figuras 6 y 7), la migración de componentes o la presencia de cambios artrósicos en los compartimentos no intervenidos.
En todos los pacientes se realizó una cirugía con técnica mínima invasiva con un abordaje parapatelar medial a 3 cm por debajo de la línea articular; inmediatamente después de realizar la artrotomía se revisó el estado de la superficie articular y la integridad del LCA sin eversión de la patela y con resección de los osteofitos marginales similar a la descrita por Murray y colaboradores.10 Se empleó el mismo implante Oxford fase 3 con platillo móvil (Biomet Ltd, Bridgend, UK) y la misma técnica quirúrgica para la colocación del implante, así como un esquema similar de rehabilitación en cada uno de los casos.
El análisis estadístico se llevó a cabo con la prueba de Kolmogorov-Smirnov para las pruebas de normalidad. Se hicieron correlaciones de Pearson, pruebas para muestras relacionadas, y se consideró un valor de p < 0.05 como significativo. Para estudiar si existía una mejoría en los valores de las variables continuas (rango de movimiento, alineación y resultados de escalas) se empleó una prueba de t pareada.
Para el procesamiento de datos y la ejecución del análisis estadístico, se utilizó el paquete estadístico para las ciencias sociales v. 14 (Statistical Package for Social Sciences, v. 14.0/SPSS Inc., 2007, Chicago IL).
Resultados
De los 25 pacientes estudiados (30 rodillas), 21 eran femeninos (84%) y cuatro masculinos; cinco pacientes fueron intervenidos de manera bilateral y en diferente tiempo quirúrgico; 14 rodillas eran derechas y 16 izquierdas. La media de edad al momento de la cirugía fue de 70.8 años (57-81 años), la media de peso, de 67.7 kg (52-90 kg), la media de talla, de 1.55 m (1.40-1.70 m) y el IMC de 28.09 kg/m2 (19-35.96 kg/m2) (Tabla 1). De acuerdo con los valores de laboratorio, la hemoglobina (Hb) prequirúrgica promedio fue de 14.3 g/dl (11.1-17.8 g/dl) y la Hb postquirúrgica, de 12.5 g/dl (9-16.2 g/dl). Al momento de la cirugía presentaron una mediana de sangrado de 200 ml (100-700 ml) y un tiempo quirúrgico con una mediana de 120 min (75 a 150 min) (Tabla 2). Se observó una disminución media de Hb de 1.79 g/dl (± 1.04 g/dl) en el postquirúrgico y sólo un paciente requirió la transfusión de un paquete globular en su estancia intrahospitalaria.


En la exploración física, la media del arco de movimiento prequirúrgico incrementó de una flexión de 95o (80-120o) a una flexión postquirúrgica de 120o (100-130o), con una media de contractura en flexión de 5o (0-15o) a una extensión postquirúrgica de 0o (0-5o); el eje mecánico presentaba un varo prequirúrgico de 6o (2-12o) y postquirúrgico de 3o de valgo (- 2 a 8o). Se emplearon insertos de polietileno de 3 a 7 mm. Al analizar las escalas del KSS clínico, se obtuvo una calificación prequirúrgica con un promedio de 61 (49-77), mejorando en el postquirúrgico a 84 (54-100) y un KSS funcional prequirúrgico de 57 (40-70), mejorando en el postquirúrgico a 87 (15-100) (Tabla 3).
La calificación del KSS reveló dos pacientes con resultados satisfactorios -esto se debió a la presencia de dolor residual, limitación funcional y progresión de la enfermedad en el compartimento lateral-, así como un paciente con mala evolución, a quien se le realizó lavado quirúrgico y colocación de espaciador de cemento por artritis séptica. Posteriormente, se realizó la conversión a artroplastía total, presentando buena evolución.
Discusión
La AUR es un procedimiento que se realiza con técnica mínima invasiva obteniendo menores pérdidas sanguíneas, con un tiempo de recuperación menor, disminuyendo las molestias postoperatorias y mejorando la función comparada con su estado prequirúrgico. Los pacientes regresan a sus actividades diarias y laborales de manera más rápida, lo que reflejaría un impacto positivo en la vida socioeconómica del paciente.
Múltiples estudios han demostrado que los mejores resultados se obtienen con pacientes correctamente seleccionados y se ha observado una supervivencia de 97% a 10 años10 y de 95% a 15 años.19,20
El inserto meniscal móvil requiere de una restauración de la tensión normal de los tejidos blandos y el equilibrio simétrico en todo el rango de movimiento para permitir la función de apoyo óptima. Esto se logra mediante la extracción de hueso y no con la liberación de ligamentos.21 Diversos estudios recientes demuestran buenos resultados con el uso de la prótesis unicompartimental con platillo móvil Oxford (Biomet Ltd, Bridgend, UK) en pacientes con artrosis del compartimento medial de la rodilla.10,19,22,23,24
En nuestros pacientes, la disminución de los niveles de hemoglobina posterior a la AUR fue de 1.79 g/dl ± 1.04 (rango 0.2-5.8), que es similar a lo reportado por otros autores25 y es considerablemente menor a la reportada posterior a una ATR, lo que representa una ventaja más de la AUR.
En los resultados obtenidos con el seguimiento a nuestros pacientes, se observa una óptima supervivencia del implante con una mejoría importante en las escalas clínicas y funcionales comparable y en ocasiones mejor a la reportada con el uso de prótesis total de rodilla.26,27,28 En nuestros casos reportamos un promedio postquirúrgico de flexión de 120o, el cual es superior a los reportes obtenidos con la artroplastía total de rodilla y -de acuerdo con los puntos obtenidos en el KSS- presentamos resultados similares a los descritos en la literatura, obteniendo 90% de resultados excelentes y buenos, 6.7% de resultados regulares por progresión de la osteoartrosis y 3.3% de resultados malos, que es únicamente un paciente tratado de un proceso infeccioso que requirió revisión del implante (Tabla 4).

La osteotomía valguizante de la tibia es un procedimiento que también suele estar indicado en pacientes jóvenes, aunque es técnicamente demandante en virtud de lograr la angulación en valgo deseada y con mayores complicaciones que la prótesis unicompartimental. De igual forma, la conversión de una osteotomía a una ATR presenta un mayor reto y mayores dificultades técnicas que la conversión de una AUR a ATR, que generalmente es más sencilla, con defectos óseos poco frecuentes y con mejores resultados reportados.29,30,31,32,33
En la literatura existe controversia de la resolución de la gonartrosis medial con prótesis unicompartimentales; algunos de los puntos que se mencionan son la edad del paciente,7,26 su uso en pacientes obesos o con sobrepeso, la existencia de artrosis en compartimento patelofemoral y la duración de la prótesis.
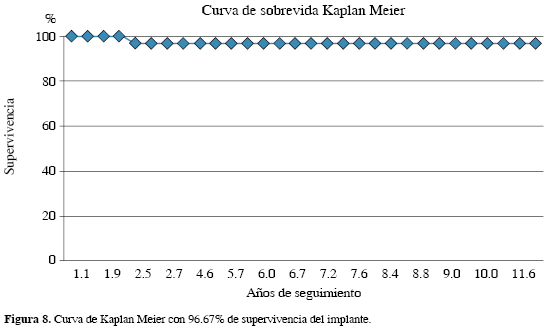
Se puede observar en nuestro estudio que no existen contraindicaciones por edad, peso o IMC del paciente; como ya muchos autores lo han referido previamente,34,35,36,37,38,39 el éxito de la artroplastía unicompartimental se basa en la correcta selección del paciente, no realizar hipercorrección del varo al momento de la cirugía, usar un adecuado tamaño de los componentes, contar con una adecuada estabilidad ligamentaria y así, evitar la progresión de la enfermedad en el compartimento lateral. La falla del implante se considera como retiro del mismo por cualquier causa y se muestra la curva de Kaplan Meier con supervivencia de 96.67% (Figura 8).
Las complicaciones en la AUR son poco frecuentes y se asocian con una mala técnica quirúrgica o mala selección del paciente; las más frecuentes incluyen desgaste del polietileno, progresión de la enfermedad degenerativa al compartimento lateral, luxación del inserto, aflojamiento aséptico, infección periprotésica, fractura de la meseta tibia y dolor inexplicable. La falla del implante se considera como el retiro del mismo por cualquier causa; en nuestro estudio sólo se retiró un implante debido a infección periprotésica y no encontramos pacientes con aflojamiento o luxación de los componentes, aunque tenemos dos pacientes con progresión de la enfermedad en el compartimento no intervenido y posiblemente se atribuye a pacientes mal seleccionados.
Nuestro estudio presenta algunas limitaciones al tratarse de un estudio retrospectivo, sin grupo de control o comparativo, así como un grupo limitado de pacientes y algunos con seguimiento corto.
Conclusión
La artroplastía unicompartimental es una buena opción como resolución de la artrosis del compartimento medial de rodilla y se han reportado excelentes rangos de supervivencia en la literatura. Es un procedimiento con mejores resultados funcionales, se reestablece un mejor arco de movilidad, preserva la propiocepción de la rodilla debido a la conservación del ligamento cruzado anterior y el compartimento femorotibial sano. Es una cirugía menos extensa e invasiva y en la mayoría de los casos, con menor costo y con una mayor preservación de hueso en comparación con la ATR, con disminución de los requerimientos de transfusiones sanguíneas. La conversión a ATR es sencilla con pocas dificultades técnicas en el caso de requerir una revisión.
REFERENCIAS
1. McKeever DC: Tibial plateau prosthesis. Clin Orthop. 1960; 18: 86-95. [ Links ]
2. MacIntosh DL: Hemiarthroplasty of the knee using a space occupying prosthesis for painful varus and valgus deformities. J Bone Joint Surg Am. 1958; 40A: 1431. [ Links ]
3. Gunston FH: Polycentric knee arthroplasty. Prosthetic simulation of normal knee movement. J Bone Joint Surg Br. 1971; 53(2): 272-277. [ Links ]
4. Goodfellow JW, Tibrewal SB, Sherman KP, O'Connor JJ: Unicompartmental Oxford meniscal knee arthroplasty. J Arthroplasty. 1987; 2: 1-9. [ Links ]
5. Laskin RS: Unicompartmental tibiofemoral resurfacing arthroplasty. J Bone Joint Surg Am. 1978; 60(2): 182-185. [ Links ]
6. Insall J, Walker P: Unicondylar knee replacement. Clin Orthop. 1976; 120: 83-5. [ Links ]
7. Marmor L: Unicompartmental knee arthroplasty. Ten- to 13-years follow-up study. Clin Orthop Relat Res. 1988; (226): 14-20. [ Links ]
8. Insall J, Aglietti P: A five to seven-years follow-up of unicondylar arthroplasty. J Bone Joint Surg Am. 1980; 62(8): 1329-37. [ Links ]
9. Goodfellow J, O'Connor J: The mechanics of the knee and prosthesis design. J Bone Joint Surg Br. 1978; 60-B(3): 358-69. [ Links ]
10. Murray DW, Goodfellow JW, O'Connor JJ: The Oxford medial unicompartmental arthroplasty: a ten-years survival study. J Bone Joint Surg Br. 1998; 80: 983-9. [ Links ]
11. Cohen M, Buechel F, Pappas MJ: Meniscal-bearing unicompartmental knee arthroplasty. An 11-years clinical study. Orthop Rev. 1991; 20: 443-8. [ Links ]
12. Goodfellow JW, O'Connor JJ: Clinical results of the Oxford knee. Surface arthroplasty of the tibiofemoral joint with a meniscal bearing prosthesis. Clin Orthop Relat Res. 1986; 205: 21-42. [ Links ]
13. O'Connor JJ, Goodfellow JW: Theory and practice of meniscal knee replacement: designing against wear. Proc Inst Mech Eng [H]. 1996; 210: 217-22. [ Links ]
14. Argenson JN, O'Connor JJ: Polyethylene wear in meniscal knee replacement. A one to nine-years retrieval analysis of the Oxford knee. J Bone Joint Surg Br. 1992; 74: 228-32. [ Links ]
15. Price AJ, Dodd CAF, Svard UGC, Murray DW: Oxford medial unicompatmental knee arthroplasty in patients younger and older than 60 years of age. J Bone Joint Surg (Br). 2005; 87-B: 1488-92. [ Links ]
16. Naudie D, Bourne RB, Rorabeck CH, Bourne TJ: The Insall award. Survivorship of the high tibial valgus osteotomy. A 10- to 22-year follow-up study. Clin Orthop. 1999; 367: 18-27. [ Links ]
17. Newman JH, Ackroyd CE, Shah NA: Unicompartmental or total knee replacement? Five-years results of a prospective, randomised trial of 102 osteoarthritic knees with unicompartmental arthritis. J Bone Joint Surg Br. 1998; 80: 862-5. [ Links ]
18. Insall JN, Dorr LD, Scott RD, Scott WN: Rationale of the Knee Society clinical rating system. Clin Orthop Relat Res. 1989; (248): 13-4. [ Links ]
19. Svard UC, Price AJ: Oxford medial unicompartmental knee arthroplasty: a survival analysis of an independent series. J Bone Joint Surg [Br]. 2001; 83-B: 191-4. [ Links ]
20. Berger RA, Meneghini RM, Sheinkop MB, Della-Valle CJ, Jacobs JJ, Rosenberg AG, et al: The progression of patellofemoral arthrosis after medial unicompartmental replacement. Results at 11 to 15 years. Clin Orthop Rel Res. 2004; 428: 92-9. [ Links ]
21. Emerson Jr RH, Higgins LL: Unicompartmental knee arthroplasty with the Oxford prosthesis in patients with medial compartment arthritis. J Bone Joint Surg Am. 2008; 90: 118-22. [ Links ]
22. Robertsson O, Knutson K, Lewold S, Lidgren L: The routine of surgical management reduces failure after unicompartmental knee arthroplasty. J Bone Joint Surg [Br]. 2001; 83-B: 45-9. [ Links ]
23. Emerson RH Jr, Hansborough T, Reitman RD, Rosenfeldt W, Higgins LL: Comparison of a mobile with a fixed-bearing unicompartmental knee implant. Clin Orthop. 2002; 404: 62-70. [ Links ]
24. Pandit H, Jenkins C, Barker K, Dodd CA, Murray DW: The Oxford medial unicompartmental knee replacement using a minimally-invasive approach. J Bone Joint Surg Br. 2006; 88: 54-60. [ Links ]
25. Sun PF, Jia YH: Mobile bearing UKA compared to fixed bearing TKA: a randomized prospective study. Knee. 2012; 19(2): 103-6. [ Links ]
26. Knutson K, Lindstrand A, Lidgren L: Survival of knee arthroplasties. A nationwide multicentre investigation of 8,000 cases. J Bone Joint Surg Br. 1986; 68: 795-803. [ Links ]
27. Thornhill TS, Scott RD: Unicompartmental total knee arthroplasty. Orthop Clin North Am. 1989; 20: 245-56. [ Links ]
28. Lombardi AV Jr, Berend KR, Walter CA, Aziz-Jacobo J, Cheney NA: Is recovery faster for mobile-bearing unicompartmental than total knee arthroplasty? Clin Orthop Relat Res. 2009; 467: 1450-7. [ Links ]
29. Chakrabarty G, Newman JH, Ackroyd CE: Revision of unicompartmental arthroplasty of the knee. Clinical and technical considerations. J Arthroplasty. 1998; 13: 191-6. [ Links ]
30. Chatain F, Richard A, Deschamps G, Chambat P, Neyret P: Revision total knee arthroplasty after unicompartmental femorotibial prosthesis: 54 cases. Rev Chir Orthop Reparatrice Appar Mot. 2004; 90: 49-57. [ Links ]
31. Martin JG, Wallace DA, Woods DA, Carr AJ, Murray DW: Revision of unicondylar knee replacements to total knee replacement. Knee. 1995; 2: 121-5. [ Links ]
32. McAuley JP, Engh GA, Ammeen DJ: Revision of failed unicompartmental knee arthroplasty. Clin Orthop Relat Res. 2001; 392: 279-82. [ Links ]
33. Saldanha KA, Keys GW, Svard UC, White SH, Rao C: Revision of Oxford medial unicompartmental knee arthroplasty to total knee arthroplasty results of a multicentre study. Knee. 2007; 14: 275-9. [ Links ]
34. Tabor OB Jr, Tabor OB, Bernard M, Wan JY. Unicompartmental knee arthroplasty: long-term success in middle-age and obese patients. J Surg Orthop Adv. 2005; 14: 59-63. [ Links ]
35. Kort NP, van Raay JJ, Cheung J, Jolink C, Deutman R: Analysis of Oxford medial unicompartmental knee replacement using the minimally invasive technique in patients aged 60 and above: an independent prospective series. Knee Surg Sports Traumatol Arthrosc. 2007; 15: 1331-4. [ Links ]
36. Pennington DW, Swienckowski JJ, Lutes WB, Drake GN: Unicompartmental knee arthroplasty in patients sixty years of age or younger. J Bone Joint Surg Am. 2003; 85: 1968-73. [ Links ]
37. Price AJ, Dodd CA, Svard UG, Murray DW: Oxford medial unicompartmental knee arthroplasty in patients younger and older than 60 years of age. J Bone Joint Surg Br. 2005; 87: 1488-92. [ Links ]
38. Deshmukh RV, Scott RD: Unicompartmental knee arthroplasty for younger patients: an alternative view. Clin Orthop Relat Res. 2002; 404: 108-12. [ Links ]
39. Schai PA, Suh JT, Thornhill TS, Scott RD: Unicompartmental knee arthroplasty in middle-aged patients: a 2- to 6-year follow-up evaluation. J Arthroplasty. 1998; 13: 365-72. [ Links ]
Nota
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/actaortopedica














